INTRODUCCION
La afectación de la mama por un linfoma, tanto primaria como secundariamente, resulta muy poco frecuente, representando según diferentes autores entre un 0,04 a 0,5 % de los tumores malignos de mama; 1,7 % de los linfomas no Hodgkin (LNH) de afectación extraganglionar y un 0,7 % de todos los LNH1.
Ello es debido a la escasez de población linfocitaria normal en dicho órgano. En 1984 se desarrolló el concepto MALT (mucosa associated lymphoid tissue), para explicar la aparición de linfomas en determinados tejidos y órganos extraganglionares como estómago, tiroides, glándulas salivares, hígado y mama2.
Aunque la mayoría de la bibliografía consultada hace referencia a los linfomas primarios de mama, son pocos los autores y las series que presentan la afectación secundaria de la mama por un linfoma de otra localización primaria.
Se presenta un caso de linfoma secundario de mama, de afectación primaria orbitaria ocular (palpebral), hace tres años y se analizan y revisan diversos aspectos de los linfomas mamarios en cuanto a la catalogación y clasificación, factores de riesgo, factores pronósticos y tratamiento.
CASO CLINICO
Mujer de 85 años de edad, soltera, que refiere haber "notado" tumoraciones mamarias bilaterales "desde siempre", a las que nunca había prestado mayor atención, y que desde hace un mes, y a raíz según refiere la paciente, de la vacunación antigripal, notó la aparición de una tumoración, no dolorosa, de crecimiento rápido, a nivel de mama izquierda.
Antecedentes personales: Hemiglosectomía derecha y vaciamiento cervical ganglionar funcional derecho, por carcinoma epidermoide hacía 9 años. Diagnóstico hace 3 años de linfoma orbitario derecho, tipo no Hodgkin, inmumunoblástico de alto grado, tratado con quimio y radioterapia, controlado por hematólogo y en remisión completa en última revisión hacía 3 meses. Operación de catarata derecha, post-RT hacía 2 años.
Exploración clínica: En cuadrantes externos y central de mama izquierda se palpa una tumoración redondeada aparentemente bien delimitada y lobulada de unos 10 cm. de diámetro, que aparentemente no infiltra la piel que tampoco presenta signos inflamatorios ni retracción. A nivel axilar se palpan al menos 2 pequeñas tumoraciones compatibles con adenopatías axilares "sospechosas" de infiltración neoplásica. Mama y axila derecha normales. Exploración abdominal y de otros territorios ganglionares: normal.
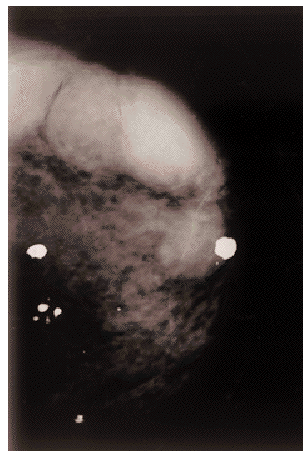
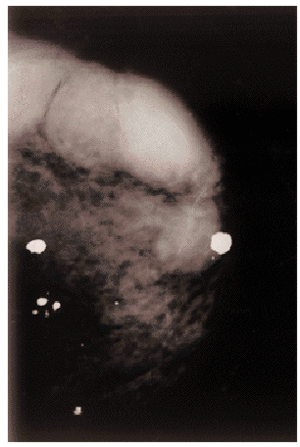
Mamografías (fig. 1): Macrocalcificaciones y calcificaciones vasculares en ambas mamas. En mama izquierda se aprecia tumoración bilobulada redondeada de aspecto nodular, aparentemente bien delimitada, sin microcalcificaciones en su interior y con un patrón mamográfico abigarrado. Compatible con tumoración maligna.
Fig. 1. Mamografía mama izquierda: Microcalcificaciones calcificaciones vasculares. Tumoración bilobulada, bien delimitada, sin microcalcificaciones.
PAAF:"Compatible con linfoma mamario extraganglionar".
Dado el tamaño y características de la tumoración, así como los antecedentes, se practicó mastectomía radical modificada tipo Madden.
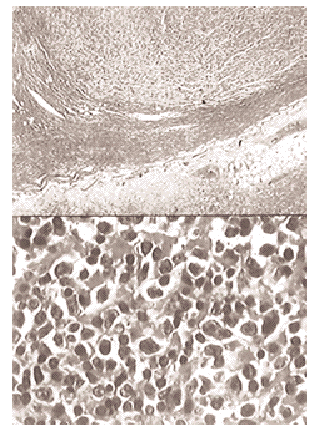
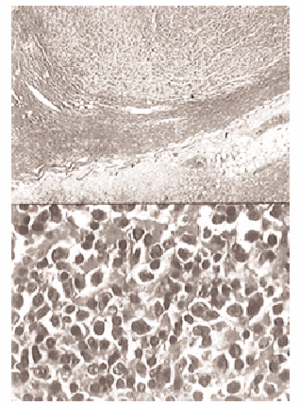
Estudio anatomopatológico (fig. 2): "La tumoración mamaria está constituida por una proliferación difusa de alta densidad de células de tamaño por lo general pequeño y aspecto linfoide que sugiere su correspondencia con un proceso linfoproliferativo tipo linfoma no Hodgkin a confirmar inmunohistoquímicamente. La mama no tumoral, muestra signos de enfermedad fibroquística a base de fibrosis, atrofia lobulillar, dilatación ductal con algún foco de metaplasia apocrina pero sin hiperplasia epitelial intraductal".
Fig. 2.Superior: HE, *150. Ganglio linfático masivamente invadido por neoplasia mamaria. Inferior: HE, *400. Tumor de mama constituido por una densa proliferación celular de tamaño mediano con notable atipia celular y aspecto linfoide.
Grado histológico: Linfoma de alto grado. Infiltración local: el margen tumoral es tipo expansivo en general aunque con abundantes focos de tipo infiltrante. La infiltración provoca moderada desmoplasia, inflamación ligera peritumoral a base de células redondas. No se constata infiltración vascular ni perineural. Invasión linfoganglionar: metástasis linfoganglionares en 8 de los 20 ganglios aislados. Estadio pTNM: T3N1bMx.
Estudio inmunohistoquímico: Receptores de estrógenos y de progesterona; negativos (control interno positivo).
EMA: Ligera positividad en células aisladas. CD 20: (+). CD 45 R0: (+). bcl-2: ().
Ki-67 %: (+++) (85 %).
Diagnóstico: Linfoma no Hodgkin de mama, inmunoblástico, de alto grado (W.F.), estadio I.
Tratamiento: recibió 3 tandas de QT coadyuvante según el esquema CHOP-Bleo/OPEN (Vincristina, Prednisona, Etopósido, Mitoxantrone). En el momento actual, 18 meses después de finalizado el tratamiento se encuentra en remisión completa libre de enfermedad.
DISCUSION
Aunque en la bibliografía los Linfomas no Hodgkin (LNH) de mama son clasificados en primarios y secundarios, dicha distinción es cuestionable porque únicamente está generalmente bien aceptada la distinción entre linfoma localizado o diseminado, no habiéndose descrito hallazgos anatomopatológicos específicos que distingan entre linfoma primario de mama o linfoma secundario o procedente de otra localización 3.
No obstante son generalmente aceptados los criterios que deben reunir los denominados linfomas primarios de mama:
1. Existencia de material y técnicas histológicas adecuadas.
2. Ausencia de linfoma extramamario previo y/o concomitante.
3. Se permiten adenopatías axilares homolaterales a condición de que se hayan desarrollado al mismo tiempo o justo después del linfoma de mama4,5.
Por el contrario, la definición de linfoma secundario de mama incluye aquellos casos con antecedentes de linfoma en otra localización o diagnóstico de enfermedad diseminada (estadios III o IV), concomitante con la afectación mamaria1. Los linfomas secundarios de mama se han descrito habitualmente como parte integrante de una enfermedad diseminada. tratándose en la mayoría de los casos de linfomas foliculares de alto grado. Sin embargo los linfomas secundarios "aislados" de mama comprenden un grupo infrecuente de linfomas, en ocasiones con las mismas características histológicas de los linfomas primarios, siendo los más frecuentemente descritos los pertenecientes al grupo MALT (mucosa associated lymphoid tissue), con características clinicopatológicas, histológicas y pronósticas muy diferentes al resto de linfomas1.
En el caso que se describe, el antecedente de un linfoma extraganglionar, como es el de localización orbitaria y su presentación ulterior en otra área extraganglionar, como la mama, y con afectación locoregional axilar concomitante, justifica su inclusión en el grupo de linfomas secundarios, y aunque no se disponga de un diagnóstico histológico descriptivo concluyente, podría tratarse de un linfoma secundario tipo MALT, dada la capacidad de los mismos de transformarse en LNH de alto grado, como sucedió en la primera descripción de los linfomas tipo MALT de la mama en 1987 por Lamovec y Jancar6, que describieron 2 casos, con las características de linfoma secundario, de afectación primaria en faringe y laringe del tipo inmunocitomas linfoplasmocitoides con características tipo MALT, y con diagnóstico en uno de los casos de linfoma inmunoblástico de mama.
La afectación de determinados órganos o estructuras como órbita, glándulas salivares, mama, piel, y "tejidos blandos" es excepcional y algunos autores7, justifican la aparición de linfomas en dichas localizaciones, como pertenecientes al grupo de linfomas tipo MALT, como entidad clinicopatológica diferente a los linfomas B de bajo grado.
Un rasgo importante de los linfomas tipo MALT es su comportamiento indolente, caracterizado por permanecer localizado durante largos periodos de tiempo o presentar recurrencias en otras localizaciones u órganos con contenido o estructura mucosa, circunstancias que no suceden en otros tipos de linfomas B de bajo grado8.
El origen de este tipo de linfomas en esas atípicas e infrecuentes localizaciones hay que situarlo en las células del "sistema inmune de mucosas". Estudios de los patrones de migración de dichas células B, han mostrado que se originan en el intestino delgado o ganglios linfáticos mesentéricos, y emigran preferentemente a otros tejidos con epitelio glandular, incluyendo la mama, siendo influidos por diversos factores como factores antigénicos, receptores hormonales o moléculas de adhesión endotelial9; postulando algunos autores que la infrecuencia de la afectación mamaria por este tipo de linfomas es debido a la prácticamente ausente estimulación antigénica del sistema linfático en la mama3, habiéndose descrito además algunos factores epidemiológicos o de riesgo, que puedan justificar su aparición como: mastopatía o mastitis linfocítica autoinmune10, organoclo-rados11, prótesis mamarias de silicona12.
La clasificación de los linfomas de mama tanto primarios como secundarios debe ser la misma que se utiliza en el momento actual para los linfomas no Hodgkin (LNH): Working Formulation, Kiel, R.E.A.L., NCI, Ann Arbor, debiéndose adoptar en ocasiones 2 de ellas para facilitar su descripción, con fines diagnósticos, pronósticos, terapéuticos y de comparación de resultados. En el caso que presentamos se trataría de un Linfoma secundario de mama, no Hodgkin, inmunoblástico, de alto grado, estadio I.
El diagnóstico del linfoma de mama, debido a su excepcionalidad y a su indolencia y en ocasiones cronicidad evolutiva, y su manifestación clínica como tumoración de mama quedaría incluido en el concepto de nódulo o tumoración palpable de mama, habitualmente de reciente aparición, y por tanto participaría de la metodología diagnóstica generalmente aceptada para los tumores de mama, que incluiría mamografía, ecografía y PAAF, cuyos resultados por su inespecificidad no confirmarían el diagnostico de linfoma de mama.
La mamografía no suele ser concluyente, ofreciendo en algunos casos una imagen de masa solitaria no calcificada, o de múltiples masas, o de aumento difuso de la opacidad con engrosamiento mamario e incluso la mamografía puede resultar negativa. La ecografía no aporta mayores datos. No existen hallazgos mamográficos o ecográficos que ayuden a diferenciar el linfoma del resto de las tumoraciones malignas de mama, al no haberse descrito ningún signo patognomónico. Los hallazgos radiológicos suelen ser más frecuentemente compatibles con los de carcinoma, fibroadenoma o tumor Phylloides5-13.
Por ello algunos autores han analizado el rendimiento de técnicas diagnósticas de imagen más sofisticadas como RMN y SPECT en el diagnóstico preoperatorio de esta afección14,15.
Sin embargo habitualmente los linfomas de mama, únicamente pueden ser diagnosticados de forma concluyente, tras estudio anatomopatológico e inmunohistoquímico reglado, después de la realización de una tumorectomía, cuadrantectomia e incluso mastectomía, como en nuestro caso.
Ello condiciona una planificación terapéutica previa y justifica la gran disparidad de pautas terapéuticas empleadas en el tratamiento de los linfomas de mama, y que comprenden desde el tratamiento radioterápico local, fundamentalmente en casos de linfomas MALT, o la combinación de diversos esquemas de quimioterapia, entre los que fundamentalmente predomina el esquema CHOP (Ciclofosfamida, Doxorubicina, Vincristina, prednisona), con RT, y/o lo cirugía mamaria previa (diagnóstica y como primera fase del tratamiento) bien "conservadora" o "radical modificada", asociada a tratamiento coadyuvante QT y RT, en dependencia del tipo y estadificación del linfoma3,16,17,31.
Finalmente había que resaltar de acuerdo con la mayoría de series publicadas, que el pronóstico de los linfomas primarios y secundarios de mama, (excepto en casos de estadios diseminados) y fundamentalmente en casos de linfomas tipo MALT, independientemente de la pauta terapéutica empleada alcanza supervivencias a 5 años del 75 %, en estadios I y II 16.