Introducción
La enfermedad de Behçet es una patología de etiología desconocida enmarcada dentro del grupo de las vasculitis. El diagnóstico de esta entidad es clínico, y se dispone de criterios diseñados por un grupo de expertos (tabla 1). No existe ninguna prueba de laboratorio que pueda confirmar esta enfermedad. No obstante, entre los criterios diagnósticos figura uno de especial relevancia clínica: la patergia1.
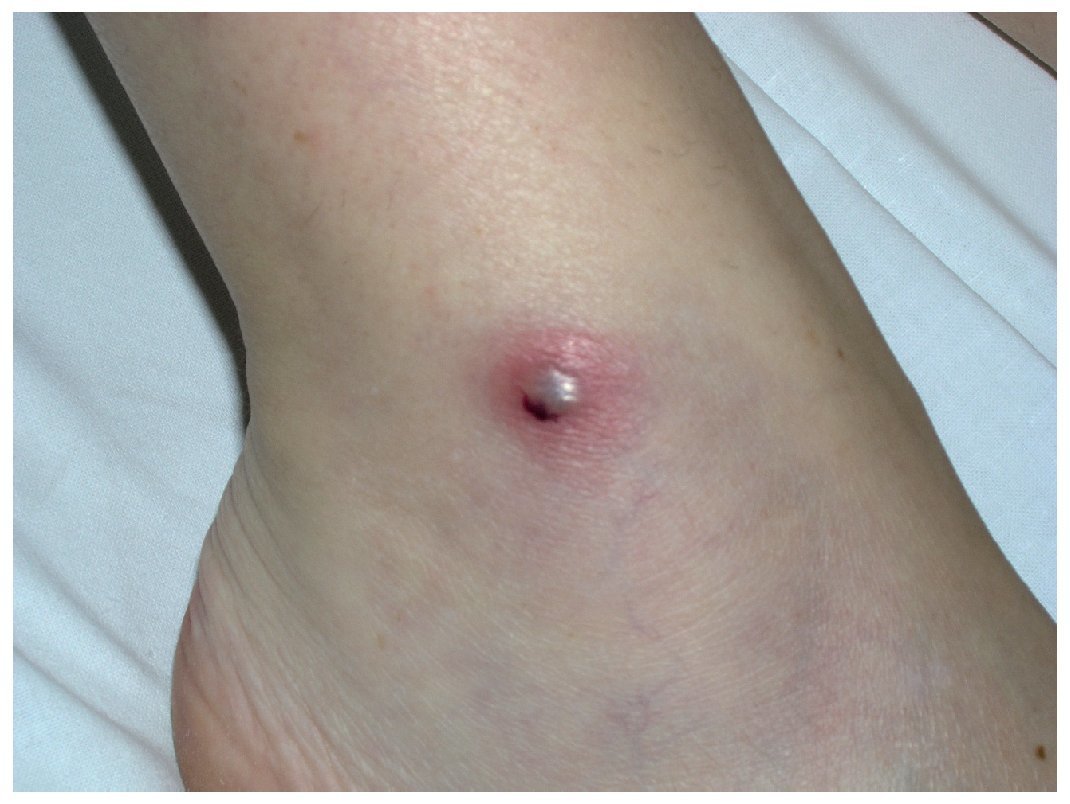
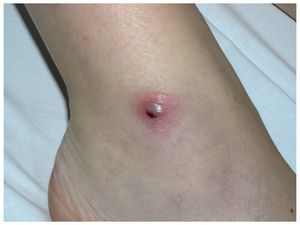
En la enfermedad de Behçet hay una hiperreactividad cutánea inespecífica que forma parte de los criterios diagnósticos de la enfermedad y que se manifiesta con la aparición de pápulas o pústulas en las zonas epidérmicas que han padecido algún microtraumatismo; este fenómeno se conoce como reacción de patergia (fig. 1).
Figura 1. Reacción de patergia en un enfermo de Behçet.
Definición
El fenómeno de patergia puede definirse como una reacción inflamatoria de la piel inducida por traumatismos mínimos que producen disrupción epidérmica, desencadenando la aparición de una pápula o pústula en la zona lesionada. Este fenómeno se observa característicamente en la enfermedad de Behçet, aunque también puede presentarse en el pioderma gangrenoso y en la enfermedad de Sweet. Se desconoce la etiología exacta de esta reacción, pero se sabe que existe una hiperreactividad inespecífica de la piel producida por una acumulación de polimorfonucleares (PMN) en las capas más superficiales de la epidermis. Para entender esta acumulación de células en la piel se han estudiado las funciones de los PMN en los pacientes con enfermedad de Behçet y se ha observado que existe un incremento de su actividad quimiotáctica, de la fagocitosis y de su migración. A su vez, en estos pacientes se detectan varias alteraciones inmunológicas (aumento de la producción de interleucina-2, del factor de necrosis tumoral alfa y de interleucina-6 y 8) que podrían justificar la elevada actividad polimorfonuclear y el daño de las células endoteliales normales2.
El examen histopatológico de la reacción de patergia pone de manifiesto que se trata de un infiltrado perivascular de leucocitos polimorfomononucleares con engrosamiento de la epidermis y formación de una pústula por debajo de la capa córnea3.
El fenómeno de patergia como criterio diagnóstico de la enfermedad de Behçet
La primera descripción de la reacción de patergia se atribuye al Dr. Johann Blobner en 1937, al observar que la inyección de solución salina en la conjuntiva ocular de sus pacientes desencadenaba, unas horas después, la formación de pequeños abscesos en el lugar de la inyección. Ésta sería, pues, una primera aproximación a lo que se conocería en el futuro como reacción de patergia4.
Durante muchos años, este fenómeno y su relación con la enfermedad de Behçet fueron controvertidos. La mayoría de estudios sobre la enfermedad comentaban que la reacción de patergia se presentaba en un gran número de pacientes, pero el test se aplicaba sin seguir ningún protocolo de realización. Así pues, en algunos estudios se usaba la inyección intradérmica de suero fisiológico, en otros simplemente se pinchaba con aguja estéril sin inyectar suero, y en ningún caso se especificaba el tamaño ni las características de las agujas. Tampoco había consenso en cuanto a la positividad del test: en algunos estudios se consideraba positiva la formación de pápulas eritematosas o pústulas, mientras en otros bastaba la aparición de eritema para considerar positiva la reacción.
Estas discrepancias en la metodología de la aplicación del test de patergia motivaron la realización, en 1990, de un estudio llevado a cabo por la Universidad de Estambul, que cambió el concepto de la reacción de patergia en la enfermedad de Behçet5. Los primeros resultados evidenciaron que el fenómeno de patergia en los enfermos de Behçet tenía una sensibilidad y una especificidad del 50 y del 98%, respectivamente. Tan alta especificidad fue definitiva para que la reacción de patergia se incluyera, desde entonces, en los criterios diagnósticos de la enfermedad. Sin embargo, la alta sensibilidad difería significativamente de la que se había descrito en estudios realizados en otros países, especialmente en países desarrollados, por lo que decidió completarse el estudio buscando qué causas podían aumentar tanto la frecuencia de la positividad del test entre los pacientes. En 1993 se publicaron los nuevos resultados, que confirmaban la alta especificidad de la reacción, mientras que la sensibilidad decrecía considerablemente. El estudio comparaba la positividad de la reacción en pacientes en los que se habían utilizado agujas reesterilizadas para la realización del test, con la positividad en los enfermos en los que se usaron agujas estériles de un único uso. Así, se concluyó que el uso hasta el año 1986 de las antiguas agujas que se esterilizaban para su reutilización podía explicar la alta sensibilidad de la reacción en el pasado, y así también se justificaba la baja prevalencia del test en los países desarrollados, en los que hacía años que se habían introducido las agujas estériles de un único uso6.
Prevalencia y realización del test de patergia
Con la publicación de los estudios de los años 1990 y 1993 se estandarizó la forma de aplicación del test, de modo que actualmente el test se considera bien realizado cuando se introducen 0,1-0,2 ml de suero fisiológico a través de un prick test con aguja intradérmica y se lee la reacción a las 24-48 h. Se considera positiva la formación de una pápula eritematosa o una pústula de más de 2 mm de diámetro.
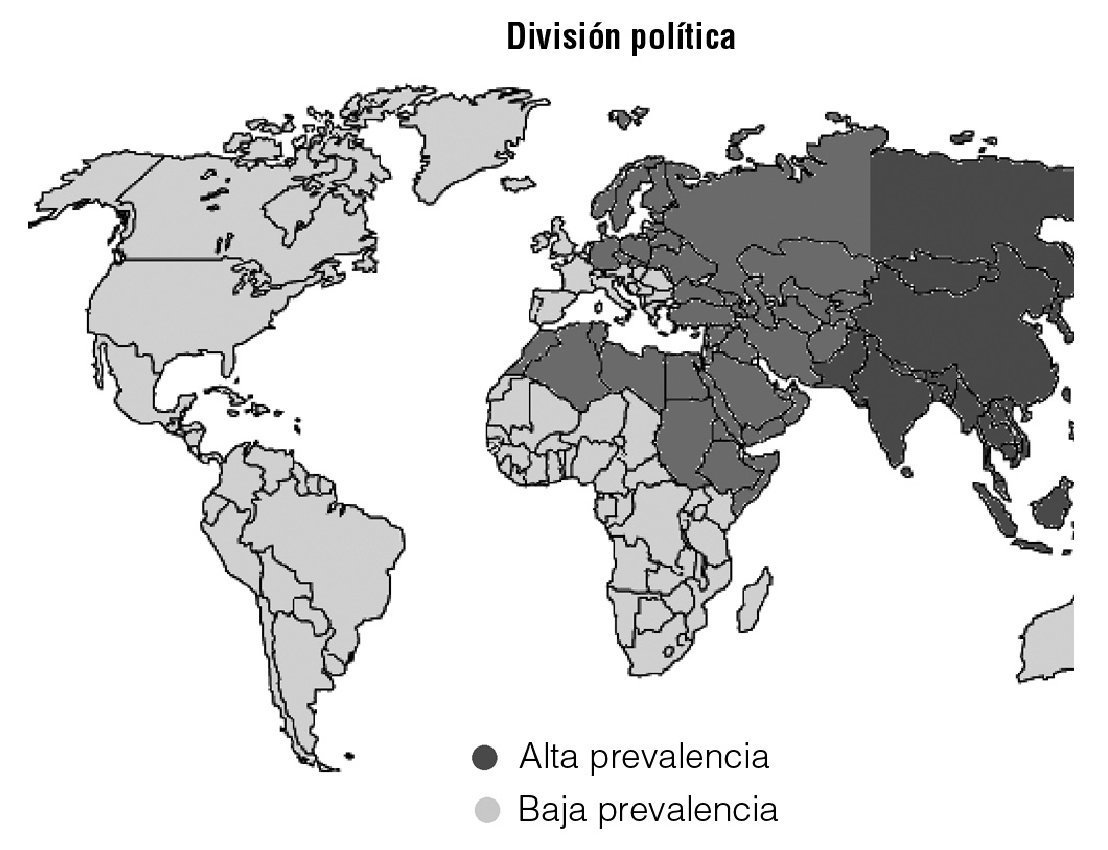
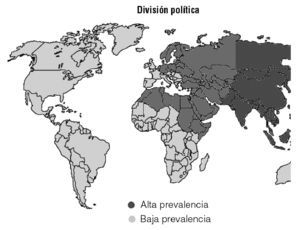
La prevalencia del test se correlaciona con la prevalencia de la enfermedad de Behçet, de modo que es alta en los países de mayor prevalencia de la enfermedad (Oriente Próximo y Medio, Japón, China, Corea y la cuenca mediterránea) y baja donde la enfermedad es poco prevalente7 (fig. 2).
Figura 2. Prevalencia del test de patergia.
Asociación de la reacción de patergia con otros factores
Una vez consensuado como criterio diagnóstico de la enfermedad de Behçet, los estudios realizados sobre el fenómeno de patergia se han encaminado a descubrir cuánta más información se esconde tras la presencia de este fenómeno.
Así pues, posteriormente se realizó un estudio para demostrar una posible asociación entre la reacción de patergia positiva y el grado de afectación clínica en los enfermos de Behçet. Se objetivó que las diferencias entre la positividad del test en enfermos de Behçet con mayor afectación clínica no eran estadísticamente significativas respeto a los que presentaban formas más leves. Sin embargo, sí se observó que los pacientes que tenían el test positivo, a pesar de no presentar en ese momento mucha afectación clínica, desarrollaban posteriormente más complicaciones vasculares8. La histopatología de la reacción de patergia, como hemos comentado previamente, traduce entre otras alteraciones un aumento de la adhesión de los PMN al endotelio normal, la acumulación de las células y su actividad incrementada, lo que puede acabar dañando las células endoteliales normales. Tal mecanismo explicaría las complicaciones vasculares que pueden presentar estos pacientes.
Por otro lado, durante mucho tiempo se pensó que los factores hormonales podrían desempeñar un papel importante en la enfermedad de Behçet. El sexo masculino, la afectación sistémica, el HLAB51 y una edad temprana se asocian a mayor gravedad clínica, y en las mujeres la enfermedad suele seguir un curso más leve. La afectación vascular es más frecuente y el test de patergia es más fuertemente positivo en los varones. La enfermedad raramente se desarrolla antes de la pubertad o después de los 50 años (cuando las concentraciones de andrógenos son más bajas que en el resto de la edad adulta), y las manifestaciones clínicas —a excepción de la afectación ocular— tienden a mejorar con el tiempo. Por todo ello, se pensó que los andrógenos debían tener cierta relevancia en esta enfermedad. Así, en 2005 se publicó un estudio que comparaba los valores de receptores androgénicos de las úlceras orales, genitales y de las áreas de patergia con la piel/mucosa adyacente normal de los pacientes de Behçet. También se evaluó la prevalencia y la diferencia de positividad de la reacción de patergia entre varones y mujeres. La concentración de receptores androgénicos en las áreas de patergia en los pacientes masculinos (no en las mujeres) resultaron ser significativamente mayores que en las zonas de piel normal, a diferencia de las demás zonas (úlceras orales y genitales), en las que las diferencias respecto a las zonas sanas no fueron significativas. Además, el test de patergia resultó más fuertemente positivo en los varones que en las mujeres. Se concluyó que los andrógenos parecen desempeñar un papel importante tanto en la formación como en el incremento de positividad de la reacción de patergia en los varones con enfermedad de Behçet9.
Test positivo en otras enfermedades
Como se ha comentado, la reacción de patergia es muy específica de la enfermedad de Behçet, aunque también puede observarse en otras enfermedades potencialmente graves, como el pioderma gangrenoso y el síndrome de Sweet. En 1998 se observó que un grupo de pacientes con leucemia mieloide crónica (LMC) en tratamiento con interferón alfa presentaban las típicas manifestaciones de la enfermedad de Behçet: aftas orales y genitales, foliculitis, artritis y, además, una reacción de patergia positiva. El significado de esta observación motivó la realización de un estudio prospectivo que comparaba la positividad del test en un grupo de pacientes con enfermedad de Behçet, frente a uno de pacientes con LMC antes de recibir tratamiento con interferón alfa y frente a otro grupo que estaba realizando ya tratamiento con éste. Ninguno de los pacientes que no habían recibido aún el citado tratamiento presentó una reacción positiva, pero el 24% de los pacientes que estaban recibiendo interferón positivizaron la reacción10.
La LMC es un síndrome mieloproliferativo que cursa con un incremento de los PMN y de sus precursores, que al mismo tiempo presentan un gran número de anormalidades funcionales. El interferón alfa tiene múltiples efectos sobre el sistema inmune, incluyendo el incremento de la actividad de los neutrófilos. En los pacientes con LMC, las funciones anormales de los PMN son consecuencia de los clones celulares malignos, y el tratamiento con interferón alfa probablemente los activa y modula para que actúen de forma similar a como se ha visto que actúan los PMN en la enfermedad de Behçet. La actividad incrementada de los PMN en esta entidad se debe probablemente a un aumento significativo de los mediadores de la inflamación presentes en el plasma de los pacientes. Los neutrófilos analizados de los pacientes con enfermedad de Behçet, tanto en estado activo como en remisión, muestran características similares respecto a su actividad. El tratamiento con interferón alfa causa, pues, una reacción de patergia en un grupo de enfermos de LMC, lo cual atribuye mayor evidencia al hecho que la actividad incrementada de los neutrófilos en la enfermedad de Behçet debe de estar causada por anormalidades inherentes en ellos.
Revisión de los criterios diagnósticos de Behçet
El diagnóstico de la enfermedad sigue basándose en criterios clínicos debido a la ausencia de alteraciones en el laboratorio o un patrón histológico patognomónico. La mayoría de los pacientes pueden clasificarse según los criterios del Grupo Internacional para el Estudio de la Enfermedad de Behçet publicados en 1990. No obstante, la presencia de formas incompletas de la enfermedad y de diferencias regionales en la prevalencia de algunas de las manifestaciones clínicas características puede hacer que el diagnóstico se retrase años o no llegue a establecerse. Se precisa la exclusión previa de otras enfermedades que pueden cursar con manifestaciones similares, como la aftosis oral crónica, las artritis reactivas y la enfermedad inflamatoria intestinal. Para evitar, pues, el sobrediagnóstico, en 2003 se realizó en Japón una revisión de los criterios diagnósticos de la enfermedad11. A raíz de esta revisión se mantienen como base para establecer el diagnóstico los criterios propuestos en 1990, pero se remarca la importancia del diagnóstico diferencial: antes de establecer el diagnóstico definitivo se deben excluir el síndrome de Sweet, el eritema nudoso y el pénfigo. Se enfatiza, dada la alta especificidad —según los múltiples estudios que se han realizado—, la positividad del test de patergia, así como la determinación del HLA-B51.
Así pues, se constata que lo que fue una observación clínica prácticamente casual se ha convertido en uno de los pilares básicos para el diagnóstico de la enfermedad.
Conclusiones
Los aspectos más relevantes del fenómeno de patergia lo ligan de forma irremediable a la enfermedad de Behçet. Es importante remarcar su elevada especificidad para la enfermedad, por la que pasó a formar parte de sus criterios diagnósticos, pero recordando que no se considera patognomónica de ella. En cambio, su sensibilidad varía en los diferentes estudios y depende de numerosos factores. La etiopatogenia de la reacción de patergia sigue siendo desconocida, aunque los estudios histológicos demuestran principalmente un infiltrado de células mononucleares alrededor de los vasos dérmicos con aumento de mastocitos. Según la inmunopatología de la reacción, presenta datos en común con la de las aftas orales y las lesiones tipo eritema nudoso de la enfermedad de Behçet descritas por otros autores, lo que sugiere un mecanismo patogénico común para todas ellas e indicaría que en la reacción de patergia se produce un aumento inespecífico de la respuesta inflamatoria que simula una respuesta de inmunidad celular. No se ha podido demostrar una correlación entre la positividad de la reacción y la gravedad de la enfermedad, pero sí que su presencia implica mayor riesgo de presentar complicaciones vasculares.
También sabemos que la reacción es más intensamente positiva en varones que en mujeres, y que las alteraciones inmumohistoquímicas que se detectan en la piel de los enfermos de Behçet pueden reproducirse en algunos pacientes con LMC. Sin embargo, la etiología exacta de la reacción y de la enfermedad sigue siendo una incógnita por descubrir.
* Autor para correspondencia.
Correo electrónico: aolive.germanstrias@gencat.cat (A. Olivé Marqués).
INFORMACIÓN DEL ARTÍCULO
Historia del artículo:
Recibido el 22 de mayo de 2009
Aceptado el 22 de mayo de 2009