El mucocele apendicular es una enfermedad poco frecuente que se estima en el 0,2–0,3% de todas las apendicectomías y que en nuestra serie supone el 0,28%. El término mucocele hace referencia a la dilatación del apéndice por moco, causada tanto por un proceso benigno como maligno (cistoadenoma o adenocarcinoma).
Material y métodosPresentamos una serie de 31 casos (17 mujeres) tratados en 18 años y con una edad media de 62 años. El dato clínico mas frecuente fue dolor en la fosa ilíaca derecha de menos de 72h de evolución que simulaba una apendicitis aguda, lo que ocurrió en 14 casos (45%).
ResultadosEn 21 casos el estudio histológico mostró benignidad. En todos los casos se extirpó el apéndice, en 5 casos por laparoscopia, y se añadió resección cecal en 8 casos (uno era un cistoadenocarcinoma) e ileocolectomía derecha en 15 pacientes (9 eran malignos).
ConclusionesSe recomienda el seguimiento, no sólo para el control de la enfermedad apendicular, sino por la alta incidencia de procesos tumorales sincrónicos o metacrónicos en otras áreas.
Mucocele of the appendix is a very uncommon disease estimated to be seen in 0.2–0.3% of all appendectomies (0.28% in our series). The term “mucocele” means dilation of the appendix due to mucus, caused either by a benign process or a malignant one (cystadenoma or adenocarcinoma).
Material and methodsWe present a series of 31 cases (17 females) treated over 18 years and with a mean age of 62 years. The most frequent clinical symptom (14 cases, 45%) was pain in the right iliac fossa of less than 72h onset which simulates acute appendicitis.
ResultsThe histology results showed that it was benign in 21 cases. The appendix was removed in all cases; five by laparoscopy, with caecal resection in 8 cases (1 was a cystadenocarcinoma) and right ileocolectomy in 15 patients (9 malignant).
ConclusionFollow up is recommended, not only to monitor the appendicular disease, but also due to the high incidence of synchronic or metachronic tumour processes in other areas.
El mucocele apendicular es una enfermedad con una incidencia estimada en un 0,2–0,3% de todas las apendicectomías realizadas y el 8–10% de todos los tumores apendiculares1,2.
Con el término mucocele apendicular se describe una dilatación de la luz apendicular por una secreción mucosa secundaria a la obstrucción de ésta. Este incremento de la luz puede ocasionar la dilatación del apéndice, convertirlo en una masa quística que puede perforarse y diseminar el contenido de mucina (seudomixoma peritoneal) por la cavidad abdominal. Desde el punto de vista histológico, el concepto de mucocele apendicular incluye diferentes modalidades anatomopatológicas: la hiperplasia focal o difusa de la mucosa apendicular, el cistoadenoma apendicular y el cistoadenocarcinoma3.
Las formas clínicas más frecuentes de presentación de esta entidad son las siguientes: como hallazgo accidental en el curso de otra exploración, como cuadro clínico de dolor o molestias a la altura de la fosa ilíaca derecha indicativo de una apendicitis aguda o como una masa abdominal en la fosa ilíaca derecha. Existe un 10–15% de los mucoceles apendiculares que progresan hacia un cuadro de seudomixoma peritoneal3.
El propósito del presente estudio retrospectivo es analizar la incidencia, la clínica, el tratamiento y la supervivencia de estos raros tumores diagnosticados en nuestro centro en el período comprendido entre 1991–2008.
Material y métodoEn un período de 18 años se han diagnosticado e intervenido 31 pacientes con el diagnóstico anatomopatológico de mucocele apendicular en el Hospital Universitario Dr. Peset (Valencia, España), lo que representó el 0,28% de todas las apendicectomías realizadas en nuestro centro en este período de tiempo, valor que se encuentra dentro de las cifras de otras series. Hemos analizado sexo, edad, manifestaciones clínicas, métodos diagnósticos, tratamiento, evolución y diagnóstico anatomopatológico.
ResultadosDe los pacientes con el diagnóstico de mucocele, 17 eran mujeres (54%). La edad media de la serie era de 62,1 años, con unos intervalos entre 20 y 85 años y una mediana de 67 años. La clínica predominante fue dolor en la fosa ilíaca derecha de menos de 72 h de evolución en 14 pacientes, compatible con un cuadro de apendicitis aguda, seguido de masa en el abdomen inferior derecho en 8 pacientes, dolor de larga evolución en 6 pacientes y hallazgo casual en 3 pacientes.
De los 31 pacientes con el diagnóstico anatomopatológico de mucocele apendicular, 16 se intervinieron de urgencias (52%) y, de ellos, 14 con el diagnóstico de sospecha de apendicitis y otros 2 con el de oclusión intestinal.
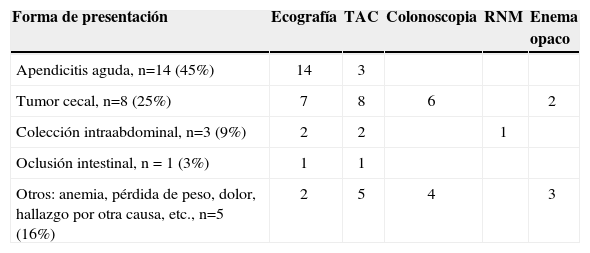
Como pruebas diagnósticas se realizó una ecografía abdominal en 26 pacientes (84%) que, como hallazgo más frecuente, identificó la presencia de una estructura tubular dilatada a la altura de la fosa ilíaca derecha en 14 casos, seguido de un efecto masa en 7 casos y colección intraabdominal en 2 casos. La tomografía axial se utilizó en 19 casos (61%) e identificó una estructura tubular alargada distendida y con material hipodenso, con o sin calcificaciones en la pared del apéndice, junto con un efecto masa en 8 casos. Se solicitó resonancia nuclear en un caso con sospecha de colección intraabdominal (3%). La colonoscopia se indicó en 10 pacientes (32%) que, como hallazgo más frecuente, describió la presencia de una dilatación-protrusión del orificio apendicular a la altura del ciego (efecto cráter de volcán) y un enema opaco en 5 pacientes (16%). La analítica no mostró datos de relevancia, excepto leucocitosis en aquellos pacientes cuya manifestación fue como cuadro agudo (tabla 1).
Metodología diagnóstica
| Forma de presentación | Ecografía | TAC | Colonoscopia | RNM | Enema opaco |
| Apendicitis aguda, n=14 (45%) | 14 | 3 | |||
| Tumor cecal, n=8 (25%) | 7 | 8 | 6 | 2 | |
| Colección intraabdominal, n=3 (9%) | 2 | 2 | 1 | ||
| Oclusión intestinal, n = 1 (3%) | 1 | 1 | |||
| Otros: anemia, pérdida de peso, dolor, hallazgo por otra causa, etc., n=5 (16%) | 2 | 5 | 4 | 3 |
RNM: resonancia nuclear magnética; TAC: tomografía axial computarizada.
El tratamiento fue quirúrgico en todos los casos, se realizó apendicectomía abierta en 3 casos y laparoscópica en 5 pacientes, todos ellos en procesos benignos y en cirugía de urgencia. A la anterior técnica se le añadió resección cecal en 8 casos por duda diagnóstica o posible afectación de los márgenes; un caso fue un cistoadenocarcinoma apendicular en una mujer de 72 años que se encuentra libre de enfermedad y que no se reintervino. En 15 pacientes se realizó ileocolectomía derecha (6 de ellos fueron cistoadenomas) por la afectación de estructuras vecinas al apéndice, rotura de la pared y presencia de moco extraapendicular o por la duda sobre la benignidad del proceso. No tuvimos ningún caso de mortalidad postoperatoria inmediata.
En 2 pacientes, uno con el diagnóstico de neoplasia de recto y otro con el diagnóstico de sigma, el hallazgo del mucocele fue circunstancial al estudio de las neoplasias colorrectales. Se realizó colectomía izquierda en 2 pacientes y una colostomía en el tercero junto con las apendicectomías en el mismo tiempo quirúrgico.
En 2 pacientes, que se intervinieron en cirugía programada y se conocía la presencia de moco libre por toda la cavidad abdominal (seudomixoma peritoneal generalizado), se añadió la infusión de quimioterapia intraperitoneal (mitomicina C), los 2 casos correspondían a cistoadenocarcinomas (tabla 2).
La anatomía patológica de la pieza quirúrgica mostró la benignidad histológica del apéndice en 21 casos (cistoadenoma e hiperplasia) y la presencia de un cistoadenocarcinoma en los 10 restantes. Dentro de los benignos, en 3 casos se identificó material mucoide periapendicular durante la intervención, el cual se extrajo. El análisis citológico del moco mostró material escasamente celular fundamentalmente constituido por macrófagos e histiocitos. De estos 3 pacientes, uno de ellos estaba asintomático, 2 fallecieron (uno sin identificarse masas de moco y el otro debido a la extensión de un adenocarcinoma de recto sincrónico). No se reintervino a ninguno. Dentro de los malignos, fallecieron 5 pacientes, 3 con seudomixoma peritoneal y los otros 2 por otras causas no relacionadas con su enfermedad apendicular. Respecto a los 5 restantes, 2 de ellos presentaron masas intraabdominales con crisis suboclusivas y los otros se encuentran libres de enfermedad. En los malignos, 4 casos se han reintervenido por presencia de masas mucoide (seudomixoma) y se realizó exéresis de éstas. Uno de ellos se intervino en 3 ocasiones por cuadros de oclusión intestinal y actualmente se encuentra vivo.
DiscusiónEl mucocele apendicular es una entidad que se puede presentar con una variedad de manifestaciones clínicas, incluso puede ser un hallazgo accidental en un estudio de imagen por otra causa o en una intervención quirúrgica.
Desde que en 1842 Rokitansky presentara el mucocele como entidad patológica4, no han sido muchas las series de este tipo de tumoración publicadas. De éstas, una de las más amplias en la literatura médica mundial fue la publicada en el año 2003 en la Mayo Clinic de 132 casos5 y, con respecto a autores españoles, la publicada en el año 2007 por Ruiz-Tovar de 35 casos en el período de 21 años6.
El término mucocele hace mención a la dilatación del apéndice por contenido mucoide y agrupa tanto procesos benignos como malignos, cada uno de ellos con un comportamiento biológico diferente. Por esto hay autores como Higa3 que desaconsejan el uso del término mucocele, ya que no indica si es benigno o maligno.
En nuestra serie de 31 pacientes hemos encontrado que la edad media y la incidencia coinciden con la mayoría de las series5–7: ésta es una enfermedad que acontece mayoritariamente entre la quinta y la séptima década de la vida5,6,8,9. Sin embargo, en nuestra serie tenemos un caso diagnosticado de hiperplasia focal en una mujer de 20 años que se intervino con la sospecha de apendicitis.
Con respecto al sexo predominante, el resultado fue muy similar a la de otras series publicadas en las que no se muestra un claro predominio.
En la clínica de presentación, el dolor agudo en la fosa ilíaca derecha, dentro de un contexto de apendicitis aguda, es la causa más frecuente, con casi el 45% (n=14) de los casos al igual que ocurre en otras series5–9, seguido ya a mayor distancia por la existencia de una masa en la fosa ilíaca derecha en el 25% (n=8) y en un 10% (n=3) por un hallazgo accidental (en 2 pacientes por ecografías ginecológicas y en el otro por clínica urinaria). La sintomatología de los casos de mucocele maligno estuvo más relacionada con pérdida de peso, deterioro del estado general y presencia de masas intraabdominales, mientras que en los mucoceles benignos estuvo más relacionada con dolor agudo en la fosa ilíaca derecha. Debemos plantearnos la posibilidad diagnóstica de esta enfermedad en pacientes en la quinta y sexta década de vida que presentan clínica de dolor y tumoración en la fosa ilíaca.
La mejoría en los métodos diagnósticos, fundamentalmente la ecografía y la TAC abdominal, hace que la posibilidad diagnóstica preoperatoria del mucocele sea cada vez mayor. En nuestra serie, de un total de 31 casos, en 21 se intervino a los pacientes con la sospecha de posible mucocele por la clínica y las pruebas de imagen. El hallazgo ecográfico de una masa bien circunscrita, anecoica y heterogénea en la zona correspondiente al apéndice debe hacer sospechar de esta enfermedad. La tomografía de abdomen contribuye a establecer el diagnóstico y a evaluar la extensión de la enfermedad. El hallazgo de una acumulación quística bien encapsulada, en ocasiones con calcificación de la pared en el sitio anatómico donde se encuentra el apéndice y con o sin compresión de las estructuras vecinas, debe hacer pensar en esta enfermedad9,10.
Nosotros, sin llegar a la alta incidencia de asociación (de casi un tercio) de otras neoplasias que indica Luca Stocchi en la Mayo Clinic en pacientes con el diagnóstico de mucocele, hemos observado también un alto porcentaje. Cinco pacientes presentaron adenocarcinoma de colon (2 en el colon derecho, otro en el colon transverso y los 2 restantes en el recto-sigma con metástasis hepáticas en estos 2 últimos). En 3 pacientes se detectó el mucocele en el estudio o la intervención por el carcinoma de colon y los restantes en el seguimiento. Una paciente a la que se había operado de neoplasia de mama maligna hacía 5 años presentó en el apéndice una doble neoplasia (cistoadenoma y un carcinoide) y se encuentra libre de enfermedad. Pensamos, al igual que otros autores5,6,11, que existe una alta incidencia de neoplasias sincrónicas o metacrónicas en estos pacientes, por lo que deben seguir un control para la posible detección precoz de éstas. Es recomendable la realización de una colonoscopia12 en todo paciente en el que se sospeche la existencia de un mucocele apendicular para descartar asociación de neoplasia colorrectal. Hay que plantearse el diagnóstico diferencial con neoplasias benignas y malignas de apéndice, región cecal y ovarios (leiomiomas, lipomas, carcinoides o linfomas), así como de otros procesos como endometriosis, piosalpinx, quistes de ovario, mesenquimales, etc.
La apendicectomía es la base terapéutica del tratamiento, debido a que, aunque no está demostrado, puede existir la progresión de lesiones benignas a malignas o producirse la rotura del mucocele y desarrollarse un seudomixoma13. El procedimiento quirúrgico debe estar en relación con los hallazgos del tumor (extensión, presencia de colección de moco local o difuso por el peritoneo, rotura del apéndice o márgenes de seguridad) y con su histología: se postula la apendicectomía simple en los procesos benignos y la resección cecal o ileocolectomía derecha cuando existe afectación de los segmentos intestinales contiguos, adenopatías regionales, seudomixoma peritoneal o malignidad del proceso5,6,8.
A pesar de que existen autores que contraindican la laparoscopia para la apendicectomía y señalan siempre la conversión a cirugía abierta cuando se detecta un mucocele14,15, pensamos que la extensión del proceso, la dificultad en la exéresis o la necesidad de una cirugía más radical por la extensión hace necesaria la laparotomía. Si observamos la indemnidad de la pared del apéndice, realizamos siempre la extracción del apéndice por vía laparoscópica introducido en una bolsa, con una manipulación cuidadosa para evitar la rotura y la siembra peritoneal de la mucina. De las 5 apendicectomías realizadas por laparoscopia, no hemos tenido implantes de moco intraabdominal. En 8 casos de mucocele apendicular con sospecha de afectación de la base, falta de integridad en la pared o duda diagnóstica de benignidad realizamos apendicectomía con resección del polo cecal. Con respecto al tamaño del apéndice, en todos los casos el grosor fue superior a los 2cm, pero no hemos podido sacar conclusiones en relación con si los mucoceles malignos eran de tamaño superior.
La ileocolectomía derecha se encuentra indicada en los cistoadenocarcinomas cuando exista afectación de estructuras vecinas (íleon o ciego) o haya afectación linfática regional5,6,8.
Hemos tenido 5 casos con un seudomixoma peritoneal difuso, de los cuales en 3 casos se detectó en la intervención y en los otros 2 en el seguimiento. Estas cifras corresponden a un 16%, similar a las indicadas por otros autores2,5,8. Los 5 casos correspondían a cistoadenocarcinomas apendiculares, mientras que en 3 pacientes con procesos histológicos benignos apendiculares (uno de ellos era sincrónico con un adenocarcinoma recto) se identificó material mucoide periapendicular. El contenido mucoide del seudomixoma puede mostrar diferente grado de displasia de las células, por lo que puede considerarse como una forma de diseminación y puede empeorar considerablemente el pronóstico.
Es recomendable el seguimiento de estos pacientes tanto por la alta incidencia de otras neoplasias como por el hecho de que se han descrito casos de aparición de seudomixoma tardíos, incluso en algún caso de mucocele benigno6,13.
En conclusión, no existe una terapéutica definida para el tratamiento de los seudomixoma peritoneales (peritonectomía, vaciado de las colecciones, citorreducción, quimioterapia intraperitoneal, second look, etc.)3,14,16,17, y estos casos presentan una alta mortalidad. Nosotros, basándonos en el trabajo de Sugarbaker16, infundimos mitomicina C en 2 pacientes con moco intraperitoneal con resultados desalentadores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.