La pancreatectomía izquierda laparoscópica (PIL) es una técnica aceptada para el tratamiento de lesiones benignas y premalignas del páncreas izquierdo, existiendo todavía controversia en su uso para las malignas.
ObjetivoEvaluar nuestros resultados en la PIL como técnica de rutina para el tratamiento de las lesiones primarias del páncreas izquierdo.
Pacientes y métodosDesde noviembre de 2007 hasta noviembre de 2011 hemos intervenido 15 pacientes de PIL por lesiones pancreáticas primarias. En todos los casos se dejó un drenaje intraabdominal y se siguieron las recomendaciones de la International Study Group for Pancreatic Fistula.
ResultadosLa edad media fue de 64±13 años. Se realizaron 6 espleno-pancreatectomías radicales, 3 corporo-caudales con preservación del bazo y 6 distales puras (4 con preservación del bazo). Hubo una conversión. El tiempo operatorio fue de 230±69 minutos. La estancia media postoperatoria fue de 8,1±7,6 días. A 90 días, según la clasificación modificada de Clavien, se detectaron complicaciones en 4 pacientes: 3 grado ii y una grado v. Hubo una fístula pancreática grado B. En el 53% de los casos el diagnóstico fue de neoplasia maligna. El número de ganglios resecados en los casos en los que se planificó una resección radical por carcinoma fue de 21,7±11,5, siendo en todos los casos los márgenes negativos.
ConclusionesLa PIL puede considerarse como una técnica adecuada para el tratamiento de las lesiones primarias del páncreas, incluyendo las malignas, siempre que se realice por grupos con experiencia en cirugía pancreática y alta cualificación en cirugía laparoscópica.
Laparoscopic left-sided pancreatectomy (LLP) is an accepted technique for the treatment of benign and pre-malignant lesions of the left side of the pancreas, but there is still controversy on its use for malignant ones.
ObjectiveTo evaluate our results in LLP as a routine technique for primary lesions of the left pancreas.
Patients and methodsWe performed LLP in 15 patients for primary lesions of the pancreas from November 2007 to November 2011. An intra-abdominal drainage was left in all cases, and the recommendations of the International Study Group for Pancreatic Fistula were followed.
ResultsThe mean age of the patients was 64±13 years. Six radical spleno-pancreatectomies, 3 corporo-caudal with preservation of the spleen, and 6 pure distal (4 with preservation of the spleen). There was one conversion. The mean surgical time was 230±69minutes. The mean post-operative stay was 8.1±7.6 days. At 90 days, complications were detected in 4 patients; 3 grade ii and one grade v according to the modified classification of Clavien. There was one grade B pancreatic fistula. The diagnosis was a malignant neoplasm in 53% of cases. The number of resected lymph nodes in the cases where a radical resection was planned due to cancer was 21.7±11.5, there being negative margins in all cases.
ConclusionsLLP may be considered as a suitable technique for the treatment of primary pancreatic lesions, including malignant ones, provided that it is performed by groups with experience in pancreatic surgery and highly trained in laparoscopic surgery.
La pancreatectomía izquierda laparoscópica (PIL) es una técnica formalmente aceptada para el tratamiento de las lesiones localizadas en el páncreas izquierdo, especialmente aquellas quísticas, benignas o premalignas, y los tumores neuroendocrinos (TNE)1–3. Diversos grupos han demostrado que las ventajas inherentes de la laparoscopia, comprobadas previamente para otras técnicas quirúrgicas, también se cumplen en este caso3,4. No obstante, todavía existe controversia en recomendar su uso para el tratamiento curativo de las lesiones malignas, especialmente el carcinoma infiltrante de páncreas en el cual se requiere una resección pancreática con linfadenectomía extendida y márgenes de seguridad adecuados4,5. Además, la dificultad técnica que entraña el abordaje laparoscópico del páncreas, incluso para el páncreas izquierdo, hace que en la actualidad, todavía en la mayoría de los centros no se contemple la PIL como la técnica de elección o estándar, sino para casos muy seleccionados3,4,6–8.
El objetivo de nuestro trabajo es evaluar la eficacia y seguridad de la PIL, mediante el análisis de los resultados de nuestra serie, cuando se considera como la técnica de rutina para el tratamiento de las lesiones pancreáticas primarias localizadas en el cuerpo y cola del páncreas, independientemente de su grado de malignidad.
Pacientes y métodosDesde noviembre de 2007 se ha planteado de forma sistemática la vía laparoscópica para la realización de las pancreatectomías izquierdas (PI). Se considera PI cualquier tipo de resección que precise la sección glandular a la izquierda de la vena porta, bien sea a nivel del cuello, cuerpo o cola. En este contexto se definen a la pancreatectomía corporo-caudal (PCC) como la resección completa de todo el cuerpo y cola del páncreas con sección del parénquima a nivel del cuello pancreático y la pancreatectomía distal (PD) como aquella en la que la transección se realiza a nivel del cuerpo o cola del páncreas. La sección del parénquima pancreático se realizó con endograpadora lineal con profundidad de grapa de 2,5mm (carga azul), excepto en 2 casos en los que por dificultad en la colocación de la endograpadora se utilizó un dispositivo de sellado bipolar: uno, por una lesión localizada en el cuello, y otro, por una lesión bien delimitada muy próxima al hilio esplénico. En 5 casos se reforzó el borde de transección pancreática con sutura continua manual de monofilamento 3/0. En todos los casos se dejó un drenaje aspirativo de baja presión en el borde de sección del parénquima pancreático. Se realizó determinación de amilasas a partir del tercer día solo si el drenaje era productivo en ese momento. Se retiró en caso de no haber sido productivo o si la determinación de amilasas fue negativa. Ante la sospecha preoperatoria de neoplasia maligna del páncreas se planificó una esplenopancreatectomía en bloque con linfadenectomía estándar según la técnica RAMPS (radical antegrade modular pancreatosplenectomy) descrita previamente por Strasberg9 y por nuestro grupo para el abordaje totalmente laparoscópico10. En todos los casos se realizó estudio anatomo-patológico intraoperatorio de la pieza de resección y de sus márgenes pancreático y retroperitoneal.
Se siguieron las recomendaciones de la ISGPF (International Study Group for Pancreatic Fistula) para el diagnóstico y clasificación de la fístula pancreática postoperatoria11. Se utilizó la clasificación modificada de Clavien para cirugía de resección pancreática para el diagnóstico y gradación de las complicaciones postoperatorias12, que se contabilizaron a 90 días.
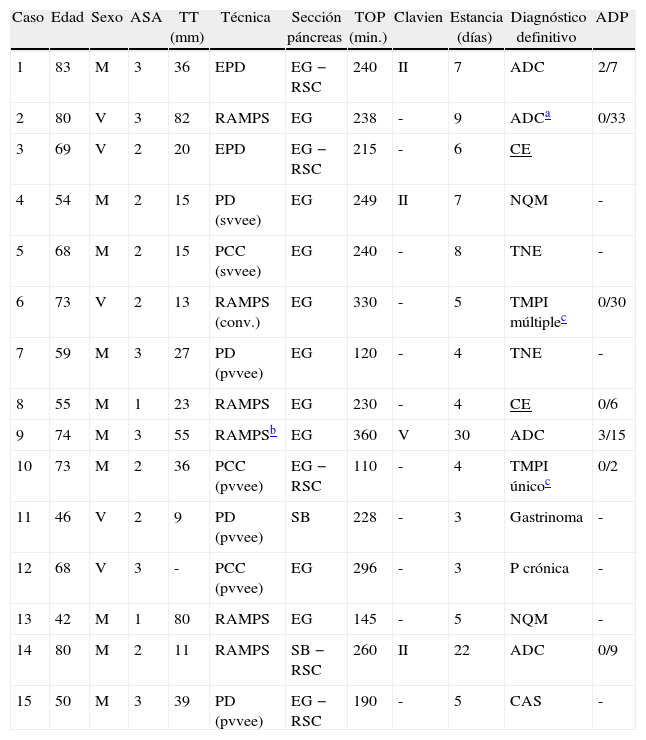
ResultadosHasta noviembre de 2011 se han realizado 22 PI. En el estudio se excluyen 7 pacientes, 6 de los cuales se iniciaron directamente vía abierta y uno después de realizar una laparoscopia exploradora para descartar carcinomatosis peritoneal que hubiera contraindicado proseguir con la resección: 2 pacientes en los cuales la resección del páncreas se realizó como procedimiento secundario a otro principal (gastrectomía, nefrectomía) en colaboración con otras unidades o servicios; 2 casos de carcinomas endocrinos voluminosos con sospecha de infiltración del tronco celíaco; y 3 pacientes operados previamente vía convencional: 2 con una duodenopancreatectomía que presentaron una segunda neoplasia primaria del remanente pancreático a los 26 y 57 meses, a este último fue al que se le realizó una laparoscopia exploradora inicial, y otra operada previamente en otro centro de una quisto-yeyunostomía por supuesto pseudoquiste de páncreas cuyo diagnóstico definitivo después de la resección quirúrgica fue de adenocarcinoma ductal. Por lo tanto, la población final del estudio la componen 15 pacientes a los que se realizó una PIL por lesiones pancreáticas primarias localizadas en el páncreas izquierdo. En la tabla 1 se muestran, ordenadas de forma cronológica, las características demográficas y clínicas de estos pacientes.
Características y resultados de los pacientes intervenidos de pancreatectomía izquierda laparoscópica
| Caso | Edad | Sexo | ASA | TT (mm) | Técnica | Sección páncreas | TOP (min.) | Clavien | Estancia (días) | Diagnóstico definitivo | ADP |
| 1 | 83 | M | 3 | 36 | EPD | EG − RSC | 240 | II | 7 | ADC | 2/7 |
| 2 | 80 | V | 3 | 82 | RAMPS | EG | 238 | - | 9 | ADCa | 0/33 |
| 3 | 69 | V | 2 | 20 | EPD | EG − RSC | 215 | - | 6 | CE | |
| 4 | 54 | M | 2 | 15 | PD (svvee) | EG | 249 | II | 7 | NQM | - |
| 5 | 68 | M | 2 | 15 | PCC (svvee) | EG | 240 | - | 8 | TNE | - |
| 6 | 73 | V | 2 | 13 | RAMPS (conv.) | EG | 330 | - | 5 | TMPI múltiplec | 0/30 |
| 7 | 59 | M | 3 | 27 | PD (pvvee) | EG | 120 | - | 4 | TNE | - |
| 8 | 55 | M | 1 | 23 | RAMPS | EG | 230 | - | 4 | CE | 0/6 |
| 9 | 74 | M | 3 | 55 | RAMPSb | EG | 360 | V | 30 | ADC | 3/15 |
| 10 | 73 | M | 2 | 36 | PCC (pvvee) | EG − RSC | 110 | - | 4 | TMPI únicoc | 0/2 |
| 11 | 46 | V | 2 | 9 | PD (pvvee) | SB | 228 | - | 3 | Gastrinoma | - |
| 12 | 68 | V | 3 | - | PCC (pvvee) | EG | 296 | - | 3 | P crónica | - |
| 13 | 42 | M | 1 | 80 | RAMPS | EG | 145 | - | 5 | NQM | - |
| 14 | 80 | M | 2 | 11 | RAMPS | SB − RSC | 260 | II | 22 | ADC | 0/9 |
| 15 | 50 | M | 3 | 39 | PD (pvvee) | EG − RSC | 190 | - | 5 | CAS | - |
ADC: adenocarcinoma; ADP: relación adenoaptías positivas/totales resecadas (solo para neoplasias malignas); CAS: cistoadenoma seroso; CE: carcinoma endocrino; EG: endograpadora; EPD: esplenopancreatectomía distal; NQM: neoplasia quística mucinosa; PCC: pancreatectomía corporo-caudal con preservación del bazo; PD: pancreatectomía distal con preservación del bazo; pvvee: preservación de vasos esplénicos; RAMPS: esplenopancreatectomía radical modular anterógrada; RSC: refuerzo sutura continua; SB: sellador bipolar; svvee: sección de vasos esplénicos; TMPI: tumor mucinoso papilar intraductal; TNE: tumor neuroendocrino no funcionante; TOP: tiempo operatorio; TT: tamaño tumoral.
Se trata de 10 mujeres y 5 hombres con una edad media de 64±13 años. Las técnicas quirúrgicas realizadas fueron: 6 RAMPS, 3 PCC con preservación del bazo (2 con preservación de los vasos esplénicos), 4 PD con preservación del bazo (3 con preservación de los vasos esplénicos) y 2 esplenopancreatectomías distales (EPD). El tiempo operatorio medio fue de 230±69min. En un caso se asoció una funduplicatura de 270° por presentar una hernia de hiato tipo iii.
Un paciente que había presentado episodios previos de pancreatitis aguda por tumor mucinoso papilar intraductal (TMPI) múltiple en cuerpo y cola del páncreas requirió conversión a cirugía abierta una vez realizada la sección del cuello del páncreas, sección de los vasos esplénicos en su origen, movilización de todo el cuerpo y linfadenectomía, por sospecha de infiltración a nivel del mesocolon transverso en ángulo esplénico. El diagnóstico definitivo confirmó la existencia de TMPI con focos de carcinoma in situ siendo todos los márgenes de resección negativos y sin infiltración del mesocolon.
La estancia media fue de 8,1±7,6 días. Once pacientes (73%) estuvieron ingresados menos de una semana. Se detectaron complicaciones en 4 pacientes: 3 grado ii y uno grado v. A una paciente con antecedentes de cardiopatía isquémica se le realizó trasfusión de un concentrado de hematíes. Se diagnosticó una fístula pancreática de bajo débito (tipo B) que precisó nutrición parenteral total por retraso del vaciamiento gástrico. Una paciente reingresó por presentar una infección de herida de un trocar que requirió desbridamiento «bedside» y antibioterapia. Una paciente con antecedentes de insuficiencia renal y acidosis metabólica crónicas, secundarias a uretero-hidronefrosis bilateral por cistectomía radical y uretero-sigmoidostomía previa, falleció por presentar una reagudización progresiva y severa de su insuficiencia renal crónica, sin causa desencadenante diagnosticada, no atribuible a ninguna complicación intraabdominal (TC de abdomen sin hallazgos patológicos), y descartada para hemodiálisis por el Servicio de Nefrología por la combinación de edad avanzada y carcinoma de páncreas T3N1. No se detectó ninguna complicación relacionada con el bazo en ninguno de los 7 casos en los cuales se preservó (5 con preservación de vasos esplénicos). A una paciente se le detectó una colección estéril a los 4 meses, que se drenó percutáneamente, siendo la determinación de niveles de amilasa de la misma normales.
Los diagnósticos definitivos se muestran en la tabla 1. En 8 pacientes el diagnóstico fue de neoplasia maligna. El número medio de ganglios resecados en los casos de carcinoma ductal fue de 16±12, si bien los 4 casos en los que se planificó una RAMPS por sospecha de neoplasia maligna fue de 21,7 ± 11,5. En todos los casos tanto el margen de sección del páncreas como el retroperitoneal fueron negativos.
DiscusiónLos criterios de calidad para las resecciones del páncreas izquierdo por vía convencional alcanzan tasas muy dispares, incluso en centros de alto volumen13–16. Así, se han publicado cifras de morbilidad y mortalidad del 10-47% y 0-6%, respectivamente. En este apartado, merecen especial referencia las tasas publicadas en el estudio DISPACT17. En este estudio, multicéntrico, prospectivo y aleatorizado, que incluye 450 pacientes y cuyo objetivo principal era valorar 2 técnicas de transección pancreática17 y que cumple de forma estricta con los criterios establecidos por el ISGPF para el diagnóstico de fístula pancreática11, se presenta una tasa total de complicaciones postoperatorias del 70%, con un 45% de pacientes con al menos una complicación grave, un 6% de infección de herida y una mortalidad a 90 días del 3%. Estos datos son probablemente la referencia aproximada más fiable de los resultados de la PI mediante abordaje convencional. Stutchfield et al.18 abordan los estándares de calidad a los que debería aspirar el abordaje laparoscópico, considerando adecuadas unas tasas de morbilidad, de fístula pancreática clínicamente relevante y de mortalidad no superiores al 39, 8 y 3%, respectivamente. En el registro nacional español de resecciones pancreáticas por laparoscopia2 se presentan unas tasas de complicaciones relacionadas con la pancreatectomía de tan solo el 16% y no se reporta ninguna mortalidad, si bien se trata de un registro de participación voluntaria y en el que solo el 6% de los casos tratados fueron por carcinoma de páncreas. Los estudios comparativos existentes, entre el abordaje laparoscópico y el abierto, no muestran diferencias significativas en cuanto a tiempo operatorio, tasa de fístula pancreática, mortalidad e incluso radicalidad oncológica, hallando en cambio ventajas a favor del abordaje laparoscópico en cuanto a reducción de las pérdidas sanguíneas, estancia postoperatoria, complicaciones totales y una más rápida recuperación postoperatoria3,7,8,19–22. En nuestra serie, la estancia media fue de 8,1 días, algo mayor que la establecida por otros grupos3,6,21–23, pero menor que los 15 días reportados en cirugía convencional17 y similar o menor a la de otras series19,24,25. Resaltamos que en nuestra serie, la estancia media se prolongó sobre todo en pacientes de edad avanzada (tabla 1), siendo la edad media de nuestros pacientes claramente mayor, en algunos casos cerca de 10 años de diferencia, que la presentada en la mayoría de otras series2,3,18,22. En general, nuestros resultados en cuanto a la relación estancia hospitalaria/fístula pancreática son más acordes con los de la literatura asiática que con los de la occidental, donde se reportan sorprendentes cifras de 4–6 días de estancia postoperatoria con tasas de fístula pancreática de hasta un 23%3,6,21,22. En cuanto a la defunción que tuvimos creemos que es más atribuible a una probable deficiente selección del caso para resección quirúrgica que al tipo de abordaje seleccionado. Por otra parte, los índices de complicaciones relacionadas con la técnica, reintervenciones y trasfusión que hemos tenido son equiparables a la mayoría de series publicadas de PIL, lo cual confirmarían la seguridad y reproducibilidad de la técnica.
El problema más frecuente, relevante y condicionante de la evolución postoperatoria en la PI, tanto abierta como laparoscópica, es la fístula pancreática. En el estudio DISPACT18 se halló una tasa de fístula pancreática alrededor del 30%, tanto utilizando como medio de sección del páncreas la grapadora lineal (177 pacientes, 32%) como la sutura manual (175 pacientes, 28%). Además, cabe añadir un 19% de colecciones o abscesos intraabdominales. Thaker RI et al.26, en un estudio prospectivo comparativo entre la sección del páncreas solo con grapadora o añadiendo un refuerzo con fundas de malla reabsorbible en la línea grapado, tuvieron un descenso de la tasa de fístula pancreática del 36 al 3,5%. Por su parte, Abu Hilal M et al.6 también encuentran un descenso en la tasa de fístula pancreática del 50 al 9% si se refuerza la línea de grapado con sutura manual. En cuanto al abordaje exclusivamente laparoscópico, Fernández-Cruz et al.23, en su análisis retrospectivo de 82 casos operados de forma consecutiva, presentan una tasa de fístula pancreática clínicamente relevante inferior al 10% utilizando como único método de sección del páncreas la endograpadora lineal. Otras series han mostrado tasas que varían entre el 10 y el 50%3,6,21,22,24,27. En nuestra serie, no se detectó fístula pancreática en ninguno de los 13 pacientes en los cuales se realizó sección del páncreas con endograpadora, si bien en 4 de ellos, dependiendo de la calidad del grapado, grosor y consistencia del páncreas, se reforzó el margen de sección con sutura manual. Creemos que este bajo índice de fístula pancreática se explicaría porque la mayoría de las secciones del páncreas se han realizado a nivel del cuello (73%), donde el parénquima es más delgado y el grapado suele ser más efectivo y seguro, pero que seguramente no serían reproducibles si todas las secciones se hubieran realizado a nivel del cuerpo del páncreas.
Que la PIL no es una técnica sencilla ni de fácil implantación lo demuestra que, en la mayoría de las series, los tiempos operatorios no suelen ser inferiores a las 3h y más teniendo en cuenta que la mayoría de las resecciones no son oncológicas3,19,21,23,25. En cambio, los índices de conversión publicados son relativamente bajos3,21–23, inferiores por lo general al 15%, lo cual parece demostrar que se trata de una técnica reproducible y estandarizable. Si bien en casos seleccionados, sobre todo en aquellos en los cuales se trata de lesiones benignas, de pequeño tamaño y localizadas en la cola del páncreas, características muy comunes en la mayoría de las series publicadas3,22,23,25, la resección suele ser técnicamente menos compleja, cuando se considera este abordaje como el estándar de actuación para la mayoría de los casos, en lesiones de cualquier naturaleza y localización, se requiere tanto experiencia en cirugía pancreática como en cirugía laparoscópica avanzadas, siendo este el factor más limitante para un alto porcentaje de cirujanos. A diferencia de la mayoría de las series publicadas, pero en la misma línea que el estudio DISPACT, en la nuestra el 53% de las resecciones se realizaron por neoplasia maligna, realizándose en el 73% de los casos una resección completa del cuerpo y la cola del páncreas. Además, en los últimos 5 de los 7 casos en que se preservó el bazo se conservaron los vasos esplénicos, lo cual alargó notablemente el tiempo operatorio. Todo ello explicaría que nuestro tiempo operatorio haya sido más largo que el reportado en otras series21,23. En este sentido, creemos que el término pancreatectomía distal, con o sin esplenectomía, es confuso y dificulta la comparación entre series, puesto que incluye en un mismo grupo resecciones complejas como la RAMPS10 y otras técnicamente menos demandantes como la resección de la cola del páncreas, por lo que se debería especificar si se trata de una PCC o bien de una PD pura.
Se ha cuestionado el uso de este abordaje en las neoplasias malignas atribuyendo una peor calidad en la resección oncológica. En nuestra serie, tanto el número medio de adenopatías resecadas como el análisis de los márgenes de resección se acomodan a los estándares de calidad deseados4,28. Y coinciden con los resultados publicados por otros grupos21,27 confirmando que una óptima radicalidad oncológica es factible y puede ser la norma de actuación en el abordaje laparoscópico. En general, nuestros resultados, tanto respecto a las indicaciones como a la evolución postoperatoria y resultados oncológicos, apoyarían la opinión expresada previamente por otros grupos con mayor experiencia en el uso del abordaje laparoscópico como método de elección en la PI29, los cuales se plantean el abordaje laparoscópico como el de elección en las lesiones benignas o no invasivas del páncreas, a la vez que una alternativa segura al abierto para las malignas.
En conclusión, la PIL puede considerarse como la técnica de elección para el tratamiento de las lesiones benignas y premalignas del páncreas izquierdo. Siempre que se realice por grupos expertos en cirugía pancreática y con alta cualificación en cirugía laparoscópica, puede además considerarse como una alternativa a la cirugía abierta incluso para el tratamiento de un gran número de casos de neoplasias malignas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.