El dolor es un síntoma común en la esclerosis múltiple (EM) pero su prevalencia y características no están bien definidas. El objetivo de este trabajo fue describir la prevalencia, las características del dolor en pacientes con EM y determinar variables clínicas y radiológicas asociadas.
MétodosSe realizó un estudio prospectivo y descriptivo de pacientes con EM. Se evaluó la presencia de dolor en el momento de inclusión. A aquellos pacientes que referían dolor se les analizó el tipo (neuropático, nociceptivo o ambos), la localización y la intensidad (medida por la escala visual analógica) del dolor, así como la analgesia recibida. Se recogieron variables demográficas, tipo de EM, disfunción neurológica (EDSS), frecuencia de brotes, años de evolución, síntomas depresivos (evaluados por el test de Hamilton), tratamiento inmunomodulador, fatiga, espasticidad, presencia de lesiones en resonancia medular y un test de calidad de vida.
ResultadosSe incluyeron 134 pacientes. Se realizó resonancia medular en 105. El 55% (74) presentaron dolor. Mayoritariamente fue neuropático, urente, en las extremidades y percibido como grave. De ellos recibió analgesia el 38%. Los pacientes con dolor presentaban mayor discapacidad (EDSS 4,5 [3-6] frente a 1,5 [1-2]; p<0,001), mayor número de brotes (7,13±3,4 frente a 3,75±2,9; p<0,001), mayor tiempo de evolución (14,6±7,8 frente a 8,43±5,9 meses; p<0,001), formas progresivas (86,7% frente a 13,3%, p<0,001), depresión (91,9% frente a 8,1%; p<0,001) y mayor presencia de lesiones en la resonancia medular (84,3% frente a 15,7%; p<0,001). En el análisis multivariante las lesiones en resonancia medular (OR: 3,5 [1,5-24,5]; p=0,001) y la discapacidad (OR: 1,7 [1,1-2,7]; p=0,014) se asociaron de forma independiente con dolor.
ConclusionesEl dolor en la EM es frecuente y percibido como grave. Se asocia con la presencia de lesiones en la resonancia medular y con mayor discapacidad.
Despite pain being a disabling symptom in patients with multiple sclerosis (MS), its prevalence and characteristics are not well established. The aim of this study is to describe the characteristics and prevalence of pain in patients with MS, and to assess the associated clinical variables and radiological findings.
MethodsWe prospectively studied patients with MS. A structured questionnaire which evaluated depression symptoms, type of pain, location, intensity (defined according to a visual analogue scale (VAS) as severe (VAS 7-10), moderate (VAS 4-6) and mild (VAS 0-4), and pain therapy was recorded in patients who referred to pain at the time of interview. Protocol variables were demographic data, MS clinical forms (remitting-relapsing, progressive-secondary and progressive-primary), neurological dysfunction (defined according to EDSS scale), symptoms at onset, attack frequency, illness duration, disease modifying treatment, fatigue, spasticity, oligoclonal bands in CSF, visual evoked potentials, depression symptoms (Hamilton test) and presence of lesions in spinal cord MRI.
ResultsA total of 134 MS patients were included, and MRI was performed on 105 of them. Pain was reported by 74 (55%) patients and was most frequently neuropathic, located in limbs, severe and burning/spiky. Of these 28 (38%) received therapy for their pain, based predominantly in anti-inflammatory drugs. Patients with pain had a worse functional state (EDSS score, 4.5 [3-6] vs 1.5 [1-2], p<0.001), higher number of relapses (7.13±3.4 vs 3.75±2.9, p<0.001), progressive forms of MS (86.7% vs 13.3%, p<0.001), depression (91.9% vs 8.1%, p<0.001), spinal cord involvement at onset (79.2% vs 20.8%, p=0.009), spinal cord lesions by MRI (84.3% vs 15.7%, p<0.001) and longer duration of disease (14.6±7.8 vs 8.43±5.9 months, p<0.001). In a logistic regression model, the presence of lesions in spinal cord MRI (OR 3.5 [1.5-24.5]) and higher EDSS score (OR 1.7 [1.1-2.7]) were independently associated with pain.
Conclusions: Pain is a frequent disabling symptom in MS and is associated with disability and spinal cord lesions.
Hoy en día se reconoce el dolor como un síntoma común en la esclerosis múltiple (EM) que está directamente relacionado con la enfermedad y sus consecuencias.
La Organización Mundial de la Salud clasifica los síndromes del dolor en nociceptivos y neurogénicos (o neuropáticos). Los pacientes con EM pueden presentar ambos tipos: el dolor neuropático o neurogénico que está directamente relacionado con la disrupción de la mielina del sistema nervioso central y el nociceptivo, que es secundario a los cambios musculoesqueléticos que pueden presentar los pacientes como debilidad o espasticidad1.
En los últimos años se ha incrementado el número de trabajos que evalúan el dolor en los pacientes con EM. Los que estudian la prevalencia de este síntoma difieren considerablemente con rangos que oscilan desde el 30 al 90%2-4. Los estudios realizados coinciden en que la presencia de dolor provoca un impacto negativo en la calidad de vida del paciente5,6. Sin embargo, no existen resultados concluyentes en cuanto a su relación con otras variables clínicas de la enfermedad (discapacidad, duración, número y localización de los brotes, etc.)7-9 ni con las lesiones radiológicas. A pesar de la importancia de las vías medulares en la transmisión del dolor, la presencia de lesiones en la resonancia medular ha sido poco estudiada en los pacientes con EM y dolor.
Los objetivos de nuestro estudio fueron determinar la prevalencia del dolor en una cohorte de pacientes con EM y su impacto sobre su calidad de vida. De la misma manera se analizaron las características de este síntoma y su relación con variables clínicas y de imagen medular; finalmente también se evaluó el tratamiento recibido por los pacientes y su opinión sobre la eficacia del mismo.
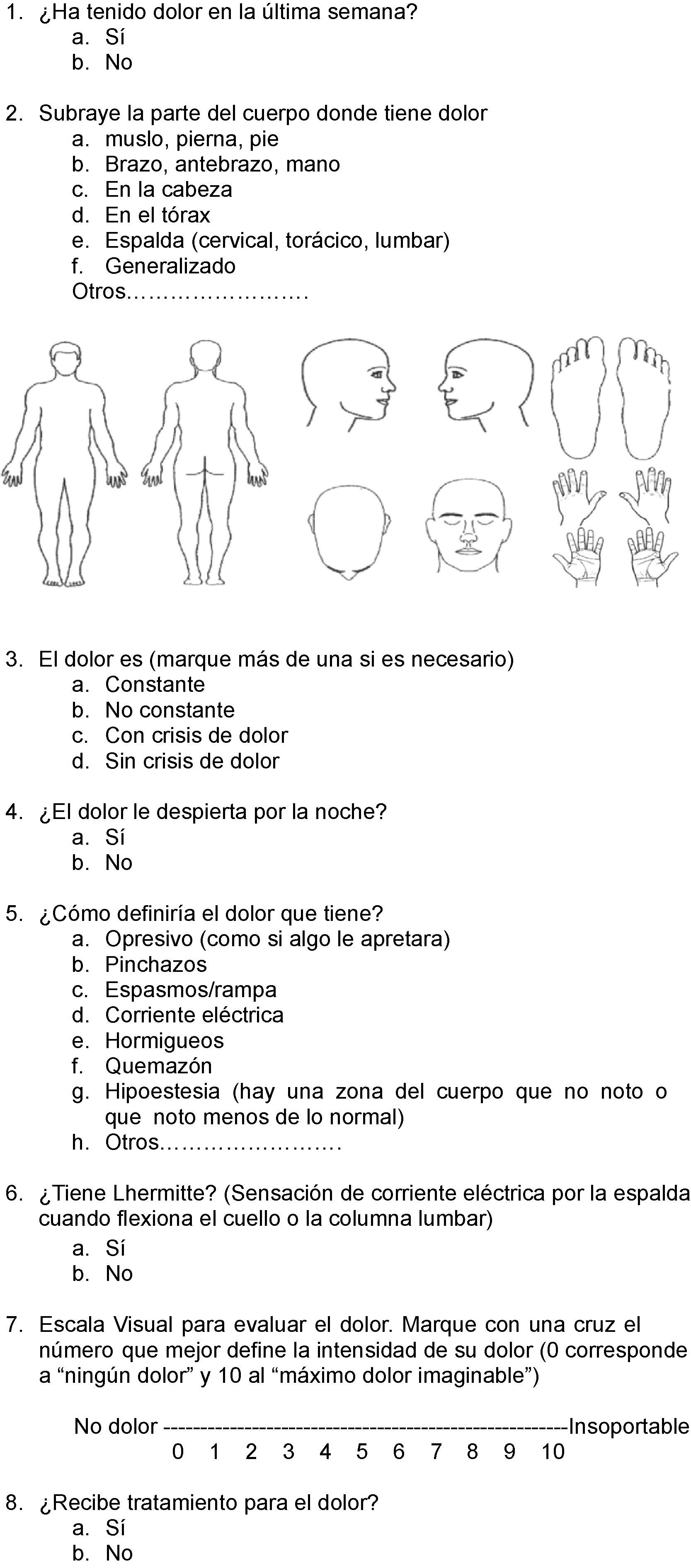
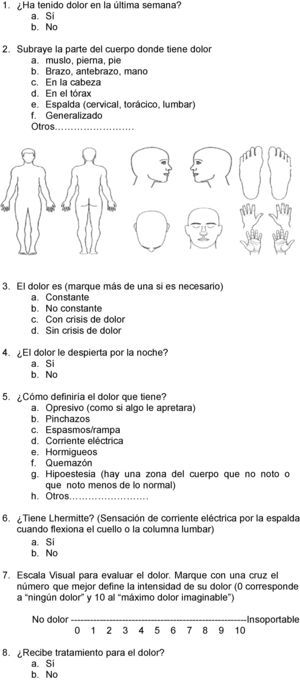
Pacientes y métodosSe realizó un estudio descriptivo, prospectivo y transversal en pacientes con EM (definida según los criterios de Poser10 y/o McDonald11). Se incluyeron pacientes consecutivos que acudieron a consultas de la Unidad de EM del Hospital Universitari Germans Trias i Pujol de Badalona. Se establecieron dos grupos de pacientes en relación con la presencia o ausencia de dolor. Aquellos que presentaban este síntoma en el momento de inclusión, y con un mínimo de una semana de duración, cumplimentaron un cuestionario estructurado (fig. 1) que evaluaba el tipo de dolor (nociceptivo, neuropático), la localización, la intensidad (medida según una escala visual analógica [EVA] en leve [de 0 a 3], moderada [de 4 a 7] y grave [de 8 a 10]), el tratamiento analgésico recibido y la opinión sobre su eficacia. Este cuestionario fue realizado por el mismo evaluador, tras haber obtenido el consentimiento informado del paciente, una vez explicados los fines de la encuesta y su carácter confidencial.
Las variables clínicas, radiológicas y la calidad de vida de los pacientes que presentaban dolor fueron comparadas con las variables de aquellos que no referían este síntoma. Se estudiaron: datos demográficos (sexo, edad), formas clínicas de EM (definidas según Lublin12 en remitente recurrente [RR], secundaria progresiva [SP] y primaria progresiva [PP]), discapacidad neurológica (medida según la escala de discapacidad de Kurtzke13), años de evolución de la enfermedad, número de brotes desde el inicio de los síntomas, presencia o ausencia de espasticidad (medida por la escala de Ashworth, considerándose presente con valores por encima de 2), síntomas depresivos (evaluados según el test de Hamilton14, considerándose positivos con valores del test superiores a 51), fatiga (evaluada según la escala de gravedad de la fatiga de Krupp15, considerándose como positiva con medias de la escala superiores a 3), tratamiento inmunomodulador y calidad de vida (medida según el EuroQol). Las variables radiológicas estudiadas fueron la presencia y localización de lesiones en la médula espinal visualizadas en una resonancia medular. Se evaluaron las lesiones visualizadas en los cortes sagitales de las secuencias T2 y FLAIR. Se valoraron resonancias que hubieran sido realizadas en los 6 meses previos a la admisión en el estudio. En aquellos pacientes que no disponían de imagen medular se les solicitó tras ser incluidos.
Los datos se recogieron y analizaron mediante el paquete estadístico SPSS versión 15.0. Se realizó la estadística descriptiva (media, desviación estándar, mediana, intervalo, tablas de frecuencia) de las principales variables (edad, sexo, EDSS, años de evolución, formas clínicas, presencia, tipo e intensidad del dolor, fatiga y alteraciones del ánimo, presencia y localización de lesiones en la resonancia medular). Se emplearon los test de Chi cuadrado o test exacto de Fisher para comparar variables categóricas (presencia o ausencia de dolor en pacientes con EMRR, EMSP o EMPP, en pacientes con lesiones desmielinizantes en la resonancia medular, en pacientes con fatiga y/o alteración del estado de ánimo). Se empleó la “t” de Student o U de Mann-Whitney para variables categóricas cuando se comparaban dos grupos (relación de la edad, EDSS, años de evolución, número de brotes con la presencia o ausencia de dolor). Se admitió significación estadística para p<0,05.
Se realizó un análisis bivariante para analizar las variables asociadas de forma significativa a presentar dolor. Para evaluar el efecto independiente de cada una de las variables clínicas o radiológicas sobre la presencia de dolor en los pacientes con EM se realizó un análisis de regresión logística. Se incluyeron en el modelo las variables que se habían asociado con significación estadística a la presencia de dolor en el análisis bivariante.
ResultadosSe incluyeron 134 pacientes consecutivos que acudieron a consultas de la Unidad de EM del Hospital Universitari Germans Trias i Pujol de Badalona en un periodo de 6 meses.
Del total de los pacientes incluidos la edad media fue de 42±11 años; el 70% de la muestra eran mujeres y la media de años de evolución de la enfermedad fue de 11±7. Un 61% presentaba una EMRR, el 33% EMSP y el 5% EMPP. La mediana de la discapacidad medida por la escala EDSS fue de 3,5 (2,5 - 4,5). El dolor estaba presente en 74 (55%) pacientes. El 37% presentaba alteración del estado de ánimo y el 36,6% refería fatiga. La resonancia medular fue evaluada en 105 pacientes, observándose presencia de lesiones en el 67,3% de ellos. Al analizar la localización de las lesiones desmielinizantes en la resonancia medular se observó que el 56% se ubicaba a nivel cervical, el 28% a nivel dorsal y el 24% a nivel lumbar.
Con el fin de evitar posibles sesgos en la evaluación de la prevalencia del dolor, a aquellos pacientes que no quisieron participar en el estudio se les preguntó, vía telefónica, por la presencia de dolor. Se observó que la prevalencia se mantenía, aproximadamente, en los mismos valores (52%).
Aquellos pacientes que refirieron dolor cumplimentaron un cuestionario aplicado (fig. 1) para valorar las características del mismo. Se observó que el 75% de los pacientes que tenían dolor lo presentaban en varias localizaciones del cuerpo; la más frecuente fue las extremidades inferiores (42%), concretamente los muslos, seguida de la zona cervical (39%) y la cefálica (33%; donde se incluía la neuralgia del trigémino). Al interrogar por el tipo de dolor se evidenció que el 58% de los pacientes lo tenían de características neuropáticas, siendo el más frecuente el referido como pinchazos (41%), seguido de espasmos dolorosos (33%), hormigueos (23%), corriente eléctrica (21%), opresión (12%) o quemazón (9%). El L¿hermitte, síntoma muy característico de los pacientes con EM, fue referido por el 40% de la muestra. El 22% de los pacientes presentaron dolor nociceptivo, siendo el más frecuente el dolor en la zona lumbar y el 20% de los pacientes refirieron dolor neurógeno y nociceptivo al mismo tiempo. Asimismo, también se observó que un alto porcentaje de pacientes (53%) presentaba el dolor de forma constante y persistente. Al evaluar la intensidad del dolor, el 55% de los pacientes lo describió como grave (EVA 8-10), el 32% como moderado (EVA de 4-7) y el 13% como leve (EVA de 1-3).
Finalmente, y siguiendo el cuestionario aplicado, se evaluó el tratamiento que recibían los pacientes para el dolor. Se objetivó que únicamente recibía tratamiento para este síntoma el 38% de los pacientes afectados. Los analgésicos más utilizados fueron los AINE (42%), seguidos de los anticomiciales (27%) y un 7% de los pacientes utilizaban tratamientos homeopáticos. La mayoría de pacientes (51%) recibía fármacos analgésicos de forma diaria. El 61% de los pacientes opinaron que el tratamiento prescrito les aliviaba menos de un 40% la presencia de dolor.
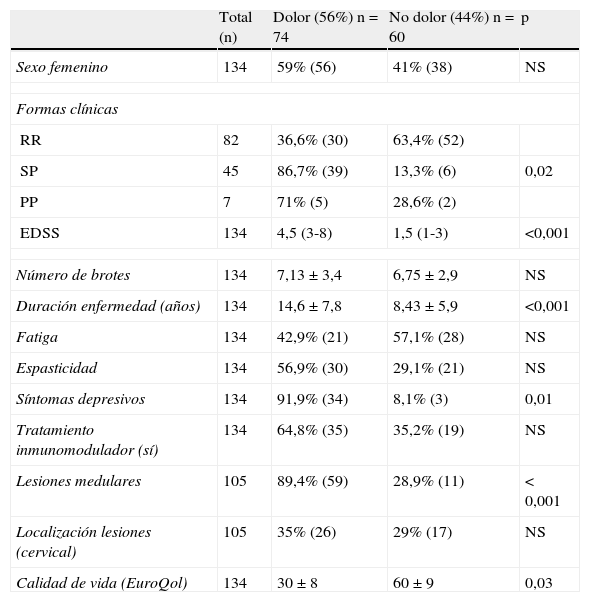
Posteriormente se valoró si existían diferencias estadísticamente significativas en las variables demográficas, clínicas y radiológicas entre los pacientes con dolor y aquellos que no presentaban este síntoma (tabla 1).
Variables asociadas al dolor en la EM
| Total (n) | Dolor (56%) n=74 | No dolor (44%) n=60 | p | |
| Sexo femenino | 134 | 59% (56) | 41% (38) | NS |
| Formas clínicas | ||||
| RR | 82 | 36,6% (30) | 63,4% (52) | |
| SP | 45 | 86,7% (39) | 13,3% (6) | 0,02 |
| PP | 7 | 71% (5) | 28,6% (2) | |
| EDSS | 134 | 4,5 (3-8) | 1,5 (1-3) | <0,001 |
| Número de brotes | 134 | 7,13±3,4 | 6,75±2,9 | NS |
| Duración enfermedad (años) | 134 | 14,6±7,8 | 8,43±5,9 | <0,001 |
| Fatiga | 134 | 42,9% (21) | 57,1% (28) | NS |
| Espasticidad | 134 | 56,9% (30) | 29,1% (21) | NS |
| Síntomas depresivos | 134 | 91,9% (34) | 8,1% (3) | 0,01 |
| Tratamiento inmunomodulador (sí) | 134 | 64,8% (35) | 35,2% (19) | NS |
| Lesiones medulares | 105 | 89,4% (59) | 28,9% (11) | < 0,001 |
| Localización lesiones (cervical) | 105 | 35% (26) | 29% (17) | NS |
| Calidad de vida (EuroQol) | 134 | 30±8 | 60±9 | 0,03 |
No se observaron diferencias significativas entre sexos ni por grupos de edad. Tampoco se observó que aquellos pacientes que referían fatiga o presentaban espasticidad en la exploración física explicaran mayor dolor. Asimismo no se observó ninguna relación entre la localización de las lesiones desmielinizantes en la médula espinal y la presencia de este síntoma. Debido a que el tratamiento actualmente disponible para la EM es la administración intramuscular o subcutánea de fármacos inmunomoduladores, y que puede provocar un síndrome pseudogripal, se analizó la relación entre dolor y tratamiento sin hallarse una asociación significativa.
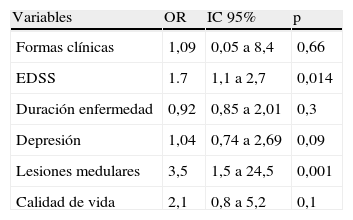
Los pacientes con dolor presentaban mayor discapacidad (EDSS 4,5 [3-8] frente a 1,5 [1-3]; p<0,001), mayor tiempo de evolución (14,6±7,8 frente a 8,43±5,9 años; p<0,001), formas progresivas (86,7% frente a 13,3%; p<0,001), depresión (91,9% frente a 8,1%; p<0,001) y mayor presencia de lesiones en la resonancia medular (84,3% frente a 15,7%; p<0,001). Asimismo, los pacientes con dolor presentaron menor puntuación en el test de calidad de vida (EuroQol) que los pacientes sin dolor (30±8 frente a 60±9; p=0,03). En un análisis de regresión logística, la presencia de lesiones en resonancia medular (OR: 3,5 [1,5-24,5]; p=0,001) y una mayor discapacidad medida por la escala EDSS (OR 1,7 [1,1-2,7]; p=0,014) se asociaron de forma independiente con dolor (tabla 2).
DiscusiónEl presente estudio muestra que un gran porcentaje de pacientes (55%) diagnosticados de EM refieren dolor en el momento de la entrevista. Este dato es similar a otros estudios donde también describen una alta prevalencia de este síntoma en los pacientes con EM2,7. Nuestro estudio, dada su transversalidad, evaluó la presencia de dolor en el momento de inclusión; no obstante, si hubiéramos evaluado los síntomas dolorosos acontecidos en algún momento de la evolución de la enfermedad el porcentaje de pacientes con este síntoma hubiera sido mucho mayor, tal y como se observa en otros estudios3,16,17.
Al evaluar el tipo de dolor que presentaban los pacientes se observó que el más frecuente era el neuropático (58%), concretamente el descrito como pinchazos y de aparición constante o persistente. Otros estudios apoyan nuestros hallazgos18,19. El motivo de la predominancia del dolor neurógeno sobre el nociceptivo podría justificarse en que el primero acontece cuando existe una alteración de la mielina que aparece en las fases más precoces de la enfermedad y en la totalidad de pacientes con EM. Sin embargo, el dolor nociceptivo suele ser secundario a posturas anómalas o paresias que sólo aparecen en algunos enfermos y en fases más avanzadas de la EM.
Es importante identificar no sólo cómo el paciente percibe físicamente el dolor, sino también el lugar donde la persona siente este síntoma. En nuestro estudio destacó que la mayoría de pacientes (75%) presentaba síntomas álgicos en más de una localización. Por otro lado, también destaca que la mayoría de pacientes de nuestro estudio (55%) describió el dolor como grave (según una EVA).
Dado que el dolor fue percibido como grave en la mayoría de pacientes y en varias localizaciones del cuerpo de forma constante, es lógico pensar que puede producir un impacto en la vida cotidiana. Nuestro estudio, al igual que otros realizados previamente6,20 demuestra que los pacientes con dolor tienen mayor pérdida de la calidad de vida (medida por el test EuroQol) en comparación con los que no refieren este síntoma.
Otras investigaciones21 han demostrado que en la EM la ansiedad y la depresión afectan significativamente a la percepción del dolor. Estos datos han sido corroborados en nuestro estudio en el que se observó que los pacientes con depresión (medida según el test de Hamilton) referían más síntomas dolorosos.
Al evaluar otras características clínicas asociadas al dolor en la EM se observó que aquellos pacientes con formas progresivas y con más discapacidad medida por la escala EDSS referían síntomas álgicos en mayor porcentaje que los pacientes con una afectación neurológica menor. Este hecho puede deberse a que los pacientes con mayor afectación física presentan mayor disrupción de la mielina en el sistema nervioso central y mayor probabilidad de paresias, espasticidad y posturas anómalas, por lo que tienen más posibilidades de presentar tanto dolor neuropático como nociceptivo.
Uno de los hallazgos más novedosos de este trabajo es la relación encontrada entre la presencia de lesiones desmielinizantes en la médula espinal y la aparición de dolor. Nuestro estudio demostró que aquellos pacientes con mayor número de lesiones en la médula, sin importar la localización de las mismas, tenían más probabilidad de presentar este síntoma. Existen numerosos trabajos que han estudiado la relación entre las lesiones medulares de diversas etiologías (sobre todo de origen traumático) y el dolor neuropático (revisado en Yezierski RP22). Estos estudios concluyen que las lesiones pueden producir cambios en la supervivencia, funcionalidad y excitabilidad de las vías implicadas en la transmisión de la sensibilidad (vía espinotalámica medular y cordones posteriores) secundarias al descenso de neurotansmisores inhibidores como el glutamato y el GABA y a la liberación de mediadores inflamatorios como radicales libres, óxido nítrico y citocinas proinflamatorias. Estos cambios permitirían un ambiente propicio para el desarrollo de dolor a diferentes niveles.
Una de las limitaciones de nuestro estudio es la falta de análisis de la relación entre el dolor y la carga lesional al nivel del encéfalo. Sin embargo, otros trabajos7 no han hallado relación entre estas dos variables. Esto se podría explicar porque las vías nociceptivas se concretan a nivel medular, siendo más probable su afectación cuando existen lesiones desmielinizantes en la médula.
Tal y como hemos demostrado el dolor es un síntoma con gran relevancia en los pacientes con EM y con un impacto en su calidad de vida. Sin embargo, al evaluar el tratamiento recibido para aliviar las quejas álgicas observamos que únicamente un 38% de los pacientes afectados recibían analgesia y que esta era insuficiente para el control del dolor. Este dato concuerda con otros estudios en los que también se observa que el dolor es un síntoma poco tratado y evaluado7,8. Asimismo, se observó que los medicamentos prescritos eran poco adecuados, ya que la gran mayoría recibía AINE a pesar de ser el dolor neuropático el más frecuente. Numerosos estudios han demostrado que los fármacos antiepilépticos, como carbamacepina, gabapentina o levetirazepam, son los más eficaces para el tratamiento del dolor neurógeno en los pacientes con EM23,24. No quedan claras las razones por las que el dolor no recibe el tratamiento óptimo en los pacientes con EM. Una de las posibilidades es que los fármacos disponibles no ofrecen la total eficacia que el paciente esperaría y, tras ser probados durante un tiempo, deciden dejarlo por aparición de efectos secundarios. Creemos que la solución podría estar en la atención multidisciplinar del paciente con EM para que sea atendido no sólo por neurólogos, sino también en Unidades del Dolor que pueden ofrecer un tratamiento óptimo de las quejas álgicas.
En conclusión, el dolor es un síntoma prevalente en los pacientes con EM, aunque infraestimado, por lo que requiere de una mayor atención para su detección y un tratamiento específico con el objetivo de aportar una mejoría de la calidad de vida de los pacientes.
Conflicto de interesesEste trabajo ha sido financiado en parte por la Fundació La Marato de TV3 con el código 07/2410 a Eva Martínez Cáceres.