El síndrome de la boca ardiente se define como sensación de ardor intrabucal, en ausencia de lesiones locales o patología sistémica que lo justifique. Se trata de una entidad con pobre respuesta a los tratamientos comúnmente utilizados, que puede resultar muy discapacitante.
MétodosAnalizamos prospectivamente las características clínicas, demográficas y la respuesta a tratamiento de 6 casos de síndrome de la boca ardiente diagnosticados en las consultas de cefaleas de 2 hospitales de tercer nivel.
ResultadosSe trata de 6 pacientes de sexo femenino, con edades entre 34 y 82 años, que referían síntomas compatibles con síndrome de la boca ardiente. En 5 pacientes, las molestias empeoraban a última hora del día y 4 referían mejoría de los síntomas con los movimientos linguales. En todos los casos la exploración neurológica fue normal, los estudios analíticos no mostraron alteraciones que justificaran los síntomas y en el examen odontológico no se evidenciaron lesiones intrabucales. Todas las pacientes habían sido tratadas previamente con los tratamientos convencionales, sin mejoría. Se instauró pramipexol a dosis entre 0,36mg y 1,05mg al día, con lo que se consiguió mejoría evidente en todos los casos, que persiste tras una media de 4 años de seguimiento.
ConclusionesEl síndrome de la boca ardiente sigue siendo una entidad de etiología desconocida, que comparte ciertos patrones clínicos y respuesta al tratamiento con el síndrome de piernas inquietas. Los agonistas dopaminérgicos deberían considerarse como tratamiento de primera línea en esta entidad.
Burning mouth syndrome is defined as scorching sensation in the mouth in the absence of any local lesions or systemic disease that would explain that complaint. The condition responds poorly to commonly used treatments and it may become very disabling.
MethodsWe prospectively analysed the clinical and demographic characteristics and response to treatment in 6 cases of burning mouth syndrome, diagnosed at 2 tertiary hospital headache units.
ResultsSix female patients between the ages of 34 and 82 years reported symptoms compatible with burning mouth syndrome. In 5 of them, burning worsened at the end of the day; 4 reported symptom relief with tongue movements. Neurological examinations and laboratory findings were normal in all patients and their dental examinations revealed no buccal lesions. Each patient had previously received conventional treatments without amelioration. Pramipexol was initiated in doses between 0.36mg and 1.05mg per day, resulting in clear improvement of symptoms in all cases, a situation which continues after a 4-year follow up period.
ConclusionsBurning mouth syndrome is a condition of unknown aetiology that shares certain clinical patterns and treatment responses with restless leg syndrome. Dopamine agonists should be regarded as first line treatment for this entity.
El síndrome de la boca ardiente o glosopirosis se define como sensación de ardor o disestesia intrabucal, que recurre de manera diaria durante más de 2 h en un período superior a 3 meses, sin lesiones clínicamente evidentes a la exploración, sin mejor explicación por otro diagnóstico1. Es un síndrome complejo, posiblemente infradiagnosticado, sin un tratamiento actualmente establecido y que en ocasiones obliga a los pacientes a consultar a diversos profesionales sin obtener una mejoría evidente ni respuesta a sus dudas. Presentamos una serie de pacientes con síndrome de la boca ardiente que comparten ciertas características clínicas y respuesta al tratamiento con un agonista dopaminérgico.
Pacientes y métodosAnalizamos prospectivamente 6 casos de síndrome de la boca ardiente diagnosticados en las consultas de cefaleas de 2 hospitales de tercer nivel asistencial, así como sus características demográficas, clínicas y la respuesta al tratamiento. Caso 1: mujer de 72 años, sin antecedentes de interés. Presentaba desde hacía varios años sensación de quemazón oral con empeoramiento vespertino. El dolor se localizaba en toda la boca, era de gran intensidad y molesto. El examen neurológico y el estudio analítico completo (incluyendo ferritina, vitamina B12 y hormonas tiroideas) resultaron normales. Fue evaluada previamente por odontólogos, sin objetivar alteraciones significativas. Había sido tratada con clonazepam en forma de enjuagues, sin mejoría. Con dosis de 0,18mg de pramipexol por la tarde y noche mejoró de forma evidente, quedando prácticamente asintomática a las 4 semanas de haber comenzado a escalar el tratamiento. Caso 2: mujer de 71 años, sin antecedentes relevantes. Consumidora habitual de cleboprida y simeticona. Refería sensación de boca ardiente que empeoraba a lo largo del día. La molestia era marcadamente en la lengua y mejoraba con los movimientos de la misma. La evaluación neurológica detallada, maxilofacial y el estudio analítico completo no mostraron alteraciones. Había sido tratada con enjuagues de nistatina y clonazepam, sin respuesta. Recibió tratamiento con pramipexol en dosis ascendentes. A las 4 semanas, con dosis de 0,18mg al medio día y 0,36mg por la noche, experimentó una clara mejoría, que se mantiene tras casi 4 años de seguimiento. Caso 3: mujer de 37 años con historia familiar de glosopirosis. La paciente presentaba síntomas compatibles con síndrome de la boca ardiente desde hacía años, fluctuantes, con empeoramiento a última hora del día y que aliviaba al hablar o al comer. El estudio neurológico completo y analítico no mostró alteraciones. Había sido evaluada por odontología descartándose lesiones locales. No había respondido a clonazepam ni a amitriptilina. Se inició pramipexol en pauta ascendente hasta alcanzar una mejoría muy significativa a las 6 semanas de empezar el tratamiento, con dosis de 0,35mg de pramipexol al mediodía y 0,70mg antes de acostarse. Dicha mejoría se mantiene después de 3 años de seguimiento. Caso 4: mujer de 82 años con cuadro depresivo en tratamiento con duloxetina a dosis de 30mg. Presenta desde hace 4 años un cuadro de dolor y quemazón oral fluctuante, sin claro predominio vespertino. Una resonancia magnética craneal, la evaluación otorrinolaringológica y el estudio analítico completo no mostraron alteraciones. Había sido tratada previamente con gabapentina a dosis de 1.800mg diarios y amitriptilina a dosis de 25mg al día, sin respuesta. Con enjuagues de clonazepam notó discreta mejoría. Se introdujo pramipexol a dosis de 0,18mg cada 8 h, con buen control de los síntomas. La paciente lleva 3 años en tratamiento y se encuentra prácticamente asintomática a día de hoy. Caso 5: mujer de 55 años con antecedente de síndrome ansioso-depresivo. Desde hace 6 meses refiere sensación de quemazón fluctuante en la mitad anterior de la lengua que va aumentando a lo largo del día y que se alivia al hablar y al comer. Un odontólogo no evidenció lesiones mucosas y tanto la exploración neurológica como un estudio analítico incluyendo perfil autoinmune fueron normales. Había recibido tratamiento con lorazepam hasta 2mg al día sin mejoría. Se inició pramipexol con una difícil tolerancia inicial. Una dosis de 0,36mg en toma única nocturna consiguió una mejoría casi completa de sus síntomas, que persiste tras casi 5 años de tratamiento. En las ocasiones en las que olvida tomar la dosis de pramipexol, refiere reaparición de los síntomas con dificultad para conciliar el sueño. Caso 6: mujer de 34 años con antecedentes de síndrome ansioso-depresivo, hipotiroidismo subclínico, tabaquismo ligero y psoriasis con tratamiento tópico. Durante 4 meses había presentado una sensación de quemazón en la mitad anterior de la lengua fluctuante, pero con empeoramiento sobre todo por la tarde y noche. El hablar y el movimiento lingual disminuían los síntomas de la paciente. Había recibido tratamiento con pregabalina hasta 150mg al día sin resultado. Había sido explorada por un odontólogo, sin que se hallasen lesiones, incluyendo un frotis de la mucosa bucal normal. No se apreciaron alteraciones en la exploración neurológica y un estudio analítico completo reveló aumento de los anticuerpos antinucleares a 1/640. Se introdujo pramipexol a dosis de 0,18mg tras la comida y 0,36mg tras la cena con una importante mejoría inicial. Durante un seguimiento prolongado (4 años) inicialmente requirió para un control adecuado de los síntomas subir a 0,7mg al día de pramipexol, pudiéndose bajar posteriormente a 0,36mg al día. En este tiempo ha requerido una hemitiroidectomía por hiperplasia nodular benigna y se ha etiquetado de un síndrome de solapamiento autoinmune con fluctuación en los títulos de autoanticuerpos y sin aparición de otros síntomas.
DiscusiónEl síndrome de la boca ardiente o glosopirosis se caracteriza por sensación de ardor o quemazón en la lengua o sobre la superficie de la mucosa oral, en ausencia de lesiones objetivables a la exploración y sin otras causas locales o sistémicas que lo expliquen1,2. Presenta un curso evolutivo crónico y la magnitud de los síntomas puede variar desde una ligera molestia hasta una interrupción completa de la función, pudiendo afectar de forma negativa a la calidad de vida de las personas que lo presentan3. El dolor de la boca ardiente es un dolor quemante, de intensidad variable, que se siente de manera superficial en la mucosa bucal y en la punta de la lengua. En ocasiones se acompaña de sensación de boca seca, disestesias y trastornos del gusto. Afecta principalmente a mujeres posmenopáusicas y se ha asociado a diferentes factores, como xerostomía, alergia a material odontológico, candidiasis oral, periodontitis, úlceras orales, deficiencias nutricionales (ferropenia, déficit de vitamina B1, B2, B12, ácido fólico, cinc), diabetes, alteraciones hormonales y trastornos psiquiátricos variables. Para hacer el diagnóstico de síndrome de la boca ardiente deben haberse excluido de forma razonable causas secundarias. Se han propuesto distintas clasificaciones según el patrón del dolor y las fluctuaciones de los síntomas a lo largo del día4,5. Tipo 1 (35%): se caracteriza por dolor de intensidad progresiva; el paciente se despierta sin dolor pero este aparece y va incrementándose a lo largo del día; no suelen encontrarse factores psíquicos asociados; puede asociarse a alteraciones sistémicas como deficiencias nutricionales. Tipo 2 (55%): los síntomas son constantes durante todo el día y los pacientes presentan dificultad para conciliar el sueño; se asocia frecuentemente a trastornos psiquiátricos. Tipo 3 (10%): el dolor es intermitente, con localización y características atípicas; podría tener relación con una alergia de contacto.
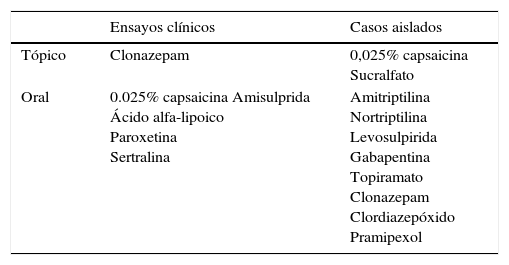
La fisiopatología y la etiología de esta entidad son desconocidas6-12. Se han propuesto varios mecanismos fisiopatológicos, entre ellos una alteración de la transmisión dopaminérgica a nivel central. En algunos pacientes con síndrome de la boca ardiente se ha comprobado que el blink reflex (reflejo troncoencefálico bajo control inhibitorio dopaminérgico) está exaltado8. También se ha estudiado la función dopaminérgica en el estriado mediante tomografía por emisión de positrones con 6-[18F]fluorodopa (FDOPA) PET en pacientes con síndrome de la boca ardiente9, observando que la función dopaminérgica presináptica estaba claramente disminuida en el putamen de estos pacientes respecto al grupo control. Este hallazgo apoya la presencia de un blink reflex exaltado, debido a un deficiente control inhibitorio dopaminérgico. Estudios en animales indican que la dopamina estriatal desempeña un papel inhibitorio en la modulación del dolor a nivel central. El tratamiento con agonistas dopaminérgicos podría, teóricamente, contribuir a restaurar la función dopaminérgica estriatal, que está alterada en estos pacientes, lo que explicaría una mejoría de los síntomas. También se ha sugerido que el síndrome de la boca ardiente se trate de un tipo de neuropatía periférica de los nervios craneales10. Esta teoría se basa en los hallazgos de estudios neurofisiológicos y neuropatológicos, en los que se ha demostrado una pérdida de fibras nerviosas de pequeño diámetro en el epitelio lingual11, lo que explica la alteración de la sensibilidad térmica y dolorosa en la lengua en estos pacientes y el aumento del umbral para la detección de los sabores en test cuantitativos12. Estos mecanismos que se han propuesto recuerdan los que intentan explicar la fisiopatología del síndrome de las piernas inquietas, el cual se cree que está relacionado con una alteración del sistema dopaminérgico nigroestriatal, aunque recientemente se ha sugerido que exista también una afectación a nivel periférico de las fibras sensitivas13. Los criterios diagnósticos del síndrome de piernas inquietas indican que otras partes del cuerpo, como los brazos, pueden verse implicadas. Se ha descrito a 3 pacientes que referían sensaciones anormales en el abdomen, cuyas características recordaban al síndrome de piernas inquietas y que se etiquetaron de «abdomen inquieto»14. Además, se han descrito sensaciones quemantes similares a las del síndrome de la boca ardiente en la zona anogenital o vulvar (vulvostomatodinia)15 y en los pies (pies ardientes)16. También se han reportado 4 pacientes que cumplían criterios de forma simultánea para el síndrome de la boca ardiente y el síndrome de las piernas inquietas, con respuesta de ambas entidades a levodopa17. Existe un claro solapamiento en las características clínicas y epidemiológicas en los pacientes con síndrome de la boca ardiente y síndrome de las piernas inquietas (tabla 1). Ambas entidades tienen una prevalencia similar en la población general, son más frecuentes en mujeres en edad perimenopáusica y en ambas los pacientes describen molestias o dolor difícilmente localizable, que empeora progresivamente a lo largo del día, llegando a interferir con el sueño. El insomnio de conciliación es frecuente en pacientes con síndrome de piernas inquietas y también en pacientes con síndrome de la boca ardiente, sobre todo en el tipo 2 de la clasificación previamente comentada4,5. Es muy característico en el caso de las piernas inquietas que los síntomas se alivien con el movimiento de las mismas y empeoren con el reposo. En la boca ardiente, las molestias mejoran al hablar, al comer o simplemente con los movimientos repetitivos y a veces compulsivos de la lengua o los labios. El manejo del paciente es difícil, asociándose en muchas ocasiones a situaciones de ansiedad y depresión. Se han propuesto distintos tratamientos tanto tópicos como orales (tabla 2), incluyendo clonazepam, capsaicina, amisulprida, ácido alfa-lipoico e ISRS. Previamente se había reportado un caso con respuesta a pramipexol18. En nuestra serie de 6 casos, una de las pacientes era consumidora habitual de cleboprida (antagonista de los receptores D2 dopaminérgicos), 4 de las pacientes referían mejoría de las molestias con los movimientos de la lengua y en 5 casos los síntomas empeoraban a lo largo del día. Estos hallazgos nos hicieron plantearnos la relación entre el síndrome de la boca ardiente y el síndrome de las piernas inquietas, por lo que, ante la refractariedad de los síntomas con los tratamientos comúnmente utilizados, se decidió iniciar tratamiento con pramipexol, con buenos resultados. No podemos excluir por completo la posibilidad de un efecto placebo en estos pacientes o de remisiones espontáneas; sin embargo, parecen opciones poco probables, ya que todas las pacientes presentaban síntomas de varios meses o años de evolución y habían probado distintos tratamientos, sin mejoría. Además, existe una relación temporal entre la introducción del agonista dopaminérgico y el inicio de la mejoría de los síntomas. El olvido de una toma de la medicación suponía la reaparición de los síntomas en una de las pacientes. El síndrome de la boca ardiente es una entidad de etiología desconocida, que comparte ciertos patrones clínicos y respuesta farmacológica con el síndrome de las piernas inquietas, por lo que creemos que podrían tener una fisiopatología en común. Se trata de un síndrome que puede resultar muy discapacitante para el paciente, con respuestas poco satisfactorias a los distintos tratamientos que se emplean de forma habitual. Aunque solo presentamos una serie de 6 casos con respuesta a pramipexol, proponemos que los agonistas dopaminérgicos deberían considerarse como primera línea en el tratamiento de esta entidad.
Características similares entre el síndrome de la boca ardiente y el síndrome de piernas inquietas
| Género: mujeres>hombres |
| Edad: media-avanzada |
| Asociación con ferropenia |
| Historia familiar |
| Dolor urente, hormigueo, mal localizado |
| Empeoramiento al final del día (SBA tipo i) |
| Alivio con movimientos: lengua al comer, piernas al andar |
| Disfunción dopaminérgica asociada |
Tratamientos que se han empleado en el síndrome de la boca ardiente
| Ensayos clínicos | Casos aislados | |
|---|---|---|
| Tópico | Clonazepam | 0,025% capsaicina Sucralfato |
| Oral | 0.025% capsaicina Amisulprida Ácido alfa-lipoico Paroxetina Sertralina | Amitriptilina Nortriptilina Levosulpirida Gabapentina Topiramato Clonazepam Clordiazepóxido Pramipexol |
Este trabajo no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.