El exantema es uno de los motivos de consulta más frecuentes en Atención Primaria, tanto de manera programada como urgente. Un exantema (o rash) es una erupción cutánea generalizada, de morfología, extensión y distribución variables, que aparece como manifestación clínica de una enfermedad sistémica. La etiología es extremadamente variable, incluyendo infecciones, reacciones farmacológicas y enfermedades sistémicas.
Debido a esta etiología tan diversa, es fundamental sospechar y saber reconocer los signos y síntomas de las entidades potencialmente graves. En el caso de los exantemas virales es aún más importante, debido a la elevada contagiosidad de los mismos y sus potenciales complicaciones.
En la última década hemos asistido a un repunte de enfermedades infecciosas en nuestro medio que se encontraban en proceso de eliminación1. En el presente trabajo describimos las características clínicas y epidemiológicas de 3 casos de sarampión en adultos atendidos en las urgencias de un hospital terciario de Madrid en el periodo comprendido desde mayo hasta agosto de 2019, confirmados mediante serología urgente (IgM positiva e IgG negativa para sarampión) y, posteriormente, con PCR nasofaríngea. Se ha contado con el consentimiento informado escrito para la publicación de los datos y las imágenes de los pacientes, siguiendo los protocolos del Hospital para la publicación de casos clínicos.
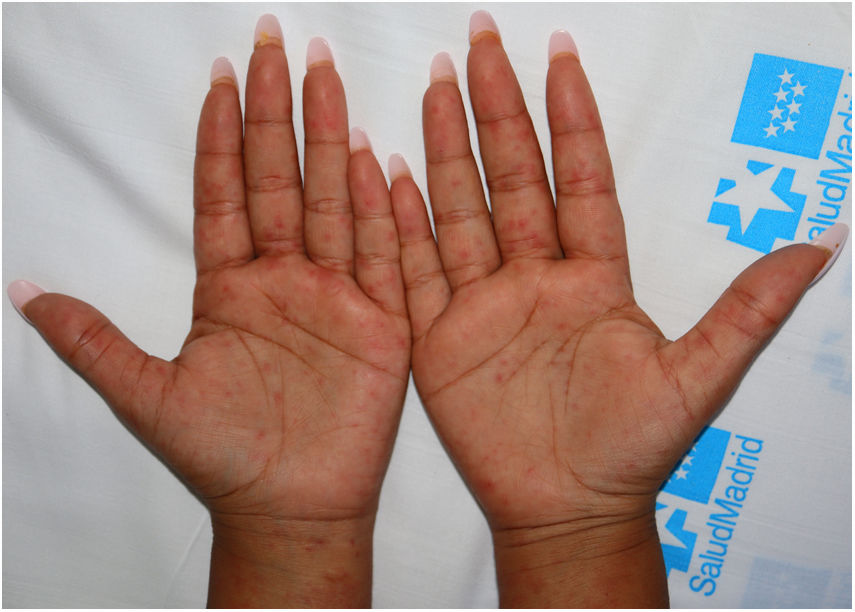
Caso 1: mujer de 22 años que acudió a Urgencias por fiebre de hasta 38,5̊C, odinofagia, tos seca y sensación disneica de 72h de evolución, junto con exantema de 48h de inicio cefálico. Había iniciado ibuprofeno 10 días antes por cefalea; su hijo de 2 años tenía antecedente de enfermedad de manos pies y boca una semana atrás. Su calendario vacunal en la infancia estaba incompleto; no había recibido ninguna dosis de la vacuna triple vírica (sarampión, rubeola, parotiditis). Tenía 3 hijos menores de 5 años, no vacunados. Había viajado recientemente al Levante (Benidorm) y visitado el hospital como acompañante. En la exploración destacaba un exantema maculopapular en cuello, cara, tórax, abdomen y brazos, con marcada afectación palmoplantar (fig. 1); edema facial, enantema petequial en el paladar y erosiones de fondo blanquecino en la mucosa yugal a nivel molar; adenopatías laterocervicales subcentimétricas móviles, levemente dolorosas a la palpación. La analítica reveló una PCR de 40mg/dl, con perfil hepático normal y sin otras alteraciones analíticas. La radiografía de tórax no mostraba alteraciones. Fue manejada con medidas sintomáticas y dada de alta a las 48h con medidas de aislamiento domiciliario.
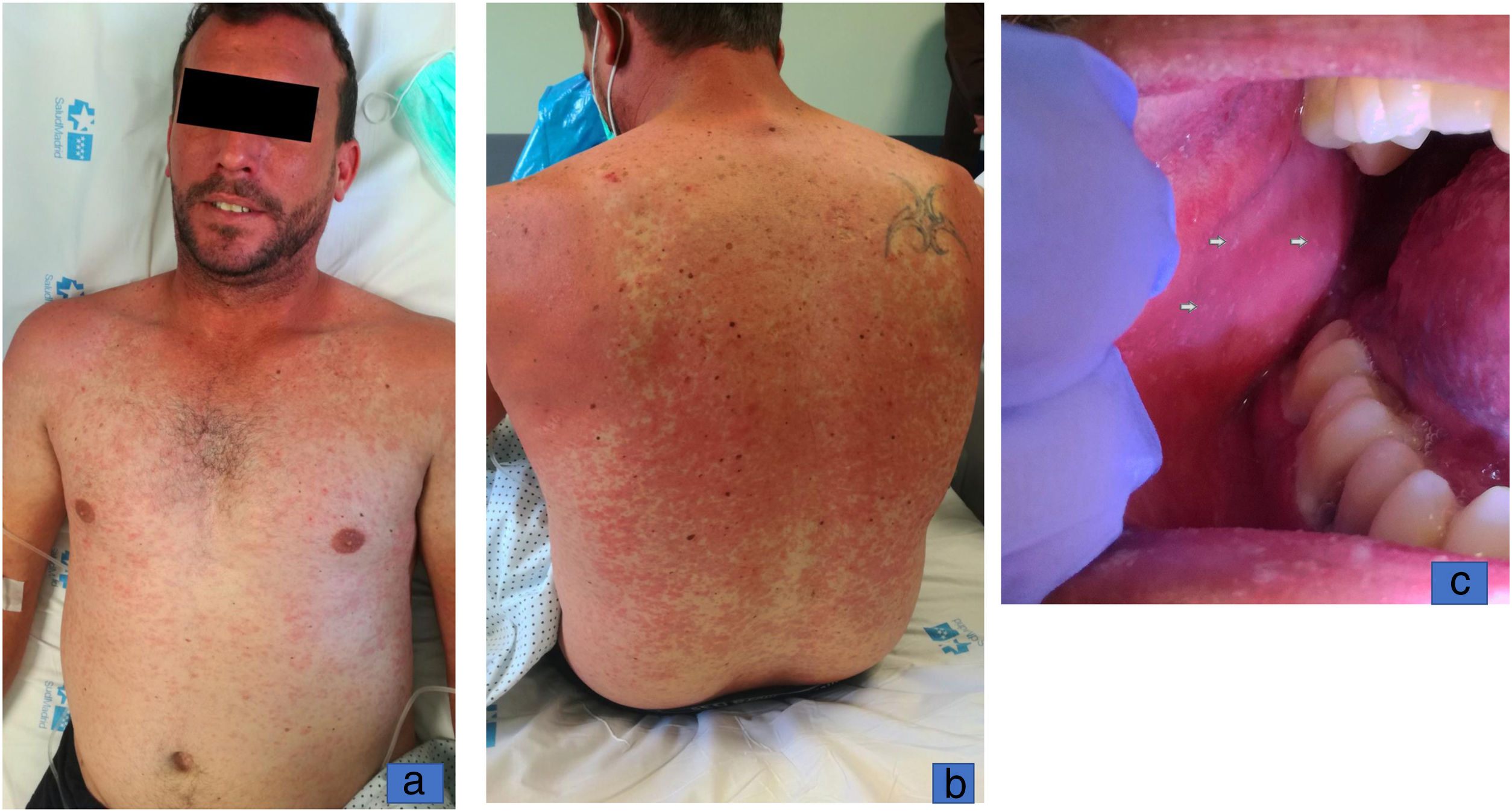
Caso 2: varón de 35 años que acudió a Urgencias por fiebre de hasta 39,2̊C de 72h de evolución y lesiones cutáneas de 48h, junto con astenia, náuseas y tos seca. Había recibido una sola dosis de vacuna triple vírica en la infancia. Una semana antes del cuadro había estado en ambiente hospitalario en Guadalajara como acompañante (donde se confirmó la presencia de varios pacientes con sarampión). En la exploración presentaba un exantema maculopapular eritematoso confluente de predominio en región facial, cervical y tronco (fig. 2a y b). La mucosa yugal mostraba varias máculas gris-blanquecinas dispersas (fig. 2c). La analítica reveló una PCR de 144mg/dl, patrón de citólisis hepática (AST 225UI/l, GPT 361UI/l, GGT 780UI/l, bilirrubina total 0,8mg/dl, fosfatasa alcalina 222UI/l, LDH 628UI/l) e insuficiencia renal prerrenal (creatinina 1,74mg/dl, tasa de filtrado glomerular estimada 44,6ml/min), sin otras alteraciones. La función renal se normalizó tras sueroterapia intensiva a las 24h y el perfil hepático se normalizó a los 5 días de manejo sintomático, tras los que fue dado de alta.
Caso 3: varón de 37 años que acudió a Urgencias por fiebre de hasta 39̊C de 48h de evolución y lesiones cutáneas de 12h, asociando astenia moderada, tos seca y conjuntivitis desde hacía una semana, manejada con antipiréticos. Natural de Italia, había realizado un viaje a Nápoles y Burdeos 2 semanas atrás. Solo había recibido una dosis de la vacuna triple vírica en la infancia. Trabajaba como cooperante en un centro de acogida temporal. Había sido valorado 24h antes en el Servicio de Urgencias con diagnóstico de catarro de vías altas y manejo sintomático. En la exploración presentaba un exantema maculopapular confluente de predominio en cara y tronco con afectación palmoplantar. Destacaba la presencia de un enantema palatal con alguna mácula blanquecina en la mucosa yugal. Las pruebas complementarias fueron normales y fue dado de alta a las 48h con manejo sintomático.
El sarampión es una enfermedad exantemática causada por un virus ARN del género Morbilivirus. Los humanos son el único huésped natural y reservorio. Se transmite por vía respiratoria, infectando el tracto respiratorio superior y los ganglios linfáticos regionales. Es transmisible desde 4 días antes hasta 4 días después de la aparición del exantema2. Tras un periodo de incubación de 4 a 12 días, aparece fiebre alta (de hasta 40̊C), tos seca, congestión nasal y rinoconjuntivitis. De 2 a 4 días antes y después de la aparición del exantema se pueden observar las manchas de Koplik, patognomónicas de la enfermedad; son manchas blancoamarillentas en la mucosa yugal, típicamente cerca del segundo molar3. También se pueden observar las manchas de Forchheimer, consideradas típicas de la rubeola, aunque también presentes en algunos casos de sarampión y escarlatina. Son petequias rojizas que aparecen en el paladar blando y preceden o acompañan al exantema. El exantema se caracteriza por la aparición rápida y progresiva de maculopápulas eritematosas confluentes, de progresión cefalocaudal y con afectación palmoplantar. Las personas inmunodeprimidas tienen mayor riesgo de complicaciones, hasta el 30%, incluyendo hepatitis, neumonitis, encefalitis y panencefalitis esclerosante subaguda4. Dentro del diagnóstico diferencial se encuentran principalmente los exantemas farmacológicos, la púrpura de Schönlein-Henoch, la enfermedad de Kawasaki y otros exantemas virales como la rubeola o los causados por enterovirus. De manera práctica, el sarampión se diferencia de otros exantemas virales por presentar fiebre superior a 38̊C, mayor afectación del estado general, presencia de las lesiones orales descritas y afectación palmoplantar.
Los movimientos migratorios y antivacunas han favorecido un aumento de la incidencia de esta enfermedad en Europa, incluyendo España, donde se notificaron 225 casos en 20185. Es una enfermedad de declaración obligatoria urgente. Aquellos casos sospechosos (temperatura corporal superior a 38̊C, exantema maculopapular y alguno de los siguientes síntomas: tos, rinitis/coriza y conjuntivitis) deben ser declarados a la Red Nacional de Vigilancia Epidemiológica e investigados exhaustivamente6.
En 1981 se introdujo en España la vacuna triple vírica, disminuyendo drásticamente la incidencia de la enfermedad hasta niveles inferiores a 1/100.000 habitantes, con una cobertura vacunal superior al 95% en el momento actual5. Una dosis de la vacuna atenuada triple vírica produce suficientes anticuerpos para proteger al 95% de los pacientes, cifra que sube al 99% tras la segunda dosis7. Los contactos de los pacientes afectados deben asegurarse de que tienen 2 dosis de la vacuna en su calendario vacunal. En casos dudosos se debe solicitar serología IgM para comprobar si se está inmunizado.
Los casos expuestos ponen de manifiesto el cambio epidemiológico de la enfermedad. En España se vacuna a los niños con la triple vírica a los 12 meses y a los 4 años. La mayoría de los brotes epidémicos se producen en lactantes con una edad inferior a la de vacunación, aquellos nacidos previamente al establecimiento de la vacunación, en población nómada o marginal sin vacunar y en individuos antivacunas8.
Es fundamental sospechar esta entidad mediante la identificación de las lesiones orales y las características del exantema, para poner en marcha de una manera precoz las medidas necesarias para reducir la transmisibilidad y evitar futuras complicaciones9.
Confidencialidad de los datosEn el tratamiento de la información relativa a los pacientes se ha respetado la confidencialidad de los mismos y seguido los protocolos del centro de trabajo.