O-11 - PRECISIÓN DE LA LINFADENECTOMÍA POR VIDEOMEDIASTINOSCOPIA (VAMLA) EN LA ESTADIFICACIÓN DEL CÁNCER DE PULMÓN DE CÉLULA NO PEQUEÑA (CPCNP)
Hospital Universitari Mútua Terrassa, Terrassa.
Introducción: La principal indicación de la linfadenectomía por videomediastinoscopia (VAMLA en el acrónimo inglés de video-assisted mediastinoscopic lymphadenectomy) es la estadificación de aquellos carcinomas broncogénicos sin afectación ganglionar mediastínica por tomografía computada y por tomografía por emisión de positrones. El objetivo de este estudio es analizar la precisión global de la técnica y de los diferentes escenarios prequirúrgicos según técnicas de imagen y metabólicas.
Métodos: Estudio prospectivo y observacional de las 550 VAMLA realizadas desde enero de 2010 a diciembre de 2021. Para este estudio solo se han incluido pacientes con diagnóstico histológico definitivo de CPCNP. Se han analizado variables demográficas, quirúrgicas y oncológicas. La revisión quirúrgica de los territorios ganglionares explorados por la VAMLA durante la resección pulmonar se ha considerado el patrón de referencia para validar las VAMLA negativas. Se han excluido del análisis las VAMLAs negativas en pacientes sin resección quirúrgica. Con los datos anatomopatológicos se ha analizado la validez diagnóstica de la técnica determinando los siguientes parámetros (incluyendo el intervalo de confianza (IC) del 95%): sensibilidad, especificidad, valores predictivos y exactitud. La proporción de N2 insospechado (iN2) se ha analizado en la serie global y según la categoría de la N y la T de la clasificación clínica por técnicas de imagen y metabólicas.
Resultados: 385 pacientes (305 hombres, 80 mujeres; edad media: 65,4 extremos 39-86) fueron sometidos a VAMLA para la estadificación de CPCNP (339 casos eran N0-1c según las técnicas de imagen). En todos los casos la técnica fue factible y solo en 12 casos la linfadenectomía no se completó por fibrosis o calcificaciones. Se han resecado un total de 6.432 adenopatías (16,6 de media) de una media de 4 estaciones ganglionares por paciente. La proporción de iN2 de toda la serie fue de 16,6%: 38,8% para los N1c (n = 85), 15,7% para los N0c + tumores de > 3 cm (n = 153) y del 2% para los N0c + tumores ≤ 3 cm (n = 101). La precisión global de la técnica y según el escenario prequirúrgico se describe en la tabla. La tasa de complicaciones relacionadas con la técnica fue del 5,4% siendo la parálisis temporal del nervio recurrente la más frecuente. Solo 1 paciente con disfonía secundaria a la VAMLA presentó complicaciones posquirúrgicas (neumonía) en la resección pulmonar.
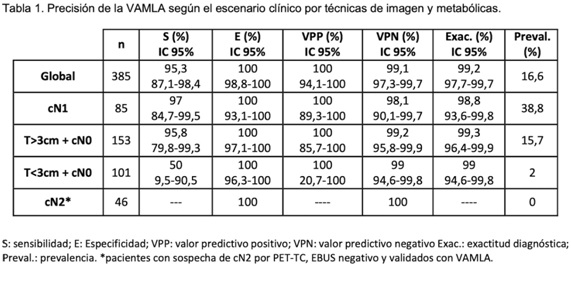
Conclusiones: Con los resultados obtenidos, la VAMLA debería considerarse el patrón oro en la estadificación citohistológica del mediastino y especialmente en los tumores de riesgo intermedio y mediastino normal. Por este motivo, el uso de la VAMLA debería implementarse en los algoritmos de estadificación clínica del CPCNP.








