O-29 - VALIDEZ DIAGNÓSTICA DE LA CLASIFICACIÓN NICE PARA PREDECIR INVASIÓN PROFUNDA DE LA SUBMUCOSA EN LA PRÁCTICA CLÍNICA REAL
1Althaia, Xarxa Assistencial Universitària de Manresa. 2Hospital Clínic i Provincial de Barcelona. 3Hospital Universitario Puerta de Hierro, Madrid. 4Center for the Prevention and Diagnosis for Research in Health and Economics, Universitat Pompeu Fabra, Barcelona. 5Hospital Clínico Universitario Lozano Blesa, Zaragoza. 6Hospital General Universitario Gregorio Marañón, Madrid. 7Complexo Hospitalario Universitario de Vigo. 8Hospital Universitario de Móstoles. 9Complexo Hospitalario Universitario de Ourense. 10Hospital del Mar, Barcelona. 11Complejo Asistencial Universitario de Salamanca, IBSAL. 12Hospital Universitario Río Hortega, Valladolid. 13Hospital Universitario de Canarias, Tenerife. 14Hospital Universitario La Paz, Madrid. 15Hospital Universitario de Fuenlabrada. 16Hospital Universitario y Politécnico La Fe, Valencia. 17Corporació Sanitària Parc Taulí, Sabadell. 18Hospital Universitario Ramón y Cajal, Madrid.
Introducción: Se ha propuesto que las lesiones T1 colorrectales con invasión profunda de la submucosa (> 1.000 μm) (SMd) deberían ser operadas, ya que el riesgo de metástasis ganglionares y de complicaciones del tratamiento endoscópico está aumentando. La clasificación NICE ha sido diseñada para predecir SMd con NBI, pero solo ha sido validada con imágenes.
Objetivos: El objetivo principal del estudio fue evaluar la validez diagnóstica de la clasificación NICE para predecir SMd. El objetivo secundario fue determinar la mejor forma de predecir SMd, teniendo en cuenta tanto la clasificación NICE como las características de los pacientes, las lesiones y los endoscopios utilizados.
Métodos: Estudio multicéntrico, prospectivo y observacional de validez diagnóstica realizado por 58 endoscopistas de 17 hospitales en la práctica clínica habitual. Se incluyeron todas las lesiones consecutivas > 1 cm evaluadas con NBI. La variable principal fue invasión profunda según la clasificación NICE (test) y según la histología (gold standard). Se calcularon los parámetros de validez diagnóstica y un árbol de inferencia condicional.
Resultados: Se incluyeron 2.123 lesiones en el análisis (1.634 pacientes). La prevalencia de SMd fue del 4,2%. La validez diagnóstica (IC95%) de la categoría NICE 3 para predecir SMd fue: S = 58,4% (47,5-68,8); E = 96,4% (95.5-97.2); área ROC = 0,77 (0,72-0,83); VPP = 41,6% (32,9-50,8); VPN = 98,1% (97,5-98,7); LR+ = 16,3 (12,2-21,7); y LR- = 0,43 (0,34-0,55). El árbol de inferencia condicional incluyendo todas las variables mostró que la clasificación NICE fue el mejor predictor de SMd (p < 0,001) (fig.).
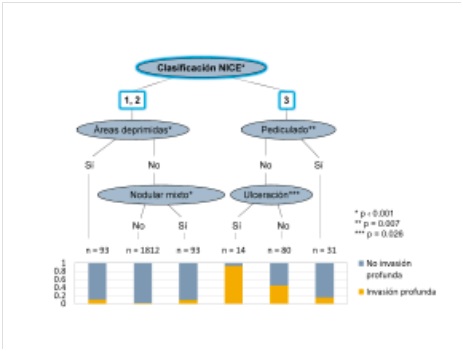
Conclusiones: La validez diagnóstica del diagnóstico óptico es limitada. Aun así, la clasificación NICE es la mejor herramienta conocida para predecir SMd, incluso sin magnificación y en manos no expertas. Ésta se puede mejorar teniendo en cuenta ciertas morfologías y signos endoscópicos clásicos de malignidad.








