Conocer los motivos y características de las derivaciones desde atención primaria a especializada en el área de Salud de Toledo.
Material y métodosEstudio de tipo descriptivo transversal. Se revisó una muestra de las interconsultas a especializada realizadas por 26 médicos de familia, pertenecientes a 8 centros de salud docentes, en febrero de 2011. Por cada una, se cumplimentó un cuestionario que recogía datos del paciente, motivo y características de la derivación.
ResultadosSe recogieron 332 interconsultas; la edad media de los pacientes fue de 51,3 años (DE 17,9); el 60,1% mujeres; el 30,7% pensionistas; el 54,8% presentaban patología crónica; el 85,8% procedía del medio urbano.
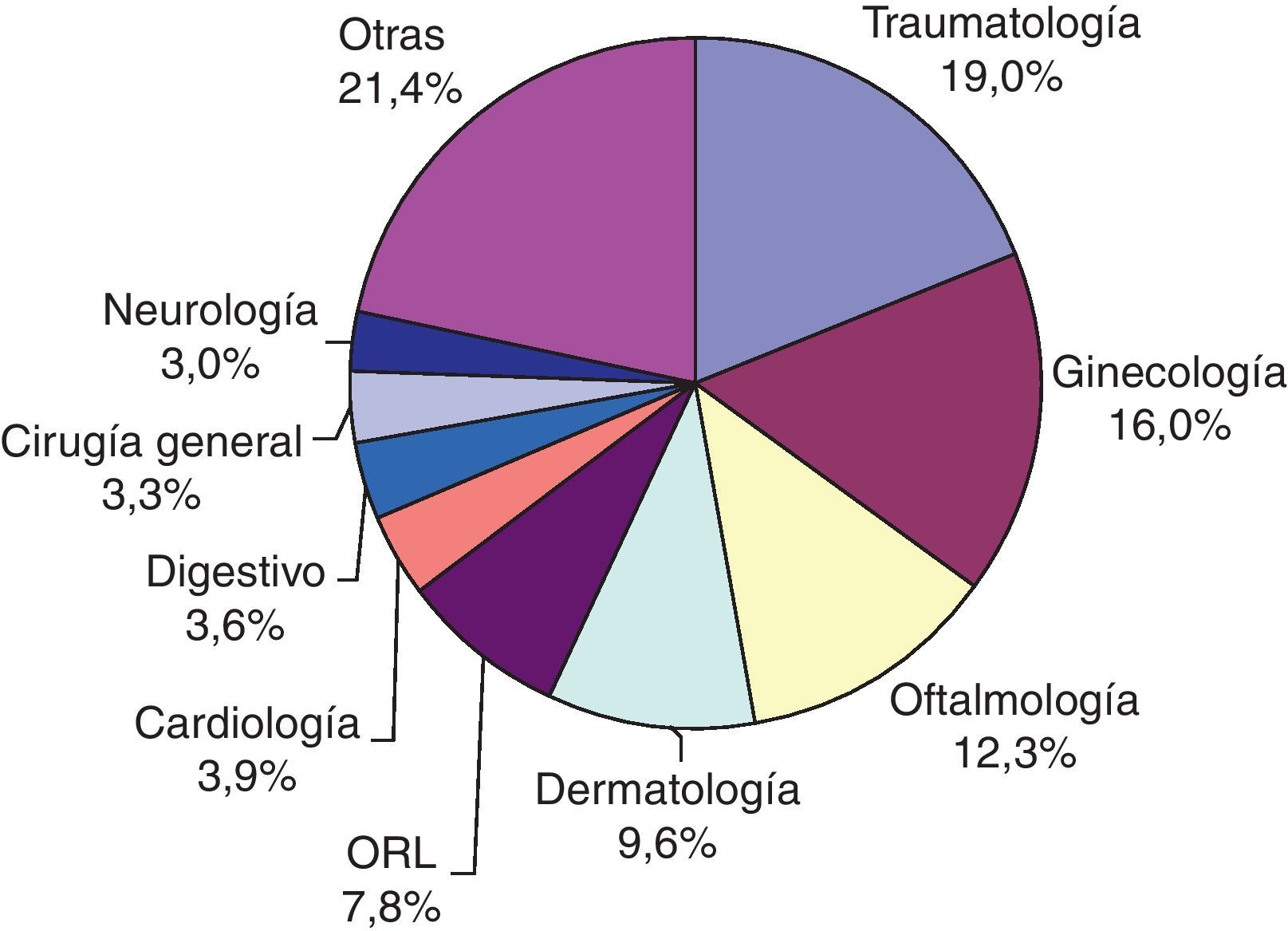
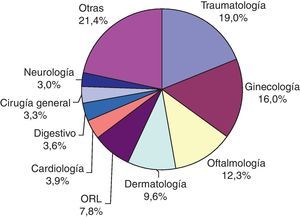
Las especialidades más consultadas fueron: Traumatología (63), Ginecología (53) y Oftalmología (41). El 78,9% fueron vía normal y 47,4% fueron primeras consultas. Un 12,7% eran revisiones programadas, en su mayoría (51,4%) por el especialista hospitalario.
El 69,8% (IC95% 64,5–74,7%) precisaba seguimiento o tratamiento por el especialista. El 57,7% (IC95% 52,3–63,1%) requería pruebas diagnósticas especiales. En el 29,8% (IC95% 25,0–35,1%) no estaba claro el diagnóstico.
En el 28,9% de las derivaciones había antecedentes de consulta reiterada por esa sintomatología. En el 38,4% (IC95% 33,0–43,7%) hubo solicitud expresa por familia o paciente. El 5,4% tenía mala relación con el paciente.
ConclusionesLa mayoría de las derivaciones se hacen por vía normal y a especialidades quirúrgicas. La necesidad de seguimiento y/o tratamiento por parte del especialista hospitalario o la imposibilidad de solicitar determinadas pruebas desde atención primaria fueron los principales motivos para solicitar la atención del segundo nivel asistencial. Existe un alto porcentaje de interconsultas inducidas por la familia/paciente.
To determine the reasons and characteristics of referrals from Primary to Specialised Care in the Health Area of Toledo (Spain).
Material and methodsA descriptive, cross-sectional study was conducted by reviewing a sample of the referrals to specialists made by 26 general practitioners from eight Teaching Health Centres during February 2011. All of them completed a questionnaire which recorded patient data, and reason and characteristics of the referral.
ResultsA total of 332 referrals were recorded; the mean age of the patients was 51.3 years (SD; 17.9); 60.1% females; 30.7% pensioners; 54.8% had a chronic disease; 85.8% were from an urban environment.
The most consulted specialists were: Traumatology (63), Gynaecology (53), and Ophthalmology (41). More than three-quarters (78.9%) were by the normal route, and 47.4% were first consultations. Around 12.7% were scheduled reviews, with a majority (51.4%) by a hospital specialist.
More than two thirds (69.8%, 95% CI; 64.5–74.7%) required follow-up or treatment by the specialist. More than half (57.7%, 95% CI; 52.3–63.1%) required special diagnostic tests, and in 29.8% (95% CI; 25.0-35.1%) there was no clear diagnosis. There was a history of a repeated consultation for the same symptomatology in 28.9% of the referrals.
Around 38.4% (95% CI; 33.0–43.7%) were requested specifically by the family or patient. Around 5.4% had a poor relationship with the patient.
ConclusionsThe majority of referrals are made by the normal route, and to surgical specialities. The need for hospital specialist follow-up and/or treatment, or the impossibility to request specific tests from Primary Care were the main reasons for requesting care from a second health care level. There were a high percentage of referrals requested by the family/patient.
Atención primaria (AP) constituye el primer nivel asistencial, punto de referencia de los usuarios ante cualquier problema de salud. Se estima que en un periodo de 5 años, la totalidad de la población adscrita a un centro de salud pasa al menos una vez por su médico de familia (MF), produciéndose en torno a 6 visitas anuales por persona1. Pese a la ingente cantidad de visitas y problemas atendidos que ello supone, este nivel asistencial mantiene una elevada capacidad de resolución, próxima al 95%2–6, lo que implica que solo un pequeña parte de los pacientes atendidos son remitidos al segundo nivel, ya sea para consultar (interconsulta) o tratar (derivación) su problema de salud. Si bien no es mejor quien menos deriva, sino quien lo hace basándose en unos criterios técnicos adecuados, establecidos en función del estado actual de la ciencia7,8, el mantener un adecuado nivel de interconsultas repercute en el necesario equilibrio entre los 2 niveles asistenciales, fundamental para asegurar una asistencia eficiente y de calidad9.
En la decisión de remitir a un paciente a una consulta especializada influyen diferentes factores. El más importante tiene que ver con el problema de salud aquejado por el paciente5,10, pero no es el único. Según algunos estudios, también influyen las características demográficas de la población, de tal forma que la tasa de interconsulta es mayor en hombres, población envejecida y de bajo nivel socioeconómico10–12. Por otro lado, parece que la organización de los servicios de salud, las características del centro asistencial, la composición del equipo y las características del cupo también influyen en el volumen de interconsultas6,13. El exceso de pacientes y/o la falta de tiempo del MF también se traducen en una disminución de la capacidad resolutiva y en un aumento de la derivación a otros niveles asistenciales14–16. Finalmente, existen otros factores dependientes del médico, como la edad, el sexo, la formación, la experiencia profesional o la tolerancia a la incertidumbre, que conforman el llamado «estilo de práctica» del MF y que se pueden traducir en una mayor o menor tasa de interconsulta17,18.
En la bibliografía existente en nuestro país hay bastante información sobre las interconsultas desde el punto de vista de a qué especialidades se dirigen más19–22 e incluso, en temas como urgencias, de la adecuación o no de la derivación23,24. Nosotros hemos querido centrar nuestro trabajo en un aspecto menos estudiado, como son los motivos que originan o influyen en la decisión de derivar al paciente, desde la óptica del MF, que es en definitiva quien decide finalmente dicha derivación. Muchas de las interconsultas vienen motivadas por dudas respecto al diagnóstico o el tratamiento necesario («consultas»), por la necesidad de manejo especializado de enfermedades poco comunes o graves («derivación»), por la realización de revisiones programadas o bien son solicitadas por el propio paciente o la familia10,25.
Por lo anterior, nos planteamos la realización del presente trabajo con el objetivo de conocer los motivos y factores condicionantes de las interconsultas realizadas desde AP a hospitalaria en nuestra Área de Salud. Conocer esas razones es importante, ya que nos puede ayudar a mejorar la calidad y la organización de los procesos de atención al paciente en la interfaz entre los médicos de atención primaria y especializada.
Material y métodosSe trata de un estudio descriptivo transversal. La población incluida está formada por las derivaciones a atención hospitalaria realizadas por los médicos de primaria del área de salud de Toledo, pertenecientes a los centros de salud docentes de Toledo: 4 urbanos (Benquerencia, Sillería, Buenavista y Santa Bárbara) y 4 rurales (Bargas, Polán, Camarena y Puebla de Montalbán). Se invitó a participar a todos los tutores (31) y a una muestra (no aleatoria) de médicos no acreditados como tutores (12). Las interconsultas fueron recogidas entre el día 1 y 28 de febrero, requiriendo previamente la colaboración del médico y asegurando la confidencialidad de los datos obtenidos. Se consideraron suficientes 300 derivaciones, asumiendo una frecuencia esperada del 20%, una precisión de±5% una probabilidad de error de 0,05.
Las variables recogidas fueron las siguientes:
- -
Sociodemográficas del paciente: edad, sexo, medio (rural o urbano, según supere o no los 10.000 habitantes), nacionalidad, actividad laboral (activo, pensionista o escolar) y existencia o no de patología crónica concomitante (entendiendo como tal aquella que requiere controles médicos periódicos).
- -
Datos de la interconsulta: especialidad a la que se realiza, tipo de derivación (normal, urgente o preferente), primera consulta por el motivo de derivación y posibles factores causantes o influyentes de la misma (no excluyentes entre sí), a juicio del propio MF: revisión previamente programada (diferenciando según lo fuera por especialista o MF), derivación por recomendación de otro especialista, diagnóstico incierto, necesidad de realización de pruebas diagnósticas especiales, necesidad de tratamiento o seguimiento por especialista, consulta reiterada sin mejoría, solicitud del paciente y/o familia, difícil relación con el enfermo.
- -
Datos del médico: edad, sexo, años de experiencia en AP, tutor de residentes y tamaño del cupo.
Los datos fueron introducidos en una base del programa SPSS 12.0 para su tratamiento estadístico. La descripción se hizo mediante los parámetros habituales (media, desviación estándar [DE] y porcentaje), calculándose los intervalos de confianza en las variables principales. Para el análisis se utilizó la χ2 de Pearson para comparar proporciones, la t de Student y el ANOVA para comparar medias.
ResultadosAceptaron participar 26 de los 43 MF a quienes se pidió colaboración. El 50% eran mujeres; su media de edad era de 49,4 años (DE 6,5) y con una experiencia media en AP de 20,7 años (DE 8,5), siendo el 65,4% tutor de residentes. Los cupos medios eran de 1.749,8 personas (DE 243,4) y la presión asistencial media de 47,7 pacientes (DE 13,6)
Se recogieron en total 332 interconsultas, el 85,8% pertenecían a pacientes del medio urbano. El 60,1% eran mujeres. La media de edad de los pacientes derivados era de 51,3 (DE 17,9) años. El 30,7% eran pensionistas, el 64,2% activos y el 5,1% estaban en edad escolar. Un 9% eran extranjeros. Un 54,8% presentaba alguna patología crónica concomitante.
En la figura 1 se muestra la distribución por especialidades de las interconsultas. Las más frecuentes son: Traumatología (63), Ginecología (53), Oftalmología (41) y Dermatología (32) que copan entre ellas 4 más de la mitad de las mismas.
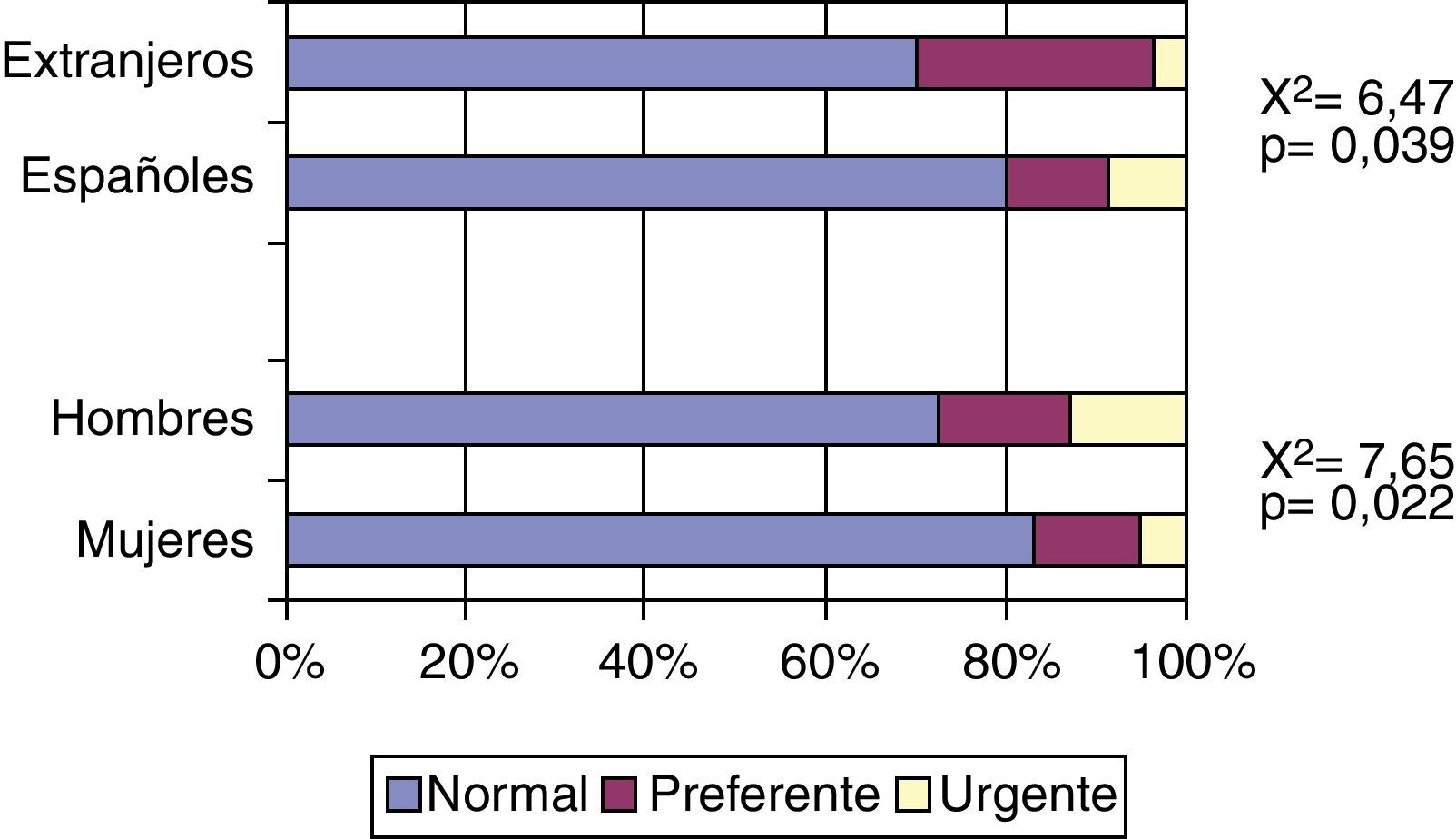
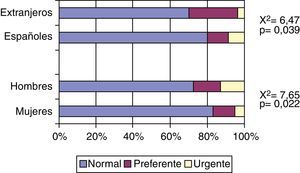
Del total de las derivaciones, el 78,9% fueron por vía normal, el 12,7% preferentes y el 8,4% urgentes. Estas 2 últimas eran significativamente más frecuentes en hombres que en mujeres (14,4 y 12,9 vs 11,6 y 5,0%) y en extranjeros que en españoles (26,7 y 3,3 vs 11,3 y 8,9%), tal y como se aprecia en la figura 2. No encontramos, diferencias significativas con relación a la edad ni a la existencia de patología crónica concomitante. Las derivaciones preferentes/urgentes son más frecuentes en Dermatología (18,8/6,3%), ORL (7,7/15,4%), especialidades médicas (22,0/4,9%), Cirugía (23,1/3,8%) y Urgencias (0/100%).
El 47,4% (intervalo de confianza del 95% [IC95%] 41,8–52,8) de las derivaciones fueron por primeras consultas; este porcentaje fue del 71,9% en derivaciones a Dermatología y de 63,4% a Oftalmología. Un 12,7% (IC95% 9,3–16,8) fueron revisiones programadas, de las cuales 51,4% lo fueron por el especialista hospitalario y el resto por el MF. El porcentaje de revisiones programadas es mayor en mujeres que en hombres (16,6 vs 6,8%; χ2=6,83; p=0,009) y en medio urbano (14,0 vs 4,3%; χ2=3,49; p=0,062). Encontramos elevados porcentajes de revisión programada en Ginecología (28,3%) y Oftalmología (22,0%). En el 28,9% (IC95% 24,1–34,1) de los casos derivados existían antecedentes de consulta reiterada por la misma sintomatología, especialmente a Traumatología (58,7%).
En el 29,8% (IC95% 25,0–35,1) el MF no tenía claro el diagnóstico, siendo más frecuente en las derivaciones a Urgencias (66,7%), ORL (50,0%) y Dermatología (46,9%). No hemos encontrado diferencias significativas al comparar por sexo del médico (30,3% en hombres vs 29,3% en mujeres) o por el hecho de ser tutor (28,1% en tutores vs 33,7% en no tutores), pero sí por edad (34,0% en mayores de 50 años vs 23,7% en menores; χ2=4,06; p=0,044).
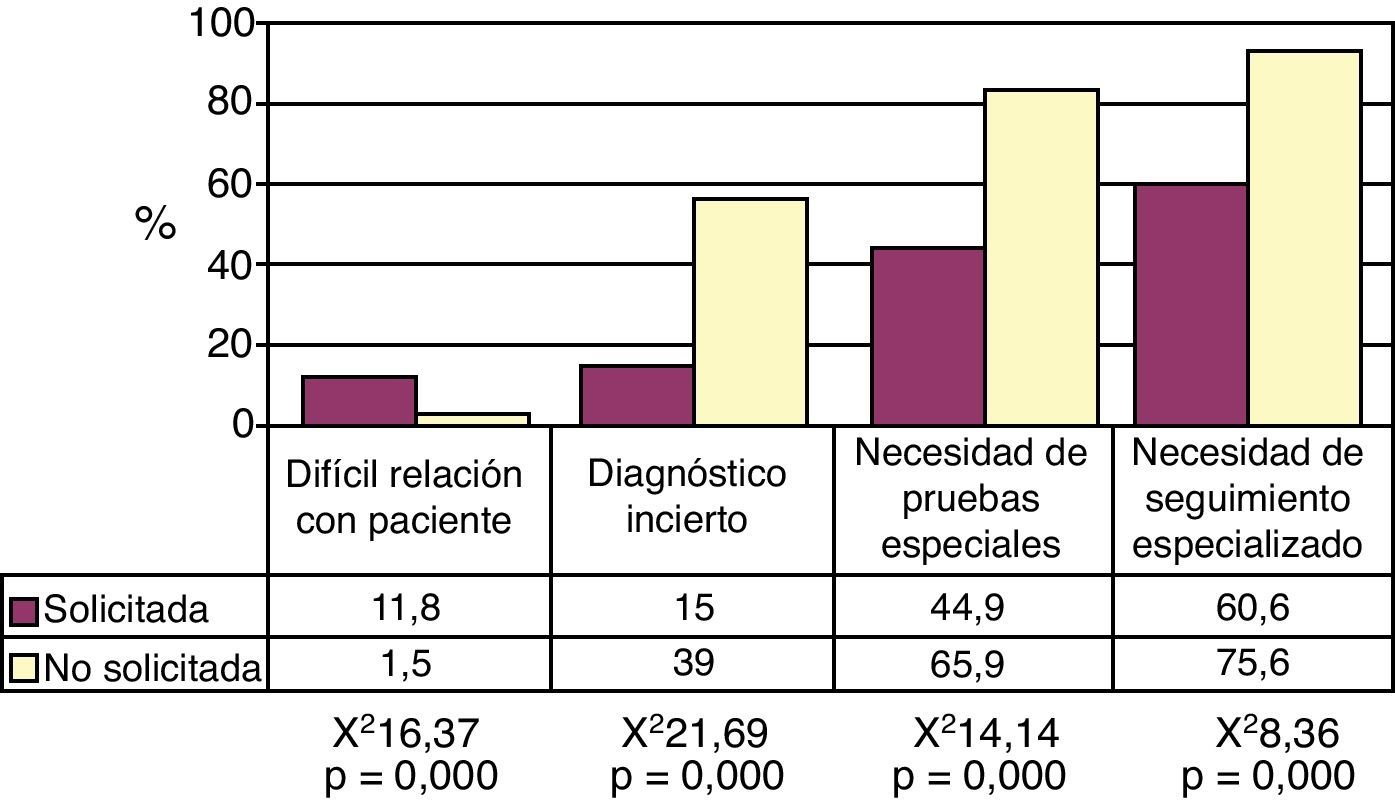
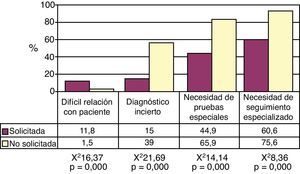
Un 57,7% (IC95% 52,3–63,1) consultó por necesidad de pruebas diagnósticas especiales (fig. 3). Esto fue especialmente frecuente en las derivaciones a Urgencias (88,9%), ORL (69,2%) y Oftalmología (68,3%). También esto fue mayor en medio rural que en urbano (72,3 vs 55,4%; χ2=4,72; p=0,030) y cuando existía alguna patología crónica concomitante (63,7 vs 50,7%; χ2=5,76; p=0,016). No se apreciaron diferencias en cuanto al sexo, edad o nacionalidad del paciente. Los tutores reconocieron más frecuentemente esta necesidad que los no tutores (64,0 vs 44,2%; χ2=11,48; p=0,001)
El 69,8% (IC95% 64,5–74,7) entendió como necesario el seguimiento y/o tratamiento por el especialista hospitalario (fig. 3). Este motivo se observó con más frecuencia en medio rural que en urbano (89,4 vs 66,7%; χ2=9,87; p=0,002). No encontramos asociación de este hecho con edad, sexo o nacionalidad del paciente, patología crónica concomitante, y edad, sexo y condición de tutor del médico.
En el 5,4% (IC95% 3,3–8,5) el médico que realizó la interconsulta reconoció la existencia de mala relación con el paciente, sin asociación con las variables del paciente o del médico estudiadas.
En el 38,4% (IC95% 33,0–43,7) de las derivaciones, la familia o el paciente la solicitaron al médico. Este porcentaje es mayor en mujeres (47,2 vs 25,0; χ2=16,59; p=0,000) y en algunas especialidades como Ginecología (58,5%) o Traumatología (47,6%) (χ2=19,39; p=0,007). No encontramos asociación entre este hecho y el medio, la nacionalidad o la existencia de patología crónica. En las derivaciones en las que hubo solicitud del paciente o familia, era más frecuente la mala relación con el paciente (11,8 vs 1,5%; χ2=16,37; p=0,000), mientras que, por el contrario, era menos frecuente la interconsulta por diagnóstico incierto (15,0 vs 39,0%; χ2=21,69; p=0,000), necesidad de pruebas diagnósticas (44,9 vs 65,9%; χ2=14,14; p=0,000) o de tratamiento y/o seguimiento especializado (60,6 vs 75,6%; χ2=8,36; p=0,004), como se aprecia en la figura 3.
DiscusiónNuestros resultados muestran que la necesidad de seguimiento y/o tratamiento por parte del especialista hospitalario o la imposibilidad para solicitar determinadas pruebas desde atención primaria fueron los principales motivos para solicitar la intervención del segundo nivel asistencial. Hemos de advertir, no obstante, antes de continuar con la discusión, que el estudio se basa en las derivaciones realizadas por una muestra de 26 médicos de familia, no elegidos de forma aleatoria, con una elevada presencia de tutores y del medio urbano, por lo que no puede ser considerada representativa. Es por esto que debemos tener precaución al interpretar los datos globales.
De acuerdo con los resultados obtenidos en nuestro estudio, el principal motivo de interconsulta es la «necesidad de seguimiento o tratamiento por el especialista», sentida en el 70% de los casos, resultado similar al encontrado en otros estudios25–27. Creemos que esta debería ser una razón presente en la casi totalidad de los casos, ya que concebimos –al igual que otros autores28− la atención especializada como apoyo y complemento de la atención primaria, atendiendo aquellos procesos cuya complejidad exceda la capacidad de esta.
Otro importante motivo es la «necesidad de realizar pruebas diagnosticas», que justifica la derivación de más de la mitad de los casos, especialmente en el medio rural, donde suele ser menor la disponibilidad de recursos técnicos al alcance del MF29. Se explica en parte por el hecho de que los MF no pueden solicitar todas las pruebas que consideran convenientes para un determinado diagnóstico, sino aquellas incluidas dentro de un petitorio establecido que restringe el acceso a determinadas pruebas7,30. Creemos que la mejora de la capacidad de resolución del MF pasa por facilitar su acceso a todos los medios complementarios, lo que permitiría una atención más eficiente31.
En tercer lugar, como motivo de derivación encontramos la existencia de «dudas diagnósticas». Lógicamente, el término «interconsulta» se refiere a una solicitud de confirmación o aclaración de una sospecha diagnóstica, y se encuentra, como vemos, en un tercio de las derivaciones, porcentaje menor que el que aparece en algún estudio publicado25. A la natural incertidumbre en la práctica del MF contribuye en ocasiones la falta de tiempo del médico para hacer una anamnesis y exploración adecuadas14–16, además de la antes mencionada necesidad de pruebas complementarias.
Respecto a las especialidades más consultadas, nuestros resultados coinciden con otros estudios, siendo Traumatología, Dermatología, Ginecología, ORL y Oftalmología las que ocupan los primeros puestos4,19,30,32. Está claro que los motivos de derivación varían según la especialidad a la que se dirijan. Así, en el caso de Dermatología se observan muchas primeras consultas y dudas diagnósticas que nos orientan hacia una menor preparación del MF19 que justificaría las frecuentes actividades de formación continuada en este campo. En el caso de ORL y Oftalmología, la necesidad de pruebas diagnósticas específicas y/o la falta de recursos técnicos en los centros de salud justificaron gran parte de estas derivaciones. Mención aparte merecen las consultas a Ginecología, donde la frecuencia de revisiones programadas y las habituales peticiones de derivación por las pacientes nos invitan a reflexionar sobre el papel del MF en una especialidad en la que parece que hemos perdido las competencias básicas.
En cuanto al tipo de derivación, nuestro estudio encontró que el 12,7% se hizo de forma preferente y el 8,4% urgente. Un estudio realizado en Madrid4 aporta cifras del 6,3 y 4,0% respectivamente, mientras que otro de la provincia de Barcelona habla de un 30,9 y 8,2% respectivamente30. Está claro que las diferencias pueden deberse a aspectos organizativos de la atención sanitaria, principalmente las listas de espera existentes en cada ámbito. Es llamativa la diferencia en el tipo de derivación entre hombres y mujeres y en cuanto a la nacionalidad; se puede entender la mayor tasa de derivación preferente o urgente en hombres, dada su menor utilización de las consultas y que cuando lo hacen es por problemas de mayor gravedad4,5,10; no está tan clara la explicación sobre la mayor tasa en extranjeros, tal vez debida a diferencias culturales o factores socioeconómicos que deberían ser estudiados con más detenimiento.
Es interesante comprobar la influencia del paciente o la familia en la decisión de derivar, demostrada por el hecho de que en estos casos en los que el propio médico reconoce la solicitud de derivación, es menos frecuente la justificación de la misma por «diagnóstico incierto», «necesidad de pruebas diagnósticas o de tratamiento» y/o «necesidad de seguimiento especializado». Aunque es difícil la comparación, algunos estudios encuentran porcentajes de derivaciones por petición del paciente que oscilan entre un 18 y un 33%4,15,25,33. Muchos son los factores explicativos de este hecho: la influencia de los medios de comunicación28, a veces con mensajes incorrectos sobre el «derecho a ser visto por el especialista», el hospitalocentrismo7, el mayor grado de información del paciente que exige más exactitud diagnóstica, más calidad de resultados terapéuticos o la utilización de pruebas más sofisticadas y complejas4, la falta de credibilidad en la capacidad técnica y diagnóstica del MF, etc., que han forjado una cultura social de acceso al «especialista» ante cualquier problema, por banal que sea, que hace que las discusiones sobre si una derivación es necesaria sea común en nuestras consultas. En ocasiones la solicitud de derivación es vivida por el médico como una falta de confianza y una amenaza a la relación médico-paciente; de hecho, muchas veces se accede a la misma para preservar esa relación2, lo que la convierte en una derivación inadecuada34.
La derivación supone en ocasiones la pérdida de seguimiento del paciente por el MF35 y amenaza la continuidad de la atención, perdiendo así la esencia principal del trabajo en AP y lo que marca realmente la diferencia con el resto de las especialidades. El MF debe ocupar el lugar central en la atención al paciente y coordinar la circulación del paciente en el sistema, derivando al especialista solo cuando el problema excede su capacidad de resolución.
Además, hemos de tener en cuenta que los modelos de acceso libre al especialista tienen un coste añadido para el paciente y que derivar es caro, ya que se emplean más medios diagnósticos y tratamientos más agresivos2,13. En palabras de Gervás et al.9, el uso de los recursos tecnológicos se deben reservar para quienes probablemente los necesiten, y evitar así un uso innecesario por quienes no los necesitan, evitando el despilfarro económico y el daño a la salud que provoca el uso indebido de los recursos (prevención cuaternaria).
En todo caso, la decisión de realizar la interconsulta/derivación del paciente, tomada muchas veces en una consulta breve, depende de un complejo entramado de factores entre los que se encuentran el paciente, el médico y las características del sistema de salud. Resulta por tanto muy complejo abordar factores relacionados con la derivación inadecuada para tomar medidas de prevención y control. La presión del paciente, la relación de confianza con su médico o la accesibilidad al sistema son factores complicados, que a su vez dependen de otras variables en su mayor parte desconocidas, y que no tienen corrección fácil. Pero sí que parece posible mejorar en general la coordinación, la organización y la gestión del sistema sanitario, entre otras medidas mediante una mejor comunicación entre primaria y especializada36, la protocolización conjunta de patologías prevalentes y la participación en una formación continuada de los profesionales dirigida a áreas en las que exista déficit de habilidades.
Como conclusión, decir que aunque existe un alto porcentaje de interconsultas inducidas por la familia/paciente, la necesidad de intervención del especialista o la inaccesibilidad a determinadas pruebas diagnósticas son los principales motivos para derivar al paciente al segundo nivel. Dadas las limitaciones del presente estudio, creemos necesario seguir profundizando en este tema con nuevos estudios que ratifiquen nuestros hallazgos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El trabajo ha sido presentado en el XII Congreso de Atención Primaria de Castilla-La Mancha, celebrado en Cuenca, en mayo de 2011.