Estudios recientes en Europa y Estados Unidos muestran un posible aumento de la incidencia y la hospitalización por ictus isquémico en adultos jóvenes, sin embargo, en España la información disponible de la tendencia es escasa. Por ello planteamos analizar la tendencia de hospitalización por ictus isquémico en adultos menores de 50 años en la Región de Murcia entre 2006 y 2014.
MétodoSe realizó un estudio retrospectivo de las altas de hospitalización por enfermedad cerebrovascular (ECV) extraídas del Registro del conjunto mínimo de datos al alta hospitalaria. Se obtuvieron las tasas estandarizadas, desagregadas según edad y subtipo de ECV. La tendencia de los episodios fue analizada mediante regresión de joinpoint, obteniendo la tasa estandarizada anual calculada y el porcentaje de cambio anual (PCA).
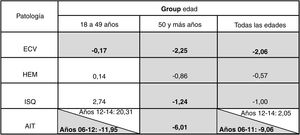
ResultadosSe identificaron un total de 27.064 altas por ECV en los 9 años del estudio. Los episodios generados por ictus isquémico fueron los más numerosos (61,0%), en pacientes entre 18 y 49 años; entre los años extremos, se registró un aumento del 26% de los episodios por ictus isquémico y del 29,2% de las tasas, mientras que en la regresión de joinpoint no se observó tendencia (PCA=2,74%, p ≥ 0,05). Por el contrario, en mayores de 49 años esta tendencia fue descendente (PCA=–1,24%, p <0,05).
ConclusionesNo se ha identificado una tendencia en la hospitalización por ictus isquémico en adultos jóvenes a pesar del descenso en adultos de mayor edad. Sería importante identificar las causas de este comportamiento desigual para desarrollar medidas específicas dirigidas al grupo de menor edad.
Recent studies conducted in Europe and the United States suggest upward trends in both incidence and hospitalisation rates for ischaemic stroke in young adults; however, data for Spain are scarce. This study analyses the trend in hospitalisation due to ischaemic stroke in adults aged under 50 years in the region of Murcia between 2006 and 2014.
MethodWe performed a retrospective study of patients discharged after hospitalisation due to cerebrovascular disease (CVD); data were obtained from the regional registry of the Minimum Basic Data Set. Standardised rates were calculated, disaggregated by age and CVD subtype. Time trends were analysed using joinpoint regression to obtain the annual calculated standardised rate and the annual percentage of change (APC).
ResultsA total of 27 064 patients with CVD were discharged during the 9-year study period. Ischaemic stroke was the most frequent subtype (61.0%). In patients aged 18 to 49 years, the annual number of admissions due to ischaemic stroke increased by 26%, and rates by 29.2%; however, the joinpoint regression analysis showed no significant changes in the trend (APC=2.74%, P≥.05). By contrast, a downward trend was identified in individuals older than 49 (APC=–1.24%, P<.05).
ConclusionsNo significant changes were observed in the rate of hospitalisation due to ischaemic stroke among young adults, despite the decline observed in older adults. Identifying the causes of these disparate trends may be beneficial to the development of specific measures targeting younger adults.
La Organización Mundial de la Salud sitúa la enfermedad cerebrovascular (ECV) como la segunda causa de mortalidad a nivel mundial1. En España, según datos de un estudio sobre carga global de enfermedad, la ECV fue la tercera causa específica de muerte en el año 2016, después de la cardiopatía isquémica y de la enfermedad de Alzheimer y otras demencias2. Se estima que un 3,5% del total de años de vida ajustados por discapacidad (AVAD) en nuestro país fueron debidos a esta enfermedad, correspondiendo alrededor de la mitad al subtipo isquémico3.
A pesar de que el riesgo aumenta con la edad, las consecuencias de esta enfermedad en edades tempranas pueden tener un mayor impacto en términos de AVAD y en el ámbito socioeconómico4. Estudios recientes en Europa y Estados Unidos muestran un posible aumento de la frecuencia del subtipo isquémico en adultos jóvenes5-14. Sin embargo, en nuestro entorno la información disponible sobre la tendencia del ictus isquémico (ISQ) en este grupo específico de edad es escasa10. Por otra parte, se ha descrito una variabilidad en la incidencia y en la práctica clínica asistencial de esta enfermedad entre distintas regiones10,15,16, lo que podría dificultar la extrapolación de los resultados de la tendencia entre áreas geográficas.
Por lo tanto, nos planteamos analizar la tendencia de hospitalización por ISQ en adultos menores de 50 años en la Región de Murcia entre 2006 y 2014.
Material y métodosDiseño y población del estudio: se realizó un estudio retrospectivo de las altas de hospitalización por ECV registradas entre los años 2006 y 2014. Los datos se extrajeron del Registro del conjunto mínimo básico de datos al alta hospitalaria (CMBD-AH) de la Consejería de Salud de la Región de Murcia. Este registro incluye información clínico-administrativa de la actividad de todos los hospitales de la Región. La codificación de las altas fue realizada por profesionales cualificados, siendo en su mayoría técnicos superiores en documentación sanitaria pertenecientes a las unidades de codificación de cada centro. Se seleccionaron aquellas altas de pacientes cuyo diagnóstico principal correspondiera a los códigos utilizados en la Estrategia en ictus del Sistema Nacional de Salud17 basados en la Clasificación Internacional de Enfermedades, 9.ª revisión, Modificación Clínica (CIE-9MC), residentes en la Región, con asistencia sufragada por fondos públicos (ingresados en hospitales públicos o concertados). Los datos personales fueron anonimizados para la realización de este estudio.
Con el objetivo de reducir la sobrestimación de los casos, se procedió a unir las altas consecutivas generadas durante el mismo proceso asistencial debido al traslado de pacientes entre hospitales, obteniendo de esta manera un único episodio completo. Además, se excluyeron las altas de larga estancia, que se definieron como aquellas asistidas en el servicio «Unidad de Larga Estancia» y, por convenio, aquellas con una estancia mayor a 90 días en los hospitales concertados.
Las características demográficas (edad y sexo) así como las características clínicas (diagnóstico principal y la intensidad diagnóstica) de los episodios fueron incluidas en el estudio. A partir de los códigos del diagnóstico principal, se realizaron las siguientes agrupaciones: ISQ (433.X1 y 434.X1), ictus hemorrágico (HEM) (430.XX al 432.XX) y accidente cerebrovascular (accidente isquémico transitorio [AIT]) (435.XX). La edad se categorizó en 2grupos con base en la bibliografía previa18: adultos jóvenes (edad comprendida entre los 18 y los 49 años) y mayores de 49 años. La intensidad diagnóstica, en tasas anuales sobre 100 episodios completos, se estimó mediante la realización de las siguientes pruebas: tomografía axial computarizada de cabeza (TAC, códigos CIE-9MC 87.03 y 87.04), resonancia magnética nuclear de cerebro (RM, 88.91), angiografía cerebral (88.41) y ultrasonidos diagnósticos de cabeza y cuello (88.71).
Se calculó la tasa anual de hospitalización (frecuentación) utilizando la población a mitad de año, mediante interpolación aritmética con base en el padrón de habitantes19. También se calcularon las tasas ajustadas por edad y sexo (tasas estandarizadas [TE]) por el método directo utilizando la población europea estándar20. Las tasas se expresaron por 100.000 habitantes.
La Región de Murcia tiene 1.467.053 habitantes en 201419, con una población estable (crecimiento anual medio del 0,75% en los años de estudio) y dispone de 9 hospitales generales públicos que se juzga disponen de buena accesibilidad.
Análisis estadístico: el análisis descriptivo se realizó mediante el programa SPSS (versión 21.0, IBM Corporation, Armonk, NY, EE. UU.). La tendencia de los episodios de hospitalización por ECV y subtipos se evaluó mediante regresión de joinpoint (método «grid search») usando el programa estadístico proporcionado por el Surveillance Research Program del US National Cancer Institute (versión 4.6.0.0)21,22. Para ello se utilizaron las TE anuales, que fueron representadas mediante puntos en las gráficas (figs. 1 y 2, y fig. A.1 [material adicional]). A partir de estas tasas se estimaron 2valores: 1) las tasas anuales calculadas, representadas mediante la línea de la gráfica (figs 1 y 2, y fig. A.1 [material adicional]), y 2) el porcentaje de cambio anual (PCA) de las tasas calculadas, junto a su intervalo de confianza del 95%. El valor del PCA indicó si el sentido de la tendencia fue creciente (+) o decreciente (–), así como la magnitud de esta tendencia año a año (expresada en porcentaje de la tasa). El valor del PCA puede ser constante para todo el periodo abarcado, o bien, en caso de existir cambios en la tendencia dentro de los 9 años del estudio (puntos de inflexión o «joinpoints»), obtendríamos diferentes valores de PCA, uno para cada segmento identificado. Este análisis permitió detectar si la tendencia fue estadísticamente significativa (p. ej., la tendencia de las tasas por ECV fue creciente o decreciente) o no significativa (p. ej., la tendencia de las tasas por ECV fue estable), así como la existencia de posibles puntos de inflexión («joinpoints») de la tendencia. De este modo, el contraste de hipótesis consistió en detectar si la pendiente de la tendencia fue estadísticamente diferente del valor 0 (tendencia ascendente/descendente) y si existieron cambios significativos en dicha tendencia dentro del periodo estudiado («joinpoints»). La significación estadística se fijó en 0,05.
ResultadosDesde el año 2006 hasta el 2014 se identificaron un total de 27.064 altas por ECV que se resumieron en 25.346 episodios completos (tabla apéndice 1, material adicional). En total, los traslados entre hospitales ocasionaron que se registraran 1,07 altas por episodio. Este fenómeno se caracteriza por aumentar con el tiempo, ser mayor en jóvenes, en HEM y menor en los AIT.
Los episodios por ISQ fueron los más numerosos (61,0%), seguido del AIT (22,1%) y del HEM (17,0%) (tabla 1 y tablas apéndice 1-3 [material adicional]). Más de la mitad de los episodios afectaron a varones, con una edad media en torno a los 70 años, estable a lo largo del periodo.
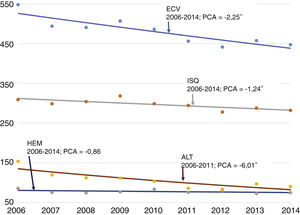
Aunque las TE disminuyeron de 208,4 episodios por 100.000 habitantes en 2006 a 195,0 en 2014 debido al aumento de la población, el número de episodios (la actividad asistencial) permaneció constante. En la regresión de joinpoint (fig. A.1, material adicional), se observó una tendencia descendente con un PCA del –2,06% (p <0,05), es decir, cada año la tasa disminuyó un 2,06% (del año 2006 al 2007 la tasa descendió un 2,06%, del año 2007 al 2008 decreció otro 2,06% y así sucesivamente). En ISQ los episodios aumentaron (9,6% en el periodo), mientras que la TE aumentó menos (3,2%, pasando de 116,2 a 119,9) y en la regresión de joinpoint no se observó tendencia (PCA de –1,00%, p ≥ 0,05). En el AIT los episodios descendieron (26,0%), al igual que en la TE, que pasó de 58,2 por 100.000 habitantes en 2006 a 40,6 en 2014< en la regresión de joinpoint se identificó un punto de inflexión («“joinpoint»), dando lugar a 2periodos con distinta tendencia: un primer periodo hasta 2011 con una tendencia decreciente (PCA del –9,66%, p <0,05), seguido de otro periodo (2012-2014) estable (PCA del 2,05%, p ≥ 0,05). Por último, en el HEM se observó un aumento de los episodios del 8,1%, siendo la TE estable (entre 34,0 y 34,6), sin identificarse tendencia estadísticamente significativa (PCA del –0,57%, p ≥ 0.05).
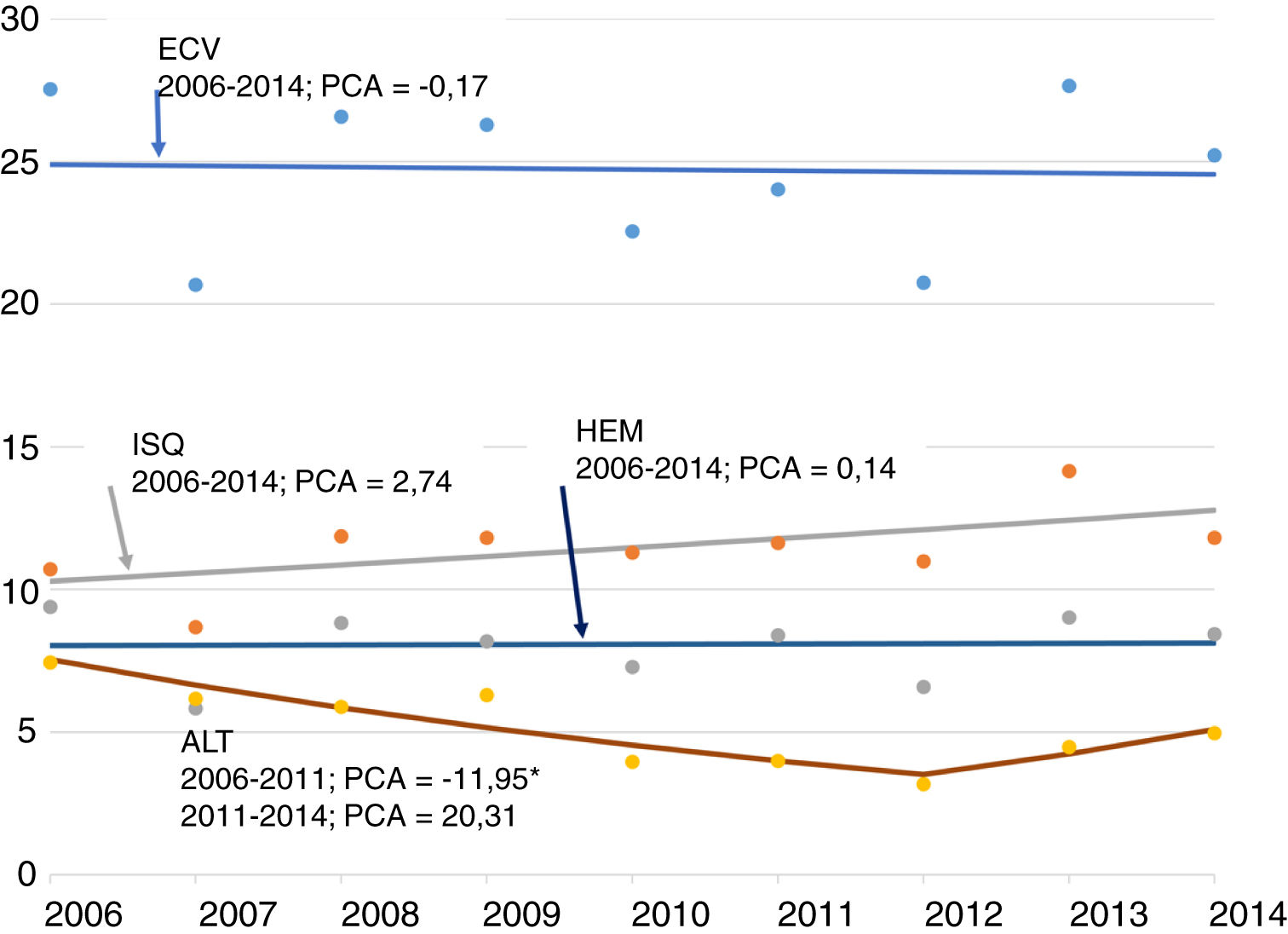
Cuando se analiza por edad, los episodios que afectan a la población de entre 18 y 49 años suponen un 6,4% del total a lo largo del periodo, más en el caso del HEM (12,3%) que en el isquémico (4,9%) o el AIT (6,0%). Un fenómeno análogo ocurre con las TE, que representan un 12,9% en el grupo de población de 18 a 49 años a la del global de la población, aunque con diferencias entre los subgrupos (30,3% en el hemorrágico, 12,6% en el isquémico y 15,5% en el AIT). En el total de la ECV se registraron una media de 180 episodios anuales. No se observaron cambios en la evolución de los episodios ni en las TE (pasando de 26,7 episodios por 100.000 habitantes en 2006 a 27,9 en 2014), por lo que la tendencia tiene una PCA del –0,17% (p ≥ 0,05) (fig. 1). En ISQ se registró un aumento de los episodios (26,0% en el periodo) y de las TE (29,2%, pasando de 10,2 a 13,2), en la regresión de joinpoint no se observó tendencia (PCA del 2,74%, p ≥ 0,05). Los episodios y las TE registradas en AIT descendieron de manera similar (el 26,9 y el 25,1%, respectivamente), pasando las TE de 7,3 a 5,5; en la regresión de joinpoint se identificaron 2periodos, hasta 2012 («“joinpoint») con una tendencia decreciente (PCA del –11,95%, p <0,05), seguido de otro periodo con una tendencia que no alcanza la significación estadística (PCA del 20,31%, p ≥ 0,05). En el HEM, los episodios y la TE no registraron cambios, pasando de 9,1 en 2006 a 9,2 por 100.000 habitantes en 2014, y tendencia estable (PCA del 0,14%, p ≥ 0,05).
Tendencia de los episodios por enfermedad cerebrovascular, pacientes entre 18 y 49 años. Tasa estandarizada (población europea estándar) por 100.000 habitantes, periodo 2006-2014, Región de Murcia.
Puntos: valores observados (tasas estandarizadas). Línea: tendencia (tasas calculadas). Números negativos: PCA descendente. Números positivos: PCA ascendente.
Resultados estadísticamente significativos: se detecta un punto de inflexión («joinpoint») en la tendencia de la tasa de AIT en el año 2012. Dentro del periodo 2006-2012, cada año la tasa de AIT disminuye de media un 11,95%.
AIT: accidente isquémico transitorio; ECV: enfermedad cerebrovascular; HEM: ictus hemorrágico; ISQ: ictus isquémico; PCA: porcentaje de cambio anual medio.
* PCA con diferencia estadísticamente significativa (p <0,05).
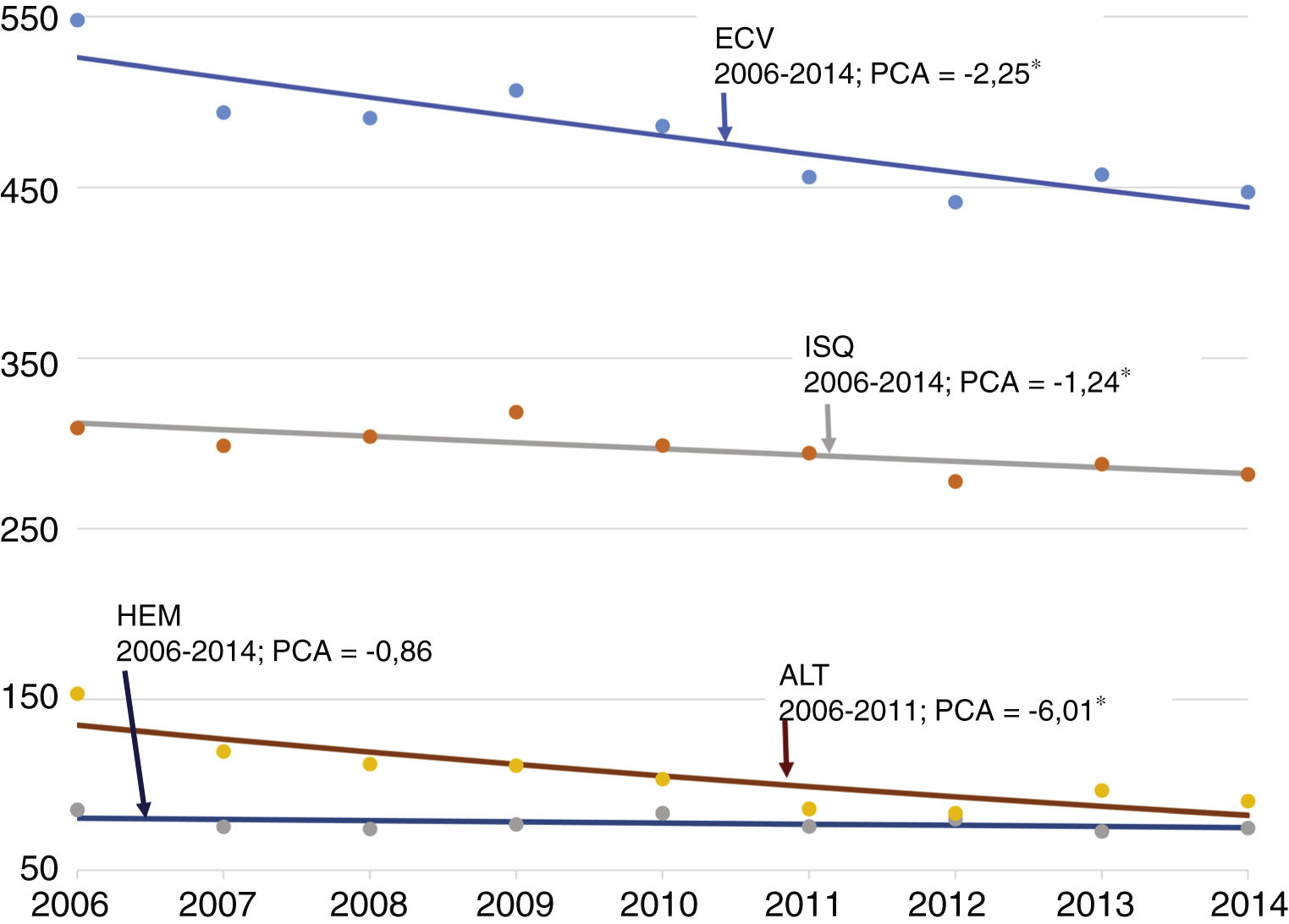
Los mayores de 49 años acumulan el 93,4% del total de episodios. En general, se observa un descenso en las TE de toda la ECV y desagregados por subtipo; en la regresión de joinpoint se observó un descenso estadísticamente significativo de la tendencia para toda la ECV (PCA del –2,25%, p <0,05), ISQ (PCA del –1,24%, p <0,05) y AIT (PCA del –6,01%, p <0,05), y sin encontrar tendencia en HEM (PCA del –0,86, p ≥ 0,05). Los resultados detallados están representados en la tabla 1 y las tablas apéndice 1-3 en el material adicional) y en la figura 2.
Altas hospitalarias por ictus isquémico según grupo de edad, periodo 2006-2014. Región de Murcia
| 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | Total | |
|---|---|---|---|---|---|---|---|---|---|---|
| Total | ||||||||||
| Episodios completos | 1.605 | 1.581 | 1.680 | 1.797 | 1.770 | 1.782 | 1.692 | 1.783 | 1.759 | 15.449 |
| Altas | 1.640 | 1.623 | 1.738 | 1.894 | 1.878 | 1.909 | 1.856 | 1.963 | 1.947 | 16.448 |
| Altas por episodios completos | 1,02 | 1,03 | 1,03 | 1,05 | 1,06 | 1,07 | 1,10 | 1,10 | 1,11 | 1,06 |
| Edad (años), media | 73,5 | 73,9 | 73,8 | 73,4 | 74,6 | 74,3 | 74,0 | 73,1 | 73,8 | 73,8 |
| Edad (años), mediana | 75,0 | 76,0 | 76,0 | 76,0 | 77,0 | 77,0 | 76,5 | 76,0 | 76,0 | 76,0 |
| Mujeres, % | 45,8 | 46,7 | 48,2 | 48,2 | 49,0 | 49,0 | 45,5 | 46,0 | 45,8 | 47,2 |
| Tasaa | 116,20 | 112,20 | 116,97 | 123,57 | 120,73 | 121,04 | 114,85 | 121,34 | 119,90 | 118,57 |
| Tasa estandarizadaa,b | 94,56 | 90,78 | 93,79 | 98,12 | 91,87 | 90,78 | 85,86 | 90,30 | 87,36 | 91,45 |
| TAC, % | 88,3 | 87,5 | 88,7 | 89,5 | 89,7 | 88,7 | 88,8 | 90,8 | 90,6 | 89,1 |
| RM, % | 30,8 | 34,2 | 36,3 | 39,0 | 37,4 | 35,9 | 33,2 | 38,1 | 36,9 | 34,9 |
| Angiografía, % | 3,8 | 7,1 | 11,4 | 18,5 | 20,4 | 22,9 | 21,2 | 18,2 | 18,1 | 14,1 |
| Ultrasonidos, % | 36,2 | 26,0 | 25,6 | 33,6 | 40,4 | 42,0 | 44,6 | 46,1 | 46,6 | 37,2 |
| Pacientes de 18 a 49 años | ||||||||||
| Episodios completos | 73 | 60 | 84 | 86 | 82 | 87 | 84 | 108 | 92 | 756 |
| Altas | 75 | 64 | 88 | 97 | 94 | 93 | 95 | 122 | 105 | 833 |
| Altas por episodios completos | 1,03 | 1,07 | 1,05 | 1,13 | 1,15 | 1,07 | 1,13 | 1,13 | 1,14 | 1,10 |
| Edad (años), media | 40,6 | 40,8 | 41,8 | 41,5 | 41,3 | 40,9 | 43,5 | 43,8 | 42,1 | 41,9 |
| Edad (años), mediana | 42,0 | 43,5 | 44,0 | 44,0 | 44,0 | 43,0 | 45,0 | 46,0 | 43,0 | 44,0 |
| Mujeres, % | 32,9 | 30,0 | 39,3 | 40,7 | 32,9 | 43,7 | 46,4 | 35,2 | 27,2 | 36,6 |
| Tasaa | 10,24 | 8,29 | 11,46 | 11,71 | 11,20 | 11,98 | 11,71 | 15,29 | 13,23 | 11,66 |
| Tasa estandarizadaa,b | 10,71 | 8,68 | 11,87 | 11,81 | 11,30 | 11,63 | 10,99 | 14,15 | 11,82 | 11,52 |
| TAC, % | 90,4 | 88,3 | 91,7 | 95,3 | 91,5 | 83,9 | 86,9 | 89,8 | 90,2 | 88,8 |
| RM, % | 74,0 | 55,0 | 67,9 | 74,4 | 59,8 | 72,4 | 66,7 | 62,0 | 63,0 | 66,4 |
| Angiografía, % | 13,7 | 13,3 | 29,8 | 41,9 | 45,1 | 47,1 | 38,1 | 38,9 | 35,9 | 32,5 |
| Ultrasonidos, % | 47,9 | 23,3 | 36,9 | 29,1 | 41,5 | 54,0 | 56,0 | 46,3 | 45,7 | 43,6 |
| Pacientes de 50 años o más | ||||||||||
| Episodios completos | 1.532 | 1.519 | 1.594 | 1.707 | 1.688 | 1.694 | 1.605 | 1.671 | 1.665 | 14.675 |
| Altas | 1.565 | 1.555 | 1.647 | 1.793 | 1.784 | 1.815 | 1.758 | 1.837 | 1.840 | 15.594 |
| Altas por episodios completos | 1,02 | 1,02 | 1,03 | 1,05 | 1,06 | 1,07 | 1,10 | 1,10 | 1,11 | 1,06 |
| Edad (años), media | 75,1 | 75,3 | 75,6 | 75,1 | 76,2 | 76,0 | 75,7 | 75,2 | 75,7 | 75,6 |
| Edad (años), mediana | 76,0 | 77,0 | 77,0 | 77,0 | 77,0 | 78,0 | 77,0 | 77,0 | 77,0 | 77,0 |
| Mujeres, % | 46,4 | 47,3 | 48,7 | 48,6 | 49,8 | 49,3 | 45,4 | 46,9 | 46,9 | 47,7 |
| Tasaa | 398,51 | 384,36 | 391,95 | 408,70 | 393,66 | 385,29 | 357,56 | 366,50 | 358,50 | 381,99 |
| Tasa estandarizadaa,b | 309,13 | 298,69 | 304,04 | 318,51 | 298,91 | 294,33 | 277,83 | 287,84 | 281,97 | 296,53 |
| TAC, % | 88,3 | 87,6 | 88,5 | 89,2 | 89,6 | 89,0 | 88,8 | 91,0 | 90,7 | 89,1 |
| RM, % | 28,8 | 33,4 | 34,6 | 37,1 | 36,3 | 33,9 | 31,3 | 36,5 | 35,4 | 33,3 |
| Angiografía, % | 3,3 | 6,8 | 10,4 | 17,2 | 19,2 | 21,6 | 20,2 | 16,8 | 17,1 | 13,1 |
| Ultrasonidos, % | 35,6 | 26,1 | 25,0 | 33,9 | 40,3 | 41,3 | 44,1 | 46,1 | 46,7 | 36,9 |
Tendencia de los episodios por enfermedad cerebrovascular, pacientes de 50 años o más. Tasa estandarizada (población europea estándar) por 100.000 habitantes, periodo 2006-2014, Región de Murcia
Puntos: valores observados (tasas estandarizadas). Línea: tendencia (tasas calculadas). Números negativos: PCA descendente.
Resultados estadísticamente significativos: cada año las tasas de ECV, ISQ y AIT disminuyen de media un 2,25, un 1,24 y un 6,01%, respectivamente. No se detectaron puntos de inflexión en las tendencias («joinpoints»).
AIT: accidente isquémico transitorio; ECV: enfermedad cerebrovascular; HEM: ictus hemorrágico; ISQ: ictus isquémico; PCA: porcentaje de cambio anual medio.
* PCA con diferencia estadísticamente significativa (p <0,05).
En la figura 3 se resumen los resultados del análisis de tendencias. En general, la intensidad diagnóstica (tabla 1 y tablas apéndice 1-3 [material adicional]) fue mayor en los adultos jóvenes, la prueba más utilizada fue la TAC, realizada entre el 85 y el 90% de los episodios.
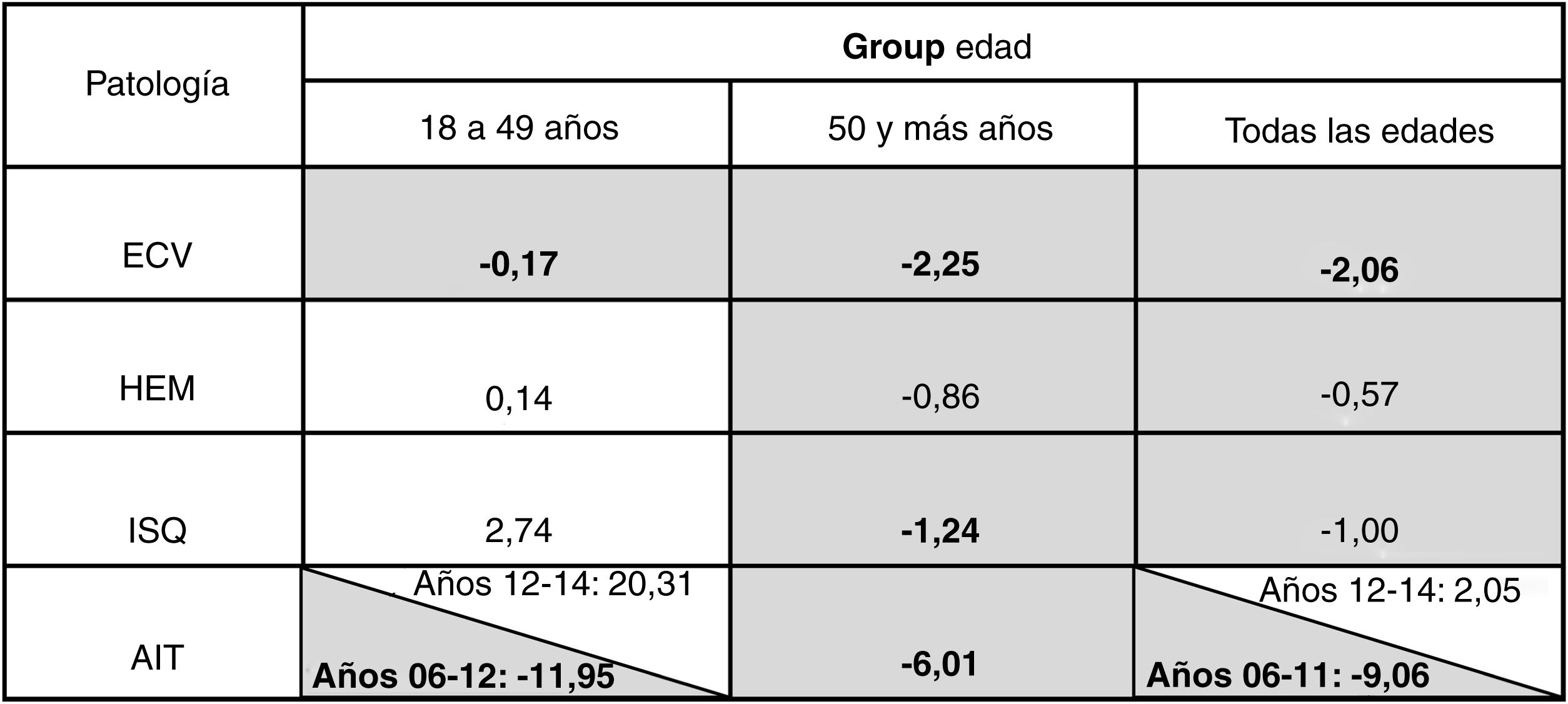
Porcentaje de cambio anual medio de la tendencia de la enfermedad Cerebrovascular, por subtipo y edad. Periodo 2006-2014, Región de Murcia.
Gris: PCA descendente. Blanco: PCA ascendente. Negrita: PCA con diferencia estadísticamente significativa (p <0,05). Resultados estadísticamente significativos: cada año las tasas de ECV, ISQ y AIT en pacientes de 50 y más años disminuyeron de media un 2,25, un 1,24 y un 6,01%, respectivamente, mientras que la tasa de AIT (periodo 2006-2012) en pacientes de 18 a 49 años disminuyó cada año de media 11,95% y las tasas en todas las edades de ECV y AIT (periodo 2006-2011) disminuyeron cada año un 2,06 y un 9,06% respectivamente.
AIT: accidente isquémico transitorio; ECV: enfermedad cerebrovascular; HEM: ictus hemorrágico; ISQ: ictus isquémico; PCA: porcentaje de cambio anual medio.
En este trabajo, basado en el registro del CMBD de una comunidad autónoma completa a lo largo de 9años, no se ha observado una tendencia en la frecuentación hospitalaria por ISQ en adultos jóvenes, lo que contrasta con lo observado en pacientes de mayor edad, en los que se identifica una tendencia descendente.
En relación con la tendencia en la hospitalización en adultos jóvenes, este resultado es discordante con otros estudios publicados previamente. En España solo hemos identificado un trabajo que analizase la tendencia de la hospitalización por ISQ en jóvenes10, donde se muestran los datos de un periodo de 12 años en Extremadura. Los autores observaron un aumento estadísticamente significativo de las tasas de hospitalización en el grupo de 45 a 54 años, con un porcentaje medio de aumento anual del 5,7% en mujeres y del 6,7% en hombres, y del 6,1% en mujeres de 20 a 44 años. En los últimos años, en trabajos desarrollados en Europa y Estados Unidos, también se ha observado un aumento de la tendencia en las tasas de incidencia5,8 y de hospitalización6,7,9,11-14. En el más reciente, basado en un registro nacional estadounidense de altas hospitalarias (Nacional Inpatient Sample) perteneciente al Healthcare Cost and Utilization Project13, se observó un incremento de las TE de ISQ en pacientes de 18 a 54 años, mientras que, al igual que en nuestro trabajo, la tendencia para HEM permaneció estable.
La diferencia entre los resultados puede deberse a múltiples factores. En el estudio nacional IBERICTUS15 se observaron variaciones geográficas con una incidencia de ECV menor en las áreas mediterránea y central en comparación con el resto de áreas geográficas analizadas. Sin embargo, en otro estudio donde se analizó la tasa de ingresos hospitalarios por ISQ, se identificó un promedio mayor al nacional en el sur de España y área mediterránea16. En Europa se ha identificado un gradiente norte-sur y este-oeste23, registrándose una menor incidencia en los países del sur. Estas variaciones geográficas pueden deberse a factores genéticos y ambientales, entre los que encontramos diferencias en la distribución de los factores de riesgo cardiovascular (FRCV), así como en las políticas locales de salud y de otros factores socioeconómicos15,16,23. Por ejemplo, en el estudio de variaciones en la práctica médica en el Sistema Nacional de Salud, aunque la variabilidad de hospitalización por ISQ fue baja entre los años 2005 al 2010, se identificó una menor tasa de hospitalización si había una menor hospitalización global, un mayor nivel económico y una menor población alrededor de un hospital terciario (menor población a menos de 60 min)16.
También hay que tener en cuenta las distintas estrategias metodológicas de los estudios. Desde el año 2009, se implanta, en nuestra Región, el Programa de Atención al Ictus24, esta actuación de organización asistencial establece la derivación de casos seleccionados a los hospitales de referencia con Unidad de Ictus (2 hospitales generales públicos de los 9existentes), lo que conlleva un aumento ficticio del número de altas debido al traslado entre hospitales (3 traslados cada 100 altas en 2006 por 14 en 2014 en pacientes menores de 50 años). Este fenómeno, que podría provocar una tendencia creciente en nuestro medio, ha sido tenido en cuenta y controlado, lo que no es habitual. Por otro lado, no son homogéneos los rangos de edad y los códigos CIE utilizados. Actualmente, no hay un consenso establecido en la definición de «adulto joven»” en la ECV. En la revisión de Maaijweeet al.18, los autores establecieron el rango de 18 a 49 años, que fue el utilizado en grandes estudios sobre esta enfermedad. Por último, para eliminar el efecto del envejecimiento de la población en el trascurso de estos últimos años y facilitar la comparación entre poblaciones con una estructura de edad y sexo diferentes, se estandarizan las tasas de frecuentación utilizando una población de referencia internacionalmente establecida. A diferencia del estudio de Ramírez-Moreno et al.10, nosotros hemos mantenido la misma población de referencia en la estandarización de tasas a lo largo de todo el periodo, para así evitar que su cambio pudiera interferir en los resultados25.
También existen otra serie de limitaciones que hay que tener en cuenta para valorar nuestros resultados. Debido al carácter retrospectivo de esta investigación y a la procedencia de los datos (registro clínico-administrativo), no podemos descartar la presencia de sesgos inherentes a este tipo de trabajos. La validez de esta fuente depende de la información recogida en el informe de alta y de la calidad de su codificación, por lo que las omisiones y los errores en la clasificación diagnóstica o en la codificación influyen en los resultados. No obstante, el registro procede de un único sistema de salud con normas homogéneas de codificación y personal especializado, por lo que es probable que estos errores no afecten a las tendencias temporales. Además, se han llevado a cabo actuaciones para la mejora de la calidad de este registro a través del Plan de Calidad del Sistema Nacional de Salud del Ministerio de Sanidad26. Sin embargo, para reducir la influencia de posibles cambios en la codificación en nuestro estudio, decidimos acortar el periodo entre 2006 y 2014. Por un lado, en los años previos a 2006, tras un estudio de la frecuencia de los códigos observamos un mayor número de los denominados «inespecíficos», fenómeno similar al descrito a nivel nacional16. Por otro lado, los datos posteriores a 2014 pueden estar influidos por la adaptación al cambio de la codificación de la CIE-9 a la CIE-1027. El uso de bases de datos clínico-administrativas puede presentar problemas para estimar la incidencia de la enfermedad28 en el sentido de subestimar los casos, pero es menos probable que influya en su tendencia. De hecho, en España, hay una alta inclinación a buscar atención hospitalaria ante la sospecha de ECV15, por lo que parece razonable pensar que el porcentaje de casos no registrados sea bajo (casos leves con manejo extrahospitalario —más frecuente en el AIT— y casos graves con fallecimiento antes de recibir atención hospitalaria —más frecuente en el HEM—), además; la instauración del Programa de Atención al Ictus en la Región en 200924, con las actuaciones de formación y la creación de alertas regionales para su diagnóstico, habrían influido, en todo caso, en un aumento de su frecuencia que no vemos reflejado en nuestros resultados (salvo en los traslados) y cuyo análisis de las causas exceden al objetivo de este estudio. La población de la Región de Murcia, millón y medio de habitantes, superior a la de Extremadura, y la, afortunadamente, escasa frecuencia del ISQ en población joven (uno o 2casos semanales) pueden afectar a la potencia estadística del análisis. Finalmente, a pesar de ajustar por edad y sexo las tasas calculadas, no se han podido introducir en el ajuste otras características demográficas y clínicas que pudieran influir en los resultados observados (p. ej., el aumento del uso de procedimientos diagnósticos más avanzados).
Aunque no es objeto principal del estudio y se analizó para contextualizar los resultados, es llamativo que mientras la tendencia de hospitalización por ISQ en los más jóvenes fue estable, en mayores de 49 años decreció, siguiendo el AIT un patrón similar en los últimos años. Este descenso en pacientes de mayor edad es similar al observado en estudios nacionales e internacionales9,14,29-32, que podría atribuirse a la intensificación de medidas de prevención y control sobre FRCV clásicos en la población14,29,30. Aunque en la población española de menor edad se ha registrado una disminución de la prevalencia de FRCV, también se ha descrito un mayor número de pacientes infradiagnosticados o con mal control de los mismos33, así como la existencia de otros factores emergentes en este grupo de edad4,10. De hecho, no existen guías específicas que aborden estrategias preventivas del ictus en jóvenes y hay poca evidencia científica sobre la eficacia y los riesgos de las medidas de prevención secundaria en este grupo específico17,34. La fuente de información disponible no permite corroborar esta hipótesis, por lo que serían necesarios otros estudios específicos sobre el control de estos FRCV en nuestra población e identificar y poner en práctica medidas sobre factores modificables dirigidas a la población de menor edad23,33 con el objetivo de reducir la incidencia y recurrencia de esta enfermedad.
ConclusionesLa tasa de hospitalización por ISQ en adultos de 18 a 49 años ha permanecido estable en el periodo 2006-2014 a pesar del descenso en adultos de mayor edad. En la metodología aplicada en futuros estudios sobre la tendencia de la enfermedad sería aconsejable que tuviera una referencia poblacional (y no basada en los datos de un solo centro) y aumentar su homogeneidad para permitir una mejor comparabilidad entre regiones. Debido al impacto que tiene esta enfermedad en población joven, sería necesario identificar las causas subyacentes que expliquen este comportamiento desigual con el objetivo de desarrollar medidas específicas dirigidas a este grupo de menor edad.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNinguno.
A todos los profesionales de la salud que, al realizar su labor, han permitido la obtención de la información necesaria para la elaboración de este estudio.