Determinar las indicaciones por las cuales se prescriben y utilizan antiepilépticos en una población de pacientes afiliados al Sistema General de Seguridad Social en Salud (SGSSS) de Colombia.
MétodosEstudio retrospectivo de corte transversal. A partir de todos los individuos que utilizaron antiepilépticos entre el 18 de julio de 2013 y el 31 de agosto de 2014 en 34 ciudades colombianas durante un periodo no inferior a 12 meses, se realizó un muestreo aleatorizado estratificado por ciudades. Se analizaron variables sociodemográficas, farmacológicas y comorbilidades. Se compararon variables continuas y categóricas, y se realizaron modelos de regresión logística.
ResultadosDe un total de 373 sujetos, se hallaron 197 mujeres (52,1%); el promedio de edad fue de 41,9±21,7años; predominó la monoterapia en el 65,% de los pacientes. Los medicamentos más utilizados fueron ácido valproico (53,1%) y carbamazepina (33,2%). La epilepsia fue la indicación más frecuente (n=178; 47,7%); sin embargo, en el 52,3% de pacientes se utilizaron para indicaciones diferentes, especialmente dolor neuropático (26,8%), trastornos afectivos (14,2%) y profilaxis de migraña (12,3%). Un total de 81 pacientes con epilepsia (46,6%) estaban en control sintomático, mientras otros 25 casos (14,4%) presentaban epilepsia resistente a fármacos. En el análisis multivariado la adherencia al tratamiento se asoció con menor riesgo de fracaso terapéutico en pacientes con epilepsia (OR: 0,27; IC95%: 0,11-0,67).
ConclusionesLos fármacos antiepilépticos en Colombia se están utilizando en indicaciones diferentes para las que fueron inicialmente diseñados. La monoterapia es la estrategia terapéutica más empleada, al igual que el uso de medicamentos clásicos dentro del grupo.
This study examines the indications according to which antiepileptic drugs are prescribed and used in a population of patients enrolled in the Colombian national health system (SGSSS).
MethodsRetrospective cross-sectional study. From the pool of individuals in 34 Colombian cities who used antiepileptic drugs between 18 July, 2013 and 31 August, 2014 during a period of no less than 12 months, we obtained a random sample stratified by city. Socio-demographic, pharmacological and comorbidity variables were analysed. Continuous and categorical variables were compared, and logistic regression models were used.
ResultsOur patient total was 373 patients, with 197 women (52.1%) and a mean age of 41.9±21.7years; 65.4% of the patients were treated with monotherapy. The most frequently used drugs were valproic acid (53.1%) and carbamazepine (33.2%). Epilepsy was the most frequent indication (n=178; 47.7%); however, 52.3% of the patients were prescribed antiepileptics for different indications, especially neuropathic pain (26.8%), affective disorders (14.2%) and migraine prophylaxis (12.3%). A total of 81 patients with epilepsy (46.6%) displayed good seizure control while another 25 (14.4%) had drug-resistant epilepsy. In the multivariate analysis, medication adherence was associated with a lower risk of treatment failure in patients with epilepsy (OR: 0.27; 95%CI, 0.11-0.67).
ConclusionsIn Colombia, antiepileptic drugs are being used for indications other than those originally intended. Monotherapy is the most commonly used treatment approach, together with the use of classic antiepileptic drugs.
Los medicamentos antiepilépticos son la piedra angular del tratamiento del paciente con epilepsia; poco más del 70% de personas con esta patología pueden estar libres de crisis con el uso de estos fármacos, y pueden mantener un estilo de vida normal y sin efectos secundarios por la medicación1.
Los medicamentos antiepilépticos los podemos clasificar cronológicamente en convencionales (primera generación) y nuevos (segunda y tercera generación), o de acuerdo a su mecanismo de acción. Sin embargo, podría resultar complejo, ya que muchos actúan por varios mecanismos que involucran bloqueo de canales de sodio y calcio, aumento de actividad de GABA, reducción de la excitación mediada por receptores NMDA (glutamato) o inhibición de la liberación de neurotransmisores2-4. Precisamente por los múltiples efectos que estos ocasionan en el sistema nervioso, han ampliado su uso hacia patologías diferentes a la epilepsia3,5.
La U.S. Food and Drug Administration-Approved Indications (FDA) ha aprobado en años recientes estos medicamentos para el tratamiento de diversas formas de dolor crónico y neuropático, como neuralgia del trigémino y postherpética, fibromialgia, profilaxis de migraña y problemas psiquiátricos como el trastorno afectivo-bipolar, entre otros. Por otro lado, pese a no tener aprobación por la FDA, han demostrado efectividad en trastornos hipercinéticos del movimiento, esquizofrenia, adicción a sustancias de abuso, autismo y tinnitus, entre otros3,5.
Los efectos adversos producto del uso de antiepilépticos pueden llegar a presentarse en aproximadamente el 40% de los pacientes y son una causa importante de fracaso terapéutico, no solo porque los pacientes descontinúan el tratamiento tempranamente, sino también porque afectan la adecuada adherencia, resultando en una falla para alcanzar los efectos deseados de las dosis plenas6.
En este contexto, y en vista de que no hay estudios de utilización de medicamentos para este grupo en particular en Colombia, se pretendió determinar la forma en que están siendo empleados los antiepilépticos en relación con la indicación por la cual fueron prescritos, la dosificación, la adherencia, las modificaciones del tratamiento farmacológico y la identificación de reacciones adversas que se estén reportando, así como los resultados de la terapia en términos de efectividad, para brindar un mayor conocimiento de las prácticas de uso en el país y abrir las puertas a programas de mejoramiento y actualización que consigan un uso adecuado de este grupo de fármacos y un mejor tratamiento dirigido al paciente.
Materiales y métodosSe realizó un estudio retrospectivo de corte transversal sobre las indicaciones por las que se prescriben medicamentos antiepilépticos en Colombia; se incluyeron datos de individuos afiliados a una aseguradora, denominada entidad promotora de salud (EPS) del régimen contributivo de Sistema General de Seguridad Social en Salud de Colombia (SGSSS), que se encontraban recibiendo estos fármacos, de cualquier sexo y edad, atendidos en consulta médica entre el 18 de julio de 2013 y el 31 de agosto de 2014, durante un periodo no menor de 12meses, en 34 ciudades colombianas, entre las que se incluyeron: Barranquilla, Bogotá, Bucaramanga, Cali, Cartagena, Ibagué, Manizales, Medellín, Pereira, Santa Marta.
Mediante muestreo aleatorizado estratificado por ciudades, a partir de una base de datos de 12.736 pacientes que los estaban recibiendo, se definió el tamaño de la muestra, con un error permisible del 5,0% y un intervalo de confianza del 95%.
Un estudiante de último año de medicina revisó la historia clínica de cada paciente, sistematizada por la EPS, y se diseñó una base de datos, la cual fue validada y revisada por un médico farmacólogo, que permitió recoger los grupos de variables de los pacientes en el período de observación, que se describen a continuación:
- 1)
Variables sociodemográficas: edad, género y ciudad de residencia.
- 2)
Variables clínicas: diagnóstico clínico por el cual recibe el medicamento antiepiléptico, tiempo libre de crisis y síntomas, reacciones adversas atribuibles al medicamento, modificaciones (dosis o medicamento) y adherencia al tratamiento. Se definió fracaso terapéutico antiepiléptico cuando aparecían crisis a lo largo de un año y epilepsia resistente a fármacos cuando había falta de control de las crisis tras el tratamiento adecuado con 2 fármacos antiepilépticos bien tolerados, sin reacciones adversas y adecuadamente elegidos (bien en monoterapia o en combinación) en un periodo de un año7.
- 3)
Variables de laboratorio: hemoglobina, recuento de glóbulos blancos y niveles séricos de enzimas hepáticas, bilirrubinas, sodio y de medicamentos antiepilépticos.
- 4)
Medicamentos antiepilépticos dispensados, con sus dosis respectivas. Se consideraron los que están disponibles en el mercado del país y si fueron prescritos en monoterapia o en terapia combinada.
- 5)
Se tuvieron en cuenta las siguientes comorbilidades y su respectiva medicación: a) diabetes mellitus; b) enfermedad de Parkinson; c) VIH-sida; d) trastorno depresivo; e) trastornos de ansiedad o sueño; f) dislipidemia; g) hipotiroidismo; h) enfermedad cardíaca isquémica; i) hipertensión arterial; j) trastorno afectivo bipolar; k) psicosis-esquizofrenia; l) dolor; m) enfermedad acidopéptica; n) alergias. Se consideró el riesgo de potenciales interacciones entre los diferentes fármacos que recibía el paciente.
El protocolo recibió el aval del comité de bioética de la Universidad Tecnológica de Pereira en la categoría de investigación sin riesgo, según la resolución 8430/1993 del Ministerio de Salud de Colombia de acuerdo con la Declaración de Helsinki, y no se violaron los principios de confidencialidad de los pacientes.
Para el análisis de los datos, se utilizó el paquete estadístico SPSS Statistics, versión 22.0 (IBM, EE.UU.) para Windows. Se emplearon las pruebas de la t de Student o ANOVA para la comparación de variables cuantitativas y Ji al cuadrado para las categóricas. Se aplicaron modelos de regresión logística usando como variable dependiente el fracaso terapéutico en pacientes con epilepsia y como covariables las que se asociaron significativamente a la variable dependiente en los análisis bivariados. Se determinó como nivel de significación estadística una p<0,05.
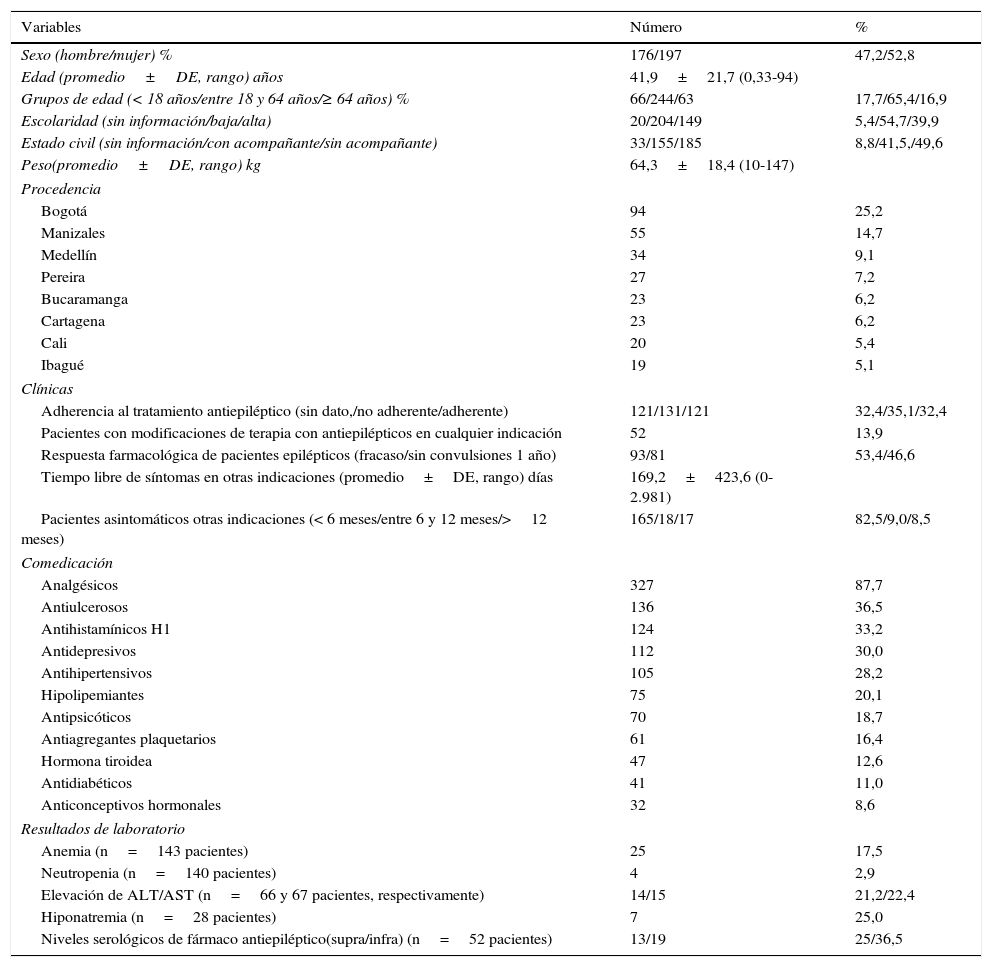
ResultadosSe halló un total de 373 pacientes, de los cuales 197 eran mujeres (52,1%), 4 de ellas embarazadas, y 176 hombres (47,9%); el promedio de edad fue de 41,9±21,7años (rango de 4meses a 94años). En la tabla 1 se resumen las características sociodemográficas, clínicas, de comedicación y hallazgos de laboratorio de 373 pacientes que recibieron medicamentos antiepilépticos en el periodo de estudio.
Características sociodemográficas, clínicas, de comedicación y laboratorio de 373 pacientes que recibieron medicamentos antiepilépticos, Colombia 2014
| Variables | Número | % |
|---|---|---|
| Sexo (hombre/mujer) % | 176/197 | 47,2/52,8 |
| Edad (promedio±DE, rango) años | 41,9±21,7 (0,33-94) | |
| Grupos de edad (< 18 años/entre 18 y 64 años/≥ 64 años) % | 66/244/63 | 17,7/65,4/16,9 |
| Escolaridad (sin información/baja/alta) | 20/204/149 | 5,4/54,7/39,9 |
| Estado civil (sin información/con acompañante/sin acompañante) | 33/155/185 | 8,8/41,5,/49,6 |
| Peso(promedio±DE, rango) kg | 64,3±18,4 (10-147) | |
| Procedencia | ||
| Bogotá | 94 | 25,2 |
| Manizales | 55 | 14,7 |
| Medellín | 34 | 9,1 |
| Pereira | 27 | 7,2 |
| Bucaramanga | 23 | 6,2 |
| Cartagena | 23 | 6,2 |
| Cali | 20 | 5,4 |
| Ibagué | 19 | 5,1 |
| Clínicas | ||
| Adherencia al tratamiento antiepiléptico (sin dato,/no adherente/adherente) | 121/131/121 | 32,4/35,1/32,4 |
| Pacientes con modificaciones de terapia con antiepilépticos en cualquier indicación | 52 | 13,9 |
| Respuesta farmacológica de pacientes epilépticos (fracaso/sin convulsiones 1 año) | 93/81 | 53,4/46,6 |
| Tiempo libre de síntomas en otras indicaciones (promedio±DE, rango) días | 169,2±423,6 (0-2.981) | |
| Pacientes asintomáticos otras indicaciones (< 6 meses/entre 6 y 12 meses/>12 meses) | 165/18/17 | 82,5/9,0/8,5 |
| Comedicación | ||
| Analgésicos | 327 | 87,7 |
| Antiulcerosos | 136 | 36,5 |
| Antihistamínicos H1 | 124 | 33,2 |
| Antidepresivos | 112 | 30,0 |
| Antihipertensivos | 105 | 28,2 |
| Hipolipemiantes | 75 | 20,1 |
| Antipsicóticos | 70 | 18,7 |
| Antiagregantes plaquetarios | 61 | 16,4 |
| Hormona tiroidea | 47 | 12,6 |
| Antidiabéticos | 41 | 11,0 |
| Anticonceptivos hormonales | 32 | 8,6 |
| Resultados de laboratorio | ||
| Anemia (n=143 pacientes) | 25 | 17,5 |
| Neutropenia (n=140 pacientes) | 4 | 2,9 |
| Elevación de ALT/AST (n=66 y 67 pacientes, respectivamente) | 14/15 | 21,2/22,4 |
| Hiponatremia (n=28 pacientes) | 7 | 25,0 |
| Niveles serológicos de fármaco antiepiléptico(supra/infra) (n=52 pacientes) | 13/19 | 25/36,5 |
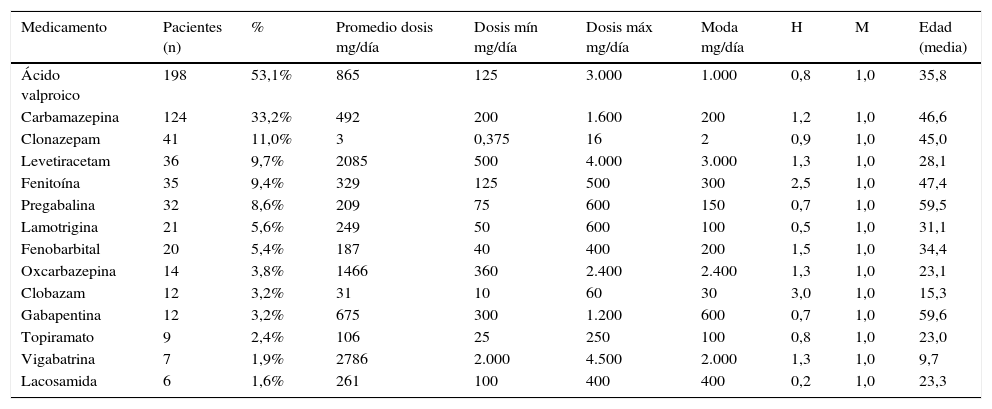
El medicamento más prescrito fue ácido valproico, seguido por carbamazepina. Llama la atención el uso de dosis superiores a las máximas para: vigabatrina, lamotrigina y oxcarbazepina. No se encontraron personas que recibieran acetazolamida, primidona, etosuximida, rufinamida o felbamato. Además, se halló que la prescripción en monoterapia predominó en la mayoría de sujetos (n=244; 65,4%), seguida de la asociación de 2 fármacos (n=79; 21,2%), 3 (n=39; 10,5%), 4 (n=9; 2,4%) y hasta 6 distintos medicamentos (n=2; 0,5). En la tabla 2 se muestra los patrones de prescripción de los fármacos antiepilépticos utilizados.
Patrón de prescripción de los fármacos antiepilépticos utilizados en 373 pacientes afiliados a un asegurador del Sistema de Salud en Colombia, 2014
| Medicamento | Pacientes (n) | % | Promedio dosis mg/día | Dosis mín mg/día | Dosis máx mg/día | Moda mg/día | H | M | Edad (media) |
|---|---|---|---|---|---|---|---|---|---|
| Ácido valproico | 198 | 53,1% | 865 | 125 | 3.000 | 1.000 | 0,8 | 1,0 | 35,8 |
| Carbamazepina | 124 | 33,2% | 492 | 200 | 1.600 | 200 | 1,2 | 1,0 | 46,6 |
| Clonazepam | 41 | 11,0% | 3 | 0,375 | 16 | 2 | 0,9 | 1,0 | 45,0 |
| Levetiracetam | 36 | 9,7% | 2085 | 500 | 4.000 | 3.000 | 1,3 | 1,0 | 28,1 |
| Fenitoína | 35 | 9,4% | 329 | 125 | 500 | 300 | 2,5 | 1,0 | 47,4 |
| Pregabalina | 32 | 8,6% | 209 | 75 | 600 | 150 | 0,7 | 1,0 | 59,5 |
| Lamotrigina | 21 | 5,6% | 249 | 50 | 600 | 100 | 0,5 | 1,0 | 31,1 |
| Fenobarbital | 20 | 5,4% | 187 | 40 | 400 | 200 | 1,5 | 1,0 | 34,4 |
| Oxcarbazepina | 14 | 3,8% | 1466 | 360 | 2.400 | 2.400 | 1,3 | 1,0 | 23,1 |
| Clobazam | 12 | 3,2% | 31 | 10 | 60 | 30 | 3,0 | 1,0 | 15,3 |
| Gabapentina | 12 | 3,2% | 675 | 300 | 1.200 | 600 | 0,7 | 1,0 | 59,6 |
| Topiramato | 9 | 2,4% | 106 | 25 | 250 | 100 | 0,8 | 1,0 | 23,0 |
| Vigabatrina | 7 | 1,9% | 2786 | 2.000 | 4.500 | 2.000 | 1,3 | 1,0 | 9,7 |
| Lacosamida | 6 | 1,6% | 261 | 100 | 400 | 400 | 0,2 | 1,0 | 23,3 |
H: hombres; M: mujeres.
La epilepsia fue la indicación más frecuente por la cual se prescribieron fármacos antiepilépticos; no obstante, cabe resaltar la prescripción para usos diferentes en más de la mitad de los pacientes. La tabla 3 muestra las indicaciones para las cuales se prescribieron estos medicamentos. Se encontró que 308 pacientes (82,5% de los casos) recibían el medicamento para una sola indicación, pero hubo 50 (13,4%) que los utilizaban para 2, otros 10 (2,6%) para 3, 4 (1,0%) para 4, e incluso uno para 5 indicaciones diferentes.
Indicaciones para las que fue prescrito algún antiepiléptico en 373 pacientes atendidos por un asegurador en Colombia, 2014
| Indicación | Frecuencia (n=373) | % |
|---|---|---|
| Epilepsia | 178 | 47,7 |
| Dolor neuropático y crónicoa | 100 | 26,8 |
| Trastornos del afecto | 53 | 14,2 |
| Profilaxis de migraña | 46 | 12,3 |
| Fibromialgia | 17 | 4,6 |
| Esquizofrenia y trastorno esquizoafectivo | 15 | 4,0 |
| Trastornos de ansiedad | 12 | 3,2 |
| Trastornos hipercinéticosb | 7 | 1,9 |
| Autismo | 7 | 1,9 |
| Otras indicacionesc | 6 | 1,6 |
| Insomnio y otros trastornos de inicio y mantenimiento del sueño | 4 | 1,1 |
| Impulsividad | 4 | 1,1 |
| Tinnitus | 4 | 1,1 |
| Adicción a sustancias | 2 | 0,5 |
| Ataxias de inicio temprano y tardías | 2 | 0,5 |
| Demencias | 2 | 0,5 |
La comedicación empleada en los pacientes que recibieron fármacos antiepilépticos puede observarse en la tabla 1, donde se encontró que predominó el uso de analgésicos, antiulcerosos, antihistamínicos y antidepresivos.
Adherencia, cambios en la prescripción y reporte de reacciones adversasLos hallazgos sobre la adherencia al tratamiento antiepiléptico y el número de pacientes a quienes fue necesario cambiar la terapia puede observarse en la tabla 1.
Se registraron 31 reacciones adversas asociadas con el uso de fármacos antiepilépticos en un total de 23 pacientes (6,2%), de los cuales 17 (4,6% de todos los casos) presentaron una sola reacción adversa, 4 tuvieron 2 reacciones adversas medicamentosas (RAM) y 2 más presentaron 3 eventos indeseados. En 9 sujetos (2,4%) el responsable fue el ácido valproico, seguido de carbamazepina y levetiracetam, con 3 casos cada uno, y de gabapentina, lamotrigina y pregabalina, con 2 eventos cada uno. Las RAM más frecuentemente asociadas fueron dispepsia (n=7; 1,9%), somnolencia (n=5; 1,3%), cambios de peso, cefalea, elevación de transaminasas hepáticas, insomnio y rash generalizado, con 2 casos cada uno. Además hubo un reporte de cada uno de los siguientes síntomas: amnesia, pesadillas, trombocitopenia, mareo, náuseas, temblor, fatiga y parestesias en la boca.
Respuesta farmacológica y análisis multivariadoEl número de pacientes sin control de las crisis epilépticas en el último año puede verse en la tabla 1. Se consideró que presentaban una epilepsia resistente a fármacos un total de 25 sujetos (14,4%). En el subgrupo de 200 pacientes que recibían estos medicamentos por indicaciones diferentes a la epilepsia, se halló que solo 17 (8,5%) llevaban un año o más tiempo sin síntomas, mientras que los restantes continuaban presentando manifestaciones del problema para el que estaban siendo tratados.
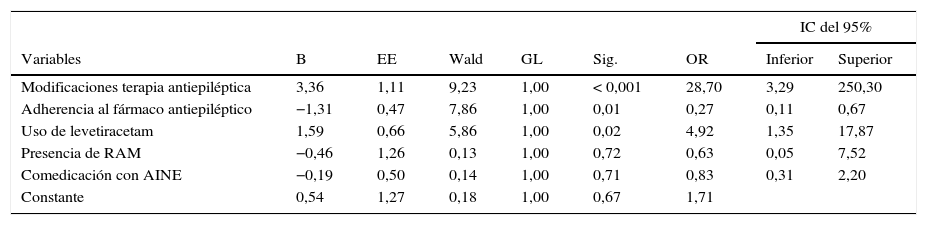
Al analizar mediante regresión logística binaria la relación entre el fracaso del tratamiento antiepiléptico y las variables asociadas de manera significativa en el análisis bivariado, se encontró que hacer modificaciones de la terapia farmacológica antiepiléptica y el emplear levetiracetam se asociaron estadísticamente con un mayor riesgo de fracasar, mientras que ser adherente al fármaco antiepiléptico se asoció con menor riesgo de fracaso (tabla 4).
Variables asociadas mediante un modelo de regresión logística al fracaso del tratamiento en pacientes con epilepsia, Colombia, 2014
| IC del 95% | ||||||||
|---|---|---|---|---|---|---|---|---|
| Variables | B | EE | Wald | GL | Sig. | OR | Inferior | Superior |
| Modificaciones terapia antiepiléptica | 3,36 | 1,11 | 9,23 | 1,00 | < 0,001 | 28,70 | 3,29 | 250,30 |
| Adherencia al fármaco antiepiléptico | −1,31 | 0,47 | 7,86 | 1,00 | 0,01 | 0,27 | 0,11 | 0,67 |
| Uso de levetiracetam | 1,59 | 0,66 | 5,86 | 1,00 | 0,02 | 4,92 | 1,35 | 17,87 |
| Presencia de RAM | −0,46 | 1,26 | 0,13 | 1,00 | 0,72 | 0,63 | 0,05 | 7,52 |
| Comedicación con AINE | −0,19 | 0,50 | 0,14 | 1,00 | 0,71 | 0,83 | 0,31 | 2,20 |
| Constante | 0,54 | 1,27 | 0,18 | 1,00 | 0,67 | 1,71 | ||
B: coeficiente de regresión; EE: error estándar; GL: grado de libertad; IC del 95%: intervalo de confianza del 95%; OR: odds ratio; Sig: significación estadística.
El presente estudio permitió determinar los patrones de utilización de los fármacos antiepilépticos en relación con la indicación por la cual fueron prescritos y otras variables asociadas con su uso en una población de pacientes afiliados al régimen contributivo del SGSSS de Colombia. Estos hallazgos pueden ser utilizados por los clínicos y los administradores en salud para tomar decisiones dirigidas a mejorar la atención sanitaria de los pacientes a quienes se les prescribe alguno de los medicamentos de este grupo. Cabe resaltar que los resultados no son extrapolables a la población española, no solo por razones sociodemográficas y de formación de los médicos, sino también por diferencias en el sistema y la atención en salud
El promedio de edad y la relación por sexo del grupo de pacientes incluidos en esta investigación fueron similares a los reportados previamente en Colombia y otros países, como Estados Unidos, Italia y el Reino Unido; sin embargo, algunos estudios llevados a cabo en Taiwán mostraron un predominio en la prescripción en hombres8-13. Alrededor del 65% de los pacientes de esta investigación eran adultos, distribución que se correlaciona con los resultados reportados por otros autores9,14.
No se encontraron investigaciones sobre la prescripción de fármacos antiepilépticos que además incluyera otras indicaciones diferentes a epilepsia y que consolidara información acerca de variables sociodemográficas y pondoestaturales, probablemente por las limitaciones que tienen algunos diseños de estudios sobre utilización de medicamentos. En investigaciones realizadas en pacientes con epilepsia de Alemania y Suecia, el nivel educativo bajo se presentó en una menor proporción de pacientes, contrariamente a los resultados del presente estudio, lo que es esperable al compararse con países desarrollados. Otro estudio donde se evaluó la eficacia de pregabalina en pacientes con dolor postoperatorio reportó una media de peso similar a la encontrada en los pacientes del presente estudio15-17.
Al comparar la distribución entre ciudades con estudios de utilización de medicamentos realizados previamente en Colombia, las diferencias encontradas en cuanto a los patrones de prescripción, así como las frecuencias de utilización de algunos fármacos antiepilépticos, no son sorprendentes, ya que la variabilidad en la atención médica, en particular en los hábitos de prescripción, son hallazgos constantes en los estudios farmacoepidemiológicos a nivel mundial8,15,18.
La mayor prescripción de medicamentos clásicos (en su orden, ácido valproico, carbamazepina y clonazepam) refleja resultados contrarios a la literatura reciente, en la cual, en los últimos años, ha habido una disminución de su consumo y un aumento en el de los nuevos antiepilépticos debido al potencial terapéutico, el menor riesgo de reacciones adversas y la extensión de su uso en indicaciones diferentes a epilepsia. Pero el hecho de que en Colombia exista un listado de medicamentos específicos incluidos en el plan de atención que deben ser utilizados inicialmente antes de cambiar a los nuevos antiepilépticos, pese a que en ningún caso los pacientes deben pagar por estos fármacos, puede ser la explicación de tal falta de cambio9,17. Al comparar los resultados con el patrón de prescripción de estos medicamentos en Colombia en el año 2013, hay que destacar el creciente uso de levetiracetam, consistente con las tendencias de su empleo en otros países; probablemente por el reciente ingreso a la lista de medicamentos del plan de beneficios en salud en casos de epilepsia refractaria sin necesidad de diligenciar formularios adicionales para su dispensación por parte de las EPS de Colombia8,10,18,19.
Las dosis de vigabatrina, lamotrigina y oxcarbazepina empleadas para tratar a algunos pacientes son mayores a las recomendadas como efectivas; sin embargo, hay que considerar que estas pueden variar según la indicación por la cual se prescriben, pero en cualquier caso se aumenta la probabilidad de presentar eventos adversos8,20. Es llamativo el elevado porcentaje de pacientes que aún reciben fenobarbital, medicamento ampliamente superado por otros antiepilépticos menos tóxicos8,20.
La totalidad de pacientes en monoterapia con fármacos antiepilépticos (65,4% versus 61 y 82%) es similar a lo reportado en la literatura; sin embargo, el número de pacientes que reciben politerapia es considerable y puede ser resultado de no lograr el control de los síntomas o las crisis con un solo fármaco, lo que en cualquiera de los escenarios aumenta los riesgos de eventos adversos e interacciones medicamentosas10,13,14,21,22.
La prescripción de estos medicamentos para indicaciones diferentes a epilepsia es una práctica ampliamente extendida y creciente; considerando que otros usos cuentan con evidencia limitada sobre su eficacia en la mejoría de los síntomas tanto en pacientes con tinnitus, trastornos hipercinéticos del movimiento como las ataxias, demencias y otros tipos de dolor no neuropático e incluso el reumático, entre otras indicaciones provenientes de estudios retrospectivos y no aleatorizados. El presente estudio constata este hecho con una utilización de estos fármacos en el 52,3% de pacientes por indicaciones diferentes a epilepsia, cifra claramente superior a la observada por otros autores11,12,14,23,24.
Se encontró una alta prevalencia de trastornos dolorosos, enfermedad acidopéptica y alergias, entre quienes toman estos medicamentos de manera similar a lo reportado por otros autores25,26; pero se halló una menor prevalencia de depresión, hipertensión y dislipidemia que en estudios realizados en Colombia, Alemania e Israel8,18,27. Se deben tener en cuenta las potenciales interacciones, ya que el naproxeno induce el metabolismo del ácido valproico, el esomeprazol inhibe el metabolismo de la fenitoína, mientras que la fluoxetina y el verapamilo inhiben el metabolismo de la carbamazepina21. Además, los antidepresivos tricíclicos pueden reducir el umbral convulsivo, lo que no resulta conveniente en estos pacientes28.
El registro de no adherencia a los fármacos antiepilépticos en el 35,1% de los pacientes se encuentra en el rango reportado por otros estudios, que lo sitúan entre el 32,0 y el 63,0%; sin embargo, esto varía también según el medicamento29,30. Dentro de las razones para no adherirse al tratamiento se han descrito la aparición de reacciones adversas, el desconocimiento de la importancia de su continuidad, la polifarmacia y la edad, pero lo más grave son las consecuencias que no utilizar el medicamento genera sobre la calidad de vida y el control de los síntomas30,31.
La proporción de sujetos en que se modificó la terapia farmacológica (13,9% versus 22-45%) es inferior al reportado en otros estudios en pacientes con epilepsia22,31, hecho que podría explicarse por el empleo a dosis diferentes en otras indicaciones y que podría tener implicaciones en la presentación de reacciones adversas serias y falta de adherencia.
El bajo reporte de RAM (4,5% versus 8,7-88%) comparado con otros estudios puede ser explicado porque el personal médico no las registra en la historia clínica de cada paciente debido a que pasan desapercibidas o por considerarlas no serias y tolerables. Los fármacos causantes de las RAM son los mismos que reportan otros estudios, especialmente los antiepilépticos clásicos, que causan la mayoría de estas22,32,33. Sin embargo, la RAM más frecuentemente reportada fue la dispepsia, contrariamente a lo reportado en otros estudios, donde predominan las alteraciones del sistema nervioso, por lo que se deberían explorar las razones de estas diferencias6,32,33.
El hallazgo de fracaso terapéutico en el 53,4% de casos es similar a lo reportado por algunos estudios en Escocia34,35. En contraste, otros autores han reportado una proporción mayor de pacientes libres de convulsiones, durante un año o más tiempo, a lo encontrado en esta investigación36. La proporción de pacientes con epilepsia resistente a fármacos fue similar a la reportada en Europa (15,0%), pese a que los patrones de uso de fármacos antiepilépticos son diferentes, lo que podría estar en relación con una adecuada elección del medicamento en las 2 regiones o la adición de otro principio activo según la presentación clínica de la epilepsia y el espectro de efectividad de cada uno37.
En lo que respecta al análisis multivariado, otros estudios han observado la relación entre la adherencia al tratamiento y la respuesta farmacológica en pacientes con epilepsia, pero por el tipo de estudio, probablemente la asociación que hubo con el uso de levetiracetam y las modificaciones en la terapia farmacológica se deben a que son medidas tomadas por los médicos tratantes cuando no se ha logrado el control de las convulsiones30,31.
Debe tenerse en cuenta que por la metodología del trabajo se tienen algunas limitaciones, entre ellas que la información se obtuvo directamente de las historias clínicas y pueden no estar registradas las reacciones adversas que presentaron los pacientes ni las situaciones en que se consideró que no era adherente. Además, se trata de una población afiliada al SGSSS de Colombia y los datos pueden ser aplicables a poblaciones con similares características de acceso a los medicamentos y atención en salud. Pese a eso, la rigurosidad en la búsqueda de la información y el tratarse de una muestra representativa del 31,8% de la población afiliada al régimen pago del país hacen que este trabajo sea relevante.
Según nuestro conocimiento, este es el primer estudio en Colombia que describe las indicaciones para las cuales son prescritos los antiepilépticos, y puede concluirse que los fármacos antiepilépticos se están utilizando tanto en epilepsia como en indicaciones diferentes para las que fueron inicialmente diseñados. La monoterapia es la estrategia terapéutica más empleada por los médicos, al igual que la prescripción de fármacos clásicos dentro de este grupo. Se pudo determinar en este grupo de sujetos que ser adherente al fármaco antiepiléptico se asoció con menor riesgo de fracaso. La respuesta farmacológica en pacientes con epilepsia se encuentra dentro de lo descrito para otras poblaciones.
De acuerdo a estos hallazgos, se recomienda hacer nuevas investigaciones que exploren más la efectividad de estos medicamentos en indicaciones diferentes y por fuera de las aprobadas (off label), así como la identificación de RAM, niveles de adherencia y calidad de vida en los pacientes que consumen fármacos antiepilépticos.
Conflicto de interesesEl trabajo recibió financiación de la Universidad Tecnológica de Pereira y Audifarma S.A.
El trabajo no ha sido presentado en ninguna reunión de la SEN.