La sección de Vía Aérea de la Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor (SEDAR), la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES) y la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello (SEORL-CCC) presentan la Guía para el manejo integral de la vía aérea difícil en el paciente adulto. Sus principios están focalizados en el factor humano, los procesos cognitivos para la toma de decisiones en situaciones críticas y la optimización en la progresión de la aplicación de estrategias para preservar una adecuada oxigenación alveolar con el objeto de mejorar la seguridad y la calidad asistencial. El documento proporciona recomendaciones basadas en la evidencia científica actual, herramientas teórico-educativas y de implementación, fundamentalmente ayudas cognitivas, aplicables al tratamiento de la vía aérea (VA) en el campo de la anestesiología, cuidados críticos, urgencias y medicina prehospitalaria. Para ello, se realizó una amplia búsqueda bibliográfica según las directrices PRISMA-R y se analizó utilizando la metodología GRADE. Las recomendaciones se formularon de acuerdo con esta metodología. Las recomendaciones de aquellas secciones con evidencia de baja calidad se basaron en la opinión de expertos mediante el consenso alcanzado a través de un cuestionario Delphi.
The Airway Management section of the Spanish Society of Anesthesiology, Resuscitation, and Pain Therapy (SEDAR), the Spanish Society of Emergency Medicine (SEMES), and the Spanish Society of Otorhinolaryngology and Head and Neck Surgery (SEORL-CCC) present the Guide for the comprehensive management of difficult airway in adult patients. Its principles are focused on the human factor, cognitive processes for decision-making in critical situations, and optimization in the progression of strategies application to preserve adequate alveolar oxygenation in order to enhance safety and the quality of care. The document provides evidence-based recommendations, theoretical-educational tools, and implementation tools, mainly cognitive aids, applicable to airway management in the fields of anesthesiology, critical care, emergencies, and prehospital medicine. For this purpose, an extensive literature search was conducted following PRISMA-R guidelines and was analyzed using the GRADE methodology. Recommendations were formulated according to the GRADE methodology. Recommendations for sections with low-quality evidence were based on expert opinion through consensus reached via a Delphi questionnaire.
El tratamiento con paciente despierto es la opción de elección para asegurar la vía aérea difícil (VAD) conocida o prevista (declaración de expertos [D.E.] 85,7%)1 ya que (1) preserva la permeabilidad de la vía aérea (VA) y la ventilación espontánea, aumenta la reserva respiratoria y confiere protección frente a la aspiración al conservar los reflejos laríngeos1,2; (2) permite una transición gradual a la ventilación con presión positiva (VPP) y una inducción lenta de la anestesia general (AG) ante el riesgo de colapso hemodinámico3,4; (3) facilita el procedimiento, ya que inhibe el colapso de los tejidos blandos, dilata las estructuras peritraqueales, facilita la localización de la glotis al impedir que la laringe adopte una posición más anterior y permite la visualización de burbujas de aire ante una posible anatomía distorsionada; (4) permite mantener al paciente en posición sentada, disponer de su colaboración y evaluar su estado neurológico; (5) permite tener abiertas todas las opciones de tratamiento y la toma de decisiones según los hallazgos1,5–8.
Una VAD conocida o prevista exige la formulación de estrategias en equipo con una discusión multidisciplinar exhaustiva previa sobre planes secuenciales (primario y alternativos) para lograr la oxigenación, ventilación y protección frente a la aspiración1,7,9,10.
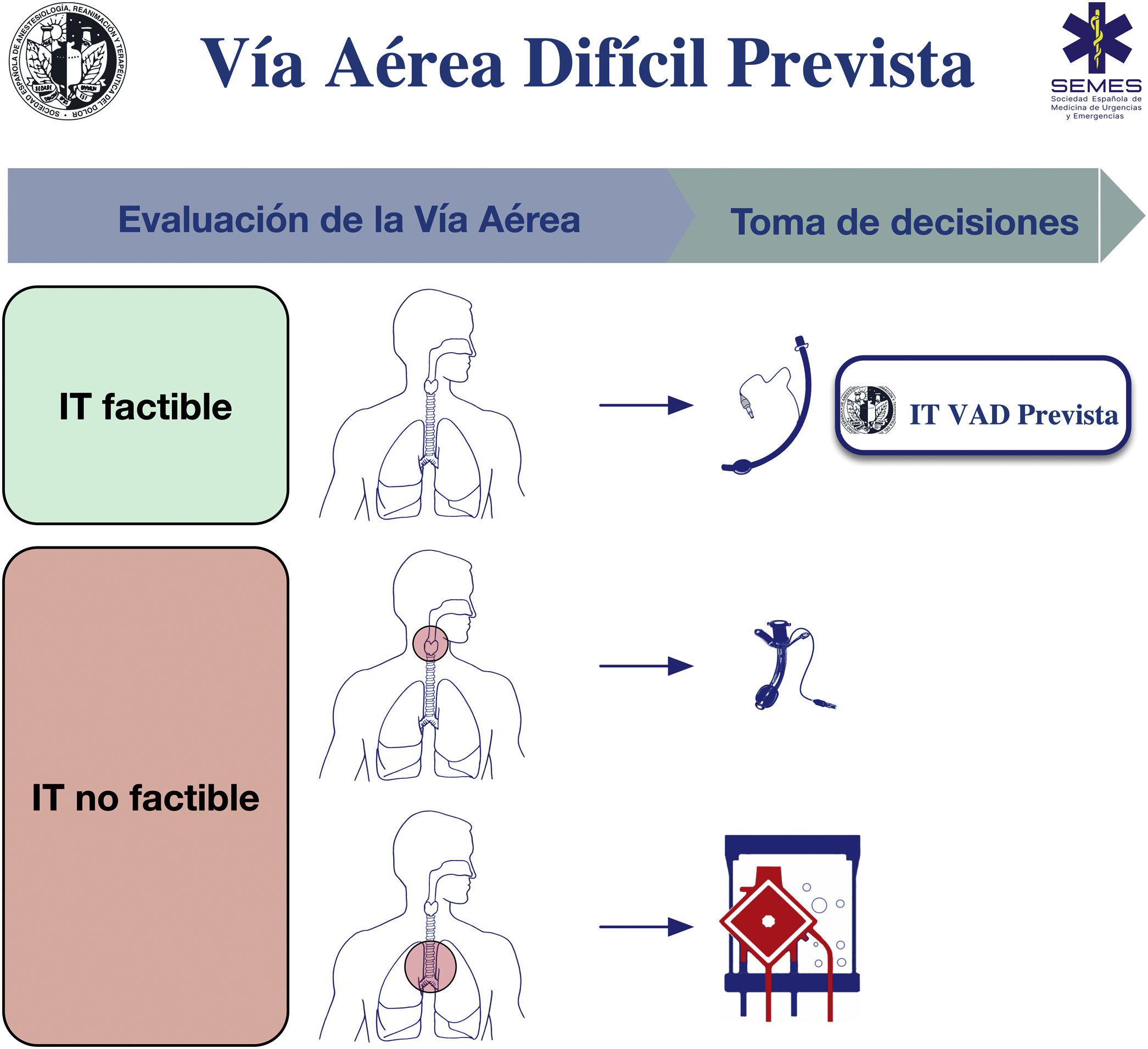
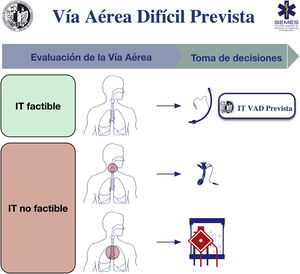
Para el tratamiento seguro de la VAD secundaria a una patología obstructiva es necesario tener en cuenta el estado respiratorio, la causa, la localización y el grado de obstrucción (superior o inferior a 50%) mediante signos y síntomas clínicos, pruebas de imagen y fibronasolaringoscopia (FNL)1,7,10,11. Los riesgos y beneficios de cada abordaje deben ser cuidadosamente considerados y la decisión debe ser consensuada por el equipo médico-quirúrgico1. La figura 1 muestra una ayuda cognitiva para la toma de decisiones en el tratamiento de una VAD prevista. Los planes inferiores actúan como estrategias de rescate ante el fallo del plan superior de ser seleccionado como primario. En todos los casos es recomendable tratar la VA con el paciente despierto. (1) Las lesiones supraglóticas que causan una obstrucción leve superable con un tubo endotraqueal (TET) permiten una intubación traqueal (IT), habitualmente con fibrobroncoscopia (FB). (2) Las lesiones supraglóticas obstructivas con estenosis superior a 50% (o con estridor inspiratorio en reposo)7, las lesiones supraglóticas no obstructivas que impiden la IT (o hacen que esta se asocie a una morbilidad no asumible) y las lesiones glóticas o subglóticas hacen recomendable la realización de una traqueotomía o cricotirotomía como abordaje primario10. (3) Las lesiones obstructivas traqueales inferiores no salvables con un TET o cánula traqueal requieren la aplicación de oxigenación por membrana extracorpórea (ECMO)10.
Las estrategias activas de oxigenación deben ser implementadas durante todo el procedimiento. La oxigenoterapia nasal de alto flujo (HFNO), pese a que requiere mayor validación en este contexto, puede ser la técnica de elección. Se recomienda la HFNO frente a las cánulas convencionales de bajo flujo (D.E. 91,4%).
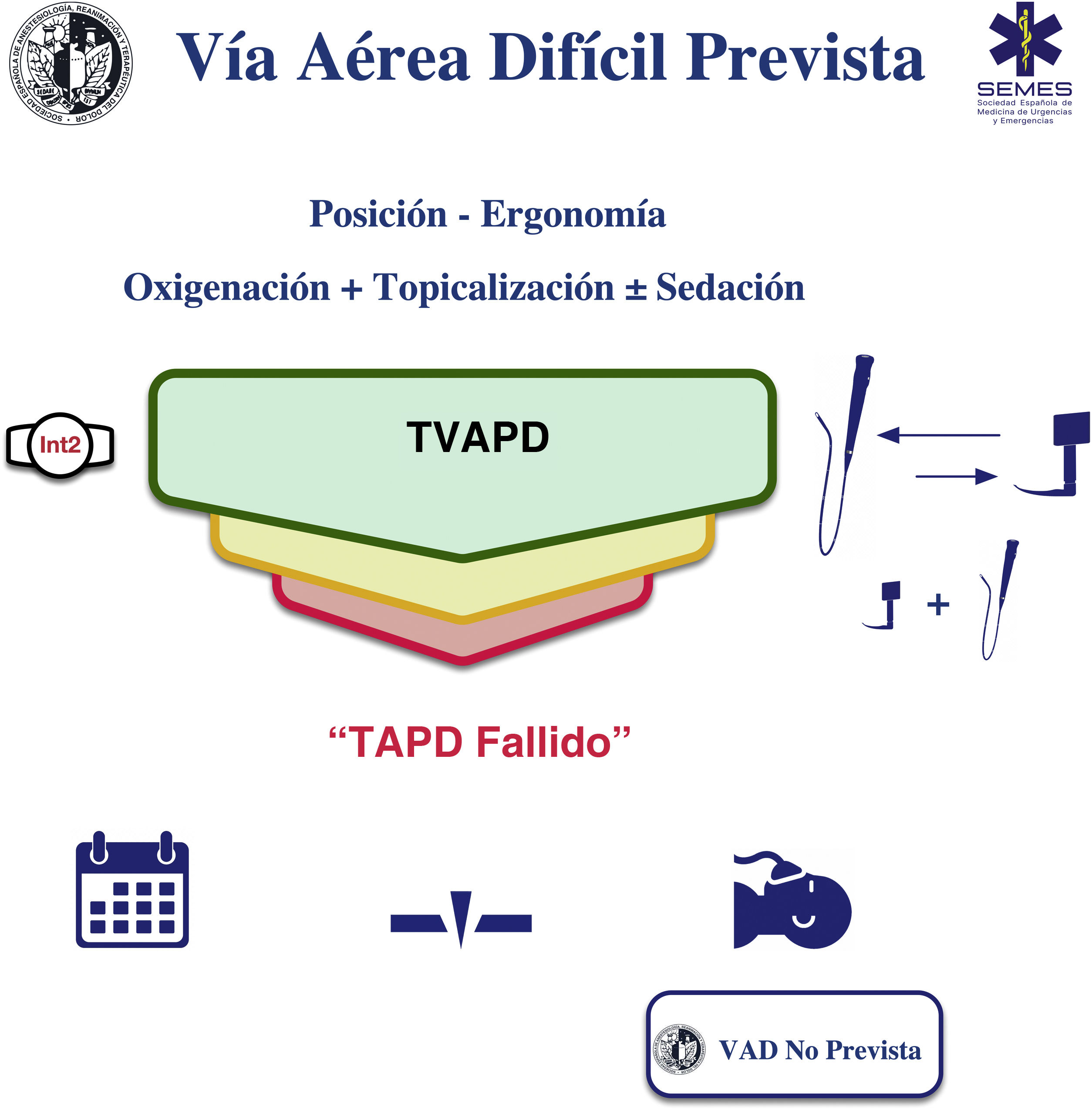
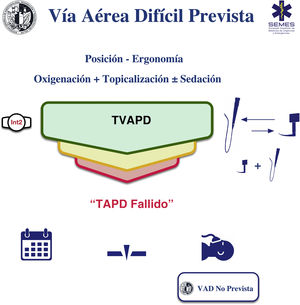
Intubación traqueal con paciente despiertoCuando es factible asegurar la VA de forma no invasiva, la IT con el paciente despierto sigue siendo el patrón oro para el manejo de la VAD3,12,13 por su seguridad y confiabilidad14,15. Para que el procedimiento tenga éxito es crítica la instauración de cuatro elementos: oxigenación continua, topicalización de la VA, sedación (opcional) y selección, experiencia y manejo del dispositivo y la técnica de IT apropiados. Se desconoce el protocolo ideal en términos de eficacia y seguridad, por lo que debe elegirse el más apropiado según el contexto clínico y las características individuales de cada paciente, así como la experiencia y preferencias del operador16–18. La figura 2 muestra la ayuda propuesta por la Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor (SEDAR), Sociedad Española de Medicina de Urgencias y Emergencias (SEMES) y Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello (SEORL-CCC) para la IT de la VAD prevista.
La oxigenación continua incrementa la seguridad al prevenir o minimizar la hipoxemia12,19. Los métodos convencionales pueden ser insuficientes para evitar la desaturación20. La HFNO permite tolerar durante más tiempo una posible obstrucción de la VA, hipoventilación o periodo de apnea20–23. Por ello, pese a una evidencia incipiente, se está convirtiendo en el método de elección13,24.
La ventilación no invasiva (VNI) con mascarilla endoscópica podría tener su papel en la IT del paciente crítico con hipoxemia severa (D.E. 82,9%)25.
TopicalizaciónLa anestesia tópica de la VA es el elemento clave del procedimiento al ser el determinante principal de su éxito1. La lidocaína (2-4%) es el anestésico local (AL) más ampliamente utilizado por su perfil favorable de riesgo de toxicidad cardiovascular y sistémica12,19,26–28. La dosis total máxima no debe superar los 9 mg/kg13,29. Debe emplearse la dosis mínima necesaria.
El uso de la técnica «spray as you go» (SAYGO), mediante un catéter epidural o atomizadores, y los bloqueos regionales (glosofaríngeo, laríngeo superior, inyección transtraqueal), son los métodos más empleados para la anestesia tópica de la mucosa respiratoria2,12,27. Habitualmente se usan combinados28. No existe evidencia de cuál es el método superior16, aunque los bloqueos nerviosos son más invasivos, requieren múltiples inyecciones bilaterales, exigen experiencia y se asocian a una mayor incidencia de complicaciones2,13,16. El bloqueo transtraqueal (lidocaína 4%, 4 mL) quizás sea el método invasivo más útil ya que (1) proporciona anestesia de la laringe infraglótica, tráquea superior e incluso estructuras supraglóticas30; (2) su tasa de éxito es superior a 95%12; (3) las complicaciones son infrecuentes (1:10.000), aunque pueden ser importantes28,31.
La técnica SAYGO puede minimizar el riesgo de aspiración, ya que los reflejos laríngeos se mantienen hasta justo antes del paso del TET2. Se recomienda la premedicación con un antisialogogo para optimizar la eficacia del AL y el campo de visión, siendo el glicopirrolato (3 μg/kg) de elección (D.E. 80%) por su acción de rápida instauración, nulo efecto en el sistema nervioso central (SNC) y su moderado efecto vagolítico2,12,32. Su administración 15-20 min antes reduce la dilución y la eliminación esofágica del AL por las secreciones1.
Independientemente del método empleado, la topicalización debe incluir la cavidad oral, la nasal si se planea una intubación nasotraqueal, orofaringe, área periglótica, laringe y tráquea1,30. De no ser así, la inserción del dispositivo y la IT provocan respuestas reflejas de la VA, como tos o laringoespasmo, así como una respuesta cardiovascular mediada por el sistema nervioso simpático33.
SedaciónLa sedación es un elemento opcional complementario a una adecuada anestesia tópica en el tratamiento de la VA con paciente despierto (TVAPD) (D.E. 88,6%)16 ya que la IT con el sujeto despierto y preparación psicológica previa puede realizarse de forma segura y eficaz sin la misma19,28,34. En ningún caso debe compensar una topicalización deficiente. Si bien, los niveles muy altos de ansiedad pueden aumentar la respuesta fisiológica al estrés y reducir la tolerancia, una sobresedación puede causar la pérdida de cooperación, depresión respiratoria, hipoxia, hipercapnia, obstrucción de la VA, aspiración o inestabilidad cardiovascular19,35,36. Por lo tanto, su administración debe estar justificada por un análisis riesgo-beneficio pormenorizado. Los objetivos a alcanzar son (D.E. 94,3%)1,19,35 (1) una ansiolisis y una amnesia efectivas manteniendo la cooperación del paciente («sedación consciente», nivel de sedación 2-3 en la escala Ramsay)28,37; (2) analgesia para suprimir el reflejo tusígeno y nauseoso y reducir la respuesta hemodinámica a la vez que se preserva la permeabilidad de la VA, la ventilación espontánea y se evita la aspiración. Para evitar la sobredosificación es pertinente un minucioso control, por lo que es recomendable que un segundo operador se encargue de forma exclusiva de su administración y monitorización13,19.
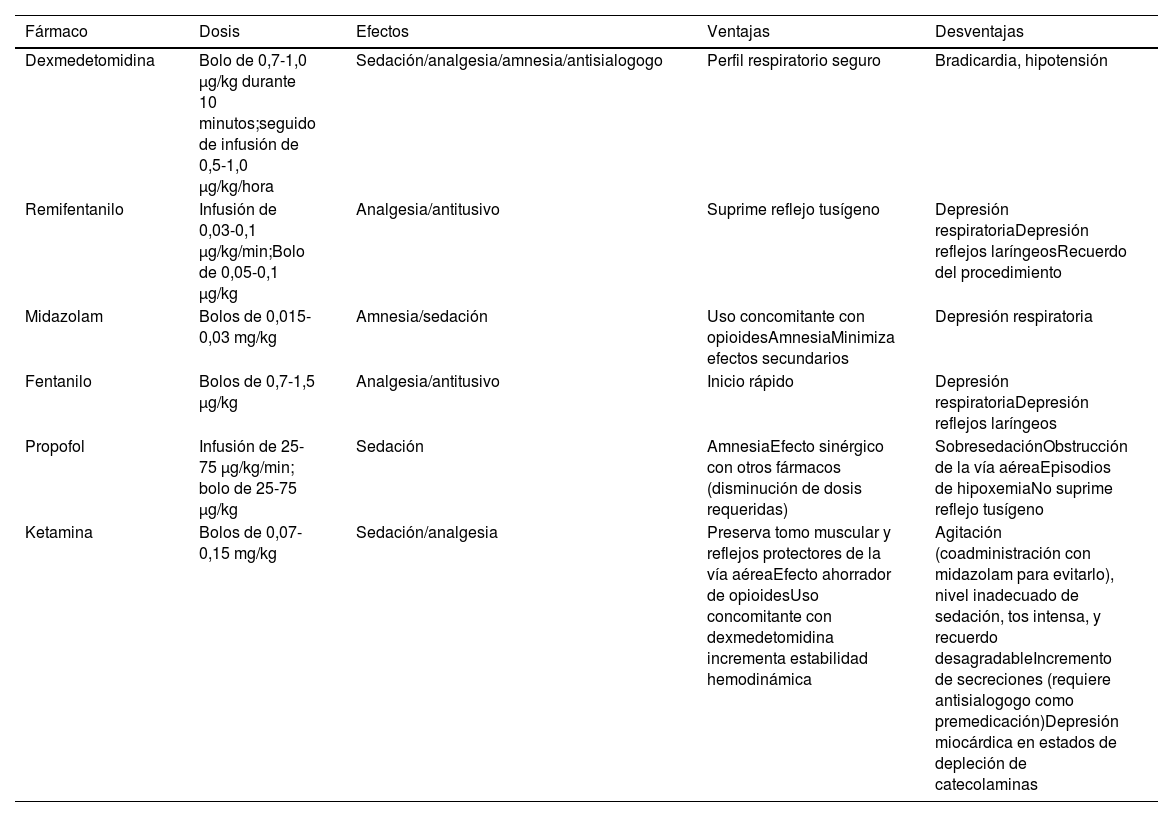
Los diferentes regímenes de sedación empleados han mostrado un nivel satisfactorio de eficacia y seguridad16. La dexmedetomidina, con sus propiedades ansiolíticas, sedantes, analgésicas y simpaticolíticas, puede ofrecer un mejor perfil de eficacia y seguridad al producir menos episodios de apnea y desaturación, es bien tolerada y se asocia a mejores condiciones de IT y menor recuerdo en comparación con otros fármacos16,38–40, aunque puede producir episodios de bradicardia severa e hipotensión35. Su capacidad para mantener la integridad de la función respiratoria, incluso con niveles profundos de sedación, la convierte en una buena elección para pacientes con riesgo de obstrucción de la VA y/o insuficiencia respiratoria35. Los opioides, particularmente el remifentanilo, atenúan el reflejo tusígeno y nauseoso, aunque pueden incrementar la incidencia de rigidez torácica y laringoespasmo6,13,19 y se vinculan a una alta incidencia de recuerdo cuando se usan como fármaco único, por lo que requieren ser administrados con una benzodiacepina como el midazolam19,28. En general, la monoterapia es más predecible y confiable, aunque la disponibilidad de antagonistas específicos de opioides y benzodiacepinas amplía su seguridad. El remifentanilo es una buena opción cuando la anestesia tópica no es posible35,41. El propofol se relaciona con una baja incidencia de recuerdo a expensas de incrementar el riesgo de sedación excesiva, obstrucción de la VA y tos13,35,42. La tabla 1 muestra los principales fármacos utilizados para la sedación.
Principales fármacos empleados para la sedación durante el tratamiento de la vía aérea con paciente despierto
| Fármaco | Dosis | Efectos | Ventajas | Desventajas |
|---|---|---|---|---|
| Dexmedetomidina | Bolo de 0,7-1,0 μg/kg durante 10 minutos;seguido de infusión de 0,5-1,0 μg/kg/hora | Sedación/analgesia/amnesia/antisialogogo | Perfil respiratorio seguro | Bradicardia, hipotensión |
| Remifentanilo | Infusión de 0,03-0,1 μg/kg/min;Bolo de 0,05-0,1 μg/kg | Analgesia/antitusivo | Suprime reflejo tusígeno | Depresión respiratoriaDepresión reflejos laríngeosRecuerdo del procedimiento |
| Midazolam | Bolos de 0,015-0,03 mg/kg | Amnesia/sedación | Uso concomitante con opioidesAmnesiaMinimiza efectos secundarios | Depresión respiratoria |
| Fentanilo | Bolos de 0,7-1,5 μg/kg | Analgesia/antitusivo | Inicio rápido | Depresión respiratoriaDepresión reflejos laríngeos |
| Propofol | Infusión de 25-75 μg/kg/min; bolo de 25-75 μg/kg | Sedación | AmnesiaEfecto sinérgico con otros fármacos (disminución de dosis requeridas) | SobresedaciónObstrucción de la vía aéreaEpisodios de hipoxemiaNo suprime reflejo tusígeno |
| Ketamina | Bolos de 0,07-0,15 mg/kg | Sedación/analgesia | Preserva tomo muscular y reflejos protectores de la vía aéreaEfecto ahorrador de opioidesUso concomitante con dexmedetomidina incrementa estabilidad hemodinámica | Agitación (coadministración con midazolam para evitarlo), nivel inadecuado de sedación, tos intensa, y recuerdo desagradableIncremento de secreciones (requiere antisialogogo como premedicación)Depresión miocárdica en estados de depleción de catecolaminas |
Dosis extraídas de Gil K, et al.6.
La IT con FB se considera clásicamente el método de elección en el paciente despierto2,17,37,43 por su versatilidad y capacidad combinativa única con otros dispositivos de cualquier plan de tratamiento44, así como por su eficacia y seguridad16,45. Sin embargo, es una habilidad compleja que requiere práctica regular, es falible y no está disponible para todos los pacientes37,46.
La IT electiva del paciente despierto con videolaringoscopia (VL) podría ser más rápida que con FB, lo que podría disminuir el riesgo de aspiración, y asociarse a tasas de éxito, perfil de seguridad y satisfacción de paciente y operador equivalentes17,43,47,48. Asimismo, la competencia necesaria para su uso es fácil de adquirir y mantener46,47. Por ello, se trata de una técnica alternativa válida como tratamiento de primera línea13,17,46–49. Los videolaringoscopios indicados para este contexto son aquellos con pala hiperangulada, con o sin canal guía. En determinadas circunstancias, la VL ofrece ventajas adicionales sobre la FB17,37,43. Además, permite seleccionar un TET de cualquier diámetro37, cambiarlo sin extraer el dispositivo47 y observar el paso del mismo a través de las cuerdas vocales, a diferencia de su avance a ciegas con el FB, lo que reduce los riesgos de choque del TET y así los traumatismos derivados37,50,51. Sin embargo, a diferencia del FB, su uso no es factible con una apertura bucal inferior a 18-20 mm o una lesión ocupante de espacio en la cavidad oral37 y puede producir mayor movimiento cervical en pacientes con inestabilidad sin estabilización manual52, aunque los resultados parecen similares53,54. Por lo tanto, la VL no puede reemplazar completamente la IT con FB37,43.
No hay evidencia suficiente para saber cuál es la técnica ideal, por lo que la selección del dispositivo debe ser sensible al contexto43,48. Los dos abordajes son prácticamente equivalentes y complementarios43; un intento fallido de uno puede ser rescatado con el alternativo y ambos pueden usarse de forma combinada, fundamentalmente para tratar VA de alta complejidad2,17,37.
Los FB flexibles de un solo uso tienen un perfil de seguridad similar al de los reutilizables55,56 aunque podría asociarse a beneficios en términos de rentabilidad, infección por contaminación cruzada y utilización de recursos57,58.
ProcedimientoLas condiciones de los cuatro componentes deben ser óptimas desde el primer intento para maximizar la probabilidad de éxito y minimizar el número de intentos. Si la técnica primaria seleccionada (FB o VL) fracasa debe emplearse la técnica alternativa (D.E. 80%). Un tercer intento puede beneficiarse de un abordaje multimodal consistente en la combinación de VL + FB (D.E. 100%), lo que permite aprovechar las ventajas de ambos dispositivos59. Esta combinación puede mejorar la tasa de éxito al primer intento, reducir el tiempo de IT, la morbilidad60,61, y podría ser el abordaje de elección en VA con anatomías severamente distorsionadas.
La combinación dispositivo extraglótico (DEG) de intubación y FB puede resultar útil como técnica de rescate para mantener la oxigenación, la permeabilidad de la VA y realizar una IT a través de este (D.E. 100%)62,63. El DEG actúa como conducto para llevar a cabo una IT con FB, manteniendo la oxigenación y la permeabilidad de la VA y aislando las estructuras periglóticas de posibles secreciones o sangre64. Al mismo tiempo, facilita la localización de la glotis y disminuye la dificultad de avanzar el TET sobre el FB51 mientras que este último permite situar el DEG en la localización correcta. Las nuevas videomascarillas laríngeas podrían simplificar está técnica65,66.
El número total de intentos debe limitarse a tres (D.E. 88,6%) ya que los intentos repetidos incrementan el riesgo de edema, sangrado laríngeo y obstrucción completa de la VA51. Es especialmente importante en presencia de una obstrucción preexistente porque puede progresar rápidamente a una situación no intubable-no oxigenable (NINO)9,67. Cada fallo debe ir seguido de una evaluación de cada uno de los cuatro componentes de la técnica para determinar si es factible la optimización.
Factores como el abordaje quirúrgico, las características anatómicas, el plan de extubación y la preferencia del operador determinan la elección de la ruta de IT68.
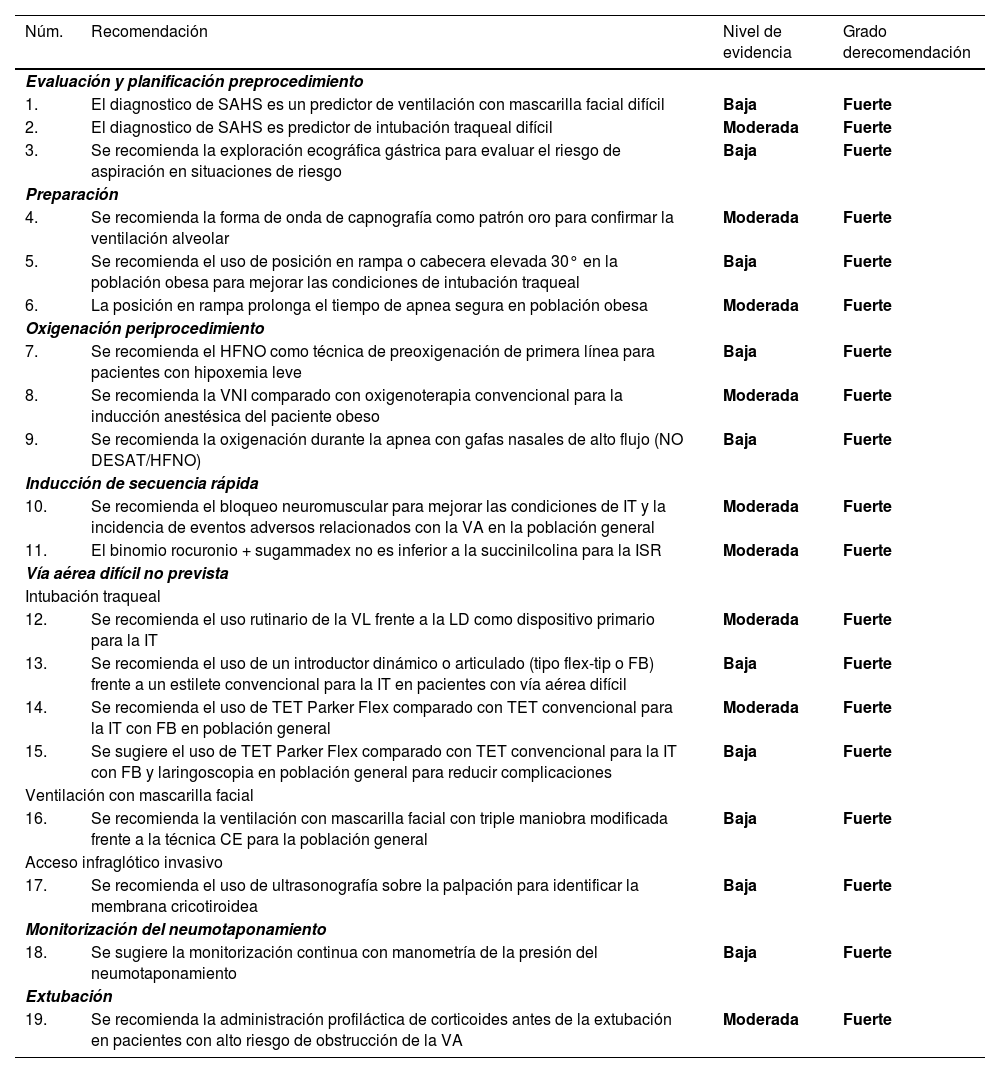
La imposibilidad de avanzar el TET sobre el FB, estilete o un intercambiador a través de las cuerdas vocales debido al choque sobre estructuras periglóticas, fundamentalmente con el cartílago aritenoides derecho2,50, es una de las principales razones de fracaso de IT19,51 y daño glótico o subglótico50,69. TET con orificio cónico de silicona como LMA Fastrach™ (Teleflex Medical, Dublin, Irlanda)70, aquellos con orificio central y bisel con orientación posterior como los TET Parker Flex-Tip™ (Parker Medical, Highlands Ranch, CO Estados Unidos)71–74, LMA Fastrach™75 y BlockBuster (Tuoren Medical Instrument co, Ltd, Changyuan city, China)69 y material flexible y curvatura anterior reducida o ausente como LMA Fastrach™ y TET flexometálico reforzados69,76 disminuyen la incidencia de esta complicación50,69,72,76,77. Se recomienda el uso de TET Parker Flex comparado con TET convencional para la IT con FB en población general (1 B) La colocación posterior del bisel o el giro antihorario de 90° para que el bisel adquiera la orientación posterior facilitan su avance78–80. Otras maniobras útiles son la flexión cervical y la liberación de la tracción mandibular o de la presión cricoidea51,80. Se recomienda disminuir la diferencia entre el diámetro externo del FB y el interno del TET para facilitar la IT con FB (D.E. 85,7%)2,51,81 o el uso de un catéter de intubación entre el FB y el TET (p. ej. catéter Aintree, AIC, Cook Critical Care, Bloomington, IN, Estados Unidos). De forma similar, con el objeto de facilitar la IT con VL, es recomendable el uso de un TET específico para cada dispositivo82. Se sugiere el uso de TET Parker Flex comparado con TET convencional para la IT con FB y laringoscopia en población general para reducir complicaciones (1 C).
Los TET de menor calibre permiten una mayor visión laríngea durante la laringoscopia y facilitan la IT al reducir el impacto sobre las estructuras periglóticas51,83,84. Asimismo, los TET de gran calibre se asocian a mayor morbilidad83,85–90. TET de hasta 6,0 mm de diámetro interno permiten el acceso de dispositivos de intubación, dispositivos de succión y FB de pequeño calibre. La VPP se puede realizar sin aumentar el riesgo de lesión pulmonar inducida por el respirador o atrapamiento de aire91,92, incluso cuando se requieren volúmenes minuto (Vm) altos. Tampoco hay un riesgo aumentado demostrable de daño por aspiración o presión del manguito cuando se utilizan TET más pequeños; incluso podrían proporcionar un mejor sellado que TET de gran calibre93. Los TET de pequeño calibre pueden no ser seguros en todos los casos, como en pacientes con secreciones abundantes o cuando existe una limitación del flujo aéreo. Por todo ello, se recomienda un TET de menor calibre al habitual con la VL y FB (D.E. 85,7%) que permita un tratamiento seguro realizando un análisis riesgo-beneficio según el contexto clínico83,84,90,94.
Tras la confirmación visual de la IT (paso del TET a través de la glotis con la VL e identificación de la carina y avance del TET mediante FB hasta dos o tres anillos traqueales por encima de la carina) se recomienda inducir la AG tras el establecimiento del neumotaponamiento y la confirmación capnográfica de la IT (D.E. 94,3%)2.
Las técnicas y abordajes alternativos deben ser planificados con anticipación y aplicarse sin demora tras el fallo de los primarios (D.E. 100%)12,67. En caso de declararse IT fallida con el paciente despierto existen tres planes alternativos (1) aplazamiento del procedimiento, salvo que la situación requiera un tratamiento inmediato; (2) acceso infraglótico invasivo (AII) con el paciente despierto o AII emergente en caso de obstrucción y pérdida de control de la VA; (3) inducción de una AG con bloqueo neuromuscular (BNM) completo y seguimiento del algoritmo de VAD no prevista. Se trata de una opción de alto riesgo. La sedación profunda o la AG con ventilación espontánea inducida con ketamina podría ser un paso previo más favorable que la instauración de la apnea95 (fig. 2).
Ante una alta probabilidad de fracaso de IT con el paciente despierto, se recomienda preparar en paralelo el plan de AII («configuración doble») para tratar una posible obstrucción total (D.E. 88,6%)96; se anticipa la línea de incisión marcando la membrana cricotiroidea (MCT)3, se prepara el cuello y el material con el equipo quirúrgico presente9. El manejo multidisciplinar y la coordinación con otorrinolaringología es fundamental1,97.
RecomendaciónSe recomienda el uso de TET Parker Flex comparado con TET convencional para la IT con FB en población general.
Recomendación fuerte; nivel de evidencia moderada (⊕⊕⊕⊝)
Se sugiere el uso de TET Parker Flex comparado con TET convencional para la IT con FB y laringoscopia en población general para reducir complicaciones.
Recomendación fuerte; nivel de evidencia baja (⊕⊕⊝⊝)
Se recomienda la traqueotomía con paciente despierto bajo anestesia local en presencia de compromiso crítico preexistente de la VA (D.E. 82,9%). En la VA superior con distorsión importante u obstrucción por neoplasia, hematoma, edema severo, parálisis bilateral de las cuerdas vocales o hemorragia, el AII con el paciente despierto bajo anestesia local como plan primario puede ser la opción más segura para asegurar la VA67,98–102 ya que (1) la instrumentalización de la VA superior puede precipitar un sangrado, edema, mayor grado de oclusión e incluso siembra distal de una tumoración7,9; (2) la anestesia tópica puede exacerbar una oclusión preexistente1,103 o precipitar un laringoespasmo1,9; (3) el FB puede causar un efecto «corcho en botella»7 con colapso completo. Los equipos multidisciplinares de VAD se asocian con mejores tasas de éxito en el primer intento y mayor rapidez para asegurar la VAD104.
La técnica recomendada es la traqueotomía realizada por un profesional entrenado105. La sedación debe evitarse en la medida de lo posible. La HFNO parece eficaz para extender el tiempo de apnea seguro106, aunque se deben extremar las precauciones y limitar el uso de instrumental eléctrico en el momento de la apertura traqueal107. El procedimiento requiere la colaboración del paciente ya que el decúbito supino y la extensión cervical, a menudo es mal tolerada106. Una vez se dispone de registro capnográfico, se procede a la inducción anestésica108. La vista de luna llena de la pared traqueal con FB permite confirmar la localización correcta de la cánula. Una imagen de media luna indica la necesidad de reposicionar o cambiar la cánula.
La cricotirotomía con paciente despierto sería la técnica más indicada ante un compromiso crítico emergente (D.E. 91,4%) ya que permite establecer una VA quirúrgica más rápidamente109.
Oxigenación por membrana extracorpóreaLa ECMO bajo anestesia local en el paciente despierto puede ser la opción más segura cuando se prevé la imposibilidad de ejecución, el fracaso o la ineficacia de los cuatro planes convencionales con riesgo de obstrucción completa de la VA (D.E. 90,6%). Los avances tecnológicos han permitido incorporar la ECMO en el tratamiento de la VAD en dichas situaciones para asegurar una oxigenación adecuada110,111. Es el caso de patologías traqueobronquiales o extrínsecas, como la patología cervical anterior, que determinan una obstrucción crítica central o impiden la realización de un AII67,110. En estos casos, el establecimiento electivo de la ECMO bajo anestesia local en el paciente despierto puede ser la opción más segura67,112,113. Alcanzado un entorno controlado se procede a asegurar la VA para evitar la aspiración. La tabla 2 muestra las principales indicaciones de ECMO.
Principales indicaciones de oxigenación por membrana extracorpórea (ECMO)
| Patología traqueobronquial |
| • Tumores traqueobronquiales con estenosis críticas• Estenosis traqueales de causa no tumoral (secuelas de intubaciones prolongadas o traqueotomías, papilomatosis traqueales obstructivas)• Deformidades traqueales• Traumatismos traqueales (accidentales o yatrogénicos)• Hemoptisis (la necesidad de anticoagulación puede complicar la hemostasia)• Patologías que requieren cirugías complejas (fístulas broncopleurales, fístulas traqueoesofágicas, resecciones carinales)• Complicaciones derivadas de stents traqueales• Cuerpos extraños en la vía aérea |
| Patología extrínseca |
| • Neoplasias tiroideas o bocios de gran tamaño con invasión o compresión traqueal severa• Masas mediastínicas con compresión severa de las vías respiratorias y/o de los grandes vasos o las cámaras cardiacas |
Dado el coste y sus posibles complicaciones111,114–116, el uso de la ECMO debe estar sustentado en un meticuloso proceso multidisciplinar de toma de decisiones116. En indicaciones dudosas cabe la posibilidad de disponer del sistema preparado con los vasos canulados y un perfusionista presente antes de proceder al manejo de la VA116.
El soporte respiratorio proporcionado por la ECMO veno-venosa se asocia a menos complicaciones, no requiere niveles terapéuticos de anticoagulación y permite el uso de una única cánula de doble luz, por lo que podría ser la técnica de elección en estas situaciones110,111. En los casos con compromiso hemodinámico asociado que requieren soporte cardiorrespiratorio, como grandes masas mediastínicas, puede ser necesaria una ECMO veno-arterial o incluso un circuito de circulación extracorpórea convencional110.
En casos extremos como hemoptisis masivas o cuerpos extraños a nivel central la ECMO puede ser el último recurso64,117. Sin embargo, su establecimiento puede ser complicado y requiere un tiempo considerable, por lo que actualmente no puede ser considerada como técnica de rescate para una situación NINO tras la inducción de una AG, aunque varios casos publicados han descrito su uso en este contexto.
Vía aérea difícil no previstaOxigenación periprocedimientoSe trata en la sección correspondiente.
Tratamiento de la vía aéreaLa IT se asocia con más complicaciones que otros planes no invasivos, por lo que no debe ser un «acto irreflexivo», sino una decisión activa y debe realizarse cuando realmente esté indicado118.
Todo abordaje de la VA debe tener como meta minimizar el número de intentos para evitar una situación NINO y la necesidad de un AII. La planificación y la optimización desempeñan un papel primordial119.
Dada la escasa confiabilidad de los predictores120,121, la planificación debe estar orientada para manejar una VA potencialmente difícil122. La toma de decisiones debe ser «sensible al contexto» más que focalizada en dispositivos y técnicas específicas8,123.
El primer intento debe efectuarse en las condiciones a priori óptimas (D.E. 100%) para maximizar las probabilidades de éxito («hacer del primer intento el mejor intento»)119,122,124–126. Intentos adicionales solo están justificados cuando existe margen de mejora e implican efecto sumativo de optimización o permiten mejorar sustancialmente la probabilidad de éxito (por ejemplo, cambiar el tamaño, tipo de dispositivo, adyuvante u operador según sea necesario)119,127.
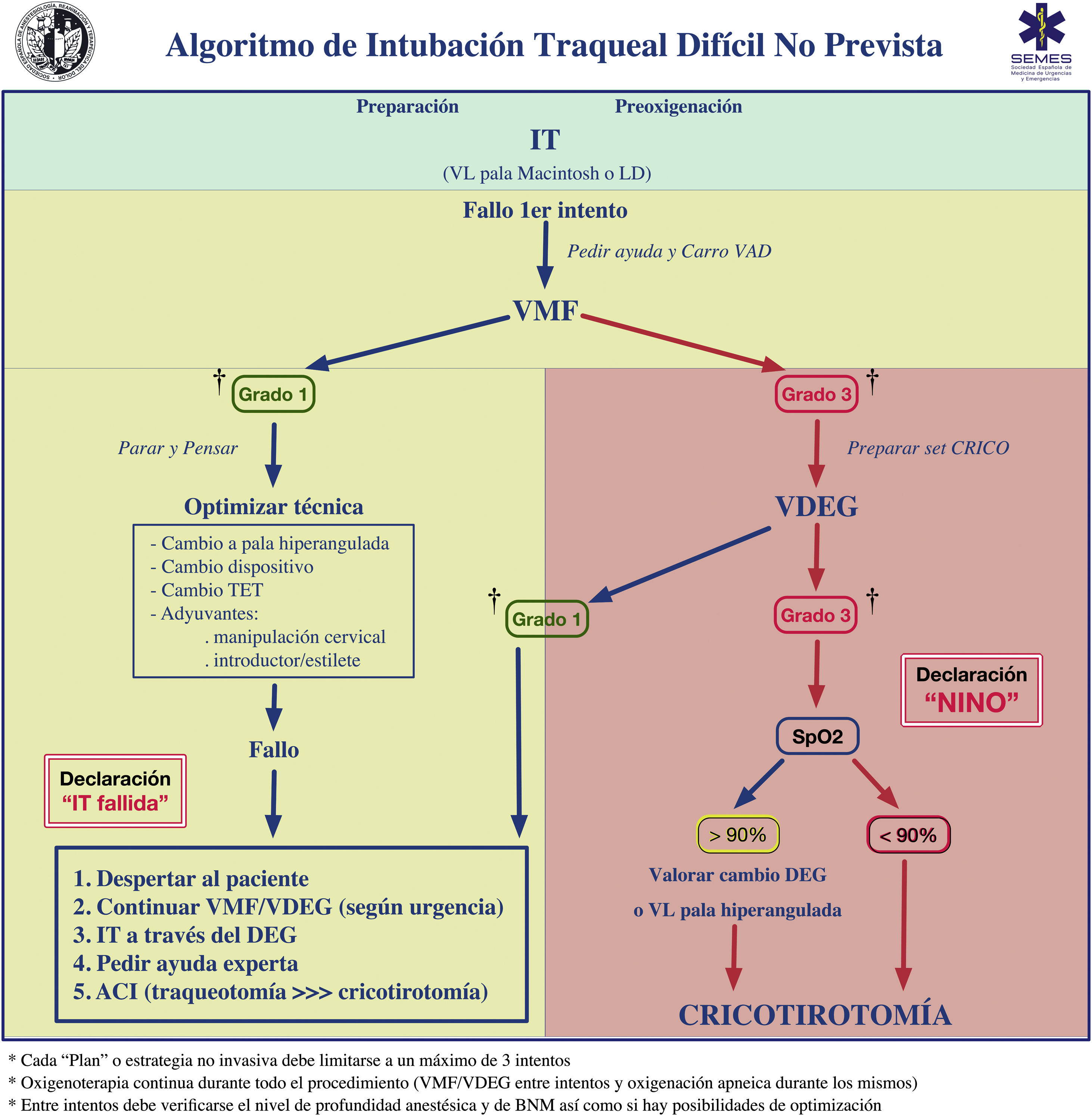
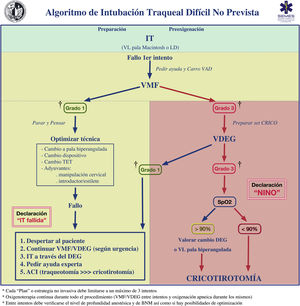
Entre intentos, debe verificarse la ventilación con mascarilla facial (VMF) y el nivel de profundidad anestésica y de BNM. La ventilación adecuada entre intentos mediante mascarilla facial (MF) o DEG de segunda generación (DEG2G) confiere la oportunidad de «parar y pensar» para reformular la estrategia o movilizar nuevos recursos manteniendo los principios iniciales. La figura 3 muestra el algoritmo de tratamiento de la IT no prevista.
Algoritmo de tratamiento de la intubación traqueal no prevista.
† Grados de ventilación según la forma de onda de la capnografía; AII: acceso infraglótico invasivo; CRICO: cricotirotomía; DEG: dispositivo extraglótico; IT: intubación traqueal; LD: laringoscopio directo; NINO: situación no intubable-no oxigenable; SpO2: saturación periférica de oxígeno; TET: tubo endotraqueal; VAD: vía aérea difícil; VDEG: ventilación con dispositivo extraglótico; VL: videolaringoscopio; VMF: ventilación con mascarilla facial.
El fracaso de los planes no invasivos exige la declaración de NINO, asegurar un BNM adecuado y la realización inmediata de un AII independientemente del valor de saturación periférica de oxígeno (SpO2).
Intubación traquealVideolaringoscopiaEl fallo del primer intento de IT implica una menor probabilidad de éxito en los sucesivos60,119,128. Intentos múltiples pueden causar traumatismos, intubación esofágica, hipoxemia, eventos cardiovasculares, una situación NINO, ingresos inesperados en unidades de críticos o muerte129–134. Además, hasta 93% de las IT difíciles son no previstas121. En consecuencia, la técnica primaria más apropiada debe ser la que ofrece mayor garantía para realizar una IT al primer intento (D.E. 94,3%)119,122,124–126.
La mayoría de los metaanálisis, pese a una gran heterogeneidad135,136 sugieren la superioridad de la VL (material suplementario 4). En líneas generales, la VL con respecto a la laringoscopia directa (LD) aumenta el éxito al primer intento137–150, mejora la visión de la glotis140,141,143,145–148,150–158 y disminuye las complicaciones, fundamentalmente los traumatismos y la incidencia de intubaciones esofágicas141,142,144–147,149,152,155–157,159–162 hasta 50%150.
La irrupción de la pandemia por COVID-19135,163–167, la reducción de costes18 y la amplia disponibilidad, así como los incipientes datos positivos de coste-efectividad168,169, calidad asistencial129, docencia, documentación, trabajo en equipo (favorece el modelo mental compartido y los factores humanos [FFHH])122,167,170–173 y el dominio de la técnica con la práctica regular129 han permitido superar la resistencia al cambio174,175, hasta convertir prácticamente la VL en el patrón oro para la laringoscopia y la VAD171.
Por todo lo expuesto, la SEDAR SEMES SEORL-CCC recomienda el uso rutinario de la VL frente a la LD como dispositivo primario para la IT (1 B). Los dispositivos con pala estándar tipo Macintosh (permite LD e indirecta) son los apropiados para el tratamiento de la VA sin predictores de dificultad, mientras que aquellos con pala hiperangulada (con o sin canal guía) son los indicados para la VAD conocida o prevista (D.E. 94,3%)120,135,176,177. Estos últimos son los de elección como dispositivos de rescate ante un primer intento fallido14,178–180. En consecuencia, se recomienda disponer de VL y de la competencia necesaria en toda localización donde se trata la VA.
La imposibilidad de pasar el TET a través de la glotis es la causa más común de IT fallida con VL166,172,173,181,182 Sin embargo, con una competencia adecuada es raro no superar esta inconveniente171. Las maniobras recomendadas para superar esta dificultad se incluyen en la tabla 3182–186.
Maniobras para solventar la dificultad de intubación traqueal con videolaringoscopia
| Relativas a la relación del dispositivo con la glotis para optimizar la visión |
| ∘ Selección de un tamaño apropiado de dispositivo, especialmente aquellos con canal guía. El calibre interno del canal guía condiciona la orientación de salida del TET.∘ Ajustar la posición distal del dispositivo con elevación y retirada parcial para ampliar el campo de visión y alinear la pala a la glotis. En el caso de los dispositivos con canal guía permite centrar la visión glótica y optimizar así la IT, ya que el TET avanza hacia la glotis bajo un ángulo predeterminado definido por la configuración del canal y la angulación del extremo distal del TET∘ Manipulación laríngea externa (BURP)∘ Incrementar la elevación de la cabeza∘ Pinzar la epiglotis con la propia pala en caso de epiglotis grandes colgantes que obstaculizan la visión de las estructuras glóticas y el paso del TET |
| Relativas al uso de adyuvantes |
| ∘ Estilete semirrígido, ya sean maleables que se pueden preformar a modo de «stick de hockey» para adaptar el TET con la misma angulación que la pala del dispositivo, o bien estiletes propios del fabricante diseñados para usar con un VL específico. Su uso es indispensable en el caso de los VL con pala hiperangulada sin canal guía. Tan pronto como se pasan las cuerdas vocales se recomienda retirar el estilete para evitar lesiones en la VA.∘ Introductor o «bougie» estático con extremo distal angulado. Limitada utilidad si no son maleables ya que no mantienen la curvatura similar a la de la pala y para dispositivos con canal guía, siendo más beneficioso para videolaringoscopios con pala tipo Macintosh∘ Introductor o «bougie» dinámico o uso combinado con FB flexible para «negociar» el ángulo agudo existente entre la glotis y el extremo distal del TET |
| Relativas al tubo endotraqueal |
| ∘ Tipo de TET. Tubos flexibles con extremo distal de silicona y punta cónica∘ Tamaño adecuado del TET. En general se recomienda un tamaño inferior al habitual para facilitar el paso a través de la glotis, aunque TET excesivamente pequeños en dispositivos con canal guía pueden dificultar la IT en la medida en que al ampliar la diferencia de calibre interno del canal y el calibre externo del TET la salida del extremo distal del TET se separa del extremo distal de la pala adoptando posición excesivamente posterior.∘ Modificar la curvatura del TET∘ TET con extremo distal articulado flexible que permite su articulación en una variedad de ángulos.∘ Girar el TET 90° en sentido horario para que el bisel mire hacia delante permite reducir el ángulo de incidencia del TET cuando no se utilizan adyuvantes de intubación o se retira el estilete previamente a avanzar el TET en el interior de la tráquea. De usar un introductor o «bougie» dinámico o un FB flexible combinado se recomienda el giro antihorario de 90° del TET para que el bisel adquiera la orientación posterior y así superar la dificultad en el avance |
BURP: «backward, upward, rigth lateral position»; FB: fibrobroncoscopio; IT: intubación traqueal; TET: tubo endotraqueal; VA: vía aérea; VL: videolaringoscopia.
Los introductores se asocian con mayores tasas de éxito al primer intento en la IT electiva y de emergencia, especialmente en pacientes con predictores de VAD o visión glótica alterada187–190. Se recomienda la disponibilidad de un introductor en toda localización donde se trata la VA (D.E. 97,1%)191 y su uso debe ser valorado desde el primer intento120,185,188,192. La SEDAR SEMES SEORL-CCC recomiendan el uso de introductor dinámico o articulado frente a un estilete convencional para la IT en pacientes con VAD (1 C) ya que mejora la tasa de IT al primer intento y el tiempo hasta esta, reduciendo así la instrumentalización y el uso de adyuvantes alternativos60,69,186,193,194.
RecomendaciónSe recomienda el uso rutinario de la VL frente a la LD como dispositivo primario para la IT.
Recomendación fuerte; nivel de evidencia moderada (⊕⊕⊕⊝)
Se recomienda el uso de un introductor dinámico o articulado (tipo flex-tip o FB) frente a un estilete convencional para la IT en pacientes con VAD.
Recomendación fuerte; nivel de evidencia baja (⊕⊕⊝⊝)
La IT con FB en el paciente inconsciente o bajo AG puede ser muy eficaz en manos expertas195–198, pero es técnicamente más difícil que en el paciente despierto, puede fallar y asociarse a episodios de desaturación u obstrucción completa de la VA105. La presencia de sangre, emesis o secreciones en IT emergentes reduce aún más las probabilidades de éxito.
Las maniobras como la tracción lingual y mandibular permiten abrir la faringe y laringe respectivamente, mejorando la visión y el éxito de la técnica197,199. Las cánulas orales, el desplazamiento anterior de la base de la lengua con laringoscopia o la posición semilateral izquierda del paciente con rotación izquierda de la cabeza permiten facilitar el paso del FB y mejorar la visión200. Ante la resistencia al avance del TET la tracción mandibular al igual que el giro antihorario del TET pueden facilitar su paso a través de la glotis198.
En todos los pacientes incluidos en el registro 4th National Audit Project (NAP4) en los que se intentó una IT con FB tras la inducción de una AG como técnica primaria o tras fallo de la LD fracasó y fue necesario un AII de urgencia.
El FB tiene una gran capacidad de rescate tras el fallo de la mayoría de dispositivos, bien solo o como abordaje multimodal6. En una emergencia, su disponibilidad, preparación y ejecución es más laboriosa y requiere más tiempo que la VL43,47; por lo que su uso como dispositivo de rescate está menos extendido201.
Confirmación de la intubación traquealUna vez lograda la IT, se recomienda descartar de inmediato una intubación esofágica ya que es una complicación común con consecuencias devastadoras167,202–204.
Ninguna técnica de confirmación es 100% confiable en todas las circunstancias, por lo que se recomienda una combinación de métodos205,206.
La onda de capnografía es el patrón oro para confirmar la IT (1 B) ya que es el método más preciso (sensibilidad de 98–100% y especificidad de 100%) y rápido4,120,205,207–212. Por lo tanto, pese a los déficits persistentes de estandarización204, es obligado utilizar la capnografía para confirmar la colocación del TET y debería estar presente en todas las localizaciones donde se pueda requerir un tratamiento de la VA167,203,211,213–216. La ausencia de registro (grado 3 de ventilación) indica una IT fallida hasta que se demuestre lo contrario (D.E. 80%)211,217 y debe excluirse de forma activa la intubación esofágica218. El trazo de capnografía está presente aunque atenuado (no plano) incluso en parada cardiaca211,212,217–219. El valor predictivo positivo de la concentración de dióxido de carbono al final de la espiración (EtCO2) es menor durante los casos de perfusión baja o nula212 y son posibles las lecturas falsas positivas cuando la punta del TET está en la hipofaringe205. En estos casos, la confirmación por ecografía es una alternativa válida ya que tiene una sensibilidad de 99% y especificidad de 97%, es independiente del flujo sanguíneo pulmonar, es rápida de realizar (tiempo medio de 13 segundos) e incluso permite una visualización en tiempo real de la introducción del TET en la tráquea o esófago220,221. La presencia del «signo de la doble tráquea» permite detectar la intubación esofágica antes de iniciar la ventilación216,222.
La capnometría colorimétrica debe limitarse a las situaciones en las que no es posible disponer de onda de capnografía como en entornos prehospitalarios o de emergencias205.
El examen clínico tiene una tasa de falsos positivos demasiado alta de forma aislada223, especialmente en un escenario emergente224, y el sesgo de confirmación puede llevar a ver y oír lo que uno desea225, aunque en combinación con la capnografía resulta útil. La exploración ecográfica o fibrobroncoscópica a través del TET son métodos alternativos de confirmación de una IT. Otros son los dispositivos de detección esofágica, iluminación transtraqueal, pulsioximetría, y radiografía de tórax205.
La monitorización de la onda de capnografía durante el mantenimiento de la ventilación mecánica es altamente recomendable en todas las ubicaciones (D.E. 100%)207,209,211,226–230 ya que permite la monitorización continua de la posición del TET, confirmar la permeabilidad de la VA y diagnosticar precozmente una extubación accidental o el desplazamiento parcial de una VA artificial211,218,227,229,231–233. El registro NAP4 constató que la ausencia de su monitorización pudo contribuir a más de 70% de las defunciones en la Unidad de Cuidados Intensivos (UCI) relacionadas con la VA234, por lo que la universalización de la capnografía en las unidades de críticos y la educación del personal médico y de enfermería211,217,218 puede ser el cambio único con mayor potencial para prevenir la morbimortalidad asociada a la IT u otra VA artificial fuera de quirófano211,234.
RecomendaciónVentilación con dispositivo extraglóticoLos DEG, además de su uso como técnica primaria en procedimientos quirúrgicos electivos o en reanimación cardiopulmonar235–237, tienen un papel indispensable en el rescate de la IT difícil o fallida ya que permiten la ventilación y la oxigenación, proporcionan una VA permeable con cierto grado de protección frente a la aspiración y actúan como conductos para facilitar la IT con FB238–243. Habitualmente los factores anatómicos y/o técnicos que dificultan la VMF y la IT no suelen influir en la inserción y función del DEG239. Por lo tanto, debe procederse sin demora a la inserción de un DEG para preservar la oxigenación alveolar ante una IT difícil o fallida (D.E. 85,7%).
Los DEG2G disponen de la mayoría de las características ideales: fácil inserción, presiones de sellado orofaríngeas altas y permiten la IT y una descompresión gástrica49,239,244. Así, han mostrado un rendimiento superior a los de primera generación y son más adecuados para usos avanzados y como dispositivos de rescate244–246. Con todo ello, se recomienda la disponibilidad inmediata de un DEG2G, así como poseer la competencia necesaria para su uso en todas las localizaciones donde se trata la VA (D.E. 100%).
La selección del DEG para rescatar una VAD debe realizarse antes del procedimiento. Son de elección aquellos con altas tasas de éxito de ventilación al primer intento y que permiten una IT a su través238,247: i-gel™ (Intersurgical Ltd., Wokingham, Reino Unido), Ambu® AuraGain™ (Ambu A/S, Ballerup, Dinamarca), LMA® Protector™ (The Laryngeal Mask Company Limited, Mahé, Seychelles) y iLTS-D (VBM Medizintechnik GmbH, Sulz, Alemania).
Se recomienda un intento óptimo o un máximo de tres intentos antes de declarar el fracaso del plan ya que la tasa de éxito disminuye de forma significativa en los sucesivos intentos248,249 y estos aumentan los traumatismos y retrasan la transición entre planes. Durante la inserción de un DEG debe liberarse la presión cricoidea en caso de estar siendo utilizada (D.E. 80%). Cada intento debe incluir un cambio que mejore las posibilidades de éxito. Entre intentos y durante los mismos se recomienda continuar con los métodos de oxigenación periprocedimiento.
La rápida inserción y correcta colocación del DEG son importantes para asegurar la VA250. La rotación de 90°, la tracción mandibular y el uso de LD o VL (de elección) con la técnica «insertar-detectar-corregir sobre la marcha» aumentan la eficacia y seguridad del DEG al facilitar la inserción, incrementan la tasa de éxitos al primer intento reduciendo los traumatismos a nivel faríngeo (D.E. 82,9%)246,250–257, y pueden evitar el mal posicionamiento257,258. En contraposición, la inserción «a ciegas» da lugar a 50-80% de posiciones aberrantes246,256,257 asociadas a un control subóptimo de la VA, fugas u obstrucción, mayor riesgo de desplazamiento adicional y mayor morbilidad251,255,259. Los DEG mal posicionados tienen 26 veces más probabilidades de causar insuflación gástrica y aspiración posterior255. La tabla 4 muestra los requisitos de una posición ideal de un DEG, las causas de mal posición y las opciones de tratamiento246,255. Las recientes videomascarillas laríngeas (VML)259 permiten su colocación bajo visión directa y maniobras correctoras inmediatas sin la ayuda de un dispositivo adicional66, aunque todavía no hay evidencia suficiente al respecto259–264.
Requisitos de una posición ideal de un dispositivo extraglótico, causas de malposición y opciones de tratamiento
| DEG colocado adecuadamente (buen sellado y ausencia de fugas) |
| Requisitos de una posición ideal1. Punta distal del manguito en el esófago2. Epiglotis descansando en la parte exterior del manguito3. Punta de la epiglotis alineada con el manguito proximal4. Manguito adecuadamente inflado para producir un sello (presión 40-60 cm H2O)5. Ausencia de pliegue en el manguito (la silicona es mejor que el PVC)Evitar:• Hiperinsuflación del manguito (dislocación del DEG)• Hipoinsuflación del manguito (riesgo de aspiración)• DEG demasiado profundo/demasiado pequeño• DEG demasiado superficial/demasiado grande |
| DEG mal posicionados confirmado con videolaringoscopia255 (fuga y obstrucción de la VA) |
| Causas1. Punta distal del manguitoa. Doblado hacia arribab. Doblado hacia atrásc. Situado entre las cuerdas vocales2. Epiglotis en la cazoleta del DEGa. Sin plegar hacia abajob. Plegada hacia abajoc. Epiglotis dobladaOpciones de tratamiento:• Tracción mandibular para abrir el espacio orofaríngeo (aumentar la distancia entre la epiglotis y la pared posterior de la orofaringe) con el objetivo de reubicar el DEG268• Tamaño o tipo diferente de DEG (manguito de PVC a uno de silicona o punta reforzada)• Técnica guiada con un introductor o sonda orogástrica269•Pinzas de Magill270 |
DEG: dispositivo extraglótico.
Adaptada de Van Zundert AA, et al.246.
La correcta colocación de un DEG se confirma clínicamente con una onda de capnografía normal (grado 1 de ventilación) y el mantenimiento de una oxigenación alveolar adecuada con presiones inspiratorias máximas de 20 cmH2O, presión de fuga orofaríngea >25 cmH2O, auscultación pulmonar y el paso de una sonda a través del canal gástrico como signos complementarios259.
La consecución de una ventilación y una oxigenación efectivas proporciona tiempo para parar y decidir cómo proceder según el grado de urgencia y tipo de procedimiento:
- 1.
Si la situación no es urgente (p. ej. procedimiento quirúrgico electivo), la opción más segura es despertar al paciente y realizar la cirugía bajo anestesia regional o posponer la intervención para efectuar un TVAPD.
- 2.
Si la situación es emergente en (a) cirugía urgente: puede decidirse continuar el procedimiento manteniendo el DEG2G, pero es una opción de alto riesgo debido a que la permeabilidad de la VA puede verse comprometida en el transcurso de la cirugía; (b) paciente crítico: es probable que requiera una VA definitiva, por lo que se puede proceder a un AII (traqueotomía) anticipándose a una hipoxemia potencialmente mortal.
- 3.
En casos intermedios puede optarse por la IT guiada por FB a través del DEG si la situación es estable, bajo un BNM adecuado y si el operador tiene la competencia necesaria (D.E. 97,1%, tasas de éxito cercanas a 100%238). No se recomienda la IT a ciegas ya que la tasa de éxito es baja (10-20%), se requieren reiterados intentos y pueden provocar mayor traumatismo y deterioro de la oxigenación265,266. El uso de VML permite una IT sin asistencia de FB66, por lo que podría abreviar la técnica y ser especialmente ventajoso en las ubicaciones en las que no se dispone de FB como en atención prehospitalaria y urgencias267.
Una ventilación grado 2-3 o la oxigenación inefectiva tras agotar los intentos obliga a progresar de inmediato a un nuevo plan.
Ventilación con mascarilla facialLa VMF es una técnica de transición esencial durante la inducción y tratamiento de la VA emergente y un plan de rescate indispensable cuando otras técnicas fracasan271.
La presencia de predictores de VMF difícil, así como su uso durante una VA emergente o como rescate de planes fallidos, hacen especialmente recomendable utilizar de inicio la técnica óptima para la VMF (triple maniobra de hiperextensión cervical, desplazamiento mandibular anterior y apertura bucal, colocación de cánula oro o nasofaríngea272 y técnica «VE» a dos manos271,273, ya sea con dos operadores o con ventilación controlada por presión con respirador u otro dispositivo274,275, en un paciente con posicionamiento óptimo y BNM intenso271,276–280) (D.E. 80%) con el objeto de limitar la obstrucción en la VA y optimizar el sellado para alcanzar un grado 1 de ventilación alveolar sin producir insuflación gástrica126,275,281. Con ello, además, se agiliza la transición entre planes y se reduce la presión máxima de ventilación282. Se recomienda la ventilación con mascarilla facial con triple maniobra modificada frente a la técnica «CE» para la población general (1 C).
Un intento eficaz debe ser definido, además de por una SpO2 normal estable o mejorada, un volumen corriente y presión en la VA aceptables (4-5 mL/kg-1 y <15-20 cmH2O, respectivamente273,275,283) y criterios clínicos, por la presencia de fase meseta en el registro capnográfico284. Es recomendable el uso de escalas para estratificar la dificultad del VMF de forma objetiva como la propuesta por la Sociedad Japonesa de Anestesiólogos (fig. 2, parte I). Esto permite la declaración temprana de VMF fallida antes de que se produzca la desaturación (signo tardío)275.
La VMF es un procedimiento dinámico que exige una evaluación continua hasta asegurar la VA285. La declaración de VMF fallida implica la transición inmediata a VDEG (D.E. 85,7%). El deterioro clínico y el empeoramiento de la oxigenación deberían impulsar a declarar una situación NINO y a una transición inmediata a un AII si la VDEG también ha fallado.
La declaración de una situación NINO debe hacerse utilizando un lenguaje claro y fácilmente entendible por todo el equipo para crear un modelo compartido que facilite una transición efectiva al AII119,286.
RecomendaciónTécnicas de acceso infraglótico invasivoEl fracaso de los tres planes supraglóticos no invasivos (primario y de rescate) en el paciente en apnea, exige la verbalización de la «situación NINO» y la realización sin demora de un AII con independencia del valor de SpO2 (D.E. 90,6%) ya que, en estas circunstancias, el deterioro será inminente si no es ya objetivable. La SEDAR SEMES SEORL-CCC recomienda en el medio hospitalario solicitar la presencia de un otorrinolaringólogo (o cirujano entrenado en la realización de traqueotomía), en cuanto se declare la situación NINO, aunque no se debe demorar ningún procedimiento mientras este no acude.
La demora en el AII es una de las principales causas de morbimortalidad99,234,247,287,288. La consciencia situacional y la toma compartida de decisiones, así como una buena formación técnica y en FFHH permiten eliminar estas barreras psicológicas para renunciar a nuevos intentos de técnicas no invasivas99,119,287,289–291. El uso de ayudas cognitivas agiliza la transición a un AII al mitigar el estrés292 (fig. 1, parte I).
Se recomienda la preparación psicológica y técnica antes de declarar la situación NINO. Puede ser útil una «configuración doble»293: un equipo trata la VA de forma convencional mientras que un segundo equipo está preparado y listo para realizar un posible AII. El abordaje multidisciplinar se asocia con mejores tasas de éxito al primer intento y mayor rapidez para asegurar la VAD104.
Se recomienda continuar el aporte supraglótico de oxígeno al 100%, asegurar un BNM intenso127,294 y la hiperextensión cervical para una mayor exposición laríngea295.
El AII de emergencia engloba tres técnicas: cricotirotomía percutánea, cricotirotomía quirúrgica y traqueotomía quirúrgica.
La cricotirotomía es la técnica de elección en una situación NINO (D.E. 91,4%) debido a su relativa simplicidad, rapidez, alta tasa de éxitos y baja tasa de complicaciones100,296, aunque la presencia de un otorrinolaringólogo o cirujano experimentado permite realizar una traqueotomía con la misma eficacia y seguridad que una cricotirotomía con bisturí297,298, por lo que si el otorrinolaringólogo está presente liderará el AII mediante la técnica que considere más adecuada.
El abordaje de una cricotirotomía puede ser quirúrgico o percutáneo. La evidencia sobre cuál de los abordajes AII es más adecuado en este contexto es limitada. Las escasas comparaciones se han realizado en un modelo de simulación y un modelo animal99, por lo que no se puede identificar una técnica superior a las demás99,101,299–302. Sin embargo, el éxito del acceso quirúrgico es de prácticamente 100% de los casos234,287,303.
La SEDAR SEMES SEORL-CCC recomiendan la modalidad de cricotirotomía quirúrgica con bisturí-introductor-tubo (D.E. 91,4%) por las siguientes razones98,234,247,287,291,294,301,304,305: (1) universalidad del material; (2) puede efectuarse por un único operador; (3) fácil adquisición de competencia técnica; (4) su ejecución, pese a poder implicar un desafío psicológico mayor300,306,307, se caracteriza por su sencillez y rapidez; (5) permite insertar en la tráquea un TET o cánula con balón y diámetro interno suficiente para asegurar la VA de forma definitiva, protegerla frente a la aspiración y permitir un intercambio de gases efectivo mediante VPP con un equipo convencional y confirmación con capnografía; (6) su perfil de seguridad y eficacia. El material necesario incluye bisturí con hoja núm. 10, 20 o 21, TET o cánula con diámetro interno no mayor de 6 mm y un introductor.
Se consideran válidas otras modalidades de cricotirotomía, siempre que se disponga de la experiencia y material adecuado. Los abordajes de cricotirotomía percutánea que consiguen reestablecer la oxigenación con una adecuada ventilación son los que permiten la introducción de un tubo o una cánula con diámetro interno ≥4 mm y con conector de 15 mm, o técnicas de cánula ancha247,291,294,301,305,308. La SEDAR SEMES SEORL-CCC deja a criterio del operador su uso como primera opción o como rescate del fallo de otra modalidad309 y recomienda, por tanto, adquirir habilidades en más de una técnica300,302,310. La experiencia, la disponibilidad del equipo y las características del paciente desempeñan un papel relevante en la selección de la técnica99,101,294,297,309,311. La técnica percutánea al ser más familiar y menos intimidante podría iniciarse antes300.
La identificación de la MCT resulta imprescindible para el éxito la técnica. La detección por palpación tiene una alta tasa de errores. Se recomienda el uso de ultrasonografía sobre la palpación para identificar la membrana cricotiroidea (1 C) por lo que la SEDAR SEMES SEORL-CCC recomienda adquirir la habilidad necesaria. La técnica por palpación denominada «laryngeal handshake», pese a que supone un tiempo levemente mayor que las técnicas convencionales, proporciona una tasa de éxitos mayor312,313. Ante anatomías cervicales con referencias anatómicas difíciles de identificar mediante palpación se sugiere una incisión cutánea vertical de más de 4 cm en la línea media del cuello en dirección distal-proximal por encima de la horquilla esternal para reconocer la anatomía relevante98,247,314. La ultrasonografía es superior a la palpación para identificar la MCT y su disponibilidad inmediata mejora el éxito315–319. Sin embargo, puede conllevar un tiempo excesivo, por lo que en una situación NINO solo se recomienda si la disponibilidad es inmediata y el entrenamiento suficiente.
Tras asegurar el AII, debe verificarse la correcta ventilación y oxigenación alveolar mediante onda de capnografía, evaluación clínica, pulsioximetría y gasometría arterial cuando esté indicado294. Un examen fibrobroncoscópico y radiológico puede completar el examen. La cricotirotomía de emergencia debe convertirse a un TET o una traqueotomía ya que no hay evidencia suficiente como tratamiento a largo plazo (D.E. 85,7%)296,320. Se recomienda la sustitución en un plazo no superior a las 72 horas para evitar la aparición de una estenosis subglótica301,321.
El fallo de una cricotirotomía hace recomendable la realización de una traqueotomía por un operador experto (D.E. 94,3%)100.
Las situaciones NINO representaron 39% de los eventos críticos y 25% de todas las muertes relacionadas con la anestesia en el NAP4287. El AII es el último plan cuando las estrategias no invasivas han fracasado, por lo que es de importancia vital322. Se recomienda en cada institución estandarizar la técnica y disponer en toda localización donde se trata la VA de un kit de cricotirotomía comercial o preensamblado99,247,311,323 con un envoltorio transparente, lo que permite familiarizarse con su contenido y el ensayo mental de su uso, y de fácil acceso, idealmente ubicado en el carro de VAD. Todo profesional que trata la VA debe adquirir y mantener la competencia necesaria para efectuar una cricotirotomía quirúrgica o percutánea con técnica de Seldinger (D.E. 100%)99,101,119,247,291,298,301. La realización de un AII debe ser factible en cualquier lugar donde se trata la VA (D.E. 100%)324.
RecomendaciónMedio prehospitalarioEl tratamiento de la VA en el medio prehospitalario resulta fundamental para la supervivencia del paciente y representa un verdadero reto para los Servicios de Emergencia Médica (SEM)325,326. En cada escenario confluyen diferentes combinaciones de factores y limitaciones capaces de generar un elevado nivel de incertidumbre que convierten cualquier VA ordinaria en una VAD327. Asimismo, las posiciones de paciente y operador no siempre podrán ajustarse a las descritas en los manuales (sujeto atrapado, confinado, aplastado, sepultado o en un lugar sencillamente sin espacio). La supervivencia depende del correcto engranaje de toda la cadena asistencial. La tabla 5 muestra las características diferenciales del tratamiento de la VA en el medio prehospitalario328,329.
Características diferenciales del tratamiento de la VA en el medio prehospitalario
| Cuerpo doctrinalProcedimientos operativosSeguridad | • Ausencia de un cuerpo doctrinal específico y de un modelo unificado de formación• La investigación presenta desafíos metodológicos complejos• Procedimientos de evaluación, control de calidad y seguridad clínica de alta complejidad• Nivel de evidencia limitado• Protocolos incompletos o con limitaciones ostensibles (ausencia de ayudas cognitivas y escasa actualización) |
| Entorno | Entorno habitual de especial complejidad (VAD contextual)• Domicilio del paciente, vía pública o interior de una ambulancia• Espacios reducidos y/o inaccesibles• Contexto adverso (combinaciones infinitas): condiciones climatológicas adversas, iluminación excesiva o deficiente, nivel de ruido, presión social• Difícil acceso. En ocasiones será necesario el tratamiento de la VA en posiciones anómalas• Nivel de estrés elevado |
| Paciente y patología | • Contexto clínico de alta complejidad• Indicación emergente: compromiso inminente de la VA, ausencia de ventilación espontánea, deterioro del nivel de consciencia o agitación• VAD fisiológica: compromiso hemodinámico, shunt, desajuste V˙/Q˙, ↓ CRF, estómago lleno• VAD anatómica• Desconocimiento de antecedentes e historia clínica |
| Operador | • Operador único de menor experiencia dada su formación multidisciplinar• Solo existe una oportunidad para controlar la VA (edema, hemorragia en VA…) |
| Material y dispositivos | • Dispositivos no adaptados al medio prehospitalario (temperaturas extremas, iluminación)• Menor solvencia (p. ej., aspiradores portátiles con menor potencia)• Disponibilidad limitada |
| Mantenimiento de la vía aérea | • El transporte sanitario conlleva riesgos añadidos que requieren anticipación y planificación específicas:- Extubación accidental en medio no controlado- Deterioro clínico y hemodinámico: precoz, diferido y tardío• Para evitar complicaciones, se recomiendan checklist específicos para el inicio del transporte sanitario• Se requiere disponer de planes de contingencia teniendo en cuenta las circunstancias especiales (itinerarios non-stop, transporte aéreo, espacio limitado o difícil acceso)• La capnografía es el elemento guía |
CRF: capacidad residual funcional; Desajuste V˙/Q˙: desajuste ventilación/perfusión; VA: vía aérea; VAD: vía aérea difícil.
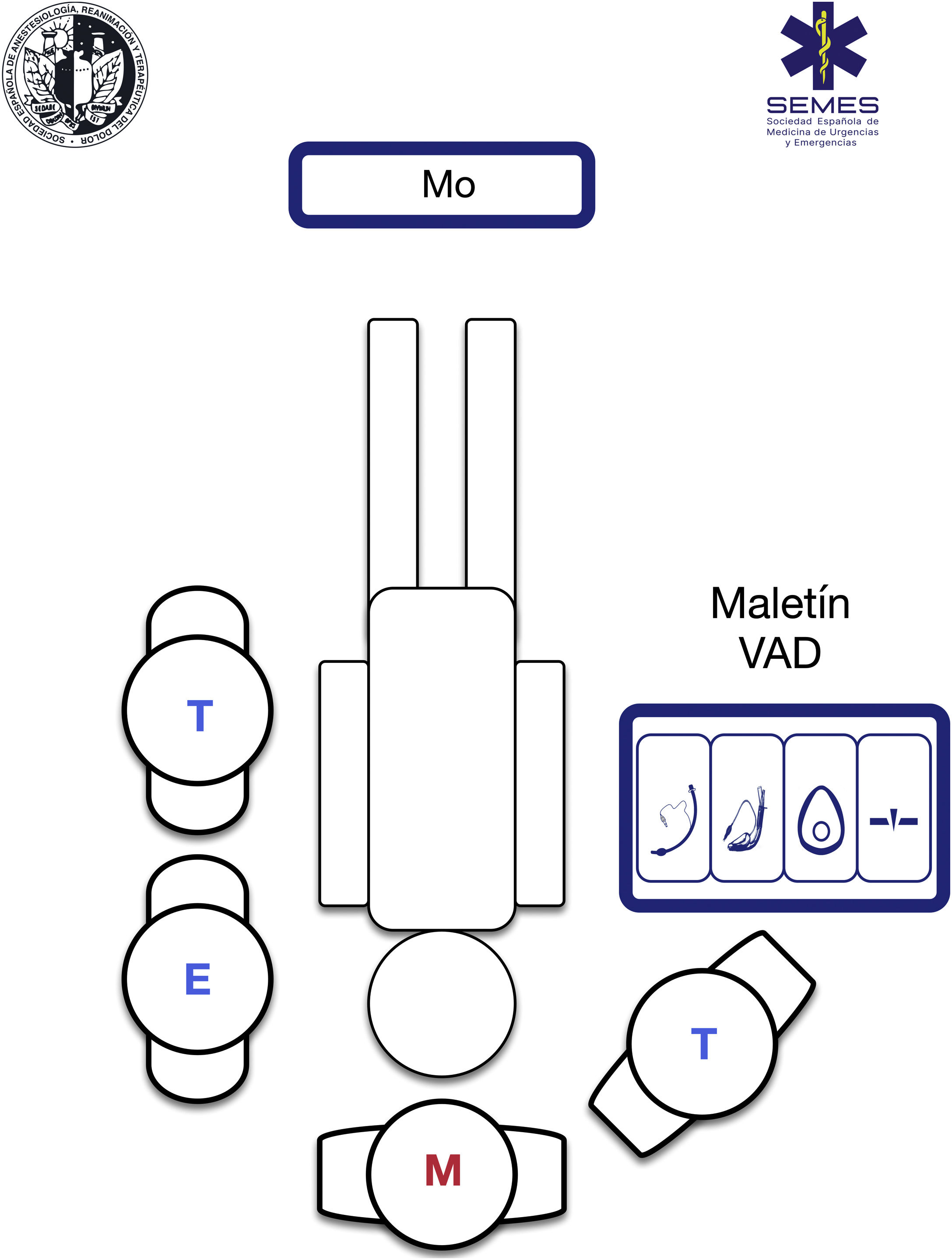
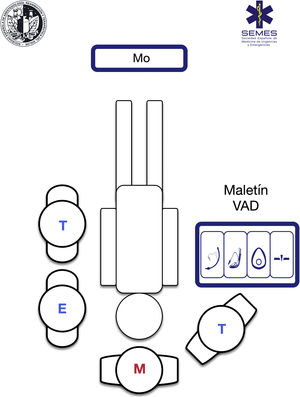
Se recomienda disponer de un procedimiento homogeneizado de inducción de secuencia rápida (ISR) para optimizar los resultados, aliviar la carga cognitiva en situaciones de alta presión y mejorar el desempeño técnico y no técnico. Por ello, es conveniente estandarizar el maletín de VA, la disposición ergonómica y disponer de una lista de verificación330. La figura 4 muestra el maletín/bolsa y la disposición ergonómica sugerida por la SEDAR SEMES SEORL-CCC para el medio prehospitalario.
Maletín/bolsa de VASu objetivo es almacenar de forma estandarizada, mediante un diseño modular, el material de VA para mantenerlo visible, accesible en menos de un minuto y organizado en compartimentos específicos para cada uno de los cuatro planes de tratamiento, separados por velcro® o cremalleras y señalizados mediante pictogramas fácilmente reconocibles331. Deberá disponer de al menos un dispositivo por cada plan (fig. 4)
Para el trabajo en exterior, será un maletín, bolsa o mochila transportable, no rígida, de tamaño y peso razonables, rotulada y fabricada en color diferenciado con material homologado impermeable al agua, resistente a los agentes corrosivos y fácil de lavar y esterilizar. Dispondrá tanto de asas como de hombreras que permitan liberar las manos y acceder al paciente sin impedimentos. Los equipos serán preferentemente revisados a diario y en los cambios de guardia siguiendo una lista de verificación.
Ergonomía de posiciones durante el manejo de la VADLa asistencia al paciente crítico en el medio prehospitalario se basa en el trabajo en equipo, formado habitualmente por facultativo, un componente de enfermería y uno o más técnicos. Por lo tanto, habitualmente solo existe un operador.
Los múltiples escenarios, riesgos, pacientes, posiciones y obstáculos, obligan a adaptarse al medio. Cada intervención es única e irrepetible. La situación requiere acceder y controlar la escena e identificar al sujeto más grave, determinar prioridades y establecer más de un plan de abordaje. Lo más frecuente es encontrar al paciente tendido en el suelo y poder realizar un volteo de seguridad, aunque no siempre es posible. La IT en el suelo es un predictor de VAD332. Posiciones anómalas generan grados variables de VAD/VA de difícil acceso que hacen necesario tener presente los cambios anatómicos y la fisiopatología derivados (fig. 5). No obstante, en un escenario ideal, la SEDAR SEMES SEORL-CCC sugiere la disposición de los integrantes del equipo según la figura 4. El facultativo controla ventilación y VA a la cabecera del paciente con un técnico a su derecha que apoya el tratamiento de la VA (Sellick, «backward, upward, rigth lateral position» [BURP], gancho para agrandar la VA, apoyo a la tracción, aporte de material, etc.). El miembro de enfermería y el segundo técnico se colocan al lado del hombro/brazo izquierdo del individuo; mientras el maletín de VA se despliega a la derecha, y el monitor a los pies para una correcta visualización. En caso de parada cardiorrespiratoria (PCR) la monitorización deberá colocarse en el hombro izquierdo del sujeto para una mejor manipulación.
Evaluación y planificación preprocedimientoLa VAD es no prevista por definición en el medio prehospitalario. Sin embargo, la evaluación preprocedimiento sigue siendo fundamental para anticipar posibles dificultades y planificar el tratamiento331. Las pruebas de predicción pueden ser difíciles de usar y en muchos casos no se dispone de más tiempo que para el «one second look». Esta evaluación rápida puede ser de utilidad pero, en la medida de lo posible, debe ser combinada con otros tests333.
Diferentes series han descrito como factores predictores independientes de VAD: (1) obstrucción de la VA, intubación en el suelo y distancia tiromentoniana menor de tres dedos332, (2) espacio limitado en la escena, cuello corto, obesidad, lesiones de cara y cuello, apertura bucal menor de 3 cm y espondilitis anquilosante334, (3) escala de Glasgow >3, movimiento limitado del cuello, trismus/tensión mandibular, incapacidad para palpar puntos de referencia en el cuello, presencia de sangre o vómito en la vía áerea335.
Para la VAD prevista se recomienda, igualmente, que los equipos tengan experiencia en la IT con el paciente despierto, aunque las indicaciones son más reducidas en la IT de emergencia336,337.
Oxigenación periprocedimientoLa oxigenación apneica reduce significativamente la hipoxemia durante la IT de emergencia338,339, por lo que junto con la preoxigenación es imprescindible para la IT en el medio prehospitalario340. Las cánulas nasales estándar a 15 L/min deberían ser incluidas desde el periodo preinducción hasta la IT en la práctica clínica cotidiana salvo en pacientes con epistaxis, traumatismo craneoencefálico grave con posible fractura de base de cráneo o fracturas faciales complejas ya que podría empeorar las condiciones de IT y causar neumoencéfalo331.
Cualquier factor que pueda influir en el éxito de la IT debe ser optimizado antes del primer intento para conseguir que este sea el mejor.
Inducción de secuencia rápidaLa ISR es la modalidad más utilizada en el medio prehospitalario. No obstante, es interesante disponer de técnicas alternativas95. Es recomendable seguir un procedimiento estandarizado de ISR mediante checklist que incluya fármacos, cálculo de dosis y todos los elementos disponibles341.
Reanimación cardiopulmonarCualquier situación anómala aumenta la demora de la ventilación y la oxigenación alveolar, interrumpe las compresiones torácicas y retrasa la recuperación de la circulación espontánea (RCE)342.
La evidencia disponible no muestra diferencias contundentes entre los diferentes planes no invasivos de tratamiento de la VA343–345. Los resultados están condicionados por las tasas de éxito de IT. Por lo tanto, si no se alcanza el nivel de eficacia de IT deseado, se debe dar preferencia a la instauración de ventilación y oxigenación alveolar sobre el plan específico de tratamiento, procurando no interferir con el resto de las técnicas (compresiones torácicas, desfibrilación y tratamiento de las causas potencialmente reversibles)328.
Trauma graveEl trauma craneoencefálico grave conlleva un elevado riesgo de obstrucción de la VA, aspiración pulmonar, hipoxia, lesión cerebral y muerte346. La IT en el medio prehospitalario es beneficiosa cuando se realiza por médicos con experiencia siguiendo protocolos estandarizados346,347. La IT prehospitalaria junto al transporte aéreo podrían reducir la mortalidad global en 47%326.
Diversos factores pueden dificultar el tratamiento de la VA348 como (1) la posible presencia de una lesión cervical inestable que hace necesaria la alineación bimanual; (2) VA contaminada, inundada o encharcada por tejidos, vómito, secreciones, sangre («bloody airway»), etc. Estas condiciones requieren un manejo agresivo con liberación manual de fragmentos y aspiración radical de secreciones utilizando la maniobra Suction Assisted Laryngoscopy Airway Decontamination (SALAD)349; (3) paciente que no coopera o agitado; (4) fracturas del macizo facial; (5) trauma directo de la VA, tanto penetrante como cerrado (quemadura de la VA y/o síndrome de inhalación). La presencia de trauma cervical penetrante es la indicación más frecuente de IT con el paciente despierto mientras que aquellos con trauma maxilofacial tienen la incidencia más alta de AII348,350.
En estas condiciones se recomienda IT con ISR y VL con pala hiperangulada y estilete preconfigurado348,351. El impacto de la luz solar sobre la pantalla o la presencia de sangre o vómito en la VA pueden condicionar el procedimiento352. De no disponer de VL, se puede optar por un DEG o la LD con reducción de la tracción329. El uso de LD puede incrementar el riesgo de lesión cervical348,350.
Paciente atrapado, sepultado, aplastado o no accesibleEste es el paradigma de VA de difícil acceso. Este nuevo campo obliga a los equipos a ampliar conocimientos para formar parte de las maniobras de apoyo sanitario al rescate (8 modalidades) y en medios hostiles353.
Monitorización del neumotaponamientoGran parte de la morbilidad laringotraqueal está relacionada con el establecimiento inadecuado del neumotaponamiento354. El inflado insuficiente puede causar hipoventilación o un aumento del riesgo de aspiración, mientras que una presión excesiva, incluso durante periodos breves, puede causar ronquera, dolor de garganta, alteración de la motilidad ciliar y lesiones como inflamación e isquemia de la mucosa, edema laríngeo, ulceración, estenosis, fístula traqueoesofágica, traqueomalacia, rotura traqueal, parálisis de las cuerdas vocales o lesión nerviosa241,355–357. La incidencia de estas complicaciones se ha reducido desde la introducción de los manguitos de baja presión y alto volumen358; sin embargo, los dispositivos empleados todavía causan daños evitables94,359.
Es deseable la monitorización intermitente mediante manometría de la presión del neumotaponamiento tras su establecimiento y de forma periódica durante su mantenimiento360–364 (no aplicable en situaciones de crisis). El uso de dispositivos de monitorización continua para mantener constantemente la presión del manguito en rango en el paciente crítico podría disminuir el riesgo de neumonía asociada a ventilación mecánica365–367. Se sugiere la monitorización continua con manometría de la presión del neumotaponamiento (1 C).
El neumotaponamiento debe establecerse con la mínima presión necesaria para garantizar un sellado efectivo y seguro. La presión debe permanecer entre 20-30 cmH2O (idealmente inferior a 25 cmH2O) en el caso de TET y cánulas de traqueotomía y cricotirotomía y <60 cmH2O para los DEG (D.E. 94,3%)241,354,358,368–371, desde su inserción hasta la extracción. Si dentro de estos límites el sellado es inadecuado puede ser necesario reposicionar el dispositivo o cambiar su tamaño372.
El óxido nitroso difunde al interior del manguito359, por lo que exige nuevas mediciones a los 20 minutos, momento en el que la presión se estabiliza, y nuevamente si se aumenta su concentración373.
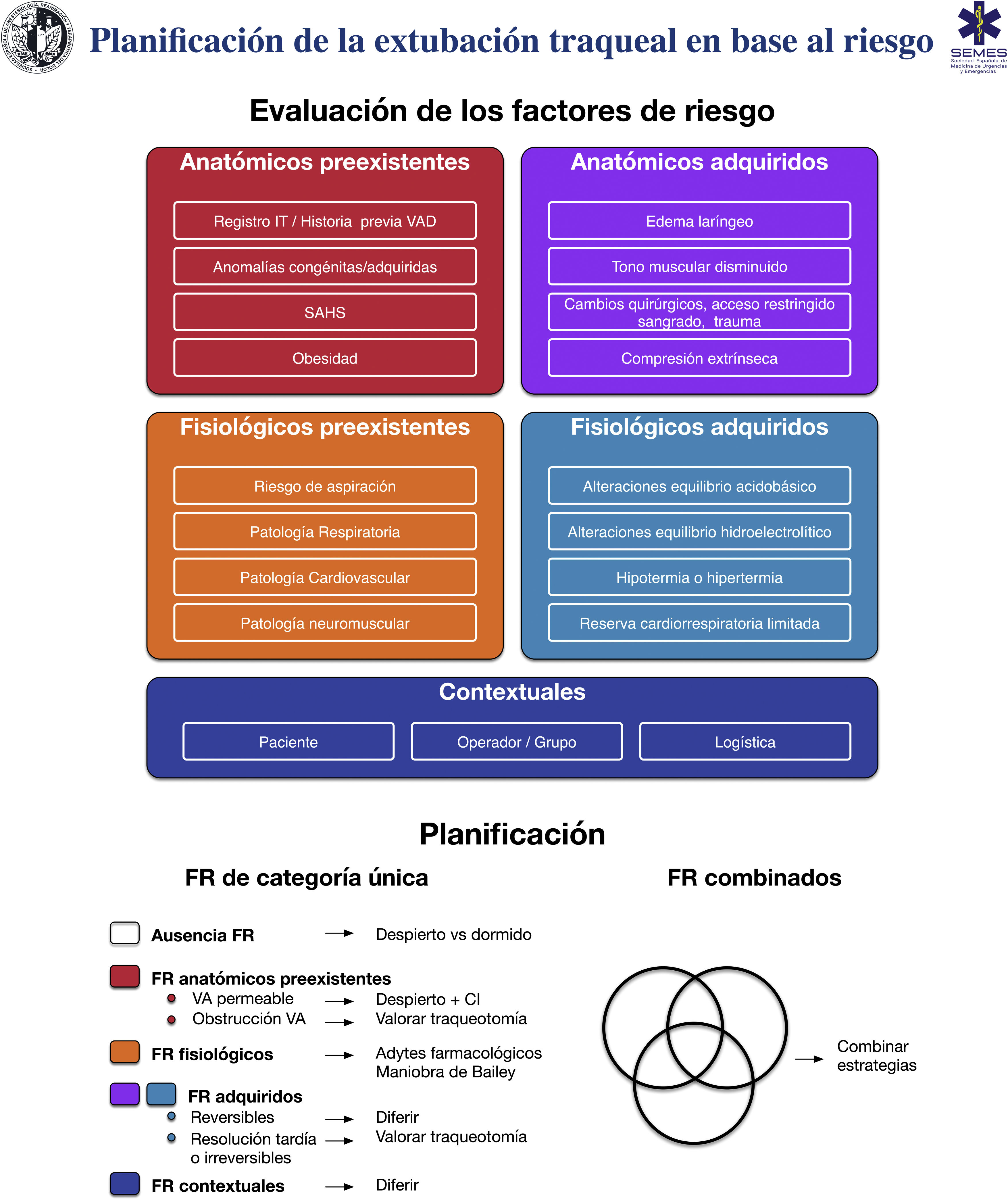
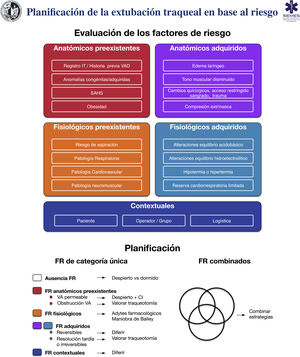
RecomendaciónExtubaciónLa extubación traqueal es un procedimiento de alto riesgo asociado a importantes implicaciones fisiológicas374. Puede evocar una respuesta hemodinámica al estrés, tos, laringoespasmo o agitación y, secundariamente, un aumento de la presión intracraneal o intraocular375–378. Los reflejos laringotraqueales protectores permanecen deteriorados durante varias horas tras la extubación, lo que facilita la aspiración. El fracaso de la extubación ocurre cuando un paciente no puede mantener la oxigenación, una ventilación adecuada, el aclaramiento de las secreciones o la permeabilidad de la VA y puede determinar consecuencias catastróficas, particularmente en aquellos con VAD376. La obstrucción de la VA es su principal causa y suele asociarse a un edema pulmonar postobstructivo con hipoxia grave378. La extubación fallida, definida generalmente como la necesidad de reintubación en las 24-72 h posteriores, ocurre en aproximadamente 0,1–0,45% de las anestesias generales379 siendo su prevalencia 10 veces mayor en pacientes con síndrome de apneas-hipopneas del sueño (SAHS) o en aquellos que se someten a procedimientos de la VA y 10 veces superior en las áreas de cuidados críticos380. Se trata de un evento con resultados potencialmente severos381–383. Así, los casos de muerte o daño cerebral permanente secundarios constituyen un tercio del total de casos relacionados con la anestesia288,384. La pobre anticipación y planificación de la extubación «en riesgo» son cuestiones fundamentales288,384. La extubación es un procedimiento electivo que debe prepararse, seguir una estrategia escalonada y un seguimiento meticuloso375,376,378,385. La figura 6 muestra una ayuda cognitiva para planificar la extubación basándose en el riesgo.
Ayuda cognitiva para la planificación, estratificación del riesgo y toma de decisiones para la extubación de la VA.
Adytes: adyuvantes; CI: catéter de intercambio; FR: factores de riesgo; IT: intubación traqueal; SAHS: síndrome de apneas-hipopneas del sueño; VA: vía aérea; VAD: vía aérea difícil.
El objetivo principal en la extubación traqueal es preservar la oxigenación alveolar además de evitar la reintubación. Toda reintubación puede considerarse potencialmente difícil ya que implica una complejidad adicional (D.E. 97,1%, anatomía distorsionada con acceso restringido, secreciones, sangre o edema, tiempo limitado y en un ambiente de alto estrés)375,376,385. La estratificación del riesgo basada en la esfera anatómica, fisiológica y contextual376,383,386,387 permite determinar las posibilidades de éxito condicionadas por la tolerancia a la extubación y la viabilidad de la reintubación, establecer una estrategia individualizada y optimizar los factores relacionados con la VA y el estado fisiológico como hipoxemia, hipercapnia, BNM residual, hipotermia o edema en la VA355,383,387. El test de fugas388, preferentemente la evaluación cuantitativa (volúmenes de fuga <110 mL o <12-24% del volumen corriente determinan la reducción de la permeabilidad de la VA y el riesgo de estridor postextubación por edema laríngeo387,389), la evaluación ecográfica390,391 y la visualización laríngea con VL o FB pueden facilitar la toma de decisiones (D.E. 97,1%) ya que permiten evaluar la permeabilidad de la VA así como determinar la presencia de edema periglótico o sangrado antes de la extubación355, aunque no son una prueba predictiva específica de extubación exitosa392.
Una vez que se tomó la decisión de proceder a la extubación, el primer paso es revisar la IT original y actualizar la evaluación de la VA y los factores de riesgo generales383. Una preparación cuidadosa previa, transmitir los problemas potenciales y alertas tempranas y establecer planes de rescate apropiados para la oxigenación y reintubación en caso de fallo del plan primario favorecen una extubación segura y exitosa378,383. Es importante antes de la intervención378 (1) la preoxigenación hasta la extubación; (2) la aspiración orofaríngea de secreciones o sangre bajo visualización directa, idealmente con laringoscopia, para evitar traumatismo de tejidos blandos; (3) colocar un bloqueador de mordida386; (4) el posicionamiento adecuado del paciente; (5) la reversión del BNM. La monitorización neuromuscular en combinación con agentes de reversión con el objetivo de lograr una relación del tren de cuatro ≥0,90 es indispensable para evitar el BNM residual393–396; (6) minimizar los movimientos de cabeza y cuello y reducción de los estímulos nocivos para evitar el laringoespasmo; (7) la educción hasta el estado de vigilia377,378,385–387. La «extubación profunda» es una técnica inadecuada para la VAD o con riesgo de aspiración377,386; (8) aplicar presión positiva, desinflar el manguito y extraer el TET; (9) administrar oxígeno al 100%, confirmar la permeabilidad de la VA y la ventilación espontánea adecuada; (10) oxigenoterapia continua hasta la recuperación completa, vigilancia, monitorización y asistencia cualificada para hacer frente a una posible reintubación traqueal emergente385. El equipo de VAD debe estar preparado y permanecer accesible inmediatamente.
La administración profiláctica de corticoides antes de la extubación electiva se asocia a una disminución significativa en la incidencia de eventos adversos postextubación en la VA y de reintubación, por lo que podrían beneficiarse aquellos pacientes con alto riesgo de obstrucción397–399. En aquellos con una fuga ausente o reducida, se recomienda la administración de un corticoide al menos cuatro horas antes de la extubación376,387,389. Se sugiere la administración profiláctica de corticoides antes de la extubación en pacientes con alto riesgo de obstrucción (1 B).
Existen diferentes métodos avanzados para la extubación de riesgo que solo deben ser realizados por personal con experiencia378. La administración de adyuvantes farmacológicos400–405 como una infusión de remifentanilo406 o la maniobra de Bailey, consistente en la superposición de un DEG tras el TET con la posterior retirada de este407, pueden considerarse cuando se requiera una educción suave y la atenuación de respuestas cardiovasculares o respiratorias indeseables408–410. El uso de las VML para la IT podría tener un papel relevante para realizar esta última de forma más segura y simplificada ya que permiten el cambio con el simple retroceso del TET a través de su canal de ventilación bajo visión y revertirlo de forma instantánea66. Ambas técnicas requieren un nivel profundo para su ejecución, por lo que pueden ser inapropiadas en pacientes en los que la reintubación puede ser difícil o existe riesgo de aspiración1,378.
La extubación con el paciente despierto y el uso de técnicas avanzadas es el método más adecuado para la VAD (D.E. 94,3%), ya que mantiene la permeabilidad de la VA superior con tono muscular, reflejos protectores y ventilación espontánea reestablecidos410. Los catéteres de intercambio son el adyuvante más utilizado para salvar la extubación en una VAD potencial o conocida1. Estos dispositivos permiten la reintubación traqueal al actuar como guía sobre la cual el TET puede ser reinsertado bajo visión directa185 y la insuflación de oxígeno a bajos flujos o ventilación jet a su través ante una hipoxemia potencialmente mortal, aunque debe evitarse ya que incluso bajos flujos han causado barotrauma411. Los mismos deben mantenerse hasta que sea improbable una posible reintubación376. Su uso se asoció con tasas de éxito global (92%) y al primer intento (87 vs. 14%) altas, menos intubaciones esofágicas y menos episodios de desaturación, bradicardia o hipotensión412. Los principales riesgos de la técnica son la estimulación de la VA, traumatismos con inserciones subcarinales y el desprendimiento accidental del catéter. En adultos nunca deben insertarse a una profundidad superior a 25 cm desde los labios378. Los kits de extubación por etapas que constan de guía metálica y catéter de reintubación413,414 se asocian a una tasa global de éxito de 93%415 y parecen mejorar la tolerancia a costa de incrementar su desprendimiento accidental416. En caso de ser necesaria la reintubación sobre un catéter de intubación, limitar la diferencia entre el diámetro interno del TET y el externo del catéter, la instauración de un BNM adecuado y la visualización del avance del TET mediante VL facilitan el procedimiento al evitar el pinzamiento aritenoideo y epiglótico383,417. El resto de recomendaciones para facilitar la IT a través de FB son igualmente aplicables a la IT guiada por catéteres de intercambio. El fallo de la técnica remite al algoritmo de VAD no prevista.
La capnografía debe estar disponible en las unidades de recuperación y usarse en casos de alto riesgo (D.E. 97,1%). La oxigenoterapia con gafas nasales y mascarillas con línea de capnografía tras la extubación facilita una detección temprana de la depresión respiratoria, hipoventilación, hipercapnia o la obstrucción postextubación de la VA379,387.
Las estrategias para prevenir el fracaso de la extubación incluyen cabeza incorporada y la administración de oxígeno suplementario. Una buena estrategia de oxigenación con VNI o HFNO puede evitar la reintubación en poblaciones de riesgo374,418–421.
RecomendaciónDocumentaciónLa documentación del tratamiento de la VA es necesaria para orientar tratamientos futuros. Además del recabo del consentimiento y la evaluación preprocedimiento debe incluir métodos de oxigenación periprocedimiento, topicalización, sedación en paciente despierto, inducción, dispositivo, adyuvantes y TET utilizados, abordaje (nasal derecho, nasal izquierdo u oral), número de intentos, extubación y cualquier dificultad o complicación. El material suplementario 5 muestra un modelo de registro de la información relevante relacionada con la VA.
La historia de fracaso en procedimientos previos es el predictor más preciso de fallo en posteriores tratamientos (D.E. 97,1%)422. La documentación de la dificultad es una de las acciones más importantes para prevenir complicaciones ya que facilita la toma de decisiones y permite establecer un abordaje estructurado dirigido y una transición eficiente con menor instrumentalización al evitar perseverar en planes que han resultado fallidos en procedimientos previos422,423. Por ello, es apropiado diversificar los medios para documentar una VAD ya que incrementa las posibilidades de éxito en la transmisión de esta información crítica423,424. Así, se recomienda11,294,424 (1) registro en la historia electrónica con descripción detallada y registro visual, imágenes y/o video, de la anatomía y la técnica exitosa empleada425; (2) comunicación verbal al paciente consciente y al familiar, responsable o cuidador; (3) informe escrito para el paciente. El material suplementario 6 incluye el modelo de notificación de VAD propuesto por la SEDAR SEMES SEORL-CCC; (4) pulsera o collar de notificación o tarjeta de identificación con código QR para acceso a la información clínica. El material suplementario 7 muestra los medios de identificación de una VAD sugeridos por la SEDAR SEMES SEORL-CCC; (5) alerta cada vez que se accede al registro electrónico del paciente; y (6) registro en base de datos nacionales o internacionales426. Se recomienda estandarizar el registro con campos de cumplimentación obligatoria y secciones de texto libre para incluir las características de la VA, la naturaleza de la dificultad, las técnicas que fracasaron y aquellas exitosas294,424. Las notas estructuradas en el registro electrónico han demostrado una mejora con reducción de los eventos adversos427,428.
Gestión en el ámbito de la vía aéreaLa implementación de estrategias requiere, además del compromiso individual, la participación proactiva estatal, institucional y departamental429,430. El plan de acción para mejorar la seguridad, coste-efectividad y calidad asistencial en el manejo de la VA incluye: (1) estandarización de la práctica y del equipo en todas las localizaciones, adherencia efectiva de guías, carro estandarizado de VAD431, eliminación de barreras y aplicación de facilitadores432–434; (2) coordinación de los departamentos que tratan la VA (anestesia, cuidados intensivos, urgencias, otorrinolaringología y atención prehospitalaria); (3) adquisición y disponibilidad de equipos apropiados; (4) capacitación y formación continua del personal; (5) auditorias periódicas y programa de limitación de errores: a) análisis de incidentes, b) identificar y abordar los factores departamentales e institucionales que pueden haber contribuido al evento para el aprendizaje y la implementación de mejoras, c) revisión de casos y discusión de planes alternativos; (6) sistemas de documentación y notificación de incidentes435; (7) sistemas de codificación, registro, identificación y alerta de la VAD; (8) directrices organizativas de recursos y mejora continua de procesos436,437.
Se recomienda la asignación de un líder en VA en cada institución (D.E. 100%)11,429,430,438; profesional con experiencia en el campo, que actúe como enlace con la gerencia para asumir las acciones y los aspectos organizativos indicados. Su objetivo primordial es proporcionar a cada profesional las herramientas necesarias429,439. Algunos hospitales han constituido equipos multidisciplinarios de personal especializado con roles definidos con el objeto de incrementar la seguridad440–442. La creación de una red de trabajo nacional constituida por los distintos líderes y equipos de VA puede permitir el desarrollo del campo438,439.
Las decisiones sobre la adquisición de dispositivos de VA deben sustentarse en una evaluación formal basada en la evidencia científica24,443,444.
Docencia y entrenamientoLa VA es una competencia esencial en anestesiología, cuidados críticos, prehospitalaria y urgencias445,446. La capacitación deficiente es un factor causal o contribuyente común de complicaciones234,384 e impacta en la confianza que los operadores tienen en el uso de dispositivos y la ejecución de técnicas esenciales como la FB y la cricotirotomía447–449. La optimización de la docencia y el entrenamiento son claves para incrementar la seguridad322.
Existe limitada evidencia y ausencia de estandarización en la docencia en VA324,450, por lo que las estrategias son extrapolaciones de otros campos. Una buena formación debe incluir habilidades cognitivas fundamentadas en los principios teóricos y habilidades técnicas y no técnicas322,451. La adquisición de competencias debe ser gradual, mediante una fase cognitiva, simulación y capacitación clínica con resolución de problemas hasta completar la curva de aprendizaje, con evaluación y feedback del instructor en cada fase (D.E. 100%)437,452,453. La educación basada en competencias requiere la individualización de la instrucción454. El entrenamiento, debe seguir un abordaje de aprendizaje consistente en alcanzar un objetivo estándar predefinido de dominio de una habilidad para escalar niveles de dificultad y estrés crecientes455. Se trata de un método centrado en el alumno, basado en la evidencia456 y que podría asociarse a mejores resultados457,458.
La docencia y el entrenamiento debe cubrir de forma estructurada todas las secciones de la guía37,322,445,455, con especial prioridad en las habilidades centrales, versátiles y las implementadas en una situación y tiempo críticos445. Es altamente recomendable la estandarización de un programa de formación y entrenamiento322. La simulación desempeña un papel relevante, fundamentalmente para la adquisición de las habilidades no técnicas como el trabajo en equipo, la incorporación de guías y ayudas cognitivas en la práctica clínica y el ensayo de tareas y resolución de eventos infrecuentes que implican riesgo vital437,448,455,459–464. Las guías y algoritmos son herramientas formativas para el aprendizaje de conocimientos y estrategias y actúan como recurso durante el debriefing322,465,466, mientras que las ayudas cognitivas son una buena herramienta de implementación para el ensayo durante la simulación127,322. El debriefing estructurado mejora el conocimiento clínico, la adquisición de habilidades y la implementación de las mismas en la práctica455,467.
Los operadores con mayor experiencia profesional pueden estar en riesgo de brindar asistencia de menor calidad446,468, por lo que se requiere una formación continua y un entrenamiento regular para el desarrollo de nuevas habilidades exigidas por la incorporación de nuevos dispositivos o técnicas y el mantenimiento de competencias322,445,455,469,470, preferentemente con una periodicidad anual (D.E. 97,1%)471. Es necesaria una actitud proactiva organizacional e individual. Es altamente recomendable que cada servicio designe un líder local en VA para promover programas de capacitación interprofesionales y multidisciplinares de calidad, con objetivos, evaluación y supervisión definidos y garantizar la difusión y adherencia de la guía y ayudas cognitivas322,324,439,445,448,472. El entrenamiento debe diversificarse para dotar al operador de alternativas43. El material suplementario 8 muestra las habilidades recomendadas por la SEDAR SEMES SEORL-CCC que debería incluir todo programa de formación en VA así como los métodos formativos necesarios para alcanzar los objetivos.
Sumario de recomendaciones derivadas de la búsqueda sistemática de la literaturaLas estrategias de búsqueda y las tablas GRADE se muestran en material suplementario
| Núm. | Recomendación | Nivel de evidencia | Grado derecomendación |
|---|---|---|---|
| Evaluación y planificación preprocedimiento | |||
| 1. | El diagnostico de SAHS es un predictor de ventilación con mascarilla facial difícil | Baja | Fuerte |
| 2. | El diagnostico de SAHS es predictor de intubación traqueal difícil | Moderada | Fuerte |
| 3. | Se recomienda la exploración ecográfica gástrica para evaluar el riesgo de aspiración en situaciones de riesgo | Baja | Fuerte |
| Preparación | |||
| 4. | Se recomienda la forma de onda de capnografía como patrón oro para confirmar la ventilación alveolar | Moderada | Fuerte |
| 5. | Se recomienda el uso de posición en rampa o cabecera elevada 30° en la población obesa para mejorar las condiciones de intubación traqueal | Baja | Fuerte |
| 6. | La posición en rampa prolonga el tiempo de apnea segura en población obesa | Moderada | Fuerte |
| Oxigenación periprocedimiento | |||
| 7. | Se recomienda el HFNO como técnica de preoxigenación de primera línea para pacientes con hipoxemia leve | Baja | Fuerte |
| 8. | Se recomienda la VNI comparado con oxigenoterapia convencional para la inducción anestésica del paciente obeso | Moderada | Fuerte |
| 9. | Se recomienda la oxigenación durante la apnea con gafas nasales de alto flujo (NO DESAT/HFNO) | Baja | Fuerte |
| Inducción de secuencia rápida | |||
| 10. | Se recomienda el bloqueo neuromuscular para mejorar las condiciones de IT y la incidencia de eventos adversos relacionados con la VA en la población general | Moderada | Fuerte |
| 11. | El binomio rocuronio + sugammadex no es inferior a la succinilcolina para la ISR | Moderada | Fuerte |
| Vía aérea difícil no prevista | |||
| Intubación traqueal | |||
| 12. | Se recomienda el uso rutinario de la VL frente a la LD como dispositivo primario para la IT | Moderada | Fuerte |
| 13. | Se recomienda el uso de un introductor dinámico o articulado (tipo flex-tip o FB) frente a un estilete convencional para la IT en pacientes con vía aérea difícil | Baja | Fuerte |
| 14. | Se recomienda el uso de TET Parker Flex comparado con TET convencional para la IT con FB en población general | Moderada | Fuerte |
| 15. | Se sugiere el uso de TET Parker Flex comparado con TET convencional para la IT con FB y laringoscopia en población general para reducir complicaciones | Baja | Fuerte |
| Ventilación con mascarilla facial | |||
| 16. | Se recomienda la ventilación con mascarilla facial con triple maniobra modificada frente a la técnica CE para la población general | Baja | Fuerte |
| Acceso infraglótico invasivo | |||
| 17. | Se recomienda el uso de ultrasonografía sobre la palpación para identificar la membrana cricotiroidea | Baja | Fuerte |
| Monitorización del neumotaponamiento | |||
| 18. | Se sugiere la monitorización continua con manometría de la presión del neumotaponamiento | Baja | Fuerte |
| Extubación | |||
| 19. | Se recomienda la administración profiláctica de corticoides antes de la extubación en pacientes con alto riesgo de obstrucción de la VA | Moderada | Fuerte |
FB: fibrobroncoscopia; HFNO: oxigenoterapia nasal de alto flujo; ISR: Inducción de secuencia rápida; IT: intubación traqueal; LD: laringoscopia directa; NO DESAT: oxigenoterapia nasal durante los esfuerzos para asegurar un TET; SAHS: Síndrome de apneas-hipopneas del sueño; TET: tubo endotraqueal; VA: vía aérea; VL: videolaringoscopia; VNI: ventilación no invasiva.
Declaración de expertos derivada de los resultados del cuestionario Delphi| Núm. | Cuestión | % a favor [a favor; neutral; en contra] |
|---|---|---|
| Factores humanos | ||
| 1. | El número de intentos de cada plan de tratamiento no invasivo debe limitarse a tres | 88,6 [31; 2; 2] |
| 2. | El primer intento debe efectuarse en las condiciones a priori óptimas | 100 [35; 0; 0] |
| 3. | La técnica primaria más apropiada debe ser la que ofrece mayor garantía para alcanzar el éxito al primer intento | 94,3 [33; 1; 1] |
| 4. | Se recomienda disponer de ayudas cognitivas visuales para el manejo de las crisis emergentes | 97,1 [34; 1; 0] |
| 5. | Se recomienda disponer de un carro de vía aérea difícil estandarizado en las áreas donde se trata la VA | 100 [35; 0; 0] |
| 6. | Se recomienda usar listados de verificación (checklist) para reducir la incidencia del error humano, mejorar el tiempo de ejecución de tarea y reforzar la cultura de seguridad en el manejo de la VA | 100 [35; 0; 0] |
| 7. | Se recomienda el uso de modelos ergonómicos y de comunicación | 91,4 [32; 3; 0] |
| Evaluación y planificación preprocedimiento | ||
| 8. | Se recomienda la evaluación preprocedimiento en todo paciente que requiere un tratamiento de la VA | 100 [35; 0; 0] |
| 9. | La evaluación preprocedimiento de la VA debe ser multifactorial, estructurada y orientada a la detección de una VAD anatómica, fisiológica y contextual | 97,1 [34; 1; 0] |
| 10. | La exploración de la VA puede comenzar por la detección de predictores de dificultad o fallo para el plan primario y posteriormente para los 3 planes alternativos | 97,1 [34; 1; 0] |
| 11. | Los modelos multivariantes podrían tener una mayor capacidad de predicción | 97,1 [34; 1; 0] |
| 12. | La toma de decisiones debe ser individualizada según paciente, operador, contexto y tiempo | 97,1 [34; 1; 0] |
| 13. | Es necesaria la restricción de la ingesta de alimentos y líquidos siguiendo las pautas de ayuno preoperatorio | 97,1 [34; 1; 0] |
| 14. | La presencia de estómago lleno indica que la VA debe protegerse con una IT | 88,6 [31; 2; 2] |
| Preparación | ||
| 15. | La forma de onda de capnografía debe estar disponible en todas las localizaciones donde se trata la VA para testar el éxito de cualquiera de los 4 planes empleados | 97,1 [34; 1; 0] |
| Opciones básicas para el manejo de la vía aérea difícil | ||
| 16. | Antes de cada procedimiento debe evaluarse la pertinencia del tratamiento y realizar un análisis riesgo beneficio | 97,1 [34; 1; 0] |
| 17. | Se recomienda un tratamiento con paciente despierto cuando existe un grado alto de dificultad o imposibilidad de IT, predictores de dificultad combinados o alteraciones fisiológicas y condiciones contextuales negativas | 82,9 [29; 5; 1] |
| 18. | Se sugiere la inducción de anestesia general con preservación de la ventilación espontánea en aquellas situaciones que hacen recomendable un tratamiento con paciente despierto, pero la anestesia general es inevitable por falta de cooperación o urgencia y no presenta predictores fisiológicos ni contextuales de dificultad ni patología obstructiva | 91,4 [32; 2; 1] |
| 19. | Cuando existan predictores de dificultad de VA fisiológicos o contextuales se podrá valorar el beneficio del aplazamiento si supera el riesgo de proceder al tratamiento, o valorar la posibilidad de establecer estrategias anestésicas alternativas | 85,7 [30; 5; 0] |
| Vía aérea difícil conocida o prevista | ||
| 20. | El tratamiento con el paciente despierto es la opción de elección para asegurar una VAD conocida o prevista | 85,7 [30; 4; 1] |
| 21. | Se recomienda la oxigenoterapia nasal de alto flujo frente a las cánulas convencionales de bajo flujo | 91,4 [32; 3; 0] |
| 22. | La VNI con mascarilla endoscópica podría tener un papel en la IT del paciente crítico con hipoxemia | 82,9[29; 6; 0] |
| 23. | Se recomienda la premedicación con un antisialogogo para optimizar la eficacia del anestésico local y el campo de visión siendo el glicopirrolato de elección | 80 [28; 5; 2] |
| 24. | La sedación es un elemento opcional complementario a una adecuada anestesia tópica en el TVAPD | 88,6 [31; 2; 2] |
| 25. | Los objetivos de la sedación consciente para el tratamiento de la VA con paciente despierto son amnesia efectiva, satisfacción del paciente y analgesia para reducir reflejos tusígeno, nauseoso y hemodinámicos, preservando la permeabilidad de la VA, la ventilación espontánea y los reflejos laríngeos protectores | 94,3 [33; 2; 0] |
| 26. | Si la técnica primaria seleccionada (FB o VL) fracasa debe emplearse la técnica alternativa | 80 [28; 6; 1] |
| 27. | Un tercer intento puede beneficiarse de un abordaje multimodal (VL + FB) | 100 [35; 0; 0] |
| 28. | La combinación de un DEG de IT y FB puede ser útil como técnica de rescate para mantener la oxigenación, la permeabilidad de la VA y realizar una IT a través de este | 100 [35; 0; 0] |
| 29. | Se recomienda un TET de menor calibre al habitual con la VL y FB | 85,7 [30; 4; 1] |
| 30. | Se recomienda disminuir la diferencia entre el diámetro externo del FB y el diámetro interno del TET para facilitar la IT con FB | 85,7 [30; 3; 2] |
| 31. | No se recomiendan los TET de PVC estándar en la IT con FB por tener más probabilidad de impactar en las estructuras glóticas | 71,9 [23; 4; 5] |
| 32. | Tras la confirmación visual de la IT se recomienda inducir la anestesia general tras el establecimiento del neumotaponamiento y la confirmación capnográfica de la IT | 94,3 [33; 2; 0] |
| 33. | Las técnicas y abordajes alternativos deben ser planificados con anticipación y aplicarse sin demora tras el fallo de los primarios | 100 [35; 0; 0] |
| 34. | Ante una alta probabilidad de fracaso de IT con paciente despierto, se recomienda preparar en paralelo al plan de tratamiento invasivo para realizar un AII en caso de obstrucción total | 88,6 [31; 4; 0] |
| 35. | Se recomienda la traqueotomía con paciente despierto bajo anestesia local en presencia de compromiso crítico preexistente de la VA | 82,9[29; 6; 0] |
| 36. | La cricotirotomía con paciente despierto sería la técnica más indicada ante un compromiso crítico emergente | 91,4 [32; 3; 0] |
| 37. | La ECMO bajo anestesia local en el paciente despierto puede ser la opción más segura cuando se prevé la imposibilidad de ejecución, el fracaso o la ineficacia de los 4 planes convencionales con riesgo de obstrucción completa de la VA | 90,6 [29; 1; 2] |
| Vía aérea difícil no prevista | ||
| Oxigenación periprocedimiento | ||
| 38. | El HFNO debe considerarse como técnica de preoxigenación de primera línea para pacientes con hipoxemia leve (PaO2/FiO2 >200 mmHg), mientras que la VNI es la técnica de elección en aquellos con hipoxemia severa (PaO2/FiO2 ≤200 mmHg) | 87,5 [28; 3; 1] |
| 39. | La preoxigenación con VNI + HFNO y la oxigenación apneica con HFNO debe ser una opción prioritaria para los pacientes críticamente enfermos durante la IT | 85,7 [30; 4; 1] |
| Inducción de secuencia rápida | ||
| 40. | La ISR es la técnica recomendada cuando existe un riesgo considerable de aspiración en una VA sin predictores de dificultad | 97,1 [34; 1; 0] |
| 41. | Se recomienda usar ISR con o sin maniobra de Sellick en todas las IT de emergencia | 84,4 [27; 1; 4] |
| 42. | Para la preparación segura de la ISR se sugiere el uso de checklist | 97,1 [34; 1; 0] |
| 43. | Se sugiere la premedicación con antiácido no particulado inmediatamente antes de la inducción y un antagonista del receptor H2 40-60 min antes o un inhibidor de la bomba de protones para aumentar el pH y reducir el volumen del contenido gástrico en pacientes con alto riesgo de aspiración | 82,9[29; 5; 1] |
| 44. | El tratamiento con sonda nasogástrica debe ser individualizado | 88,6 [31; 4; 0] |
| 45. | Ante una posible regurgitación debe garantizarse la disponibilidad de dispositivos de succión de alta eficiencia con sondas de gran calibre multiorificio | 100 [35; 0; 0] |
| 46. | Se recomienda una posición con cabeza elevada 20-30° para prevenir la regurgitación pasiva y, en caso de producirse, la posición de Trendelenburg, girar la cabeza hacia un lado y aspirar la orofaringe y la tráquea antes de iniciar la ventilación con presión positiva | 94,3 [33; 2; 0] |
| 47. | La elección del hipnótico así como la dosis y la velocidad de administración debe ser individualizada | 91,4 [32; 3; 0] |
| 48. | Se sugiere la realización de una inducción de secuencia retardada en enfermos agitados y no colaboradores para realizar una preoxigenación adecuada | 71,9 [23; 3; 6] |
| 49. | No se puede recomendar el uso rutinario de la presión cricotiroidea | 81,3 [26; 2; 4] |
| 50. | Se puede aplicar una «ISR modificada» en pacientes con alto riesgo de hipoxia no candidatos a un TVAPD | 85,7 [30; 5; 0] |
| Intubación traqueal | ||
| 51. | Los dispositivos con pala estándar tipo Macintosh (permite laringoscopia directa e indirecta) son los apropiados para el tratamiento de la VA sin predictores de dificultad, mientras que aquellos con pala hiperangulada (sin o con canal guía) son los indicados para la VAD conocida o prevista | 94,3 [33; 1; 1] |
| 52. | Se recomienda la disponibilidad de un introductor en toda localización donde se trata la VA | 97,1 [34; 1; 0] |
| 53. | La ausencia de registro capnográfico (grado 3 de ventilación) indica una IT fallida hasta que se demuestre lo contrario | 80 [28; 6; 1] |
| 54. | La monitorización de la onda de capnografía durante el mantenimiento de la ventilación mecánica es altamente recomendable en todas las ubicaciones | 100 [35; 0; 0] |
| Ventilación con dispositivo extraglótico | ||
| 55. | Debe procederse sin demora a la inserción de un DEG para preservar la oxigenación alveolar ante una IT difícil o fallida | 85,7 [30; 3; 2] |
| 56. | Se recomienda la disponibilidad inmediata de un DEG2G, así como poseer la competencia necesaria para su uso en todas las localizaciones donde se trata la VA | 100 [35; 0; 0] |
| 57. | Durante la inserción de un DEG debe liberarse la presión cricoidea en caso de estar siendo utilizada | 80 [28; 5; 2] |
| 58. | La rotación de 90°, la tracción mandibular y el uso de LD o VL (de elección) con la técnica «insertar-detectar-corregir sobre la marcha» aumentan la eficacia y seguridad del DEG al facilitar la inserción, incrementan la tasa de éxitos al primer intento reduciendo los traumatismos a nivel faríngeo | 82,9 [29; 4; 2] |
| 59. | Puede optarse por la IT guiada por FB a través del DEG si la situación es estable, bajo un BNM adecuado y si el operador tiene la competencia necesaria para la técnica | 97,1 [34; 1; 0] |
| Ventilación con mascarilla facial | ||
| 60. | Para la VMF se recomienda utilizar de inicio la técnica óptima (triple maniobra de hiperextensión cervical, desplazamiento mandibular anterior y apertura bucal, colocación de cánula oro o nasofaríngea y técnica VE a dos manos, en un paciente con posicionamiento óptimo y BNM intenso) | 80 [28; 3; 4] |
| 61. | La declaración de VMF fallida implica la transición inmediata a VDEG | 85,7 [30; 2; 3] |
| Acceso infraglótico invasivo | ||
| 62. | El fracaso de los 3 planes no invasivos (primario y de rescate), independientemente del valor de SpO2, exige la verbalización de la necesidad y posterior realización de un AII | 90,6 [29; 0; 3] |
| 63. | La cricotirotomía es la técnica de elección en una situación NINO | 91,4 [32; 2; 1] |
| 64. | Para la cricotirotomía se recomienda la técnica quirúrgica de bisturí-introductor-tubo | 91,4 [32; 2; 1] |
| 65. | La realización de un AII debe ser factible en cualquier lugar donde se trata la VA | 100 [35; 0; 0] |
| 66. | La cricotirotomía de emergencia debe convertirse a un TET o una traqueotomía ya que no hay evidencia suficiente como tratamiento a largo plazo | 85,7 [30; 3; 2] |
| 67. | El fallo de una cricotirotomía para asegurar la VA hace recomendable la realización de una traqueotomía por un operador experto | 94,3 [33; 1; 1] |
| 68. | Todo profesional que trata la VA debe adquirir y mantener la competencia necesaria para realizar una cricotirotomía quirúrgica o percutánea con técnica de Seldinger | 100 [35; 0; 0] |
| Monitorización del neumotaponamiento | ||
| 69. | El neumotaponamiento debe establecerse con la mínima presión necesaria para garantizar un sellado efectivo y seguro. La presión debe permanecer entre 20-30 cm H2O en el caso de TET y cánulas de traqueotomía y cricotirotomía, y <60 cm H2O para los DEG | 94,3 [33; 1; 1] |
| Extubación | ||
| 70. | Toda reintubación puede considerarse potencialmente difícil ya que su manejo implica una complejidad adicional | 97,1 [34; 1; 0] |
| 71. | El test de fugas, preferentemente la evaluación cuantitativa, la evaluación ecográfica y la visualización laríngea con VL o FB pueden facilitar la toma de decisiones | 97,1 [34; 1; 0] |
| 72. | La extubación con paciente despierto y uso de técnicas avanzadas es el método más adecuado para la VAD | 94,3 [33; 2; 0] |
| 73. | La capnografía debe estar disponible en las unidades de recuperación y usarse en casos de alto riesgo | 97,1 [34; 1; 0] |
| Documentación | ||
| 74. | La historia de fracaso en procedimientos previos es el predictor más preciso de fallo en posteriores tratamientos | 97,1 [34; 1; 0] |
| Gestión en el ámbito de la vía aérea | ||
| 75. | Se recomienda la asignación de un líder en VA en cada institución | 100 [35; 0; 0] |
| Docencia y entrenamiento | ||
| 76. | La adquisición de competencias debe ser gradual, mediante una fase cognitiva, simulación y capacitación clínica con resolución de problemas hasta completar la curva de aprendizaje, con evaluación y feedback del instructor en cada fase | 100 [35; 0; 0] |
| 77. | Se requieren una formación continua y un entrenamiento regular para el desarrollo de nuevas habilidades o técnicas y el mantenimiento de competencias, preferentemente con una periodicidad anual | 97,1 [34; 1; 0] |
AII: Acceso infraglótico invasivo; BNM: bloqueo neuromuscular; DEG: dispositivo extraglótico; DEG2G: dispositivo extraglótico de segunda generación; ECMO: Oxigenación por membrana extracorpórea; FB: fibrobroncoscopia; FiO2: fracción inspiratoria de oxígeno; HFNO: oxigenoterapia nasal de alto flujo; ISR: Inducción de secuencia rápida; IT: intubación traqueal; LD: laringoscopia directa; NINO: Situación no intubable-no oxigenable; PaO2: presión parcial arterial de oxígeno; PVC: cloruro de polivinilo; SpO2: Saturación periférica de oxígeno; TET: tubo endotraqueal; TVAPD: tratamiento de la VA con paciente despierto; VA: vía aérea; VAD: vía aérea difícil; VDEG: Ventilación con dispositivo extraglótico; VL: videolaringoscopia; VMF: Ventilación con mascarilla facial; VNI: ventilación no invasiva.
Contribución de los autores- •
Manuel Á. Gómez-Ríos: redacción del manuscrito, elaboración de todas las ayudas cognitivas y material gráfico, tablas y anexos, revisión bibliográfica, lectura crítica, niveles de evidencia, revisión final del documento.
- •
José Alfonso Sastre: Borrador secciones ISR, DEG y checklist, tablas de factores de riesgo, modelos de documentos de información, revisión bibliográfica, lectura crítica, niveles de evidencia, revisión final del documento.
- •
Xavier Onrubia-Fuertes: contribución AII, Algoritmo de intubación traqueal difícil no prevista, revisión bibliográfica, revisión final del documento.
- •
Teresa López: Borrador secciones DEG y ECMO, revisión bibliográfica, lectura crítica, niveles de evidencia, revisión final del documento.
- •
Alfredo Abad-Gurumeta: revisión bibliográfica, lectura crítica, niveles de evidencia, revisión final del documento.
- •
Rubén Casans-Francés: revisión bibliográfica, lectura crítica, revisión final del documento.
- •
David Gómez-Ríos: revisión bibliográfica, lectura crítica, revisión final del documento.
- •
José Carlos Garzón: revisión bibliográfica, lectura crítica, revisión final del documento.
- •
Vicente Martínez-Pons: Algoritmo de intubación traqueal difícil no prevista, revisión bibliográfica, revisión final del documento.
- •
Marta Casalderrey-Rivas: revisión bibliográfica, lectura crítica, revisión final del documento.
- •
Miguel Ángel Fernández-Vaquero: Algoritmo de intubación traqueal difícil no prevista, revisión bibliográfica y lectura crítica dirigida a predictores y evaluación de la VA, revisión final del documento.
- •
Eugenio Martínez-Hurtado: Algoritmo de intubación traqueal difícil no prevista, revisión final del documento.
- •
Ricardo Martín-Larrauri: Algoritmo de intubación traqueal difícil no prevista, revisión final del documento.
- •
Laura Reviriego-Agudo: Algoritmo de intubación traqueal difícil no prevista, revisión bibliográfica, revisión final del documento.
- •
Uxía Gutierrez-Couto: Estrategias de búsqueda bibliográfica.
- •
Javier García-Fernández: lectura crítica, revisión final del documento.
- •
Alfredo Serrano Moraza: sección medio prehospitalario, revisión bibliográfica, lectura crítica, revisión final del documento.
- •
Luis Jesús Rodríguez Martín: sección medio prehospitalario, revisión final del documento.
- •
Carmen Camacho Leis: sección medio prehospitalario, revisión final del documento.
- •
Salvador Espinosa Ramírez: sección medio prehospitalario, revisión final del documento.
- •
José Manuel Fandiño Orgeira: lectura crítica, revisión final del documento.
- •
Manuel José Vázquez Lima: lectura crítica, revisión final del documento.
- •
Miguel Mayo-Yáñez: contribución AII, revisión final del documento.
- •
Pablo Parente-Arias: contribución AII, revisión final del documento.
- •
Jon Alexander Sistiaga-Suárez: lectura crítica, revisión final del documento.
- •
Manuel Bernal-Sprekelsen: lectura crítica, revisión final del documento.
- •
Pedro Charco-Mora: Coordinación, Algoritmo de intubación traqueal difícil no prevista, borrador de opciones ergonómicas, borrador docencia y entrenamiento, revisión bibliográfica, lectura crítica, revisión final del documento
MAGR recibió honorarios por conferencias de Medtronic.
XOF recibió honorarios por conferencia y taller práctico de bloqueo neuromuscular de Merck Sharp & Dohme.
RCF recibió honorarios por conferencias de Fresenius Kabi.
AAG recibió honorarios por conferencias de Merck Sharp & Dohme y 3 M Edwards.
Panel de expertos DelphiManuel Á. Gómez-Ríos, José Alfonso Sastre, Xavier Onrubia-Fuertes, Teresa López, Alfredo Abad-Gurumeta, José Carlos Garzón, Vicente Martínez-Pons, Marta Casalderrey-Rivas, Miguel Ángel Fernández-Vaquero, Eugenio Martínez-Hurtado, Ricardo Martín-Larrauri, Laura Reviriego-Agudo, Javier García-Fernández, Pedro Charco-Mora, Raquel García Álvarez, Alfredo Panadero Sánchez, Alejandra Prieto Gundín, María Luisa Santos Marqués, David Domínguez García, Irma, María Barrio, Uxío García-Aldao, Aixa Espinosa, Carmen M. Holgado Pascual, Jesús Carazo Cordobés, Cristobal Añez Simón, Natividad Quesada Gimeno, Marina Gómez-Morán Quintana, Silvia Bermejo, Pilar Cabrerizo Torrente, Francisca Llobell, Roque J. Company Teuler, Teresa del Castillo Fdez de Betoño, Carlos González Perrino y Paola Hurtado.
Revisores externosJaideep Pandit, Luis Gaitini, Tomasz Gaszyński y Pavel Michalek
ColaboradoresSe puede consultar el listado de colaboradores en material suplementario.
Agradecemos a Sandra Tejero Muñoz por ser la ilustradora de la figura 5 de este documento de consenso.