INTRODUCCION
La tinea ungueum o tiña de las uñas u onicomicosis es más frecuente en las uñas de los piés siendo los agentes más importantes, Trichophyton mentagrophytes, T. rubrum, T. tonsurans, y, a veces, Microsporum y Epidermophyton. Es poco frecuente en los niños, pero lo es más en los varones que en las mujeres.
Las lesiones afectan el borde distal de la uña que pierde brillo, se opaca, aparecen estrías, se torna amarillenta, quebradiza y gruesa; no duele ni pica y determina una alteración estética manifiesta. Ocasionalmente afecta a las uñas de las manos.
Las infecciones de la piel y de las uñas se diagnostican en forma directa mediante la disolución en KOH al 10 % del material obtenido por el raspado de la piel o de las uñas y la búsqueda de hifas hialinas, ramificadas y tabicadas entre las células córneas. Estas muestras pueden cultivarse ulteriormente en agar-Sabouraud para su más certera identificación1-13.
La pedicuría, y por extensión la manicuría, son profesiones que tratan habitualmente de modificar alteraciones estructurales o estéticas de las uñas. La tecnología ha provisto una serie de aparatos que facilitan el raspado de dichas uñas para mejorar diversas situaciones clínicas que aquejan a ciertos pacientes. El empleo de pequeños tornos de alta velocidad genera una nube de "polvillo ungueal" que, además de la queratina, puede propagar micropartículas micóticas provenientes de las uñas parasitadas por alguna de las especies de dermatofitos señaladas con antelación14-15.
En podólogos atópicos se puede generar así una nueva forma de enfermedad profesional basada en un mecanismo inmunopatológico desencadenado por la inhalación repetitiva de un determinado antígeno del habitat.
En el presente trabajo, se exponen los datos obtenidos en una pequeña población de podólogos constitucionalmente alérgicos que elaboraron una respuesta inmune específica a los antígenos de Trichophyton rubrum (Tr) (Fungi Imperfecti, clase Deuteromycete, subclase Hyphomycete, orden Moniliales, familia Moniliaceae, género Trichophyton) aislado de las uñas de algunos pacientes y que experimentaban empeoramiento sintomático después de las sesiones de raspado e inhalación del material.
Fue seleccionado un grupo control de podólogos no alérgicos y sometidos al mismo ambiente que no evidenciaron empeoramiento sintomático después de las sesiones laborales.
Asimismo, se desarrolló un proyecto experimental en cobayos sometidos a la inhalación crónica de los antígenos de Tr para valorar la respuesta inmunopatológica en estos animales dadas las limitaciones éticas para realizar pruebas en los pacientes afectados.
MATERIAL Y MÉTODO
Pacientes
Para el grupo experimental, se seleccionaron 7 podólogos, varones con edades comprendidas entre los 28 y 42 años, con antecedentes familiares y personales de atopía con reactividad a varios aero-alergenos y que padecían de rinitis perenne y de asma bronquial según los criterios de la American Thoracic Society, y que referían empeoramiento sintomático franco después de sus actividades profesionales.
No obstante emplear mascarillas o barbijos adecuados al realizar el pulido de las uñas de los piés, estos podólogos atribuían al "polvillo ungueal" su empeoramiento sintomático que, por otra parte, se aliviaba espontáneamente los fines de semana o en los períodos de vacaciones cuando interrumpían sus maniobras profesionales específicas. Además incrementaban el consumo de sus fármacos habituales, tanto para la rinitis como para sus episodios de broncoespasmo, en ausencia de infecciones nasosinusales o bronquiales evidentes.
Por su parte, fue seleccionado un grupo control de otros 7 podólogos, 6 varones y una mujer, con edades comprendidas entre los 25 y los 39 años, que carecían de antecedentes familiares y/o personales de rinitis perenne y/o asma bronquial, con pruebas cutáneas negativas a los alergenos convencionales, y que no experimentaban empeoramiento sintomático post-exposición al "polvillo" del mismo ambiente laboral que los atópicos.
Estos últimos no padecían de ninguna otra enfermedad respiratoria ni estaban consumiendo medicación antihistamínica o broncodilatadora alguna. Tan sólo señalaron sequedad de boca y ligeras molestias nasales como prurito e hidrorrea ocasional que no requerían medicación sintomática y que eran tolerados a lo largo de la jornada laboral.
Ambos grupos de podólogos fueron valorados micológicamente para certificar si eran o no portadores de una infección cutánea que fuera excluyente.
Antígeno
Se tomaron muestras del "polvillo ungueal" durante los 5 días de la semana laboral realizándose una observación microscópica en fresco, así como, el cultivo en agar-Sabouraud. Una vez obtenido el crecimiento de las colonias se confeccionó un extracto alergénico de acuerdo con la técnica de Frugoni y Hansen que se utilizó en las testificaciones cutáneas, en el RAST- alergeno- específico, en la doble difusión en agar de Ouchterlony y en el test de Ovary-Bier16. Se determinó la concentración proteica del extracto mediante la técnica de Bradford con el propósito de adecuarla para las pruebas cutáneas y la confección de la fase sólida del RAST-alergeno- específico.
Pruebas cutáneas
El extracto de Tr fue esterilizado por un filtro Millipore de 0,22 μy cada paciente recibió inoculaciones intradérmicas en la piel de la cara externa del antebrazo con 0,025 ml del antígeno en una concentración aproximada de 10 mcg de proteína pura para la lectura inmediata (IgE dependiente) y con 0,10 ml (40 mcg) del mismo antígeno para la lectura tardía de 48 hs (linfocito-macrófago dependiente) en el otro antebrazo. Los controles positivo y negativo de las pruebas inmediatas fueron una solución de histamina 1/1000 y otra de solución fisiológica estéril de pH 7,2.
Para las pruebas inmediatas que se leyeron a los 20 minutos se empleó la siguiente escala: sin reacción = 0; entre 1 y 4 mm = 1 + ; entre 5 y 9 mm: 2 + ; entre 10 y 14 mm: 3 + y más de 15 mm = 4 + de eritema- pápula, mientras que para las pruebas tardías leídas a las 48 hs, se valoró el tamaño de la induración producida y medida en milímetros considerándose de significación por encima de los 10 mm.
Radioinmunoensayos
La IgE sérica total se midió por el método del PRIST y se valoró en KU/L (Kilo Unidades / Litro) mientras que la IgE específica anti-Tr se hizo por la técnica del RAST y se midió en PRU/ml (Phadebas RAST Units por mililitro) con un umbral de 0.35 PRU/ml (antes clase 1).
El RAST- inhibición para valorar la especificidad de los anticuerpos IgE se desarrolló según el método de Gleich empleando el extracto de Tr para la inhibición total y los extractos no relacionados de Ambrosia tenuifolia, Lolium perenne y Dermatophagoides pteronyssinus como controles de inhibición parcial o nula17-20.
Doble difusión en agar de Ouchterlony
Los sueros de todos los pacientes se emplearon sin diluir y el antígeno de Tr se utilizó puro (13 mg/ml de proteína-Bradford), y diluído 1/5 y 1/10. Se realizó en cápsulas de Petri con lectura a los 7 días y se fotografiaron los resultados. Idéntico procedimiento se utilizó con los 24 sueros de los cobayos aerosolizados con Tr y con PBS empleando sin diluir los sueros y el antígeno18.
Prueba de la anafilaxia cutánea pasiva o test de Ovary-Bier
A cobayos vírgenes de todo tratamiento de 250-300 g de peso, se les inyectó en la piel rasurada del dorso 0,10 ml del suero problema concentrado y diluido 1/10 y 1/100. Simétricamente, en la otra mitad del dorso se inyectó igual volúmen y diluciones del suero normal de cobayo como control.
Los cobayos permanecieron en su habitat durante 24 horas, al cabo de las cuales se procedió a desencadenar la reacción. Luego de una fugaz anestesia con éter etílico en una campana de vidrio, cada animal fue inyectado por vía endovenosa en la safena de la pata posterior con una solución de 1 ml de azul de Evans al 2 % en PBS estéril más 0,50 ml del Tr concentrado mezclados en el momento de la inyección. El cobayo quedó en reposo por 30 minutos, y luego se dispuso su sacrificio con éter etílico. Se disecó la piel, se la aseguró por los bordes a una plancha de corcho y se valoró, por su cara interna, la presencia de manchas azules en los sitios de inyección de los sueros problema tomándose las fotos correspondientes19.
Animales de experimentación
24 cobayos adultos de 250-300 g de peso, vírgenes de todo tratamiento fueron aerosolizados durante 12 semanas (84 días) con el extracto de Tr. Cada grupo de 6 animales fue colocado en una cámara de vidrio de 6.000 cm3 que se conectaba a un nebulizador ultrasónico que aerosolizaba en partículas de 3 μdurante 30 minutos los 10 ml de una solución del antígeno compuesta por 1 ml del concentrado (13 mg) más 9 ml de PBS esterilizados por Millipore de 0.22 μ.
El grupo control de cobayos fue aerosolizado durante igual tiempo con 10 ml de PBS estéril.
Semanalmente, una hora después de finalizada la aerosolización, un grupo de 2 animales fue anestesiado, sangrado a blanco y extraídos sus órganos para el estudio histopatológico y fraccionados los sueros y guardados en tubos a -20 °C. Idéntico procedimiento se desarrolló con los cobayos del grupo control.
Histopatología
Se realizó sobre cortes de tejidos (pulmón, riñón, bazo e hígado) obtenidos de los cobayos experimentales y de los controles. Los órganos se fijaron en formol al 10 % luego de separar una parte de cada uno de ellos para congelación.
Cortes de un espesor de 3 μ se montaron en parafina y se colorearon con hematoxilina-eosina, PAS y azul de toluidina al 1 %.
Los cortes por congelación se incubaron con anticuerpos monoclonales anti-CD4, anti-CD8, anti-CD19 y anti-CD45 (antígeno común leucocitario) todos ellos diluidos al 1/200. (Sigma Chemical Co.), empleando como sistema revelador el peroxidasa-anti-peroxidasa. Para neutralizar cualquier actividad de peroxidasa endógena, los cortes por congelación se incubaron con H2O2/metanol al 1 % durante 30 minutos; se lavaron con agua destilada y PBS y luego se volvieron a incubar con suero de caballo normal al 1 % durante 15 minutos para bloquear cualquier reactividad inespecífica.
La evidencia histopatológica de una alveolitis alérgica extrínseca se basó en el hallazgo del trípode constituído por la bronquiolitis celular, los infiltrados intersticiales y los granulomas solitarios no caseosos. También se valoró la presencia de células gigantes multinucleadas, de células espumosas intraalveolares, de neumonía organizada, de bronquiolitis obliterante y de fibrosis intersticial, siendo así clasificada la intensidad de la inflamación desde 1 + hasta 5 + , tal como se publicó oportunamente. Se tomaron microfotografías con un fotomicroscopio Unic con aumentos de 100x , 400x y 1000x con una película Kodak-color de 100 Asa.
RESULTADOS
Pruebas cutáneas
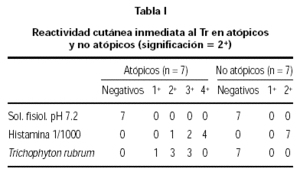
Los atópicos evidenciaron reactividad inmediata al Tr en 6/7 de ellos mientras que 5/7 exhibieron respuesta tardía con induración $ 10 mm. Los controles no experimentaron ninguna reactividad inmediata y sólo 3 podólogos mostraron una induración ≥ 10 mm (tabla I).
Radioinmunoensayos
Las IgE séricas totales (PRIST) del grupo atópico se ubicaron entre 140 y 320 KU/L (promedio de 145 KU/L con un DE ± 90 KU/L) mientras que el grupo no atópico evidenció valores entre 10 y 50 KU/L (promedio de 25 KU/L con un DE ± 15 KU/L) y con una p entre ambas poblaciones de 0,01.
Las IgE séricas específicas anti-Tr (RAST) del grupo atópico mostraron niveles superiores a 0.35 PRU/ml en 6 casos mientras que el grupo control no atópico no mostró ninguna IgE- anti- Tr ≥ 0,35 PRU/ml.
El RAST- inhibición mostró un bloqueo del 90 % con el Tr al incubar los sueros de los atópicos; al emplear Lolium perenne, Ambrosia tenuifolia y Dermatophagoides pteronyssinus dicha inhibición nunca fue ≥ 30 %.
Doble difusión en agar de Ouchterlony
Sólo 3 sueros atópicos poseían precipitinas mientras que entre los no atópicos sólo se detectó una positividad. Los sueros de los cobayos poseían precipitinas a partir de la 8.ª semana hasta la 12.ª semana siendo negativas en el grupo control.
Anafilaxia cutánea pasiva o prueba de Ovary-Bier
Se demostraron anticuerpos citofilicos desde la 10.ª semana en el grupo de cobayos aerosolizados con Tr no así en el grupo control.
Histopatología
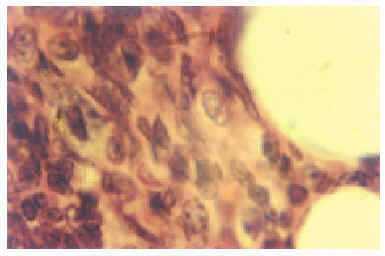
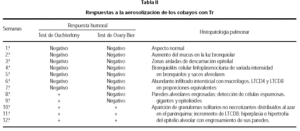
No se observaron lesiones en los pulmones, riñones, bazo e hígado de los animales controles aerosolizados con PBS (tabla II).
En el grupo experimental, tampoco se observaron cambios pulmonares durante las 2 primeras semanas de aerosolización; no obstante, el epitelio permaneció intacto con escaso exudado en la luz bronquiolar, y, a partir de la 3.ª semana se observó una bronquiolitis celular con predominio linfoplasmocitario.
El infiltrado intersticial varió desde moderado hasta denso (2 +) con engrosamiento de las paredes alveolares incrementándose desde la 6.ª hasta la 9.ª semanas con un equilibrio entre los LTCD4 + y los LTCD8 + y una menor cantidad de LB-CD19 +.
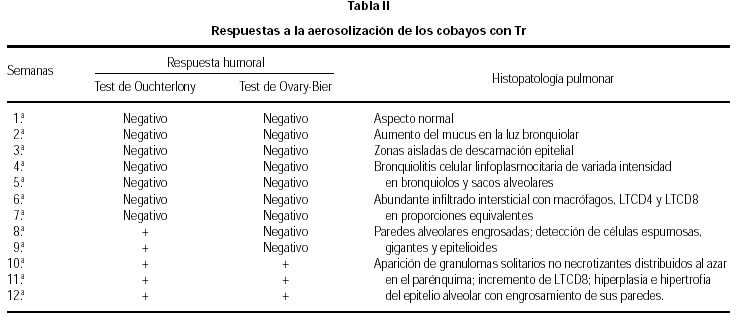
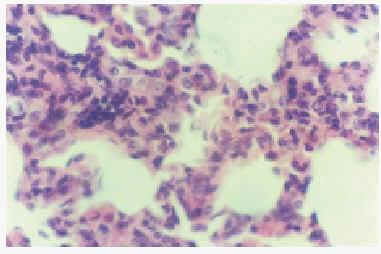
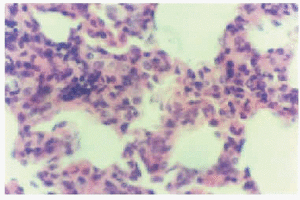
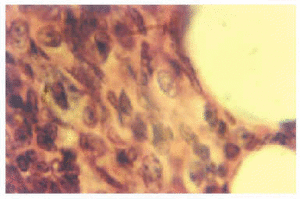
Desde la 10.ª semana hasta el final del experimento, las lesiones pulmonares empeoraron progresivamente con infiltrados ricos en LTCD8 + y la aparición de los granulomas solitarios no caseosos (3 + y 4 +) (figs. 1 y 2).
Figura 1.--Se observan alvéolos y tabiques pulmonares infiltrados por células mononucleadas que alteran su estructura. HE, x 400 (12.ª semana).
Figura 2.--Intenso infiltrado mononuclear del saco y tabique alveolar con células espumosas (foamy). HE. x 1.000 (12.ª semana).
El anti-CD45 fue positivo alrededor de los granulomas solitarios y de los infiltrados que engrosaron las paredes alveolares y bronquiolares.
El azul de toluidina no puso de manifiesto la presencia de células metacromáticas (mastocitos) tanto en los pulmones del grupo experimental como del control.
La técnica del PAS evidenció un engrosamiento de las membranas basales, especialmente, en los pulmones y en los riñones.
DISCUSION
El empeoramiento sintomático de podólogos atópicos que sufrían de rinitis perenne y de asma bronquial podría ser atribuido a numerosas causas tanto alergeno dependientes como irritativas no específicas.
La coincidencia del empeoramiento con una actividad profesional determinada, y por el contrario, el mejoramiento llamativo durante los fines de semana y las vacaciones nos indujo a pensar que pudiera existir una relación causa-efecto entre ambos hechos.
Por ello es que además de valorar la incidencia de los aero-alergenos clásicos (v.g. ácaros, blátidos, hongos anemófilos y pólenes) pareció de interés analizar el comportamiento de posibles alergenos del habitat laboral de los afectados.
Se tomaron muestras del "polvillo ungueal" inculpado por los enfermos y se valoró la presencia de hongos en dicho material teniendo en cuenta la participación de los mismos en las neumonitis por hipersensibilidad y en la rinitis y el asma alérgicas.
Al detectar crecimiento micótico en los medios de cultivo e identificarse a un dermatofito como el Tr como contaminante del "polvillo ungueal" se decidió valorar la incidencia de este hallazgo en la respuesta inmune de los pacientes.
Al diagnosticar in vivo e in vitro la presencia de una IgE específica anti-Tr en el grupo atópico sintomático (6 + /7) se asumió que ella podría jugar un papel en el empeoramiento sintomático de los pacientes mientras que el grupo control no atópico no reveló ninguna reactividad reagino-dependiente.
Se probó también que las precipitinas-IgG están presentes en casi el 50 % de la escasa población estudiada (3 + /7) lo cual permitiría sospechar la posible coexistencia de un cuadro de neumonitis por hipersensibilidad que modificaría la presunción diagnóstica inicial de rinitis/asma alérgicas mientras que el grupo no atópico tan sólo reveló un caso con anticuerpos precipitantes.
Ante esta situación y evaluando las limitaciones éticas y metodológicas para llevar adelante las pruebas desencadenantes bronquiales (challenge) que posibilitarían obtener gráficos ilustrativos de la caída del VEF1 así como de células del BAL para analizar la activación de las mismas valorando su tipificación al igual que la producción de citocinas proinflamatorias pareció de interés realizar un modelo experimental en cobayos que emulara las condiciones inhalatorias de los pacientes y permitiera especular sobre su incidencia sobre el tejido pulmonar.
En este caso, se detectaron anticuerpos específicos precipitantes (IgG) y citofílicos (IgE) inducidos por la aerosolización crónica y diversos grados de lesión pulmonar con una rica citodinámica inmunológica e imágenes compatibles con una neumonitis por hipersensibilidad más que con un asma alérgico.
La relación entre hipersensibilidad a hongos anemófilos y síntomas respiratorios en sujetos atópicos está sólidamente documentada en la bibliografía internacional.
En el pasado hemos desarrollado algunos estudios al respecto resaltando los muy inteligentes aportes de los pioneros de la especialidad en la Argentina21-30.
Este podría ser el primer hallazgo documentado fehacientemente de hipersensibilidad IgE dependiente en podólogos atópicos a antígenos micóticos (Tr) adquiridos por su actividad profesional y no por infección propia y se podría constituir en una llamada de atención para una profesión que presenta riesgos con su práctica diaria, en especial, para los portadores de una predisposición genética atópica.
El escaso número de pacientes no permite concluir en forma estadísticamente satisfactoria la valoración realizada, pero se constituye en un hito para profundizar y ampliar el estudio de la reactividad inmunológica de los podólogos (y de las manicuristas) en el marco de su actividad y como una eventual enfermedad profesional de orígen inmunopatológico tanto para antígenos micóticos como para otros relacionados con la estructura ungueal y las sustancias químicas utilizadas. ¿Se está en presencia de una nueva entidad equivalente a la ABPA o aspergilosis broncopulmonar alérgica o a la CBPA o candidiasis broncoplumonar alérgica en portadores de haplotipos HLA diferentes y característicos para su enfermedad tal como se probó para los atópicos en los cromosomas 5, 6,11 y 12?. Estudios mejor planificados y más numerosos permitirán aclarar estas dudas.