Varón de 30 años con lesión por arma a blanca en muslo izquierdo 7 meses antes, con sangrado profuso en el momento de la lesión, tratado en el servicio de urgencias mediante compresión y puntos totales en piel; 15 días después presenta dolor a la deambulación que se atribuyó a una neuralgia postraumática y se prescribieron antineuríticos. Presenta aumento progresivo de volumen del tercio medio de la extremidad con dolor incapacitante, así como anestesia de región posterior de la pierna durante los 6 meses siguientes, por lo que acudió al servicio de urgencias, encontrando la pierna izquierda con masa no pulsátil en muslo adherida a planos profundos, no móvil, de 18×18cm, con 25cm, mayor en comparación con la pierna contralateral, red venosa colateral, frémito femoral, soplo en región inguinal y pulsos distales presentes con adecuada temperatura.
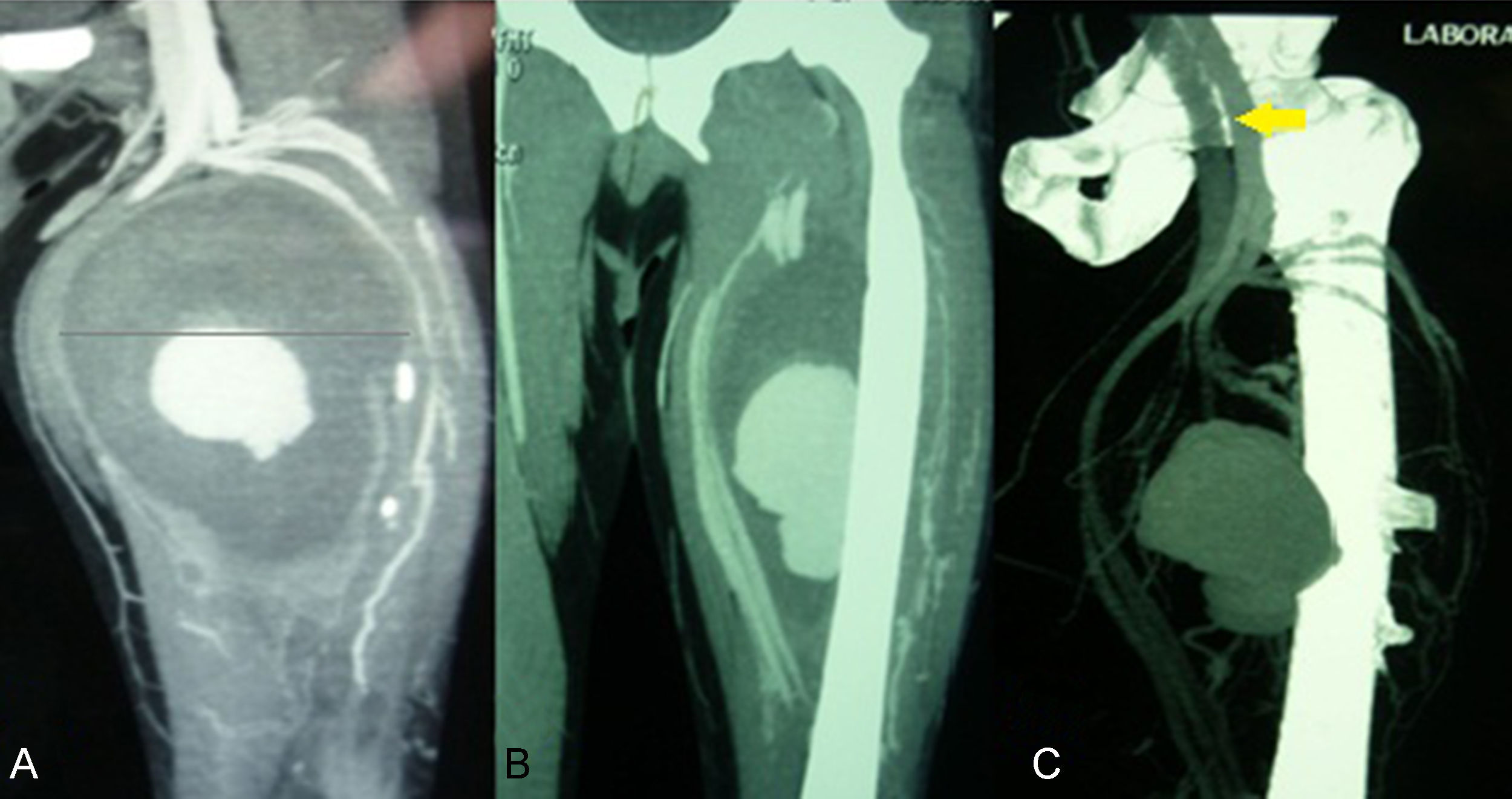
La angiotomografía mostró arteria femoral común y arteria femoral superficial con desplazamiento medial, secundario a tumoración de 15×13cm, la cual presenta en su interior reforzamiento de contraste de 8×6cm dependiente de tercio medio de arteria femoral profunda, fase venosa acelerada en vena femoral común, deformidad ósea y espícula del hueso integrada al saco del seudoaneurisma (fig. 1).
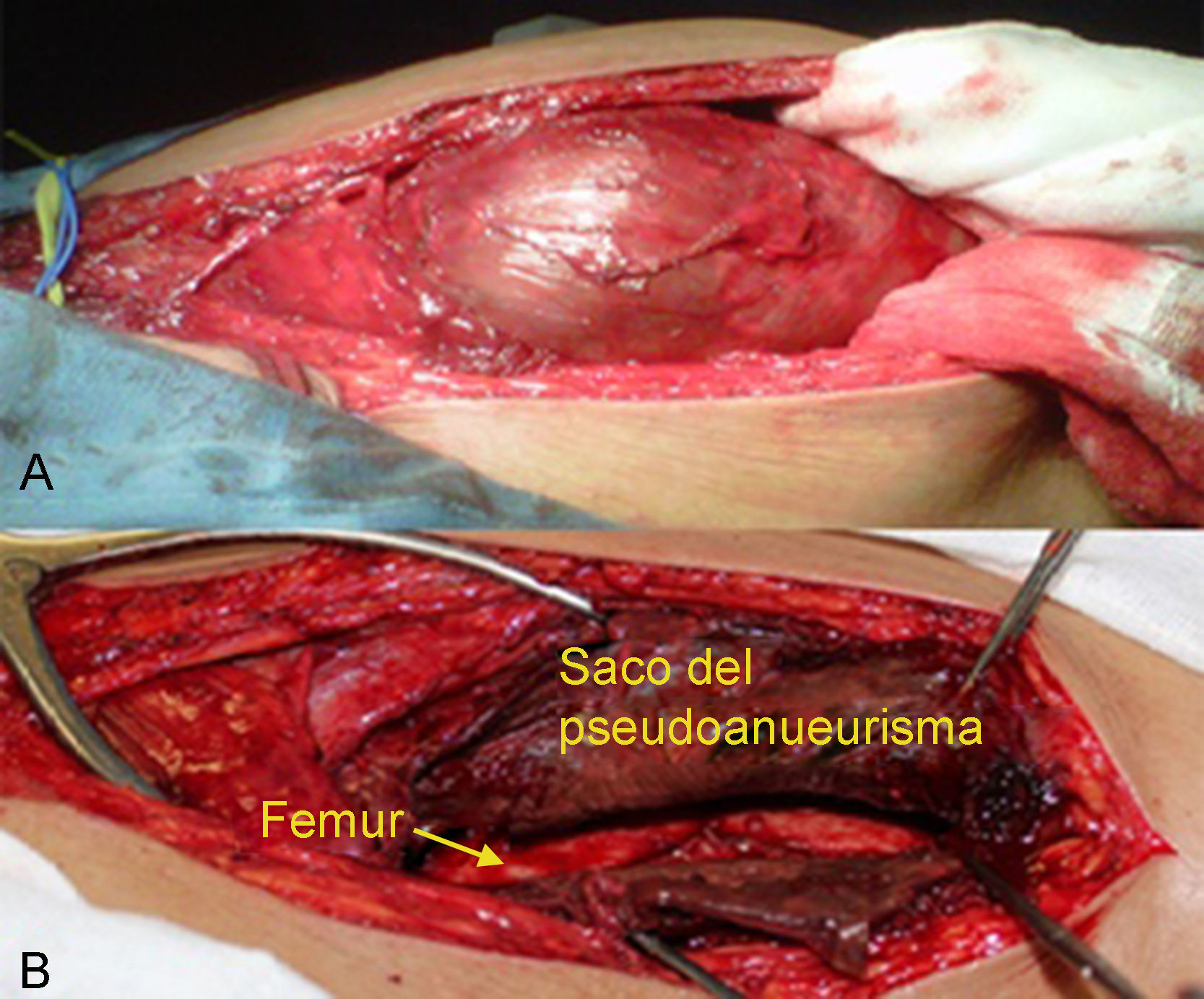
Se inició con el control de femoral común y femoral superficial, disecando primera y segunda rama de femoral profunda como control proximal, desde donde partía el saco del seudoaneurisma, por lo que se disecó directamente la masa desinsertando abductores, se abrió el saco con un sangrado aproximado de 1.500ml hasta localizar en su pared posterior, en tercio medio del fémur, junto a la línea áspera, 2 fístulas arteriovenosas (FAV) que fueron resecadas tras ligar proximal y distalmente vena y arteria femoral profunda (fig. 2).
Al paciente le fue dada el alta hospitalaria recuperando movilidad, sin dolor, con anestesia persistente de la región posterior de la pierna.
El tiempo de presentación de un seudanoaurisma postraumático es variable y depende del diámetro de la lesión arterial1,2. Cuando el daño arterial es considerable la afección puede presentarse casi simultáneamente, sin embargo, en las lesiones arteriales puntiformes puede retrasarse varios meses3.
Los datos clínicos comunes en esta enfermedad son el aumento de volumen de la extremidad, el dolor localizado, la anemia persistente, la afectación neurológica, la destrucción de tejidos circundantes y la isquemia distal4.
La FAV se produce por lesión concomitante de arteria y vena vecinas, comunicándose los flujos de mayor a menor presión. La comunicación puede ser única o múltiple y su tamaño y localización condicionarán su gravedad y repercusión hemodinámica5.
Generalmente se evidencian en la evolución a largo plazo. Entonces, se puede ver aumento considerable del calibre de la arteria y vena involucradas, debido a la hipertensión constante en el sitio de la FAV que puede producir un proceso degenerativo de las capas medias, tanto de la arteria como de la vena6.
Existen varias opciones para el manejo de los seudoaneurismas, siendo la compresión guiada por ecografía la más común. Esto se debe a la facilidad y accesibilidad del tratamiento, sin embargo esta opción se limita a lesiones superficiales. La inyección de trombina guiada por USG es segura y eficaz con éxito de un 93%, pero está contraindicada en los casos donde se documenta una fístula arteriovenosa por el riesgo de trombosis venosa profunda7.
La reparación quirúrgica sigue siendo el tratamiento de referencia en los seudoaneurismas de la arteria femoral profunda. Dentro de las indicaciones absolutas para su realización se encuentra inestabilidad cardiovascular, eminencia de rotura y lesiones mayores de 6cm. Este tratamiento está limitado a la adecuada función de la arteria femoral superficial; dado el caso, la forma más segura de tratamiento consiste en ligadura proximal y distal de la arteria lesionada8.
Concluimos que en caso de lesiones localizadas en la arteria femoral profunda es fundamental contar con adecuados estudios de imagen para la planeación quirúrgica ya que la reconstrucción de esta suele ser laboriosa. Se debe contar con un adecuado flujo de la arteria femoral superficial para ligar la arteria femoral profunda.
Debe sospecharse un seudoaneurisma en todo paciente con antecedente de traumatismo con aumento de volumen en la zona afectada, independientemente del tiempo transcurrido; la presencia de frémito en territorios contiguos a la lesión nos debe hacer pensar en una FAV concomitante.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.