La diabetes es una enfermedad con elevado riesgo cardiovascular. El objetivo fue evaluar la mortalidad intrahospitalaria y en el seguimiento a largo plazo de los pacientes diabéticos con infarto agudo de miocardio tratados con angioplastia primaria y determinar sus predictores.
Material y métodosSe incluyeron de forma retrospectiva 866 pacientes durante enero de 1993 y diciembre de 2013. Se evaluaron 100 sujetos con diagnóstico de diabetes. La mediana de seguimiento fue de 121 meses.
ResultadosDe los 100 pacientes diabéticos evaluados (11.56% del total), el 86% fueron hombres y el 50% tenían más de 50 años. El 76% estaba en Killip-Kimball 1 al ingreso y el 16% en Killip-Kimball 4. La localización más frecuente fue la anterior y el 65% presentaba lesión de 2 o más vasos coronarios.
Se observó una mortalidad intrahospitalaria del 15%, cuyo único predictor resultó el Killip-Kimball de ingreso.
La mortalidad alejada fue del 35%, y solamente la edad, el Killip-Kimball al ingreso y el uso de Inhibidores de la enzima convertidora de angiotensina resultaron variables con significación estadística. A diferencia de la población diabética, el Killip-Kimball al ingreso no se asoció significativamente a la mortalidad alejada en no diabéticos.
ConclusiónEsta población de pacientes diabéticos se caracterizó por ser más añosa y por presentar lesión de 2 o más vasos coronarios. El shock cardiogénico fue la única variable predictora independiente de mortalidad intrahospitalaria y, junto con la edad y el uso de inhibidores de la enzima convertidora de angiotensina, de mortalidad en el seguimiento a largo plazo.
Diabetes mellitus is one of the major risk factors for coronary artery disease. The aim of this study was to evaluate in-hospital mortality and during follow-up of diabetic patients with acute myocardial infarction treated with primary angioplasty and to determine its predictors.
Materials and methodsEight hundred and sixty six patients were retrospectively enrolled from January 1993 to December 2013. A hundred patients with a diagnosis of diabetes were evaluated. The median follow-up was 121 months in 90% of the population.
ResultsOf the 100 diabetic patients included (11.56%) 86% were male and 50% older than 70 years. Overall, 76% presented with a Killip-Kimball grade of 1 at admission and 16% presented with a Killip-Kimball 4. The most frequent location of myocardial infarction was anterior and 65% had 2 or more coronary vessel disease.
In-hospital mortality was 15%. The only independent variable significantly associated was the Killip-Kimball at admission.
Mortality during follow up was 35% and its independent predictors were: age, Killip-Kimball at admission and use of angiotensin-converting enzyme inhibitors Interestingly, in the non-diabetic group, Killip-kimball at admission failed to predict long-term mortality
ConclusionThis group of diabetic patients was older, and with a higher prevalence of 2 or more vessel disease. Cardiogenic shock on admission was the only independent predictor of in-hospital death and along with age and angiotensin-converting enzyme inhibitor use, an independent predictor of mortality during long term follow-up.
La diabetes mellitus (DM) es una enfermedad metabólica vinculada a un riesgo significativo de enfermedad micro- y macrovascular1,2 que está presente en el 20-30% de los pacientes con síndromes coronarios agudos y en el 15-20% de aquellos que requieren algún procedimiento de revascularización3.
Se describe en estos pacientes un estado hipercoagulable con mayor actividad plaquetaria y mayor capacidad de generación de fibrina, y una arteriopatía con placas con mayor contenido de macrófagos, enfermedad más difusa y calcificada, y escaso fenómeno de dilatación compensadora4.
Los pacientes con DM que presentan un síndrome coronario agudo con o sin supradesnivel ST tienen mayor riesgo de mortalidad a corto y largo plazo, así como mayor prevalencia de reinfarto e insuficiencia cardíaca5.
En pacientes diabéticos con infarto agudo de miocardio con elevación del ST (IAMcST) la angioplastia primaria (AP) es el tratamiento de elección6,7.
Evidencia previamente publicada ha demostrado que, en este contexto, la mortalidad inmediata y alejada es mayor que en sujetos no diabéticos8–10.
Poca evidencia evalúa aquellos predictores de mortalidad a corto y largo plazo en la población de pacientes diabéticos con IAMcST sometidos a AP en particular.
Materiales y métodosDiseño del estudio y selección de pacientesSe diseñó un estudio de tipo corte transversal retrospectivo y multicéntrico. El mismo fue llevado a cabo en 2 centros hospitalarios de la ciudad de Buenos Aires. Se recopilaron los datos de todos los pacientes con IAMcST sometidos a AP entre enero de 1993 y diciembre de 2013. Se utilizaron las bases de datos de los servicios de cardiología intervencionista de ambos centros, que son periódicamente actualizadas en forma prospectiva con los datos de seguimiento de los pacientes intervenidos. Aquellos datos faltantes fueron recolectados por medio de la búsqueda en las historias clínicas o a través de comunicación telefónica con el paciente.
Se incluyeron aquellos pacientes con diagnóstico de IAMcST tratados con AP. Se definieron los grupos primario y secundario de estudio con relación a si presentaban o no DM.
Se definió como pacientes con DM a aquellos sujetos con diagnóstico previo en tratamiento con hipoglucemiantes o antihiperglucemiantes orales o insulina. EL IAMcST fue definido por la presencia de síntomas de isquemia miocárdica con menos de 12h de evolución asociado a elevación del segmento ST en el punto J del electrocardiograma≥de 2mm en por lo menos 2 derivaciones contiguas o la presencia de nuevo o presuntamente nuevo bloqueo completo de la rama izquierda más liberación de biomarcadores de necrosis miocárdica.
Fueron excluidos aquellos sujetos con infarto agudo de miocardio de evolución superior a 12h, o aquellos que habían recibido tratamiento previo con fibrinolíticos, ya sea con o sin criterios de reperfusion.
Descripción del procedimientoLa angioplastia fue realizada a través de abordaje de las arterias femoral o radial con catéteres de 6 o 7 french. La anticoagulación se llevó a cabo con heparina intravenosa en dosis ajustadas para mantener un tiempo de coagulación activado mayor a 250seg; en los casos en que se planeó la utilización de abciximab la dosis inicial de heparina se redujo a 70UI/kg de peso. Guías, balones y catéteres de tromboaspiración se utilizaron según el criterio del operador. Los stents fueron impactados a alta presión según técnica; y a partir del año 2006 se utilizaron stents recubiertos siempre que estuvieron disponibles. La duración de la doble antiagregación plaquetaria fue a criterio del médico de cabecera con una fuerte recomendación de mantenerla durante 12 meses en los casos de utilización de stents recubiertos.
Variables evaluadas en seguimientoFueron evaluadas las siguientes variables relativas a la internación: edad, sexo, antecedentes de infarto previo, antecedentes de tabaquismo, dislipidemia, hipertensión arterial, cirugía de revascularización miocárdica previa, angioplastia previa, grado de Killip-Kimball (KK) al ingreso, localización del infarto, vaso responsable del evento, número de vasos con enfermedad aterosclerótica significativa (estenosis≥70%), score de Syntax, colocación de stent, uso de catéter de tromboaspiración, administración de inhibidores de la glucoproteína iib/iiia, flujo TIMI postangioplastia y mortalidad intrahospitalaria (MIH) periprocedimiento. Luego del egreso hospitalario, se realizaron los controles clínicos periódicos para determinar las siguientes variables en seguimiento, que conformaron nuestro objetivo primario: muerte en el seguimiento alejado (MS), reinfarto, requerimiento de cirugía de revascularización miocárdica, nueva angioplastia y accidente cerebrovascular.
Como objetivos secundarios, se compararon las MIH y MS de los sujetos diabéticos incluidos con respecto a aquellas de los pacientes no diabéticos de nuestra cohorte. De la misma forma, se estimaron las variables independientes asociadas a MIH y MS en sujetos no diabéticos para contrastarlas con los hallazgos en el grupo de diabéticos.
Análisis estadísticoA partir de las bases de datos analizadas, se realizó el análisis estadístico utilizando el programa Stata (Version 11.2, Statacorp, College Station, Texas, EE. UU.). Se describieron las variables categóricas como porcentajes y las variables numéricas como media con su desviación estándar o mediana con su rango intercuartílico 25-75%, según correspondiera. Se calcularon los odds ratio (OR) con su respectivos intervalos de confianza del 95%.
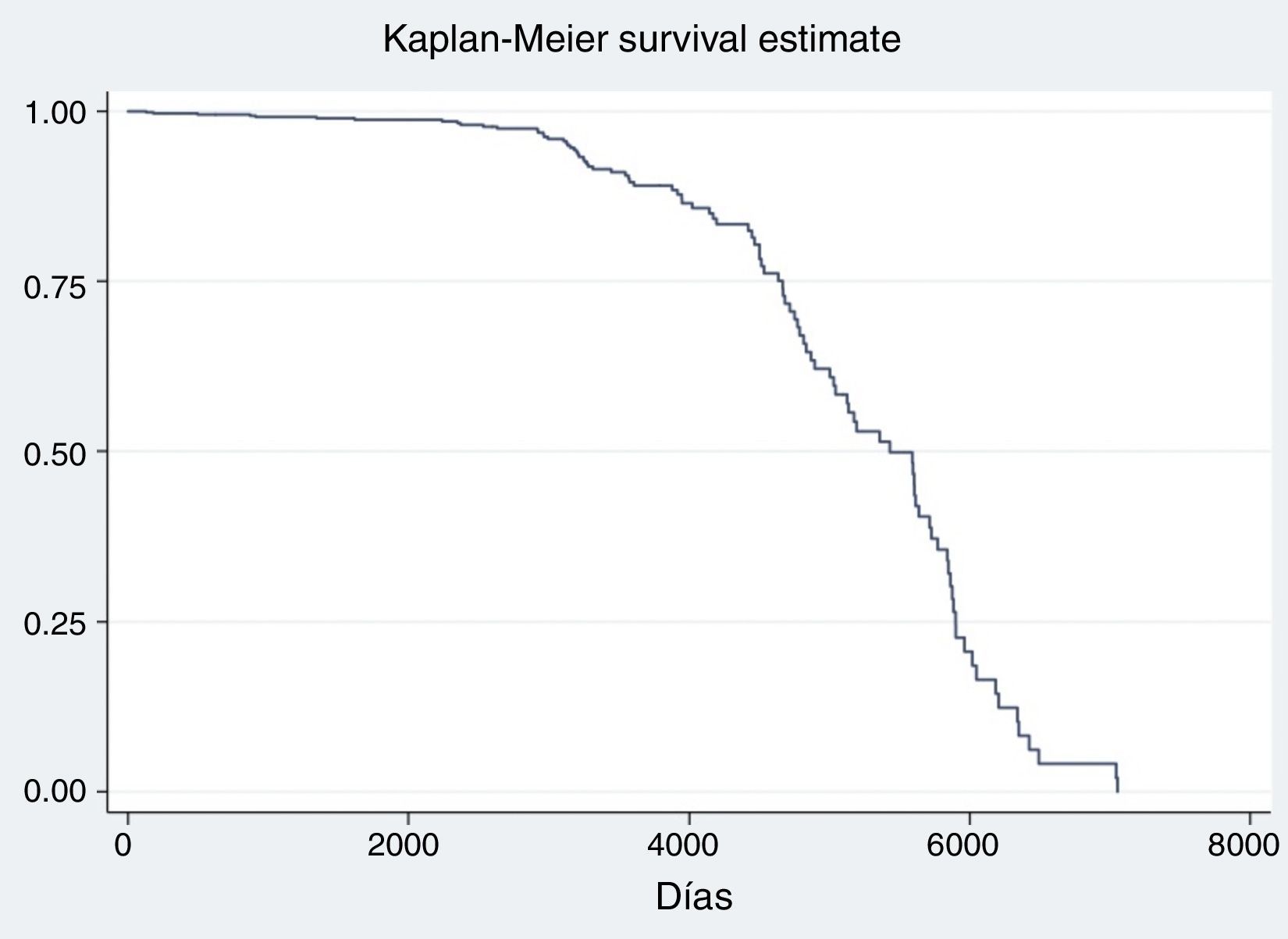
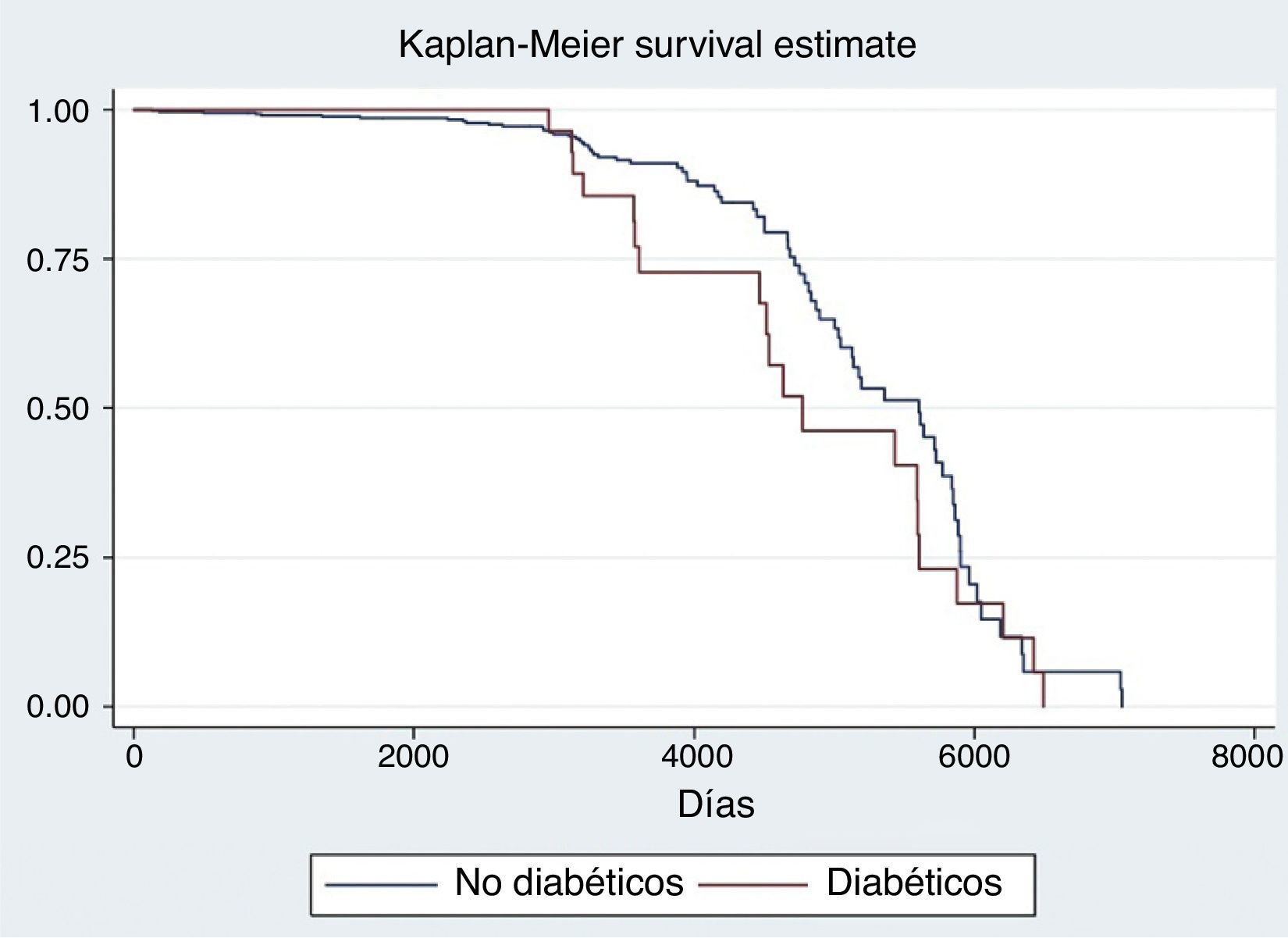
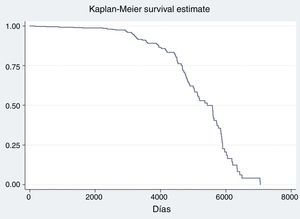
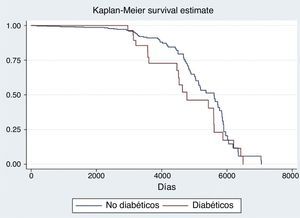
Las medidas de efecto evaluadas fueron: MIH y MS. Aquellas variables significativamente asociadas con las medidas antedichas fueron incluidas en un análisis multivariado siguiendo un modelo de regresión logística. Se consideró como significativo un valor de p<0.05%. Se confeccionó una curva de tipo Kaplan-Meier con los datos obtenidos de mortalidad en seguimiento tanto para la población en general como para la comparación entre diabéticos y no diabéticos.
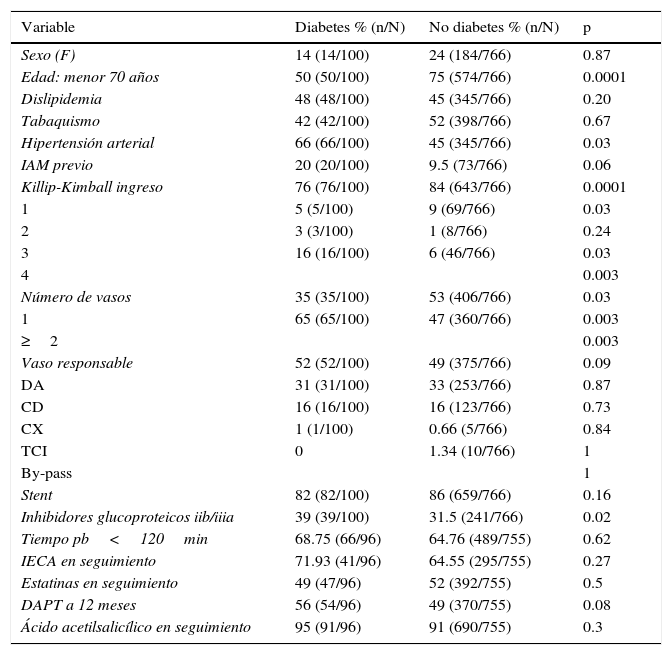
ResultadosEn el período de estudio se encontraron un total de 866 pacientes sometidos a AP. De ellos, 100 sujetos correspondieron al grupo de pacientes con DM. La tabla 1 describe las características generales de los pacientes incluidos. La edad promedio fue de 65±10 años, en su mayoría correspondieron al sexo masculino (86%), tuvieron mayor incidencia de hipertensión arterial, peor estado hemodinámico al ingreso (KK III y IV) y en su tratamiento hubo mayor utilización de inhibidores glucoproteicos iib/iiia. De los pacientes que sobrevivieron al evento, el 10% fueron perdidos en seguimiento de largo plazo cuya mediana fue de 121 (109-145) meses.
Características generales y demográficas de la población
| Variable | Diabetes % (n/N) | No diabetes % (n/N) | p |
|---|---|---|---|
| Sexo (F) | 14 (14/100) | 24 (184/766) | 0.87 |
| Edad: menor 70 años | 50 (50/100) | 75 (574/766) | 0.0001 |
| Dislipidemia | 48 (48/100) | 45 (345/766) | 0.20 |
| Tabaquismo | 42 (42/100) | 52 (398/766) | 0.67 |
| Hipertensión arterial | 66 (66/100) | 45 (345/766) | 0.03 |
| IAM previo | 20 (20/100) | 9.5 (73/766) | 0.06 |
| Killip-Kimball ingreso | 76 (76/100) | 84 (643/766) | 0.0001 |
| 1 | 5 (5/100) | 9 (69/766) | 0.03 |
| 2 | 3 (3/100) | 1 (8/766) | 0.24 |
| 3 | 16 (16/100) | 6 (46/766) | 0.03 |
| 4 | 0.003 | ||
| Número de vasos | 35 (35/100) | 53 (406/766) | 0.03 |
| 1 | 65 (65/100) | 47 (360/766) | 0.003 |
| ≥2 | 0.003 | ||
| Vaso responsable | 52 (52/100) | 49 (375/766) | 0.09 |
| DA | 31 (31/100) | 33 (253/766) | 0.87 |
| CD | 16 (16/100) | 16 (123/766) | 0.73 |
| CX | 1 (1/100) | 0.66 (5/766) | 0.84 |
| TCI | 0 | 1.34 (10/766) | 1 |
| By-pass | 1 | ||
| Stent | 82 (82/100) | 86 (659/766) | 0.16 |
| Inhibidores glucoproteicos iib/iiia | 39 (39/100) | 31.5 (241/766) | 0.02 |
| Tiempo pb<120min | 68.75 (66/96) | 64.76 (489/755) | 0.62 |
| IECA en seguimiento | 71.93 (41/96) | 64.55 (295/755) | 0.27 |
| Estatinas en seguimiento | 49 (47/96) | 52 (392/755) | 0.5 |
| DAPT a 12 meses | 56 (54/96) | 49 (370/755) | 0.08 |
| Ácido acetilsalicílico en seguimiento | 95 (91/96) | 91 (690/755) | 0.3 |
CD: coronaria derecha; CX circunfleja; DA: arteria descendente anterior; DAPT: doble tratamiento antiplaquetario; F: femenino; IAM: infarto agudo de miocardio; IECA: inhibidores de la enzima convertidora de angiotensina; TCI: tronco de coronaria izquierda.
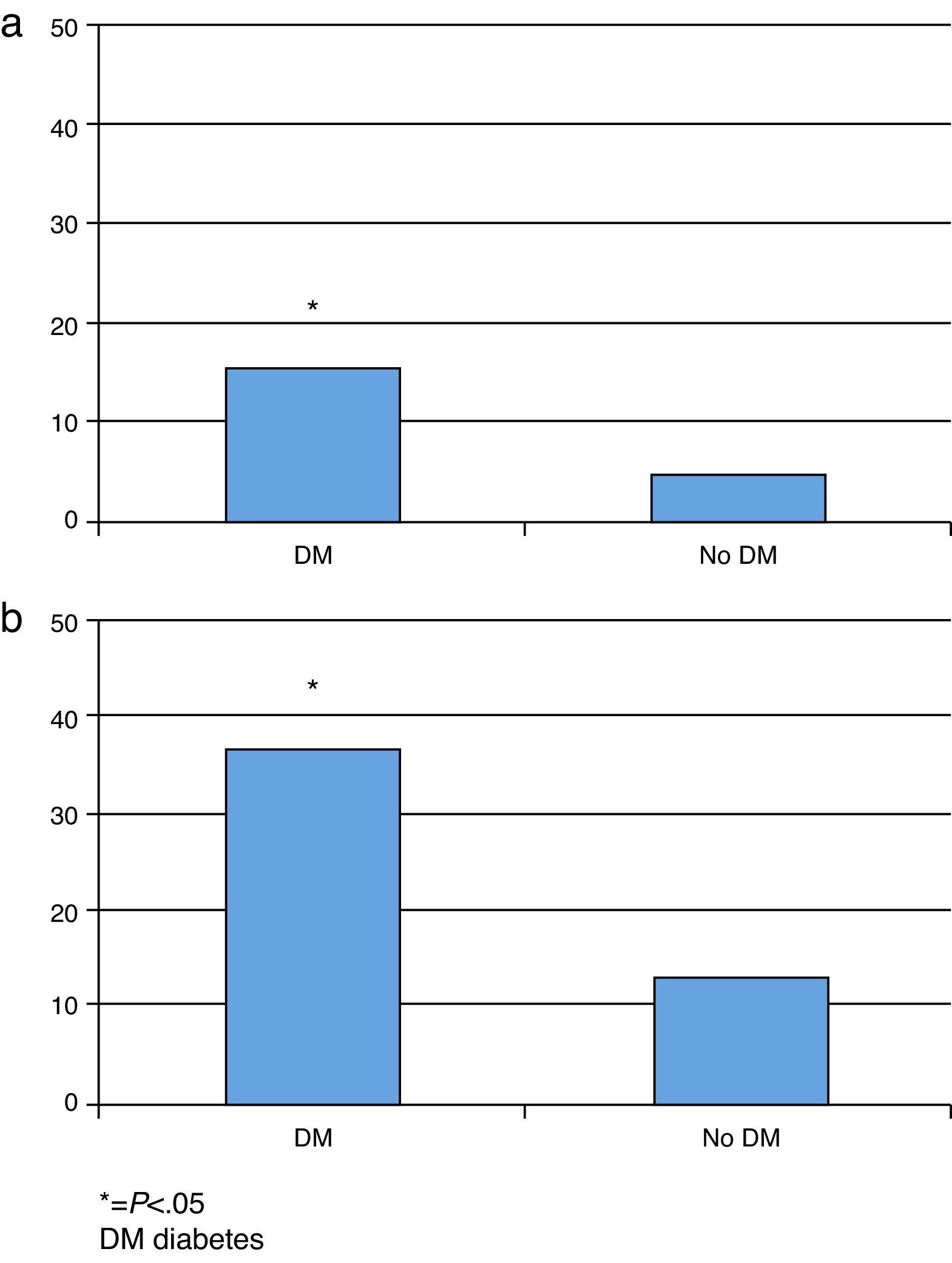
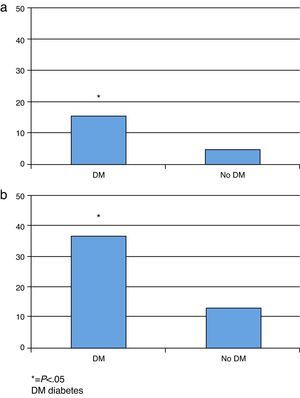
Se observó una MIH en diabéticos del 15%, mientras que la MS fue del 35%. (figs. 1 y 2). Esto contrasta con la mortalidad de los sujetos no diabéticos de nuestra cohorte (MIH 4.69%, OR 3.76 [1.95-7.23]; MS 12.75%, OR 2.79 [1.56-4.98]), tal como se observa en la figura 3. Excluyendo a aquellos sujetos con KK 4 al ingreso, la MIH fue del 2% y la MS del 21%. En el seguimiento a largo plazo, la prevalencia de eventos cardiovasculares mayores en sujetos diabéticos fue del 32%; de ellos, el 69% requirieron nueva angioplastia. En contraposición, la prevalencia de MACE en sujetos no diabéticos fue del 5.69% (p<0.001), con un requerimiento de nueva angioplastia del 22.66%.
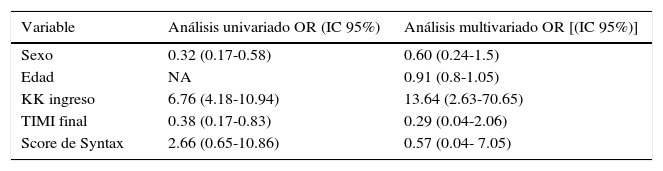
La tabla 2 muestra los análisis uni- y multivariado de los predictores de MIH. En el primero, el KK al ingreso, el flujo TIMI postangioplastia y la edad demostraron estar significativamente asociados al evento analizado. Sin embargo, en el análisis multivariado, solo el KK demostró ser factor predictor independiente asociado a MIH (OR 13.64 [2.63-70.65]).
Mortalidad intrahospitalaria en diabéticos
| Variable | Análisis univariado OR (IC 95%) | Análisis multivariado OR [(IC 95%)] |
|---|---|---|
| Sexo | 0.32 (0.17-0.58) | 0.60 (0.24-1.5) |
| Edad | NA | 0.91 (0.8-1.05) |
| KK ingreso | 6.76 (4.18-10.94) | 13.64 (2.63-70.65) |
| TIMI final | 0.38 (0.17-0.83) | 0.29 (0.04-2.06) |
| Score de Syntax | 2.66 (0.65-10.86) | 0.57 (0.04- 7.05) |
IC: intervalo de confianza; KK: Killip-Kimball; NA: no aplicable; OR: odds ratio; TIMI: Thrombolysis In Myocardial Infarction.
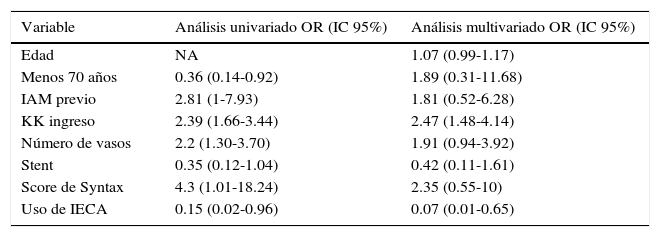
En cuanto a la MS, la tabla 3 describe los resultados de los análisis uni- y multivariado. Se identificaron como variables significativamente asociadas en el análisis univariado a la edad, el infarto previo, el KK al ingreso, el número de vasos comprometidos, el score de Syntax y el uso de inhibidores de la enzima convertidora de angiotensina (IECA). En el análisis multivariado, solamente la edad (OR 1.07 [1-1.16]), el KK (OR 2.48 [1.48-4.14]) y el uso de IECA (OR 0.07 [0.01-0.65]) demostraron ser factores independientes asociados con MS.
Mortalidad en el seguimiento en diabéticos
| Variable | Análisis univariado OR (IC 95%) | Análisis multivariado OR (IC 95%) |
|---|---|---|
| Edad | NA | 1.07 (0.99-1.17) |
| Menos 70 años | 0.36 (0.14-0.92) | 1.89 (0.31-11.68) |
| IAM previo | 2.81 (1-7.93) | 1.81 (0.52-6.28) |
| KK ingreso | 2.39 (1.66-3.44) | 2.47 (1.48-4.14) |
| Número de vasos | 2.2 (1.30-3.70) | 1.91 (0.94-3.92) |
| Stent | 0.35 (0.12-1.04) | 0.42 (0.11-1.61) |
| Score de Syntax | 4.3 (1.01-18.24) | 2.35 (0.55-10) |
| Uso de IECA | 0.15 (0.02-0.96) | 0.07 (0.01-0.65) |
IAM: infarto agudo de miocardio; IECA: inhibidores de la enzima convertidora de angiotensina; KK: Killip-Kimball; IC: intervalo de confianza; NA: no aplicable; OR: odds ratio.
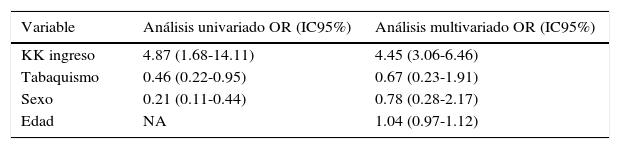
La tabla 4 resume los resultados del análisis uni- y multivariado relacionados con los predictores de MIH en pacientes no diabéticos. Coincidentemente, solo el KK al ingreso resultó ser el único factor independiente significativamente asociado a MIH (OR 4.45 [3.06-6.46]).
Mortalidad intrahospitalaria en no-DM
| Variable | Análisis univariado OR (IC95%) | Análisis multivariado OR (IC95%) |
|---|---|---|
| KK ingreso | 4.87 (1.68-14.11) | 4.45 (3.06-6.46) |
| Tabaquismo | 0.46 (0.22-0.95) | 0.67 (0.23-1.91) |
| Sexo | 0.21 (0.11-0.44) | 0.78 (0.28-2.17) |
| Edad | NA | 1.04 (0.97-1.12) |
DM: diabetes mellitus; KK: Killip-Kimball; IC: intervalo de confianza; NA: no aplicable; OR: odds ratio.
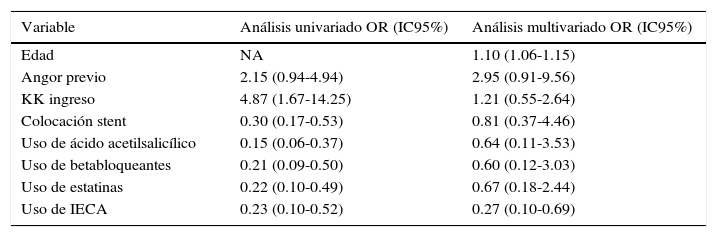
En cuanto a la mortalidad en el seguimiento (tabla 5), llama la atención que, si bien la edad (OR 1.10 [1.06-1.15]) y el uso de IECA (OR 0.27 [0.10-0.69]) presentaron una asociación significativa en relación al evento, el KK no se asoció en el análisis multivariado a la mortalidad en seguimiento (OR 1.21 [0.55-2.64]).
Mortalidad en seguimiento en no-DM
| Variable | Análisis univariado OR (IC95%) | Análisis multivariado OR (IC95%) |
|---|---|---|
| Edad | NA | 1.10 (1.06-1.15) |
| Angor previo | 2.15 (0.94-4.94) | 2.95 (0.91-9.56) |
| KK ingreso | 4.87 (1.67-14.25) | 1.21 (0.55-2.64) |
| Colocación stent | 0.30 (0.17-0.53) | 0.81 (0.37-4.46) |
| Uso de ácido acetilsalicílico | 0.15 (0.06-0.37) | 0.64 (0.11-3.53) |
| Uso de betabloqueantes | 0.21 (0.09-0.50) | 0.60 (0.12-3.03) |
| Uso de estatinas | 0.22 (0.10-0.49) | 0.67 (0.18-2.44) |
| Uso de IECA | 0.23 (0.10-0.52) | 0.27 (0.10-0.69) |
DM: diabetes mellitus; IECA: inhibidores de la enzima convertidora de angiotensina; KK: Killip-Kimball; IC: intervalo de confianza; NA: no aplicable; OR: odds ratio.
En esta serie de pacientes consecutivos con IAMcST que se presentaron a la sala de cateterismos para ser tratados con AP, en comparación con la población de pacientes sin DM, los diabéticos fueron en promedio más añosos y con mayor prevalencia de enfermedad de 2 o más vasos coronarios.
La presencia de DM se asoció a mayor mortalidad tanto en la evolución intrahospitalaria como en el seguimiento alejado. El grado de KK demostró ser un predictor consistente de MIH y MS mientras que la edad y la falta de tratamiento con IECA fueron predictores independientes de MS.
Es interesante la comparación indirecta de los predictores de riesgo de mortalidad dentro de una misma población entre diabéticos y no diabéticos. Como muestran nuestros resultados, no existen diferencias en el comportamiento de estos factores de riesgo con excepción del KK al ingreso que, en la población no diabética, pierde la fuerza de asociación con la MS.
Es bien sabido que la DM presenta un riesgo incrementado de cardiopatía isquémica con enfermedad de múltiples vasos11,12. De esto se desprende la necesidad de angioplastia en el contexto de IAMcST o de angina inestable en esta población13. En este sentido, la DM cobra relevancia como factor de mal pronóstico, dada la evidencia existente que demuestra que aquellos sujetos diabéticos presentan una mayor probabilidad de muerte posterior a un evento coronario agudo a corto y largo plazo5,14. Timmer et al.15, en un estudio de seguimiento de pacientes con IAMcST aleatorizados a tratamiento fibrinolítico intravenoso con estreptocinasa frente a AP, encontraron que la DM era una variable independiente asociada a mortalidad (HR 2.3, p<0.001) y que la AP se encontraba asociada a un mejor pronóstico en la población diabética en particular.
La presencia de hiperglucemia (incluso la hiperglucemia por estrés) está asociada a un mayor tamaño de infarto y a mayor mortalidad en pacientes con IAMcST. De hecho, modelos in vitro e in vivo demuestran que la hiperglucemia está involucrada en la lesión por reperfusion16,17.
En un trabajo recientemente publicado por De Luca et al.8, se evaluaron 6,298 pacientes con infarto de miocardio sometidos a AP de los cuales el 15.4% eran diabéticos. En el seguimiento alejado, los sujetos con DM presentaron mayor mortalidad (19.1 vs. 7.4%, p<0.0001), reinfarto (10.4 vs. 7.5%, p<0.001) y trombosis del stent (7.6 vs. 4.8%, p=0.002). Jensen et al.3 describen similares resultados en cuanto a mortalidad y riesgo de reinfarto en un estudio poblacional llevado a cabo en Dinamarca, si bien en este caso la frecuencia de trombosis de stent fue similar con respecto a no diabéticos en el seguimiento (1.6 vs. 1.5%, HR 1.15, IC95% 0.5-2.67).
Sin embargo, existe poca evidencia que oriente acerca de los posibles factores que puedan asociarse a mayor mortalidad dentro de esta población en particular. Kahn et al.18 han descripto que la edad, el sexo, el score TIMI posperfusión, el tiempo puerta-balón, infarto previo y el número de vasos comprometidos fueron variables asociadas a la mortalidad en DM e IAMcST en seguimiento. De acuerdo a nuestros resultados, el deterioro hemodinámico al ingreso, evaluado por la clasificación de KK, fue la única variable predictora de mortalidad, tanto durante la internación como en el seguimiento alejado. Es bien sabido el valor pronóstico que el KK, en particular el desarrollo de shock cardiogénico, tiene en sujetos con eventos coronarios agudos19. El pronóstico adverso del shock cardiogénico en pacientes con IAMcST y DM ha sido previamente descripto en el trabajo publicado por Gasior et al.20. De todas maneras, el KK se comporta más bien como un predictor de mortalidad a corto plazo en este contexto, existiendo menos evidencia acerca del valor del mismo con relación a la mortalidad a largo plazo.
Llama la atención que variables como el flujo TIMI postangioplastia, el uso de stents, el score de Syntax o el uso de inhibidores de la glucoproteína iib/iiia no demostraron estar vinculadas en forma independiente con la mortalidad de nuestra cohorte de pacientes diabéticos.
Cabe mencionar la baja compliance al tratamiento fundamentalmente con estatinas durante el seguimiento alejado de estos pacientes. Las causas del cese del tratamiento más descriptas fueron la presencia de efectos adversos al fármaco y la decisión del paciente a pesar de la prescripción médica.
La discontinuación o el no uso de IECA se asoció a una mayor MS; a diferencia de otras medicaciones, el uso de IECA a largo plazo demostró tener un efecto protector. Este hallazgo está en consonancia con estudios previos21. No se cuenta, sin embargo, con información importante para evaluar en detalle dicho impacto, como por ejemplo la dosis recibida por los pacientes que consumían IECA en el seguimiento.
La baja adherencia a fármacos en pacientes con enfermedades crónicas y su impacto sobre la mortalidad luego del egreso hospitalario en pacientes con síndromes coronarios agudos ha sido previamente descripto22–25.
Este estudio cuenta con algunas falencias que merecen ser señaladas. Por un lado, el estudio presenta las limitaciones derivadas de su naturaleza retrospectiva. Sin embargo, la base de datos utilizada en los centros intervinientes se actualiza periódicamente en forma prospectiva. Por otro lado, contamos con un tamaño muestral relativamente pequeño; es posible que ciertas variables puedan estar significativamente asociadas a mortalidad y que no hayan podido ser discriminadas dado el diseño del estudio. Asimismo, debido al tipo de estudio, al número de pacientes diabéticos ingresados y a los puntos finales estudiados no se analizaron resultados en relación con el tipo de stent utilizado. De la misma manera, carecemos de datos relevantes, como el control metabólico de los pacientes diabéticos en el seguimiento o al ingreso hospitalario y la duración de la terapia dual con ácido acetilsalicílico-clopidogrel. En buena medida, las fortalezas de este estudio provienen de su naturaleza multicéntrica y de un porcentaje de pérdida de seguimiento a largo plazo baja. Según nuestro conocimiento, este es el primer trabajo de esta naturaleza realizado en la Argentina.
ConclusiónEn esta población de pacientes consecutivos con IAMcST tratados con AP la presencia de DM estuvo asociada a mayor MIH y MS. Los predictores independientes de estos eventos fueron el grado de deterioro hemodinámico al ingreso (KK) para la evolución intrahospitalaria y alejada, y la edad y el tratamiento con IECA para la mortalidad alejada.
Es necesaria una mayor evidencia con el fin de confirmar estos hallazgos y poder identificar otros predictores de mala evolución en esta población.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.