Introducción
Las funciones básicas del médico en atención primaria (AP) son dos: resolver la mayor parte de los problemas de salud de la población y derivar al especialista las patologías que requieran una mayor y especializada actuación1-3.
Este último punto, relación AP-hospitalaria especializada, en ocasiones no se realiza adecuadamente con el consiguiente fracaso de la organización sanitaria establecida para la resolución de forma adecuada y precoz de las demandas quirúrgicas4,5.
En un análisis retrospectivo del circuito asistencial entre los centros de salud (Área n.º 19) y el Servicio de Cirugía General del Hospital General Universitario de Elche, observamos diversos problemas, entre los que destacaban los siguientes:
- Circuito AP-AE poco ágil y con amplios tiempos de demora para patologías no prioritarias.
- Divergencia diagnóstica ocasional entre médico de AP y médico especialista.
- Falta de cauces apropiados para la solución de problemas no específicamente sanitarios pero con gran impacto y amplia incidencia entre la población (familiares, laborales, etc.).
Como solución a esta problemática, se realizó un protocolo de derivación de pacientes desde AP de nuestra área al servicio de cirugía del hospital, que permitía la selección de pacientes, su intervención en el menor tiempo posible y su posterior control, evitando demoras innecesarias y reintegrando cuanto antes al paciente a su medio habitual, sin merma en la calidad y seguridad de la atención.
El objetivo del programa fue la optimización del circuito AP-AE en el Área 19, subsanando algunos puntos de demora propios o particulares de esta área sanitaria, disminuyendo los tiempos de espera.
Material y método
Estudio prospectivo, longitudinal y descriptivo realizado en el Área Sanitaria n.º 19 (Elche) del Servicio Valenciano de Salud (SVS) entre enero y octubre de 2000. Participaron en el mismo los 6 centros de salud del área y el Servicio de Cirugía del Hospital General Universitario de Elche (centro de referencia).
La selección de los pacientes con procesos potencialmente quirúrgicos para su derivación la realizó el médico de AP, siendo los criterios de inclusión previamente consensuados con AE:
- Pacientes con patologías que no precisasen para su diagnóstico técnicas especiales salvo la exploración, y con indicación quirúrgica evidente e incuestionable (patología de pared abdominal, sinus pilonidal, miscelánea...). Se incluyó la colelitiasis dado el fácil acceso a la ecografía en el ámbito ambulatorio y su elevada incidencia en la población.
- Estadios ASA I y ASA II de la clasificación del estado físico de la Sociedad Americana de Anestesiología (tabla 1).
- Existencia de problemática sociolaboral que aconsejase la solución de sus problemas sanitarios sin demora.
El protocolo de derivación (véase esquema) consistió en:
- Realización en el centro de salud de la exploración, diagnóstico y estudio preoperatorio según protocolos consensuados previamente en función de la patología derivada y características del paciente (tabla 2).
- Citación telefónica directa desde el centro a la consulta de cirugía del hospital, donde se confirmaba el diagnóstico y se comprobaba el preoperatorio, remitiéndose para su intervención quirúrgica a la unidad de cirugía mayor ambulatoria (UCMA) del propio hospital.
- Alta el mismo día de la intervención y control postoperatorio por la unidad de hospitalización a domicilio (UHD) o preferentemente por el centro de salud correspondiente.
- Revisión posterior en la consulta de cirugía. Control a largo plazo por AP.
Las variables analizadas en el presente estudio han sido: edad y sexo, número y tipo de patología derivada, concordancia diagnóstica entre médico AP/AE, seguimiento del protocolo de estudio preoperatorio, tiempo medio de espera para la primera consulta especializada e intervención quirúrgica.
Resultados
En el período de tiempo analizado, 28 médicos de los 6 centros que participaron en el programa remitieron a 86 pacientes.
La edad media de los pacientes fue de 35 años (rango, 16-66 años), siendo un 76% varones. Las patologías derivadas se desglosan en: patología herniaria (31 casos, 36%), sinus pilonidales (20 casos, 23,2%), patología anal (4 casos, 4,6%), colelitiasis (3 casos, 3,4%) y otros casos incluidos en el apartado «miscelánea» que incluye diversas patologías (lipomas gigantes, hidrosadenitis, quistes sebáceos múltiples...) (28 casos, 32,5%).
Tras la exploración en la consulta de cirugía de estos pacientes, en sólo ocho de ellos el diagnóstico fue diferente del previamente establecido en AP, alcanzando por tanto la coincidencia diagnóstica global en un 90,7% de los casos (tabla 3). Se consideró necesaria la intervención quirúrgica en 79 de los 86 pacientes remitidos (92%).
Respecto a las pruebas preoperatorias solicitadas (tabla 4), 77 pacientes (89,5%) traían desde el centro de salud el preoperatorio necesario según el protocolo establecido; 9 casos (10,5%) fueron considerados con estudio preoperatorio insuficiente en alguno de sus elementos.
El tiempo medio de espera entre la consulta de atención primaria en los distintos procesos fue de 19 días respecto a la primera consulta en el hospital y de 44 más para la intervención quirúrgica. Desglosados por procesos, la hernia fue la patología intervenida más rápidamente, con un tiempo medio de espera de 38 días, siendo la patología realizada con anestesia local la que presenta mayor demora, con 46 días.
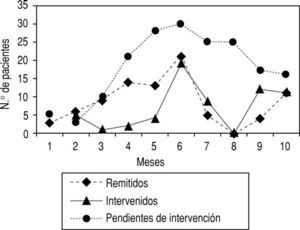
Durante el presente estudio, el número de pacientes remitidos ha ido aumentando progresivamente desde el inicio del programa en el mes de enero (3 pacientes) hasta un máximo que se alcanzó en junio (21 pacientes). Tras el intervalo estival, con cierre tanto de la consulta de cirugía como de la UCMA, asistimos nuevamente a un progresivo incremento del número de pacientes remitidos (fig. 1).
FIGURA 1 Evolución mensual del número de pacientes derivados.
Discusión
El estado deficitario en la relación AP y medicina especializada hospitalaria en muchas áreas sanitarias1, en especial con los servicios quirúrgicos, nos obliga a buscar soluciones a través de protocolos6,7, estudios cualitativos y cuantitativos de la correcta derivación de los pacientes8-12. Podría ser interesante la aplicación de estos programas en otras áreas sanitarias con características similares a la nuestra (dificultad conexión AP/AE, tiempo medio de espera muy prolongado, presión asistencial excesiva, persistencia de estructuras asistenciales desfasadas...).
Uno de los puntos clave del programa es el tipo de patología a incluir, ya que una «derivación inadecuada» (por exceso o por defecto) puede hacer fracasar el mismo1,2,13-16. De esta manera la hernia y el sinus pilonidal son los procesos que teóricamente cumplen las condiciones predichas. Tanto la patología anal como la biliar presentan porcentajes mucho menores, ya que se trata de patologías en un principio previstas para una fase más avanzada del programa, ya que requieren de un estudio diagnóstico específico por parte del especialista.
Hay un amplio cajón de sastre que engloba diversas patologías («miscelánea») que plantean problemas de tratamiento o manejo al médico de cabecera o bien coinciden con una problemática sociolaboral que nos hace considerarlas como adecuadas para el programa, y que como ocurre en nuestro estudio pueden llegar a suponer un importante porcentaje del número de pacientes remitidos.
Dejando a un lado la patología anal y biliar por su bajo número de casos, la coincidencia diagnóstica19,20 ha sido del 90% en los sinus pilonidales (2 casos no confirmados de 20 remitidos) y del 93,5% en las hernias (2 de 31). La no coincidencia diagnóstica no conlleva que no sea preciso el tratamiento quirúrgico en estos casos y, a la inversa, no todos los pacientes con confirmación diagnóstica han sido propuestos para intervención. Al final del proceso más de un 90% de los pacientes remitidos son tratados quirúrgicamente.
El estudio preoperatorio21,22 es una de las mayores dificultades del programa, ya que se pretende una uniformidad del mismo según protocolos establecidos previamente. Dado que el médico de AP conoce a cada paciente con sus patologías asociadas, éste es el más adecuado para determinar las necesidades de estudios y pruebas preoperatorias en función de las características individuales del paciente y la patología que se quiere remitir. Para minimizar los inconvenientes hemos homogeneizado al máximo los grupos diagnósticos con las peticiones preoperatorias necesarias, aun a costa de sobrepetición de exploraciones en algunos casos puntuales2,3. A la hora de comparar resultados, se ha tenido en cuenta qué exploraciones se habrían realizado en el hospital a estos pacientes en condiciones habituales, resultando una coincidencia exacta del 72% y suficiente en casi un 90%. La falta de pruebas (10,5% de los pacientes) obligó a su práctica en el hospital suponiendo mayor demora y coste.
Hemos valorado principalmente el tiempo transcurrido entre el diagnóstico y estudio por el médico de cabecera y la atención hospitalaria en la consulta de cirugía, que fue 19 días. Teniendo en cuenta los estudios retrospectivos previos en que los tiempos medios eran de 9 meses para los casos de quiste pilonidal y de 26 para la patología herniaria y patologías realizadas con anestesia local, la disminución conseguida del tiempo de espera es superior a 7 meses para los sinus pilonidales y mayor de 2 años en patología herniaria y de anestesia local. Al ser remitidos ya con un estudio preoperatorio completo, su puesta en el turno quirúrgico es inmediata, con la consiguiente ganancia en tiempo de demora. Los plazos para la intervención una vez puestos en el turno quirúrgico son los mismos para cualquier paciente de la UCMA, es decir, menores de un mes a partir del estudio preoperatorio completo.
Siempre que sea posible, es conveniente trasladar el control postoperatorio diario y las revisiones a largo plazo al circuito asistencial de los centros de salud en detrimento de las UHD4. Esto permite afianzar el proceso iniciado por el médico de AP (diagnóstico-preoperatorio-derivación) y evitar la saturación de las UHD dedicando así ese tiempo disponible a otras actuaciones más complejas relacionadas con la medicina hospitalaria. Esto requiere la persistencia del buen circuito de comunicación entre AP y especialista preestablecido para solucionar cualquier problema o duda que surja5.
En conclusión, se trata de un programa factible, asentado a lo largo del año de su desarrollo y con aceptación generalizada. Las patologías de esta primera fase han sido bien seleccionadas, consiguiéndose una coincidencia diagnóstica AE/AE superior al 90%.
Por tanto, se trata de un programa eficaz y rentable ya que:
1. Existe una «derivación adecuada» (diagnóstico e indicación quirúrgica correctos) de los pacientes y un estudio preoperatorio suficiente en función del proceso y patología asociada en aproximadamente un 90% de los casos.
2. Reduce el tiempo de espera entre la consulta por parte del paciente a AP y la solución definitiva del especialista (en nuestro caso la intervención quirúrgica).
3. Puede aplicarse a un número importante de pacientes dada la elevada incidencia de las patologías incluidas.
4. Permite una transferencia mayor de actuación desde la AE a la AP (diagnóstico de patología, estudios preoperatorios y control postoperatorio inmediato y a largo plazo).
Otros efectos observados, aunque pendientes de análisis y cuantificación mediante el adecuado estudio, han sido:
1. La percepción por el paciente de la estrecha relación funcional entre su médico y su cirujano, disminuyendo la diferenciación y alejamiento que hay en la actualidad.
2. El aumento de la confianza en el nivel de AP, tanto por parte del paciente al percibir la relación expresada, como del propio médico que se verá mejor respaldado en su actividad.
3. Transferencia progresiva del control postoperatorio del paciente desde la asistencia hospitalaria y UHD hacia la AP.
Como principal aporte de este programa, los que hemos participado en él queremos resaltar la relación personal que se establece entre los diferentes niveles sanitarios que, además de contribuir al buen resultado, facilitará la realización de otros futuros proyectos.
Correspondencia:
Dr. Antonio Arroyo Sebastián. Servicio de Cirugía General y Aparato Digestivo. Hospital General Universitari. C/ Huertos y Molinos, s/n. 03203 Elche (Alicante). Correo electrónico: arroyocir@latinmail.com Manuscrito aceptado para su publicación el 11-VI-2001.