Introducción
La prevalencia de la enfermedad pulmonar obstructiva crónica (EPOC) se estima entre el 2,5 y el 3,5%1 de la población general. La EPOC se define como un proceso caracterizado por alteraciones del flujo espiratorio que no varía durante largos períodos. La limitación al flujo aéreo se cuantifica con el volumen espiratorio en el primer segundo (FEV1) y con la relación FEV1/capacidad vital forzada (FVC)2.
Según el estudio «Impacto social y económico de la EPOC en España», el coste global de la EPOC en España en 1994 fue de unos 835,41 millones de euros
(el 0,25% del producto interior bruto [PIB])1. Algunos autores proponen realizar un cribado espirométrico a los fumadores de más de 40-45 años cada 3-5 años3-5.
Actualmente, la espirometría en nuestro medio no se realiza de modo sistemático en todos los centros de atención primaria (CAP). Las bases teóricas que justifican su uso como prueba de cribado ya han sido establecidas en el ámbito internacional5.
El objetivo de este estudio es estimar los costes del cribado de la EPOC mediante espirometría en asistencia primaria en pacientes fumadores y ex fumadores > 40 años.
Sujetos y métodos
Se realizó un estudio descriptivo con análisis de costes.
Se obtuvo una muestra aleatoria de individuos fumadores y ex fumadores > 40 años de ambos sexos asignados al área básica Girona-4, a partir del registro informatizado de tabaquismo. Ésta es un área semirrural que atiende a una población de 5.961 habitantes. Se tuvieron en cuenta los criterios de exclusión citados en la tabla 16-8.
Para obtener el tamaño muestral se supuso una prevalencia
esperada de alteraciones del 25%3-5,9 (precisión, 0,06 y alfa = 0,05), lo que nos proporcionó un tamaño muestral necesario de 200 individuos, más un 25% de posibles exclusiones. Se realizó una segunda muestra aleatoria complementaria de 100 individuos por hallar un porcentaje de exclusiones mayor de lo esperado.
Los costes del cribado espirométrico se estimaron a partir del material, los recursos humanos, el tiempo y el número de espirometrías válidas, según los criterios de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR)8. Se estimaron únicamente los costes directos de la realización de espirometrías. No se pudo evaluar los costes indirectos derivados del coste de oportunidad de los pacientes por el tiempo invertido en la prueba ni de las horas laborales perdidas.
El personal encargado del estudio realizó previamente un curso de espirometría de 20 h en el Servicio de Neumología del Hospital Universitario Dr. Josep Trueta de Girona. En el CAP se disponía de un despacho habilitado con 1 espirómetro seco, portátil y automático (COSMED PONY SPYROMETER), 1 báscula-tallímetro, 1 cronómetro, boquillas desechables, salbutamol inhalado, 1 mesa y 2 sillas, y una estación meteorológica (termómetro, higrómetro y barómetro).
Las variables de estudio fueron: edad, sexo, peso y talla, número de intentos (se considera no válida por encima de 8 intentos), resultados espirométricos (FEV1, FEV1/FVC y curva espirométrica de volumen/tiempo), tiempo empleado (espirometría simple si el resultado era normal, y con prueba broncodilatadora si el resultado era patológico8).
Se revisaron los 350 historiales clínicos para valorar los criterios de inclusión y exclusión. Se procedió a la citación telefónica (o carta personalizada si no tenían teléfono) de los pacientes incluidos. Se informaba del estudio y sus objetivos y, en caso de aceptación, se les citaba para la realización de una espirometría y se le informaba de las instrucciones previas, según la normativa de la SEPAR8. El día de la prueba se procedía a la comprobación de los criterios de inclusión y exclusión. Todos los datos se registraban en una hoja específica de registro. La espirometría se realizaba según los criterios de la SEPAR.
A todos los pacientes se les comentaban los resultados y se realizaba consejo antitabaco o refuerzo de la abstención, según el caso.
El espirómetro era esterilizado diariamente en el propio centro y se calibraba una vez por semana. Las espirometrías que presentaban dudas se comentaban una vez por semana con el neumólogo de referencia. El período de estudio fue de 3 meses.
Se realizó un estudio descriptivo de costes a partir de los precios vigentes en el Institut Català de la Salut (ICS) de 1997 para las áreas básicas de salud reformadas y con docencia (estos precios son los utilizados en el 70% de los CAP de nuestro ámbito).
El análisis de datos se basó en una descripción de proposiciones y medidas de los tipos de variables, llevado a cabo mediante el programa SPSS PC+. Se realizó un análisis de sensibilidad de los parámetros que más influyeron en los costes.
Resultados
De los 277 individuos incluidos, 235 (85%) realizaron la espirometría (fig. 1). Todos los resultados se referirán a las 235 espirometrías realizadas.
En 50 casos (21%) se realizó una consulta al neumólogo. El 29% (68 casos) de las espirometrías realizadas fue anormal (intervalo de confianza [IC] del 95%, 23,13-34,72).
El 95% de las espirometrías normales (espirometría sin prueba broncodilatadora) se realizó en menos de 17 min cada una (tiempo empleado, 9,38 ± 3,59 min). Las espirometrías con prueba broncodilatadora se realizaron en menos de 25 min en el 95% de los casos.
Análisis de costes
Si tenemos en cuenta estos resultados, podemos considerar que en 1 h se realizarían 3 espirometrías y una de ellas sería con prueba broncodilatadora.
Se consideró que una persona entrenada podía realizar espirometrías unos 200 días al año (50 semanas laborables, menos vacaciones, festivos y días de libranza). En las áreas básicas de salud (ABS) se puede dedicar entre 1 y 3 h de visita programada diaria de 20 min (de 3 a 9 espirometrías). En el cálculo inicial se consideró una media de 6 espirometrías diarias (2 h de visita programada diaria).
Además, cabe tener en cuenta los aspectos que se mencionan a continuación.
Material necesario
Espirómetro. Su precio oscila entre 1.500 y 2.190 e. Se consideró el precio máximo según el modelo que en la actualidad consta en el «Pla d'equipament del Departament de Sanitat per a Centres Sanitaris de Catalunya» del ICS. La vida media del aparato es de 5 años (6.000 espirometrías, según el supuesto inicial).
Boquillas desechables. Precio por unidad: 0,11 e.
Salbutamol inhalado. Cada envase contiene cantidad suficiente para 100 pruebas, pero sólo será necesario en el 29% de los casos. El precio por envase es de 3,15 e.
Costes humanos. Se contabilizó el precio de un curso estándar de los disponibles en nuestro medio, de 40 h de duración (270 e). La sustitución de un médico para asistir al curso ocasiona un gasto de 1.083,26 e y la de una enfermera, de 773,14 e. Se tuvo en cuenta un reciclaje cada 5 años.
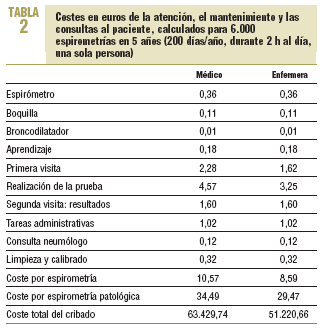
Costes de atención al paciente (tabla 2)
En la visita inicial se aplicó un módulo de 10 min en visita programada para explicar al paciente los objetivos de la prueba y sus especificaciones (médico o enfermera).
La prueba se llevó a cabo en una visita programada de 20 min (médico o enfermera).
Tareas administrativas. Se emplearon 10 min para la gestión de la historia clínica y para realizar citas con el profesional.
La interpretación y comunicación de resultados se realizó con una cita previa del médico de atención primaria (unos 7 min).
Limpieza y calibrado. Se empleó 1 h de enfermería/semana.
Consulta con el neumólogo de referencia. Se considera necesario en un 22% de los casos.
La oscilación de los costes por espirometría según el número de espirometrías realizadas en 5 años, el tipo de profesional y la cantidad de profesionales dedicados se puede observar en la tabla 3.
Análisis de sensibilidad
Hay tres variables que pueden modificar el precio de la espirometría: el número de horas dedicadas (es decir, el número de espirometrías realizadas), el número de profesionales dedicados y el tipo de profesional (médico o enfermera). Se evaluó la oscilación del coste según la incertidumbre de cada una de las variables y se obtuvo un valor promedio para las otras dos (fig. 1). Se consideró siempre que la interpretación de la espirometría la realizaba un médico.
Figura 1. Análisis de sensibilidad para la variación de los costes según el número de profesionales (1 o 2, *), el profesional que realiza la prueba (médico o enfermera, *) y el número de espirometrías (de 3.000 a 9.000, *).
Discusión
La participación en el estudio fue elevada, lo que sería atribuible a la buena relación que se establece entre los profesionales de los centros de salud y los pacientes.
El número de espirometrías no válidas según los criterios de la SEPAR fue bajo. En la revisión bibliográfica sólo se han encontrado dos estudios sobre espirometrías en asistencia primaria realizados en nuestro país: en uno de ellos no se especifica el porcentaje de espirometrías válidas9 y en el otro el número de espirometrías no válidas es sensiblemente superior (45%)10. En un estudio internacional reciente con rigurosos criterios de rechazo, el número de espirometrías válidas después de entrenamiento era del 33%11. Estas diferencias se podrían atribuir al hecho de haber realizado también un aprendizaje previo de la técnica, aunque menos extenso que el recomendado por la SEPAR8 . En vista de los resultados, podría caber la circunstancia que no fuera preciso un entrenamiento tan exhaustivo para el cribado espirométrico en asistencia primaria.
En el cálculo de los costes de la espirometría podríamos hallar tres posibles limitaciones:
1. En primer lugar, el espirómetro utilizado fue de turbina portátil y, en cambio, en el cálculo de costes se tuvo en cuenta el precio del «pneumotach», que es el que se está instalando en la actualidad. El modelo usado en el estudio obliga a valorar cada curva justo después de hacerla, con lo que aumenta el número de espirometrías no válidas, especialmente en pacientes con dificultades para realizar la prueba. Este aspecto puede tender a cambiar con los avances tecnológicos que ponen a disposición aparatos cada vez más sofisticados a menor precio.
2. En segundo lugar, para poder calcular los costes se estableció un reciclaje en el aprendizaje de la técnica cada 5 años. Este parámetro se ha fijado de forma arbitraria ante la falta de referencias al respecto.
3. La tercera limitación del estudio se basa en el hecho de no haber tenido en cuenta el valor del tiempo empleado por los pacientes (una proporción está en edad laboral), aunque esta valoración precisaría una aproximación más profunda.
La estrategia más eficiente para realizar las espirometrías podría parecer la de un profesional de enfermería que realizara 9.000 espirometrías al año (8,26 e por espirometría). Esto se debe a que la parte más importante del coste de la espirometría es el coste asistencial (primera visita, realización de la prueba y segunda visita) y éste varía sobre todo según el tipo de profesional implicado.
Sin embargo, tener un solo profesional encargado de la práctica de espirometrías limita la disponibilidad de la prueba en función de los turnos horarios, las vacaciones, etc. Además, este profesional se podría ver limitado en su capacidad de mantener otras habilidades necesarias. No olvidemos que las funciones de un equipo de atención primaria son muy amplias12. Pese a ello, es importante restringir la realización de espirometrías a personas entrenadas y con experiencia continuada para mantener su validez11,13. El aumento de número de profesionales encargados (de 1 a 2) incrementa muy poco el coste por espirometría y podría permitir mantener la calidad. En áreas con poca población, la realización de espirometrías podría comportar el acuerdo entre diversos centros para compartir el espirómetro.
La factibilidad de realizar la espirometría en el seno de la atención primaria está documentada y recomendada en documentos internacionales4,5, y creemos que este estudio analiza los aspectos económicos, fundamentales para la planificación sanitaria.
La falta de tratamientos efectivos a largo plazo contra la EPOC, así como la evidencia de que la única medida segura contra la enfermedad es el cese del hábito tabáquico, hacen que antes de recomendar cribados poblacionales se deba tener en cuenta el coste y los resultados de los programas de cesación tabáquica. Creemos que los recursos utilizados en estos programas de cribado podrían resultar en la financiación (total o parcial) de las terapias para dejar de fumar y realizar una verdadera prevención primaria. Otro aspecto sobre el que investigar en nuestro medio podría ser la utilidad de la espirometría (especialmente si está alterada) para aumentar la efectividad de la lucha antitabaco, aspectos ya desarrollados en diversos estudios en otros países5.
Agradecimiento
Al Dr. Manel Rubio Goday, Jefe de Sección de Neumología del Hospital Josep Trueta de Girona.