Los médicos de salud pública han instado reiteradamente a la adecuación del certificado médico de defunción (CMD) y la notificación de las muertes perinatales según los estándares de la OMS. El nuevo CMD entró en vigor en enero de 2009, mientras que el boletín estadístico de parto (BEP) tuvo modificaciones relevantes en 2007.
Se informa al médico certificador sobre sus novedades y aspectos clave. Se insiste en la trascendencia sanitaria de este acto medicolegal. A la vez que se mencionan temas relacionados que restan pendientes en España.
El CMD unifica en un impreso el certificado médico y el boletín estadístico de defunción y cumple con las recomendaciones de la OMS. Pregunta si el deceso ha sido consecuencia diferida de un accidente de tráfico o de trabajo y si se practicó la autopsia (clínica). Por lugar del óbito, se refiere al lugar donde se ha reconocido el cadáver y se ha certificado la muerte. También se debe indicar el tiempo aproximado de las causas de defunción al fallecimiento. El BEP recoge los nacimientos y los decesos del parto. Incorpora la educación y la ocupación de la madre y del padre, a la vez que mantiene el número de semanas de gestación y el peso en gramos al nacer.
Queda pendiente la mejora de la notificación de las muertes judiciales y de las muertes perinatales, la cesión confidencial de las causas de muerte a médicos e investigadores y una estadística de defunciones según causa con menos desfase entre los sucesos y su disponibilidad y publicación.
Public health physicians have constantly urged that the Medical Death Certificate (CMD in Spain) and the notification of perinatal deaths be adapted to WHO standards. The new CMD came into effect in January 2009, whilst significant changes were made to the Birth Statistics Bulletin (BEP acronym in Spanish) in 2007.
In this article the certifying doctor is informed on their novel and key aspects. The health significance of this medico-legal act is emphasised. At the same time associated issues are mentioned that still need to be resolved in Spain.
The CMD unifies the medical cerificate and the death statistics bulletin on one form and complies with WHO recommendations. It asks whether the death has been the result of an already registered traffic or work accident, and if an autopsy (clinical) has been performed. For place of death, it means the place where the cadaver has been recognised and the death certified. The approximate time of the causes of death must also be indicated. The BEP registers the births and deaths in labour. It includes the education level and occupation levels of the mother and father, and still has the number of weeks gestation and the birth weight in grams.
Notification of legal deaths and perinatal deaths still need to be improved; the confidential transfer of causes of death to doctors and researchers; and death statistics according to cause with less delay between the events and their availability and publication
Los médicos de salud pública han instado reiteradamente a las organizaciones y a las instituciones competentes la adecuación del certificado médico de defunción (CMD) y la notificación de las muertes perinatales a los estándares de la OMS1 para fomentar la mejora de la cumplimentación médica, ya que su actualización estaba pendiente desde el año 1985. Esta reivindicación profesional se imbricaba con el desplegamiento institucional de la salud pública y de las administraciones sanitarias establecido por la Constitución2. Se pretendía poder llevar a cabo investigaciones epidemiológicas mediante la información nominal de las causas y las circunstancias del fallecimiento3,4. Y, además, disponer de competencias en la gestión estadística de causas de la defunción para las consejerías de sanidad5–7.
Dado que el nuevo CMD entró en vigor al inicio del 2009, el boletín estadístico de parto (BEP) tuvo amplias modificaciones aplicadas en 2007; pretendemos informar al médico certificador de sus principales novedades y aspectos clave a la vez que insistir en la trascendencia sanitaria de este acto medicoprofesional y legal.
Dónde estamosSituación documentalLa Organización Médica Colegial (OMC) y el Instituto Nacional de Estadística (INE) han unificado y actualizado el CMD y el boletín estadístico de defunción (fig. 1) tras consulta al Ministerio de Justicia y al Ministerio de Sanidad. Entre las innovaciones, destaca la inclusión de la pregunta sobre si el deceso ha sido consecuencia diferida de un accidente de tráfico o de trabajo, y también si se practicó la autopsia (clínica) al cadáver. El lugar del óbito es otra innovación, que se refiere al lugar donde se ha reconocido el cadáver y se ha certificado la muerte8. También se debe indicar el tiempo aproximado de las afecciones al fallecimiento en el apartado de causas de defunción.
El impreso es único, lo que facilita la cumplimentación y evita duplicidades y discordancias. Permite la digitalización de las enfermedades consignadas mediante la lectura por reconocimiento caligráfico y cumple con los estándares de estructura y contenido de las recomendaciones de la OMS. El impreso mantiene la descripción de la principal situación u ocupación laboral. Recordemos que el CMD tiene una doble finalidad: una legal para la inhumación del cadáver y otra estadística de utilidad sanitaria.
El BEP es el impreso en el que se inscriben los nacidos en un parto, e incluye los datos de los nacidos muertos o los nacidos vivos que fallecen durante el primer día de vida. El obstetra o el pediatra es el que generalmente debe certificar las causas de muerte del nacido fallecido, tanto si son de origen fetal como de origen materno. Un mismo impreso puede recoger varios nacimientos y decesos del mismo parto (fig. 2). La principal innovación es que incorpora los indicadores sociales de educación —máximo nivel de estudios completado— y la ocupación principal de la madre y del padre. El BEP en un formato menos manejable, mantiene el número de semanas de gestación y el peso en gramos al nacer.
Situación de la informaciónSe ha supuesto a menudo que la certificación de las causas de muerte en el ámbito extrahospitalario era menos fidedigna, pero como los anteriores documentos legales impedían conocer el lugar de ocurrencia de la defunción9,10, tales imprecisiones no pueden ser atribuibles sin más al ámbito de la atención primaria de salud (APS). En cualquier caso, la mayoría de las enfermedades se diagnostican mediante exploración clínica y pruebas complementarias convencionales11. Quizá los errores estén más relacionados con las muertes en la comunidad o en las residencias para ancianos.
La mortalidad perinatal registra una franca subdeclaración y una cumplimentación obstetrico-pediátrica que acostumbra a ser inválida o, por lo menos, inespecífica acerca de las enfermedades maternofetales12,13.
Asimismo, está documentada una relativa inexactitud en la notificación de las circunstancias y las causas de muerte objeto de la administración judicial14. La implantación en curso de un nuevo sistema de declaración telemática al INE15 permitirá mejorar el procedimiento actual.
¿Dónde llegaremos?Si bien se han producido avances sensibles, como la creación del Índice Nacional de Defunciones16 y la buena implantación de la 10.a revisión de la Clasificación Internacional de Enfermedades en mortalidad17,18, quedan pendientes otras tantas cuestiones, de las que citamos algunas a modo de recordatorio.
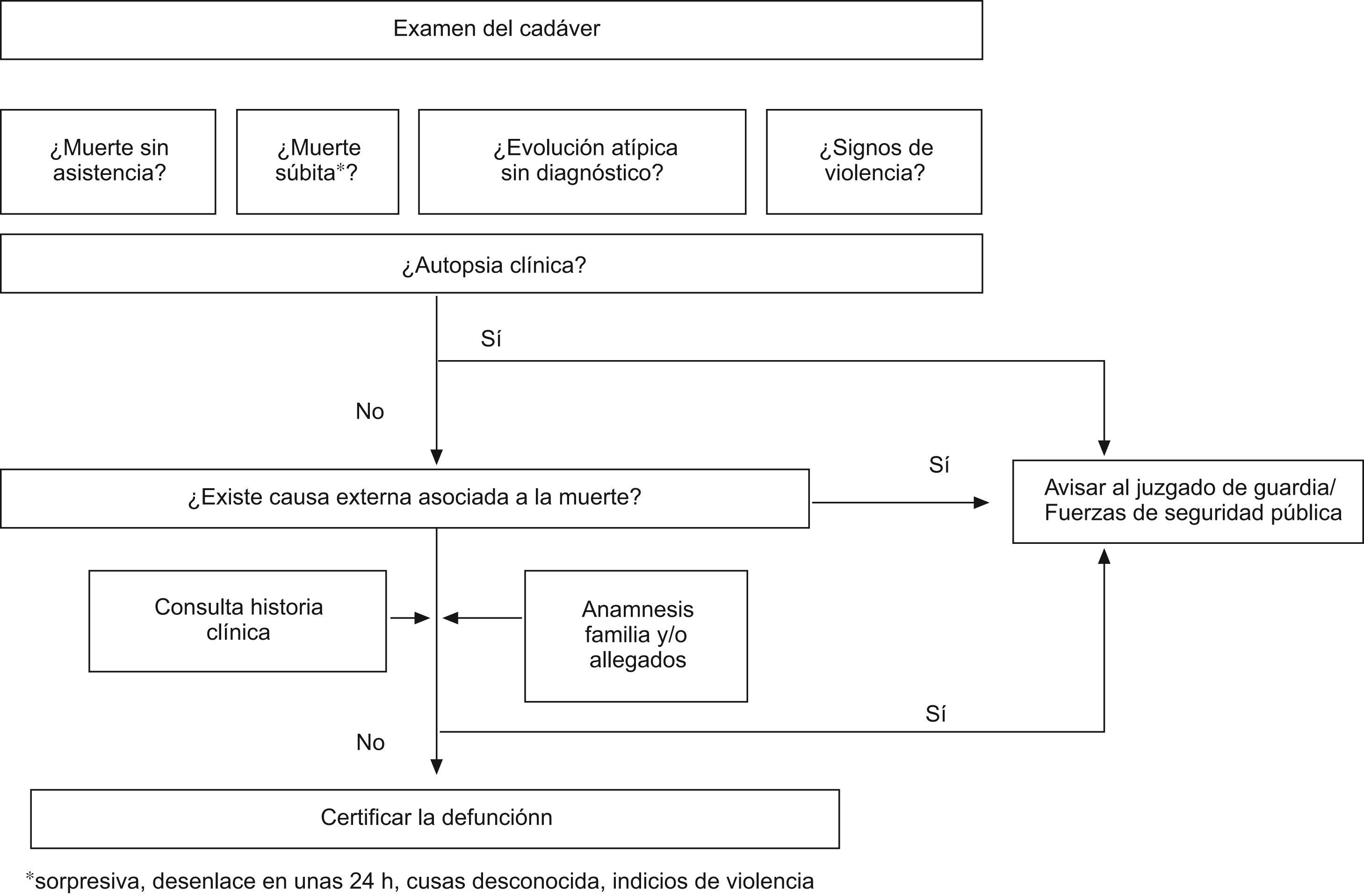
La inclusión de los accidentes de tráfico y de trabajo puede generar al médico certificador dudas sobre la repercusión legal de su indicación. Hay que tener en cuenta que toda defunción a consecuencia diferida de accidente es objeto del ámbito judicial (ver algoritmo para certificar la defunción en la figura 3).
Por otra parte, existe cierta resistencia a asumir la eventual responsabilidad legal que implica la certificación médica (de urgencias o en la comunidad), que por capacitación profesional permite establecer el diagnóstico diferencial ante una defunción de muerte súbita o con signos de violencia. Se puede retrasar la inscripción en el registro civil para recabar documentación clínica para certificar la defunción en las 24 horas legales previas a la inhumación del cadáver desde la data del fallecimiento19,20. Ningún juez imputará a ningún médico que certifique de buena fe una muerte como natural, pero en cambio sí puede inquirirle sobre la elusión de la certificación en un óbito de causa natural21. Es importante que los médicos de urgencias del Sistema Nacional de Salud puedan disponer de acceso telemático a la historia clínica o a partes de ésta que se consideren relevantes y de apoyo a su práctica asistencial.
En algunas circunstancias, un número reducido de facultativos puede concentrar por su tipo de trabajo muchas más certificaciones de defunción. Por ejemplo, en el caso de los médicos contratados en residencias (asistidas) de ancianos o por empresas funerarias. Debemos enfatizar que no se debe expedir un certificado sin conocimiento de la causa y que en caso contrario se incurre en negligencia profesional con las connotaciones jurídico-legales de apercibimiento o de queja formal que pueda generar22,23. Además, si en este supuesto se opta por una certificación reiterada de la causa de muerte, como, pongamos por caso, accidente cerebrovascular, se puede alterar el patrón municipal o temporal de la estadística regional y las subsiguientes actuaciones de la administración sanitaria, además de deslegitimar a las residencias de ancianos o a las empresas funerarias.
Al médico de APS u otro ámbito sanitario interesado en la casuística de las personas que asiste debería podérsele remitir el estado vital, y las causas de la muerte de los paciente de su interés24.
La buena predisposición de la OMC sería clave para que algún colegio de médicos pilotase la declaración telemática del CMD sin coste de expedición para la familia del fallecido. Asimismo, es de esperar que tras un tiempo prudencial se evalúe la cumplimentación del actual CMD y que, de común acuerdo, la OMC y el INE lleven a cabo las modificaciones que, en su caso, fueran necesarias.
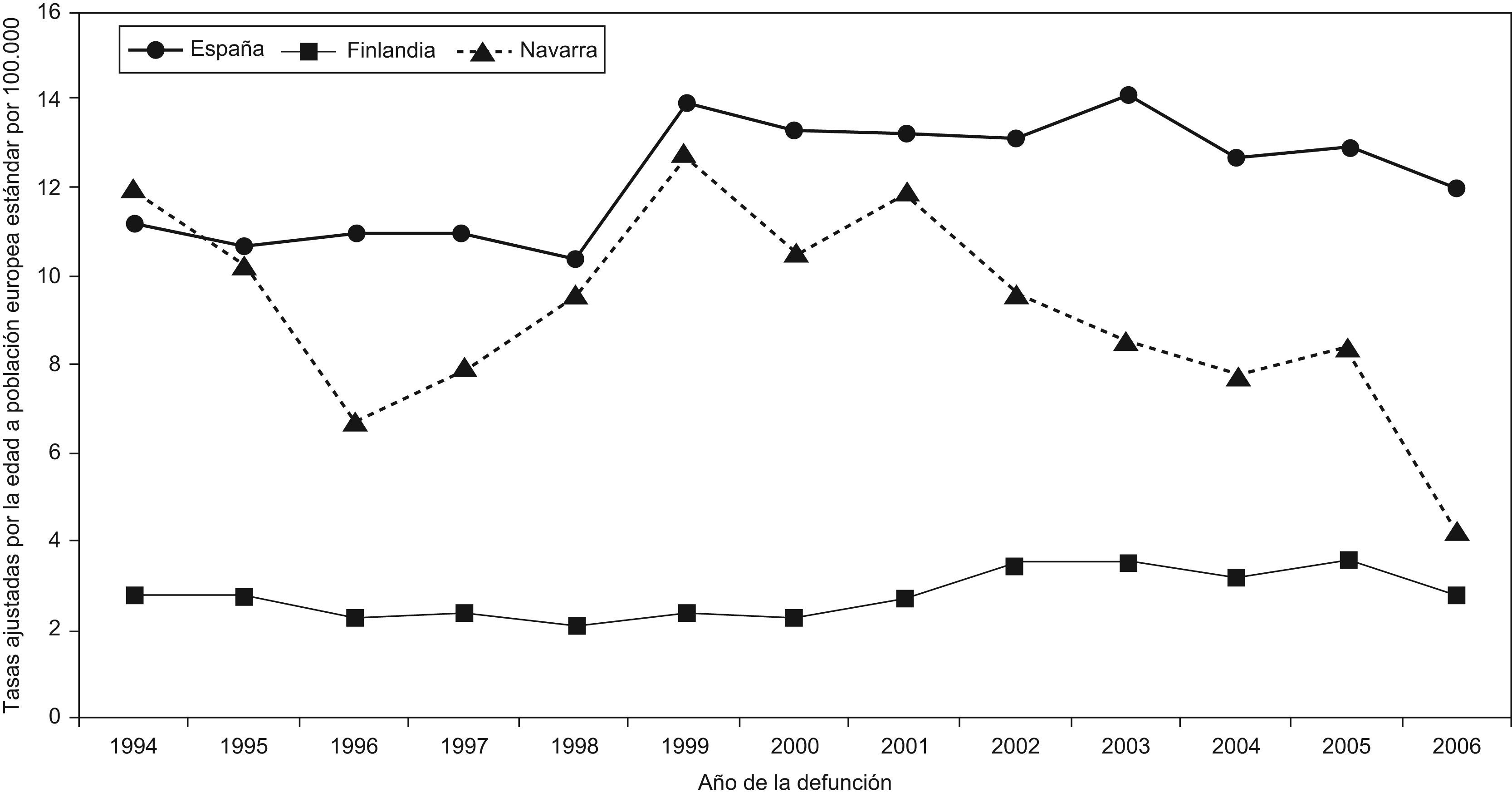
La recuperación de la información de los documentos de la defunción es una actividad deseable en los centros codificadores de las causas de muerte (denominados registros de mortalidad [RRMM] en las CC. AA.). Las encuestas telefónicas sistemáticas y periódicas a médicos, a registros civiles y a juzgados, junto con la búsqueda activa en los archivos12, son el medio para mejorar aquellas causas y circunstancias mal definidas o poco especificadas o de especial relevancia en salud pública, y por las que le pueden haber telefoneado alguna vez25,26. Esta característica debería ser común a los RRMM en España. También sería deseable un sistema de acreditación oficial de los registros que generan información sanitaria. En la figura 4 se observa un buen margen de mejora en la calidad de la estadística de defunciones según causa de muerte en España.
Incluir en los currículos de pregrado y en la formación continua (carrera profesional), de los talleres para la mejora de la calidad de la certificación médica de la defunción dada su eficacia demostrada27–29.
Es importante que la formación sanitaria acreditada involucrase a los médicos forenses, sin que su consulta (provisional) sea constitutiva de alteración de la carga de la prueba en la sentencia30. Compartir la estadística de defunciones de fuente judicial entre las administraciones de justicia, estadística y sanidad sería beneficioso para todos. Los RRMM deberían poder recabar información con finalidad estadística para mejorar la notificación de los juzgados27,30.
Impedir la inscripción en los registros civiles de cualquier defunción que no contenga los principales datos (p. ej.: documento nacional de identidad, causas de muerte, peso al nacer, etc.) y establecer un control sistemático de su inscripción (apellidos, documento nacional de identidad, etc.) ayudaría a mejorar la calidad, como lo haría la informatización de más registros civiles (tabla 1).
Extensión del certificado médico de defunción y del boletín estadístico de parto
|
| Boletín estadístico de parto (nacidos muertos o fallecidos antes del día de vida) |
| Escribir las semanas exactas de gestación, el peso al nacer en gramos y las causas maternas y fetales de la defunción del nacido |
Fuente: www.certificaweb.es.
CMD: certificado médico de defunción.
Una interesante contribución potencial de la APS podría ser la implantación del registro de defunciones de centro de salud, por la implicación de los médicos de familia, la aportación a la calidad a la estadística de causas de muertes y la utilidad clínica en la revisión de los casos31.
Estamos una vez más ante retos profesionales y de coordinación y organización entre instituciones con misión y visión de servicio público que la modernidad en España requiere. Esperemos que la superación de los nuevos desafíos no se dilate hasta el próximo decenio.
- •
Tanto el certificado médico de defunción (CMD) como el boletín estadístico de parto (BEP) son la fuente para las estadísticas nacionales e internacionales de mortalidad.
- •
El CMD y el boletín estadístico de defunción eran dos documentos diferentes para un mismo fallecimiento.
- •
El CMD y el BEP —en las muertes perinatales— no se adecuaban a los estándares de la OMS.
- •
Información sobre las novedades introducidas en el certificado médico de defunción y en el boletín estadístico de parto.
- •
Énfasis en la trascendencia sanitaria del acto medicolegal de la certificación de la defunción.
- •
Temas pendientes en el sistema de información en las circunstancias y las causas de la mortalidad en España.
Los autores declaran no tener ningún conflicto de intereses.
A Antonio Argüeso, Subdirector General de Estadísticas Sociodemográficas, y a Margarita García Ferruelo, Subdirectora General de Estadísticas Sociales Sectoriales, Instituto Nacional de Estadística (INE).
A Juan José Rodríguez-Sendín, Presidente del Consejo General de Colegios Oficiales de Médicos.
A Xurxo Hervada, subdirector Xeral de Saúde Pública, Consellería de Sanidade, Xunta de Galicia.
A Carmen Navarro, jefa del Servicio de Epidemiología, Consejería de Sanidad, Región de Murcia.
Al letrado Ricardo Cano y a los médicos forenses Juan Antonio Cobo, Antonio Pumarega y Faustina Sánchez por su asesoría. A Conchi Moreno por sus comentarios al manuscrito. A los profesionales y a las instituciones de los registros de mortalidad, del programa de formación médica en certificación de la defunción (www.certificaeweb.es), a los médicos certificadores, médicos forenses, jueces, secretarios y de gestión procesal y administrativa de los juzgados de instrucción, registros civiles, al INE y a los centros autonómicos de estadística por su contribución a la estadística regional, nacional e internacional de defunciones según causa.