Introducción
La odinofagia o dolor de garganta como consecuencia de una amigdalitis o faringoamigdalitis es el tercer cuadro respiratorio más frecuente en atención primaria1. La etiología es habitualmente viral (70-80%). Entre las bacterias, el principal agente es Streptococcus pyogenes o betahemolítico del grupo A (EBHGA), que se encuentra implicado en el 5-15% de los casos en adultos2. La faringoamigdalitis estreptocócica tiene una especial importancia debido a sus complicaciones: fiebre reumática, endocarditis, glomerulonefritis, etc.
El tratamiento de elección es la penicilina G en monodosis por vía intramuscular o la penicilina V oral durante 10 días debido a su eficacia, seguridad, espectro reducido y bajo coste. La amoxicilina es otra opción aceptable. En pacientes alérgicos se utilizará eritromicina.
El diagnóstico de referencia es el frotis faríngeo. También se dispone de tests rápidos para antígenos estreptocócicos con gran sensibilidad y especificidad (90-100%)3. Sin embargo, el resultado del frotis faríngeo no se recibe antes de 48-72 h y en nuestro medio no disponemos de tests rápidos, por lo que el diagnóstico habitual es fundamentalmente clínico.
Para facilitar esta tarea, se han elaborado varios sistemas de puntuación clínicos. El más conocido de ellos es el de Centor4, cuyas variables son fiebre, adenopatías cervicales, exudado amigdalar y ausencia de síntomas catarrales (rinorrea, tos, etc.). La presencia de 3 o 4 de estos criterios se asocia con una alta sospecha de infección estreptocócica. No obstante, hay disparidad en cuanto al valor práctico de esta puntuación de Centor5. Sin embargo, sería una gran ayuda disponer en nuestras consultas de una herramienta basada en síntomas y signos accesibles.
El objetivo principal de nuestro trabajo es determinar la utilidad del sistema de puntuación clínica de Centor para el diagnóstico de la faringitis estreptocócica.
Métodos
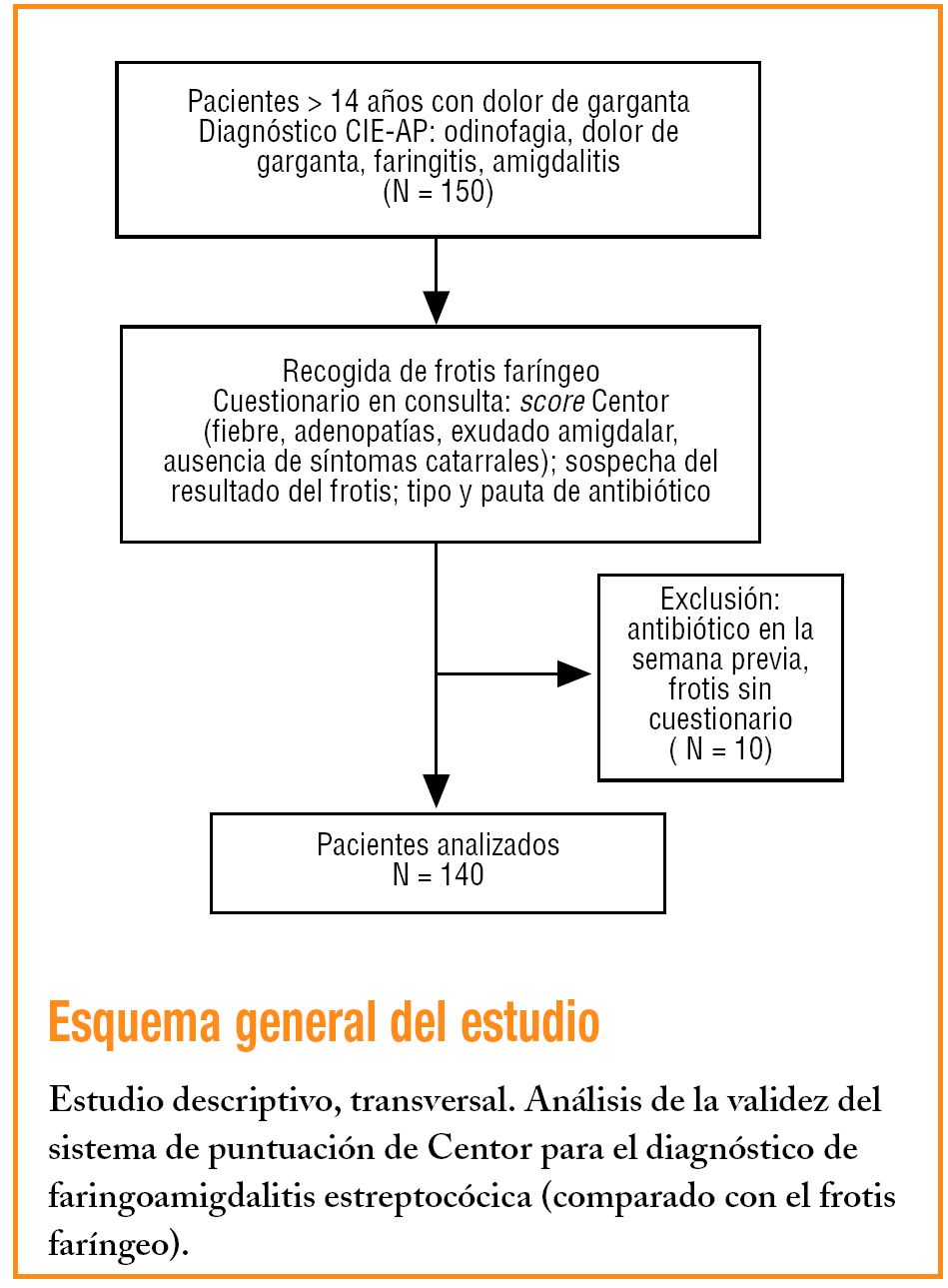
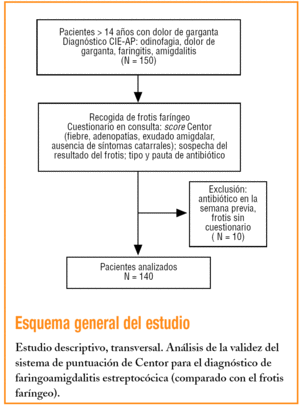
Estudio descriptivo realizado en el Centro de Salud San Fernando de Henares 2 (zona periurbana de Madrid) con la participación de los 10 facultativos del centro y los 4 residentes de tercer año de medicina de familia.
Se incluyó a los pacientes mayores de 14 años que acudieron a consulta entre el 14 de febrero y el 12 de mayo de 2005 con «dolor de garganta» de reciente comienzo como principal síntoma diagnóstico y que, a juicio del facultativo, fuera codificado en el programa Oficina Médica Informatizada para Atención Primaria (OMI-AP) como dolor de garganta, dolor amigdalar, amigdalitis, faringitis o faringoamigdalitis (diagnósticos según la Clasificación Internacional de Enfermedades [CIE-AP]). El médico recogía un frotis faríngeo en la consulta y rellenaba un protocolo asociado con el episodio diagnóstico con las variables clínicas estudiadas. Eran criterios de exclusión la utilización de antibioterapia en la semana previa, la faringitis crónica o la imposibilidad de recoger frotis.
Las variables del estudio fueron la edad, el sexo, la puntuación de Centor (adenopatías cervicales, exudado amigdalar, fiebre superior a 38 ºC incluso en el domicilio y síntomas catarrales), la opinión del médico sobre el resultado del frotis (¿cree que el frotis demostrará infección bacteriana?), la alergia a antibióticos, la pauta antibiótica y el resultado del frotis.
El tamaño muestral se calculó en 139 individuos para una precisión del 5% y una proporción esperada del 10%, con un nivel de confianza del 95% (Epidat 3.0). El conjunto de datos se analizó con el programa estadístico SPSS versión 10.0 para Windows. Se realizó un análisis de la asociación entre las variables cualitativas mediante la prueba de la χ2, y la fuerza de la asociación se midió con la odds ratio (OR). Se calcularon la sensibilidad (S), la especificidad (E), el valor predictivo positivo (VPP), el valor predictivo negativo (VPN) y los cocientes de probabilidad para cada valor de la puntuación y para las distintas asociaciones entre los criterios que lo componen.
Resultados
Se incluyó en el estudio a un total de 140 pacientes con dolor de garganta. Un 62,1% eran mujeres y la edad oscilaba entre 14 y 81 años (mediana, 28,5 años; media ± desviación estándar [DE], 32,1 ± 14,8 años).
El 72,9% de los pacientes incluidos en el estudio presentaba adenopatías, el 58,6% refería «ausencia de síntomas catarrales», en un 55,7% se objetivaba exudado amigdalar y la mitad tenía fiebre.
Del total de frotis recogidos, 34 (el 24,3%; intervalo de confianza [IC] del 95%, 17,6-32,4%) fueron positivos para EBHGA, sin que se encontraran diferencias significativas en función del sexo o la edad. En 61 casos (43,6%), el médico había supuesto que el frotis iba a ser positivo (p < 0,001; OR = 5,3; IC del 95%, 2,2-12,6).
La presencia de exudado amigdalar fue el criterio que en un mayor porcentaje de ocasiones indujo la prescripción de antibiótico (el 80,8% de los pacientes con exudado), pero el frotis fue positivo sólo en el 37,2% de los casos.
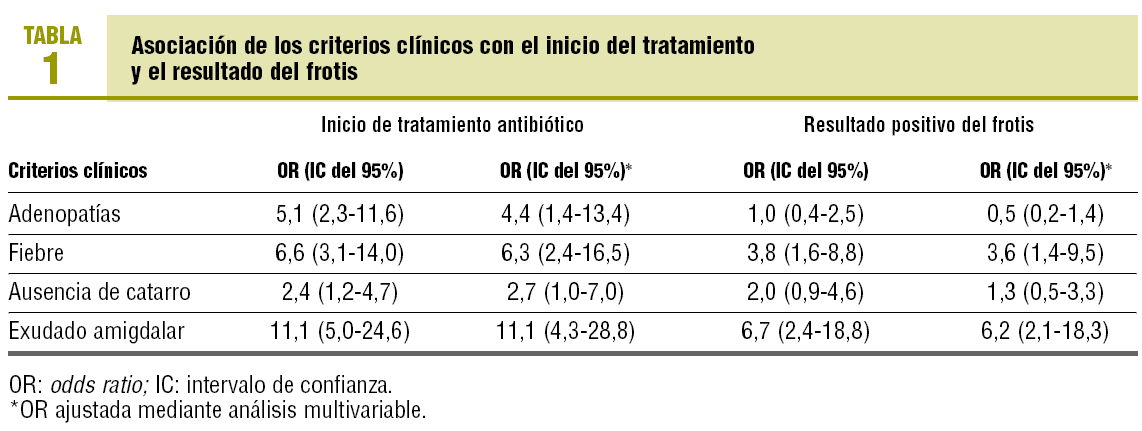
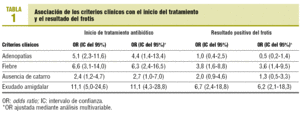
Los 4 criterios se asocian de modo independiente con el comienzo del tratamiento antibiótico, pero sólo la fiebre y el exudado amigdalar mantienen dicha asociación con el resultado positivo para estreptococo en el frotis (tabla 1).
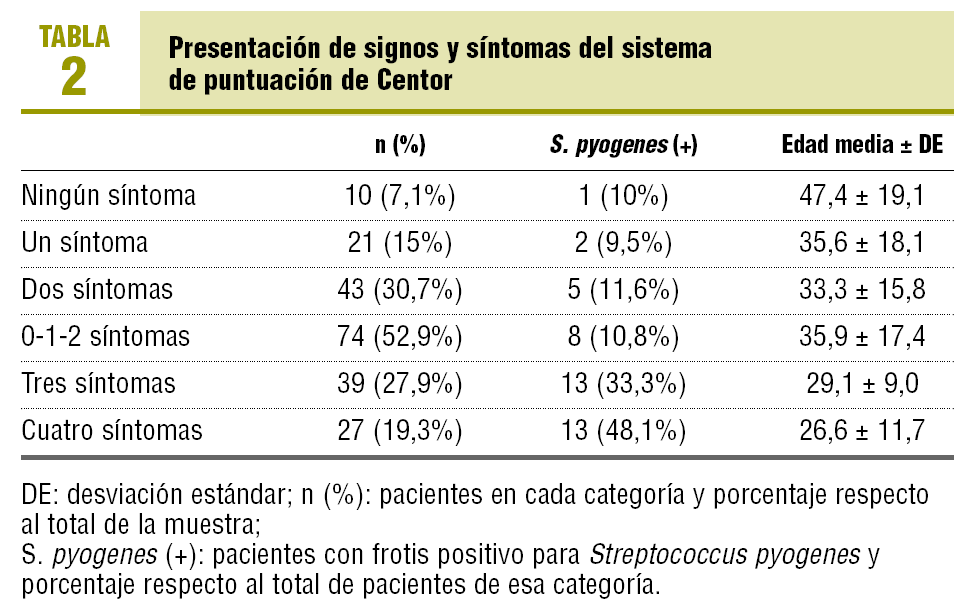
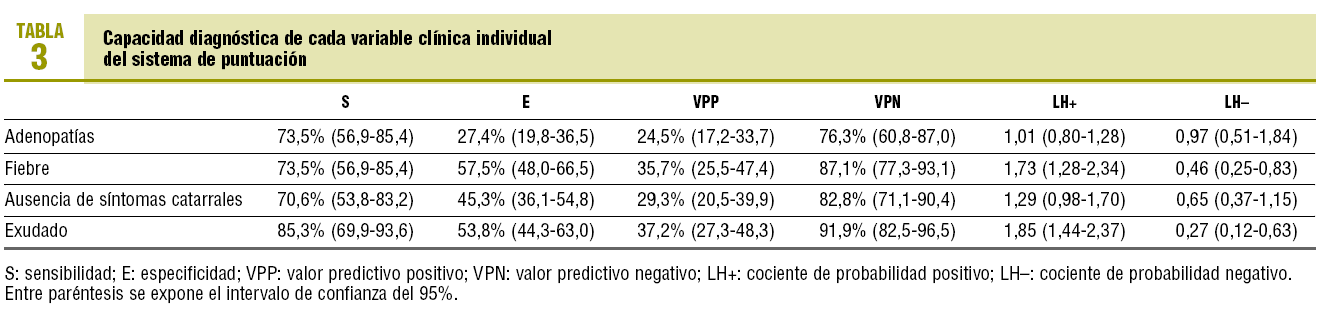
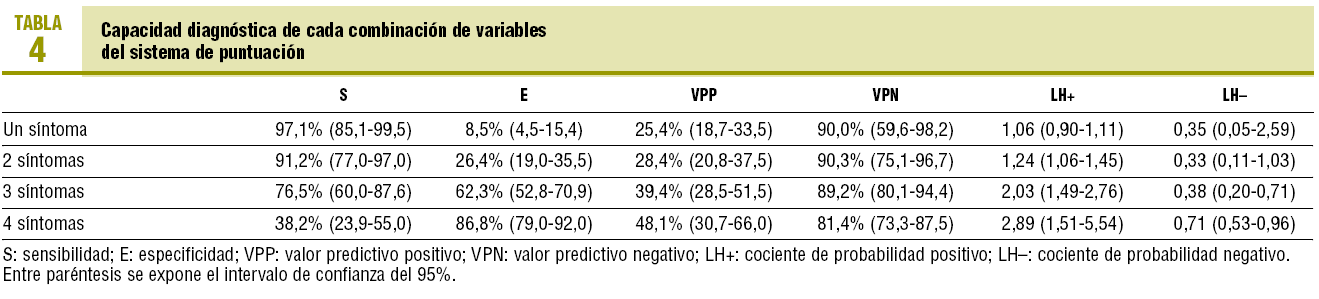
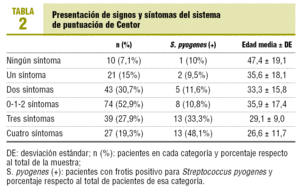
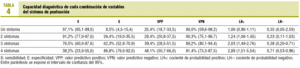
El porcentaje de frotis faríngeos positivos según la puntuación de Centor se muestra en la tabla 2. Los pacientes con menor número de síntomas presentaban una mayor edad (p = 0,001), pero no había diferencias significativas respecto al sexo. En las tablas 3 y 4 se resume la capacidad diagnóstica de la puntuación.
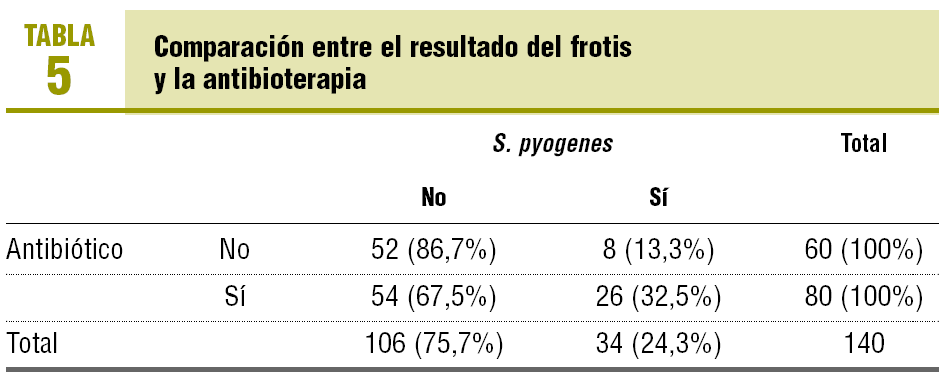
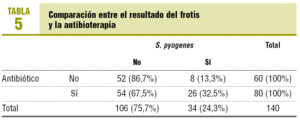
Se inició tratamiento antibiótico en 80 pacientes (57,1%), en 54 de los cuales el frotis fue negativo (el 67,5% de los pacientes que recibieron antibióticos por dolor de garganta) (tabla 5). Los antibióticos más prescritos fueron amoxicilina (47,5%) y amoxicilina-ácido clavulánico (35%).
Discusión
La incidencia de etiología estreptocócica observada puede estar sobrestimada, ya que los frotis se recogieron en invierno-primavera, que son los meses de mayor incidencia1. Además, el enunciado «ausencia de síntomas catarrales» puede inducir a confusión4-7. Otro factor que se debe valorar es el porcentaje de portadores asintomáticos de EBHGA (el 10-20% de la población)8.
Johansson et al6 hallaron, en centros de salud de Suecia (enero-marzo), un 31,4% de cultivos positivos para EBHGA (incluidos niños). McIsaac et al7 recogen frotis durante 15 meses (diciembre-febrero) en Canadá y obtienen una prevalencia general del 13,8% (el 10,7% en sujetos de 15-44 años).
McIsaac et al7 encontraron una asociación con la edad, además de los criterios clásicos de Centor. La Organización Mundial de la Salud (OMS)8 propugna que en países subdesarrollados se trate a los pacientes con exudado más adenitis cervical dolorosa (S del 12% y E del 94%).
La diferencia entre la sospecha de infección bacteriana (43,6%) y el inicio de la antibioterapia (57,1%) ya aparece en estudios previos1,9. Se aduce una «cultura de la receta», donde médico y paciente esperan finalizar la consulta con una prescripción farmacológica (especialmente antibióticos).
Con 3 criterios, el cociente de probabilidad positivo (CPP) es de 2,03: un paciente con faringitis estreptocócica tiene 2 veces más probabilidad de sumar 3 puntos que un paciente con faringitis de otra causa. Sin embargo, aun con 3 puntos, sólo hay un 40% de probabilidades de que realmente sea estreptocócica (VPP del 39,4%). Con los 4 criterios de la puntuación de Centor, el CPP es 2,89, pero el VPP sólo asciende hasta el 48,1% (menos de la mitad serán faringitis estreptocócicas).
La presentación aislada de fiebre o exudado tiene buenos CPP+ (fiebre, 1,73 y exudado, 1,85), con cifras de S del 73,5 y el 85,3%, pero su VPP es aún menor que con 3 o 4. En nuestra muestra, ningún paciente con 2 signos presentaba sólo la combinación fiebre y exudado.
Sin duda, los mejores valores se obtienen para la E y el VPN. Con 4 criterios, la E es del 86,8% (probabilidad de no tener los 4 signos si la faringitis no es estreptocócica) y el VPN es del 81,4% (probabilidad de estar sano si no presenta los 4 puntos). Por ello, varios autores8 argumentan que los datos clínicos, más que para diagnóstico, son útiles para descartar a los pacientes sin infección estreptocócica y que no necesitan test rápido, cultivo o antibiótico.
Pero ¿qué actitud tomar ante un paciente en el que sospechamos una amigdalitis estreptocócica? ¿Qué hacer si tienen 3 o 4 criterios de Centor?
La Sociedades Americana de Medicina Interna y la de Medicina de Familia y los Centers for Diseases Control desestiman el frotis (por retraso en el resultado) y proponen antibioterapia con 3-4 criterios de Centor o test rápido si es accesible9,10. Hubiéramos tratado menos falsos positivos (40 frente a 54) y habría 8 pacientes con 0-1-2 síntomas y con frotis bacteriano positivo sin tratar. Si exigiéramos todos los criterios, sólo trataríamos 14 falsos positivos, pero quizá demasiadas faringitis estreptocócicas (21 pacientes de 34: 61,76%) no serían diagnosticadas.
La Sociedad Americana de Enfermedades Infecciosas critica estas recomendaciones porque implican demasiados tratamientos, aumento de resistencias y efectos secundarios en pacientes innecesariamente tratados3. Su guía apuesta por la realización de frotis o test rápido a todos los pacientes y recuerda que retrasar la antibioterapia (hasta 9 días) no genera más complicaciones.
Little et al11,12 comparan 3 grupos de pacientes: antibioterapia en consulta, inicio diferido 3 días si no hay mejoría clínica (el 31% recogió la receta) y sin tratamiento (el 13% utilizó finalmente el antibiótico). No hubo diferencias en la evolución al tercer día entre los grupos (excepto la menor fiebre con el antibiótico), ni en la duración del cuadro o las complicaciones a largo plazo. Estas conclusiones son similares a las obtenidas en una revisión Cochrane13. La satisfacción del usuario era mucho mayor en los pacientes con antibiótico, aunque inducía nuevas consultas en el futuro. Los autores resaltan la medicalización de un proceso autolimitado y las expectativas de los pacientes de recibir un antibiótico, y todo ello facilitado por una citación para un justificante laboral o escolar (el 60% de los pacientes de su estudio).
El uso de penicilinas de elección en nuestro estudio es testimonial. Si ampliamos la consideración de antibiótico correcto a amoxicilina durante 7 o más días supone sólo el 37,5% de las recetas. Estos datos, así como el patrón de inicio de antibioterapia, podrían no ser extrapolables a los de otros profesionales.
Como conclusiones, cabe señalar la utilidad de la puntuación de Centor, principalmente para descartar la infección estreptocócica por su alto VPN. En pacientes con 3-4 criterios (y con todas las limitaciones expuestas) podría trabajarse con la sospecha de una etiología bacteriana. Sin embargo, debido a que la mayoría de las faringitis son víricas y que muchas de las bacterianas tienden a la resolución espontánea, sería muy valorable demorar 48-72 h el inicio de la antibioterapia. Esto puede suponer «titánicas» luchas con los pacientes y reconsultas en las ya masificadas agendas en invierno. Se debería valorar el apoyo de la unidad administrativa para recoger recetas.
Agradecimientos
A todo el personal del Centro de Salud San Fernando 2 por su colaboración.
Lo conocido sobre el tema
• La mayoría de los cuadros de faringoamigdalitis son de etiología vírica.
• El diagnóstico es habitualmente clínico, ya que no se dispone de tests rápidos de detección de antígenos estreptocócicos y los resultados del frotis faríngeo llegan de forma diferida.
• Hay una sobreprescripción de antibióticos por este motivo de consulta ante la sospecha de origen estreptocócico.
Qué aporta este estudio
• Con 3 o 4 criterios clínicos de la puntuación de Centor se alcanzan altos porcentajes de especificidad y valor predictivo negativo, pero menores de valor predictivo positivo.
• Se puede diagnosticar clínicamente con bastante seguridad los cuadros de faringoamigdalitis no estreptocócica (no subsidiarios de antibioterapia).
• Sin embargo, debido al bajo valor predictivo positivo, obtener 3 o 4 criterios en la puntuación no asegura que sea una faringoamigdalitis de etiología estreptocócica.
Correspondencia: J. Marín Cañada.
Centro de Salud San Fernando 2.
Pza. Ondarreta, s/n. San Fernando de Henares. 28830 Madrid. España.
Correo electrónico: jmarin29@hotmail.com
Manuscrito recibido el 20-7-2006.
Manuscrito aceptado para su publicación el 15-1-2007.