Identificar la trayectoria de consumo y las estrategias de manejo de los antidepresivos desde la perspectiva de los pacientes.
DiseñoEstudio cualitativo.
EmplazamientoTenerife.
Participantes y/o contextosMuestreo teórico hasta alcanzar la saturación.
MétodoSe incluyeron 17 entrevistas abiertas a personas que consumían antidepresivos con o sin ansiolíticos. El rango de edad osciló entre 35-85 años, de los cuales 13 eran mujeres. Diez vivían en un contexto más urbano y el resto en zona rural.
Las entrevistas se grabaron en audio, fueron transcritas verbatim y analizadas según el método de Grounded Theory modificado con el apoyo del programa ATLAS.ti.
ResultadosEl proceso identificado de manejo de los antidepresivos se denominó «luchando interna y externamente». Consiste en la evaluación personal de los beneficios y riesgos del consumo del medicamento (lucha interna), frente al estigma y presión ambiental (lucha externa). El resultado del proceso de evaluación que realizan los pacientes puede dar lugar a diferentes estrategias de adaptación al tratamiento farmacológico: «aceptación incondicional», «aceptación resignada» o bien «aceptación forzada».
ConclusionesEntender el proceso de evaluación que el paciente necesita hacer, dada la lucha interna y externa en la que se ve inmerso, es útil para poder realizar intervenciones que mejoren el consumo de medicamentos. De hecho, los médicos tienen un papel muy relevante, aunque no siempre explícitamente buscado, en la resolución del dilema que se plantean los pacientes acerca del consumo de los fármacos antidepresivos; y, por tanto, en la reducción del tiempo de sufrimiento de los pacientes.
To identify the consumption pathway and strategies of coping with antidepressants use from the patients perspective.
DesignQualitative research.
SettingTenerife.
SamplingTheoretical sampling until saturation.
MethodA total of 17 open interviews with patients who consumed antidepressants whether combined with tranquilisers or not. The age range was between 35-85 years, and there were 13 women. Ten lived in a more urban setting and the rest in rural areas.
Interviews were audio-recorded, transcribed verbatim and analysed using a modified Grounded Theory supported by the software program ATLAS.ti.
ResultsThe process identified as coping with antidepressants, was called “struggling internally and externally.” It consisted of the individual assessment of the benefits and risks of medication use (internal struggle), addressing stigma and social pressure (external struggle). The outcome of the assessment made by patients may lead to different strategies for adjusting to drug treatment: “unconditional acceptance”, “resigned acceptance” or “forced acceptance”.
ConclusionsUnderstanding the evaluation process that the patient needs to go through, given the internal and external struggle in which they are immersed, can be useful to develop interventions that improve medication use. In fact, physicians have an important role, although not always explicitly sought in resolving the dilemma posed by patients using antidepressant drugs and, therefore, reducing the length of patient suffering.
La depresión es una enfermedad grave, y se considera un problema relevante en salud pública1. En el estudio epidemiológico ESEMeD europeo se halló una prevalencia, en España, del 10,5% para el episodio depresivo, siendo el trastorno mental más frecuente2,3.
El uso óptimo de los psicofármacos adecuadamente prescritos es de vital importancia para la autogestión de los trastornos mentales crónicos. Sin embargo, el no cumplimiento con el tratamiento prescrito constituye un problema de gran magnitud y que tiende a aumentar. Según el informe publicado por la Organización Mundial de la Salud (OMS), «Adherence to Long-Term Therapies. Evidence for Action»4, la depresión registra tasas de incumplimiento con la medicación pautada que van del 40 al 70%, en función del grado del desarrollo del país de estudio. El incumplimiento del tratamiento es la principal causa de que no se obtengan todos los beneficios que los psicofármacos pueden proporcionar a los pacientes, reduce la calidad de vida de los pacientes psiquiátricos y desperdicia recursos asistenciales.
Los estudios sobre la continuidad del tratamiento antidepresivo y su repercusión en la eficacia, plantean problemas relacionados con el mantenimiento de la medicación por períodos de tiempo más largos de los recomendados, o bien retiradas precoces5,6.
Uno de los aspectos menos estudiados es la percepción de la enfermedad y su tratamiento desde la perspectiva de los pacientes. El consumo de los fármacos y sus efectos no solo dependen de las propiedades farmacológicas del medicamento, sino también de muchos factores que pueden potenciar o disminuir su efecto, y que son responsables de la gran variabilidad en la respuesta a este tipo de fármacos que existe de una persona a otra7. Cecil Helman8 explica ampliamente los factores de los que depende el efecto de los medicamentos sobre el individuo: propiedades farmacológicas; propiedades atribuidas al receptor del fármaco (edad, experiencia, personalidad, etc.); propiedades atribuidas al fármaco (sabor, color); propiedades atribuidas al que prescribe (personalidad, edad, actitud, autoridad, etc.) y propiedades atribuidas al lugar físico en que se prescribe (consulta, hospital). Todas estas propiedades forman el «micro-contexto». También es preciso considerar el denominado «macrocontexto» constituido por el ambiente social, cultural, político y económico en que el uso del fármaco tiene lugar, esto incluye los valores morales y culturales con que se relacionan y que pueden potenciar o prohibir el uso. Este «macrocontexto» condiciona en cierta medida el «microcontexto».
La importancia de este problema generó un grupo de trabajo europeo denominado TUPP (The Users Perspective Project). Este grupo está integrado por un equipo multidisciplinario de investigadores de 13 países europeos. El principal interés del grupo es entender y describir el significado social y el manejo de los fármacos que modifican el estado de ánimo, en diferentes entornos culturales europeos. Finalmente, se realizó un estudio comparativo entre 6 países, incluido España, y del que forman parte los autores de este trabajo. En este artículo se presentan los resultados obtenidos en el estudio español.
El análisis de la perspectiva del paciente sobre los motivos por los que decide tomar un determinado medicamento y las estrategias que desarrolla constituyen el núcleo del presente trabajo. Para ello se optó por un enfoque cualitativo que permitiera el estudio de la perspectiva del usuario de forma más profunda.
Participantes y métodosEl estudio se realizó en la isla de Tenerife. Se trata de un estudio de enfoque cualitativo basado en la realización de entrevistas abiertas a personas mayores de 18 años que tomaran antidepresivos durante más de 6 meses, y que estaban dispuestas a colaborar en él.
Se inició la estrategia de selección a través de médicos de atención primaria. Una vez obtenido el permiso de los posibles participantes, la primera autora contactaba telefónicamente con cada uno. Se le explicaba con mayor detalle el estudio y se confirmaba su deseo de participar. Esto permitía establecer una cita para la realización de la entrevista.
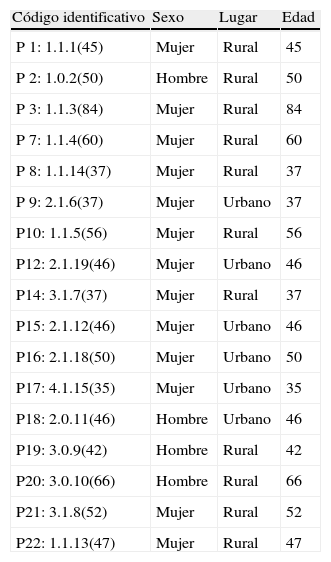
El muestreo consideró en primer lugar el sexo y la edad. Posteriormente, y mediante las técnicas del muestreo teórico y la comparación constante, se añadieron factores como el lugar de residencia (urbano/rural), el estado civil y el contexto familiar (tabla 1). Durante la selección del estudio hubo 2 participantes, mujeres de zona rural, que accedieron a participar inicialmente, pero al intentar concertar la cita se retiraron del estudio.
Perfil de los participantes
| Código identificativo | Sexo | Lugar | Edad |
| P 1: 1.1.1(45) | Mujer | Rural | 45 |
| P 2: 1.0.2(50) | Hombre | Rural | 50 |
| P 3: 1.1.3(84) | Mujer | Rural | 84 |
| P 7: 1.1.4(60) | Mujer | Rural | 60 |
| P 8: 1.1.14(37) | Mujer | Rural | 37 |
| P 9: 2.1.6(37) | Mujer | Urbano | 37 |
| P10: 1.1.5(56) | Mujer | Rural | 56 |
| P12: 2.1.19(46) | Mujer | Urbano | 46 |
| P14: 3.1.7(37) | Mujer | Rural | 37 |
| P15: 2.1.12(46) | Mujer | Urbano | 46 |
| P16: 2.1.18(50) | Mujer | Urbano | 50 |
| P17: 4.1.15(35) | Mujer | Urbano | 35 |
| P18: 2.0.11(46) | Hombre | Urbano | 46 |
| P19: 3.0.9(42) | Hombre | Rural | 42 |
| P20: 3.0.10(66) | Hombre | Rural | 66 |
| P21: 3.1.8(52) | Mujer | Rural | 52 |
| P22: 1.1.13(47) | Mujer | Rural | 47 |
Para llevar a cabo este estudio se decidió, junto con el equipo de trabajo europeo TUPP, un tipo de entrevista abierta con preguntas generales, elaborándose un guión básico orientativo pero no rígido (tabla 2). Además se incluyó material recogido de modo informal (anécdotas, televisión, periódicos, revistas), tal y como aconseja Glasser en el uso de Grounded Theory9.
Guión de la entrevista
| 1. Presentación y reinformación sobre el estudio, confidencialidad y anonimato. Solicitud de permiso para la grabación de la entrevista. |
| 2. Experiencias y percepción con preguntas generales como: |
| - ¿Cómo empezó con el tratamiento? |
| - ¿Cómo empezó la enfermedad? |
| Con apoyo sobre otras preguntas para realizar la entrevista del tipo: |
| - ¿Qué experiencias anteriores ha tenido? |
| - ¿Cómo se sentía? |
| - ¿Cómo se relacionaba con su familia? |
| - ¿Qué le preocupaba? |
| - ¿Qué expectativas tenía? |
| - ¿Qué le dijeron sobre el diagnóstico? |
| - ¿Qué le dijeron sobre el tratamiento? |
| - ¿Tuvo efectos secundarios? |
| - ¿Qué pensaba sobre sus medicinas? |
| 3. Elección y estrategias de uso, con preguntas del tipo: |
| - ¿Cómo maneja la medicación? |
| - ¿Por qué lo usa? ¿Ha utilizado otras terapias? |
| 4. Comunicación con preguntas como: |
| - ¿Con quién habla de su enfermedad y del tratamiento? |
| - ¿Cómo cree que lo ven los demás? |
| - ¿Cómo ha sido su relación con los médicos y profesionales sanitarios? |
| - ¿Dónde consigue apoyo? |
| 5. Expectativas: |
| - ¿Qué espera que ocurra a partir de ahora? |
| - ¿Qué le gustaría que sucediera? |
| 6. Siempre se deja la opción de: ¿Quiere añadir algo más que no me haya contado antes? |
Las entrevistas fueron realizadas por 2 personas: hombre asiático no sanitario y la primera autora. Fueron entrenados para la técnica de la entrevista y cada uno realizó la mitad de las entrevistas. Todas las entrevistas fueron grabadas y transcritas verbatim por los entrevistadores para su análisis.
Las entrevistas se realizaron en los centros de salud pero independientes de las zonas de consulta. La duración de las entrevistas osciló entre 30 y 60 min. Durante el proceso de selección y entrevista se ofrecía a los participantes la posibilidad de interrumpir y de cambiar su decisión.
El proceso de análisis se basó en el método de comparación constante10. El texto transcrito fue fragmentado en códigos mediante un proceso inductivo y constantemente comparado de delante hacia detrás y viceversa. Se fueron agrupando en categorías de conceptos más amplios buscando las posibilidades de los contrarios para cada código. A partir de la entrevista 13 no se identificaron códigos nuevos —salvo esporádicamente— y, en la entrevista 17, se comprobó la reiteración en las categorías establecidas; de esta forma se llegó a la saturación del análisis11. Igualmente en ese momento se consideró que se había cubierto el muestreo definido de forma teórica y completado a través del análisis de datos realizado de forma simultánea. De este modo emergieron conceptos que pasaron de una interpretación inicial a una más compleja, llegando finalmente a la descripción de la trayectoria de consumo y al proceso de manejo de los antidepresivos. Se utilizó el programa ATLAS.ti (ATLAS.ti Scientific Software Development GmbH, version 4.1, 1997, Berlín, Alemania) como apoyo para la organización y gestión de datos textuales desde la codificación inicial, agrupación por familias y comparación de códigos entre las entrevistas. Sin embargo, para la fase más interpretativa de análisis se utilizaron las salidas impresas que permite el programa, manejándolas en papel. La codificación de las entrevistas fue contrastada por VM y ES. Se realizó la verificación de los resultados con otros profesionales (peer debriefing) y pacientes (member checks)11. Concretamente C.C. revisó los resultados por su experiencia como psiquiatra, y se presentó el análisis preliminar al segundo entrevistador (no sanitario), así como a compañeros de médicos de atención primaria y conversaciones informales con pacientes similares sobre los resultados de este estudio. V.M. mantuvo notas en forma de memos de la experiencia del proceso de investigación.
ResultadosLos resultados que se presentan se basan en los datos obtenidos de 17 informantes. De ellos 13 mujeres y 4 hombres; de entre 35 y 85 años; y 7 viven en zonas rurales y 10 en zonas consideradas urbanas.
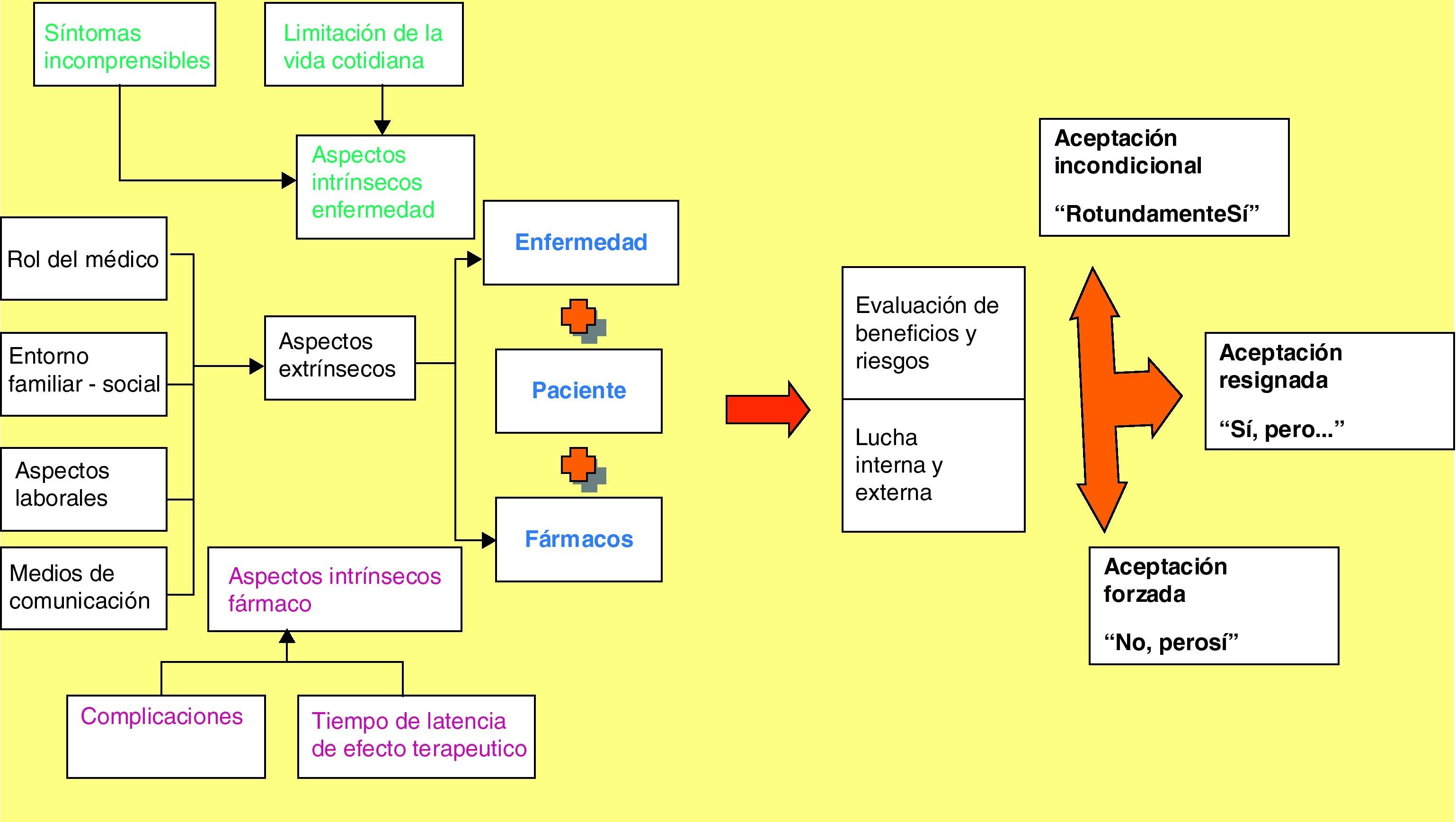
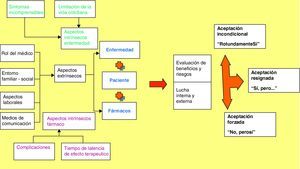
La categoría principal identificada fue el dilema con el que se encuentra el paciente ante la prescripción y consumo de un antidepresivo. Frecuentemente los pacientes realizan un proceso de evaluación de los beneficios y riesgos del consumo de los tratamientos farmacológicos. Este proceso no es tan simple, sino que hay una serie de características que afecta a la toma de decisiones sobre el consumo del medicamento. Este proceso lo hemos denominado «Luchando interna y externamente» (fig. 1). En las tablas 3 y 4 se presentan citas textuales ilustrativas.
Citas textuales: aspectos incidentes
| Aspectos incidentes en la percepción de la enfermedad y uso de los antidepresivos | |
| 1. Aspectos intrínsecos relacionados con la enfermedad | |
| Síntomas incomprensibles | ¿Cómo puede ser todo de la depresión, si yo me siento mal físicamente, y Don P, el pobre me ha hecho pruebas, me manda aquí, me manda allí y me dice que no, que es todo de la depresión, eso, sí, sí, sí, sí… que es de ahí, y que si yo no estoy bien de ahí pues nada (P14: 3.1.7)Me cogí una depresión y yo me encapriché que era otra cosa, no que era una depresión realmente, me decían «son los nervios», yo decía «no», porque a mí lo que me daba era como vértigo, se me movían las cosas y yo no podía caminar, entonces me pusieron un tratamiento (P21: 3.1.8) |
| Limitación en la vida cotidiana | Me daba como miedo y me decía «venga arréglate vamos a ir a la fiesta un ratito o dónde fuera» y «Ay, yo no tengo ganas, yo no voy, yo no voy». Pues iba pero después cuando eso, mira una agonía… (P10: 1.1.5)He cogido miedo a conducir, no quiero el coche, qué va, qué va, no cojo el coche por nada, siempre «llévame, por favor», prefiero coger un taxi (P14: 3.1.7) |
| 2. Aspectos intrínsecos relacionados con el fármaco | |
| Complicaciones | Te recomendaban que no condujeras por el tratamiento, sí porque te entraba somnolencia o algo (P16:2.1.18) |
| Porque yo me fui a E, me mandó un tratamiento y la primera pastilla que me tomé estuve todo el día durmiendo, y yo eso no lo quiero, yo quiero que me controlen, lo que no quiero es estar durmiendo todo el día como una tonta, o sea, me mandó tres clases de pastillas, me tomé una un día, estuve durmiendo desde las 9 a las 6 de la tarde, las tiré, no me acuerdo cuáles eran, las tiré todas, lo llamé, me cambió tres medicamentos y ocurrió igual, no volví más (P7:1.1.4) | |
| Tiempo de latencia de efecto terapéutico | Estuve una semana que decía «¡bah! esto no me hace nada», y me dijo «a partir de los 15 días es cuando realmente va a hacer efecto», y efectivamente, a partir de cuando fueron pasando los días empecé a notar la diferencia total (P2:1.0.2) |
| 3. Aspectos extrínsecos relacionados con la enfermedad y el tratamiento farmacológico | |
| Papel del médico | Pero ninguno me ha dicho mira, tú tienes esto, yo quisiera saber… yo sé que de algo viene, que viene de atrás, pero yo quisiera que alguien me dijera «mira tú tienes esto, tienes que llevar esto de esta forma esta y esta», no tú tienes algo, mira estas pastillas (P7: 1.1.4)En estos cuatro años a los dos años y medio Dña. M, mi médico de cabecera… que yo no he ido a la psiquiatría en todo el tiempo. No, no, no lo he necesitado. Yo no he visitado la consulta del psiquiatra en todo el tiempo (P12:2.1.19) |
| Entorno familiar y social | La sociedad no está mentalizada, no eres comprendida, que de todas todas, que es una enfermedad que como no sé, como una lepra, que a veces hay que ocultar (P1:1.1.1)Mi marido […] y para mí eso fue otro problema gordo, el que él no nos ayudara en nada, que eso además desde el principio, mi marido además no entiende lo que es una depresión… nada dice que son tonterías e idioteces (P14:3.1.7) |
| Aspectos laborales | También yo le achaco esto, no, le achaco esto a problemas de trabajo que hubo (P9:2.1.6) |
| Representación en los medios de comunicación | Cuando se lleva una enfermedad de estas debería de haber mucha información. Mucha información al paciente, y a la familia, y al entorno (P1:1.1.1) |
| 4. Aspectos relacionados con el propio paciente | |
| Quizás lo que ha hecho el Prozac es hacerme despertar, o sea, borrar y hacer cuentas nuevas, porque eso era todos los días, si no era por una cosa era por otra, la observación, que si esa preocupación… que estaba encerrado en mí. (P2: 1.0.2) | |
| He llegado a aceptar que soy así, que para todo soy así, no sé si tiene una solución o no la tiene (P15:2.1.12)× | |
Citas textuales: proceso de evaluación
| Proceso de evaluación de beneficio y riesgos | |
| Aceptación incondicional | Y luego te acostumbras, y dices tú, ¿me desayuno? Pues Prozac, y ya está (P2:1.0.2) |
| Aceptación resignada | Mira, yo quisiera quitarme todas esas cosas entiendes, pero noto que mi cuerpo las necesita (P7:1.1.4) |
| Aceptación forzada | Pero me encantaría prescindir de ella [refiriéndose al fármaco], pero totalmente, pero no sé si lo conseguiré, pero vamos, ese es mi objetivo primordial (P15:2.1.12) |
- •
Síntomas incomprensibles. La aceptación de los síntomas como de origen psicológico se ve dificultada por dos motivos principalmente: la presencia de síntomas y signos físicos, y la aparición de síntomas psicológicos que no se relacionan con acontecimientos vitales porque frecuentemente no son recientes. Ambos están relacionados con la «peregrinación» en la búsqueda de una solución aceptable para el paciente.
- •
Limitación en la vida cotidiana. Los síntomas de la enfermedad limitan de forma importante las actividades de la vida cotidiana. Se afecta la normalidad y se dificulta el cumplimiento del rol del paciente, tanto familiar como social y/o laboral. Este aspecto favorece el sentimiento de culpabilidad.
- •
Complicaciones. Los fármacos antidepresivos pueden presentar efectos secundarios relevantes, así como limitación en actividades habituales como conducir o en el consumo de alcohol.
- •
Tiempo de latencia de efecto terapéutico. La mayoría de los antidepresivos presentan un periodo de latencia de 6 semanas hasta empezar a mostrar efectos terapéuticos, lo cual puede influir en la percepción de inefectividad del tratamiento.
- •
Papel del médico. El médico de atención primaria suele tener un papel importante en el manejo que realiza el paciente del tratamiento. La actitud, información y explicaciones que ofrece puede influir en la aceptación de la enfermedad y tratamiento.
- •
Entorno familiar y social. La actitud de la familia y de las redes sociales influye claramente en el proceso de evaluación. Aunque, en algunos casos es posible que el paciente actúe de forma independiente a dicho entorno, en ocasiones manteniendo en secreto su enfermedad y, en otras, enfrentándose a ellos. El estigma y el tabú son fenómenos relacionados.
- •
Aspectos laborales. Para los pacientes que realizan una actividad laboral remunerada, a veces la enfermedad es una justificación para evitar la actividad laboral y, en otras ocasiones, el trabajo es una forma de terapia.
- •
Representación en los medios de comunicación. Los medios de comunicación influyen en la representación social de la enfermedad y del tratamiento farmacológico. La representación es habitualmente negativa, y, ocasionalmente, informativa. No favorecen el consumo de estos tratamientos. La influencia de los medios de comunicación aumentan el estigma y tabú.
El paciente tiene sus propias creencias sobre la enfermedad y su tratamiento. El paciente, cuando llega a comprender la enfermedad y encuentra una explicación para sus síntomas, siente cierto alivio. La percepción del medicamento es predominantemente positiva cuando es un mecanismo que permite recuperar la normalidad.
El proceso de evaluaciónTodas las características descritas influyen en la evaluación de los riegos y beneficios del consumo de fármacos antidepresivos. Los posibles resultados de este proceso de evaluación se han agrupado de la siguiente forma:
- •
Aceptación incondicional. En algunos casos el proceso de evaluación de los beneficios y riesgos del consumo de fármacos tiende a la aceptación del tratamiento de una forma incondicional. Es decir, los beneficios son claramente superiores a los riesgos y el tratamiento farmacológico es una solución aceptable para el paciente. La aceptación del tratamiento farmacológico es «rotundamente sí».
- •
Aceptación resignada. En otros casos, la balanza está más equilibrada, pero, aún así, el paciente se resigna a utilizar el tratamiento farmacológico como parche a su problema. Se trata de una aceptación del tipo «Sí, pero…»
- •
Aceptación forzada. Por último, se ha identificado una situación en la que pesan más en la balanza los riesgos, sin embargo, se percibe como necesidad el tratamiento farmacológico para soportar los efectos de la enfermedad. El tipo de aceptación se puede describir como un «No, pero sí».
Como en todo estudio cualitativo no se pueden hacer inferencias estadísticas sobre la población diana, sino interpretaciones de la realidad, dependientes del tipo de muestra. Esto no invalida los resultados porque el análisis es más profundo y se dirige a aspectos que no pueden estudiarse o analizarse con métodos cuantitativos. Sin embargo, las estrategias para asegurar el análisis cualitativo, de acuerdo con los estándares de calidad de este método, permiten facilitar explicaciones culturales que son transferibles de forma mucho más amplia.
De los resultados de este estudio diferenciamos 2 aspectos aplicables al trabajo en atención primaria. Por un lado, el conocimiento de las experiencias de los pacientes y los aspectos que pueden influir en su dilema respecto a las decisiones sobre toma de antidepresivos, que pueden ayudar al médico a realizar mejor su labor. Y, por otro lado, ser conscientes del papel que desempeñamos en este proceso de evaluación.
Sobre el primer aspecto, los resultados de este estudio identifican un modelo de toma de medicamentos concordante con los descritos en la literatura especializada. En los estudios de Karp12,13 identifican los significados simbólicos de los antidepresivos y describen cómo se modifican en el transcurso del tiempo. Hace referencia a 4 etapas: resistencia, compromiso de prueba, conversión y desencanto. Los resultados de nuestro estudio ofrecen una visión más amplia de estas etapas, ya que se añaden formas diferentes de responder al proceso de evaluación en el que se ven inmersos los pacientes.
Pound et al.14 analiza la experiencia de los pacientes que utilizan medicamentos de forma crónica. Elaboran un modelo de toma de medicamentos para intentar explicar la razón por la cual muchas personas no toman los medicamentos tal y como le son prescritos. Según ese estudio se puede categorizar los resultados del proceso de evaluación del consumo de medicamentos en «aceptación pasiva», «aceptación activa», «modificadores» y «rechazo». A pesar de que no es específico de antidepresivos, sus resultados ofrecen un marco similar al obtenido en nuestro contexto.
Malpass et al.15, analizando aspectos específicos sobre los antidepresivos, explican cómo el significado de estos medicamentos y su experiencia es un proceso cambiante. Por un lado, está la trayectoria médica y, por otro lado, la moral, siendo necesaria la negociación entre la persona y el mundo médico para llegar a tomar una decisión. Es importante tener en cuenta que los motivos por los que los pacientes deciden tomar, no tomar o modificar los medicamentos prescritos no son simplemente un fallo en la relación médico-paciente o de los sistemas sanitarios, sino que las preocupaciones, creencias y experiencias de los pacientes influyen de manera decisiva en el cumplimiento terapéutico.
De forma similar, Britten et al.16 analizan mediante síntesis de estudios cualitativos aspectos relacionados con la resistencia al consumo de psicotropos, entre ellos los antidepresivos. En ese caso los posibles resultados del proceso de evaluación incluyen la modificación de las dosis, la resistencia y el rechazo a la medicación o el uso de tratamientos no farmacológicos.
La resistencia a la toma de antidepresivos se ha relacionado con la necesidad de que el paciente se redefina a sí mismo, ya que tomando este tipo de medicamentos está claramente afirmando que es una persona con un trastorno emocional que lo estigmatiza13. Los hallazgos de este estudio confirman esta perspectiva de resistencia pero además explican los aspectos que influyen en el proceso de evaluación de la toma de este tipo de medicamentos.
Sobre el segundo aspecto, debemos tener en cuenta que el médico es uno de los actores más relevantes en la tendencia de la balanza durante el proceso de evaluación, sobre todo en las fases iniciales de la enfermedad. Obtener el apoyo necesario y la información suficiente es fundamental para la toma de decisiones. En el caso de la toma resignada del fármaco hay casos en los que existe una relación paternalista con el médico, lo cual repercute positivamente en el cumplimiento tal y como lo prescribe el médico. Este hecho facilita el proceso de aceptación del tratamiento, ya que creen que deben obedecer la indicación del médico17. En contraste, Britten et al.16 explican las estrategias que pueden utilizar los médicos con el fin de alcanzar la concordancia con el paciente y establecer una relación adecuada en la que el paciente pueda involucrarse en su tratamiento en la medida que desee.
Los resultados de este estudio explican la perspectiva de pacientes sobre el manejo de los antidepresivos, que no siempre coincide con la de los profesionales. Para conseguir que los pacientes consideren la perspectiva de los profesionales es necesario que éstos comprendan y tengan en cuenta la perspectiva de aquéllos.
La investigación futura debería dirigirse hacia las estrategias que pueden utilizar los profesionales sanitarios para apoyar a los pacientes y facilitar la toma de decisiones, pero sobre todo hacia la necesidad de mejorar la comprensión del «mundo privado» de los pacientes por parte de los profesionales y las estrategias para modificar los prejuicios sobre la importancia que se da, por parte de los pacientes, a la enfermedad y a su tratamiento. Además, es necesario conocer en profundidad las modificaciones que deben realizarse en el enfoque que ofrecen los medios de comunicación y su influencia en el mantenimiento del estigma de los problemas de salud mental.
ConclusionesLa metodología aplicada ha permitido identificar la trayectoria de los pacientes en el consumo de los fármacos antidepresivos y/o ansiolíticos y el proceso interno de adaptación a la enfermedad y tratamiento.
Los profesionales sanitarios deben entender el proceso de evaluación que el paciente necesita hacer, para poder realizar intervenciones que mejoren el cumplimiento terapéutico, dada la lucha interna y externa en la que el paciente se ve implicado. De hecho, los médicos tienen un papel muy relevante, aunque no siempre explícitamente buscado, en la resolución del dilema que se plantean los usuarios/pacientes acerca del consumo de los fármacos antidepresivos y/o ansiolíticos; y, por tanto, en la reducción del tiempo de sufrimiento de los pacientes.
Puntos clave
- •
En el consumo de los medicamentos influyen tanto los factores del microcontexto como del macrocontexto.
- •
A pesar del incremento en el consumo de antidepresivos, surgen problemas relacionados con la continuidad del tratamiento, y por tanto con su eficacia.
- •
Hay estudios que presentan el problema de mantenimiento de los tratamientos antidepresivos por tiempos más largos de los recomendados, y otros estudios hacen referencia sobre las retiradas precoces.
- •
Los pacientes que consumen antidepresivos pueden verse envueltos en una situación de difícil resolución por encontrarse en un dilema entre los factores externos e internos que deben manejar.
- •
Al menos hay 3 posibilidades en la resolución del dilema: aceptación incondicional, aceptación resignada y aceptación forzada
- •
El médico de atención primaria tiene un papel relevante tanto como favorecedor del dilema como en la resolución del mismo.
Los autores declaran no tener ningún conflicto de intereses.
Los miembros del equipo de investigación desean agradecer a los participantes de este estudio haber compartido sus experiencias y el tiempo dedicado. A los miembros del grupo TUPP por sus enseñanzas y apoyo durante estos últimos 10 años. Agradecemos a la Sociedad Canaria de Medicina de Familia y Comunitaria el reconocimiento al valor de este trabajo mediante la concesión de premio al mejor trabajo en las XXII Jornadas de la SOCAMFyC.