Introducción
El aumento de la presión asistencial en las consultas de medicina de familia está generando una enorme preocupación por los riesgos que comporta para la calidad asistencial1-4. Para mejorar esta situación se ha propuesto mejorar la organización del trabajo5-7, así como limitar la carga asistencial de cada médico, fijando un tiempo mínimo de 10 min por visita, lo que llevaría a la definición de un cupo máximo2,8-10. Finalmente, algunos autores recuerdan que la introducción de competencia y el pago capitativo pueden mejorar la productividad de los profesionales11,12.
El producto sanitario es intangible y su medición es compleja13,14; por otro lado, los sistemas de medición de case-mix no explican más allá del 50-60% de la variabilidad en la frecuentación, lo que limita su capacidad predictiva de la carga de trabajo15-19.
El objetivo que nos proponemos es establecer un método que permita explicar y predecir la carga asistencial de una población en atención primaria, y aplicarla a la estimación del cupo máximo de medicina de familia que permita asegurar un tiempo mínimo de 10 min por consulta.
Material y métodos
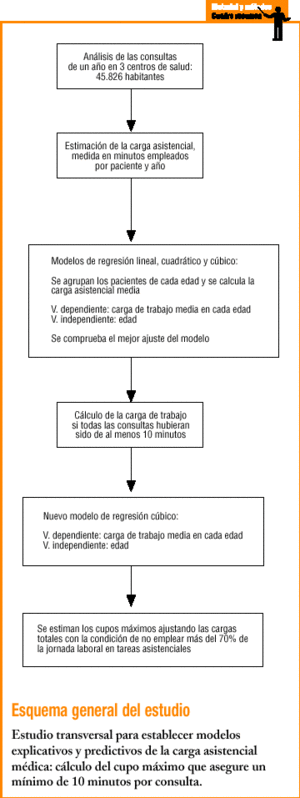
Se analizan las citas de pacientes registradas durante 1999 en tres centros de salud de Navarra, que denominaremos A, B y C, y que atienden a una población de 45.826 habitantes. Los centros A y C se ubican en barrios urbanos de clases media y baja de la periferia de Pamplona, mientras que el B lo hace en una zona de clase media de características urbanorrurales. Los tres centros son unidades docentes de medicina de familia y tienen un reconocido prestigio técnico; los centros A y B tienen una buena organización interna, y en ellos los objetivos y las actividades los definen conjuntamente médicos y enfermeras. Por el contrario, en el centro C se trabaja de modo más aislado, sin una definición clara de objetivos y responsabilidades, lo que conduce a una menor participación de enfermería en actuaciones asistenciales. Llevamos a cabo una estimación de los minutos empleados en consulta por paciente y año; para ello se contabilizan las consultas realizadas a las que se asigna un tiempo según el tipo de acto citado. Este tiempo se determina en función del asignado en las agendas de citación, ajustado en las consultas domiciliarias, con la información aportada por los directores de los centros. Se recogen 249 días de citación hábiles de lunes a viernes.
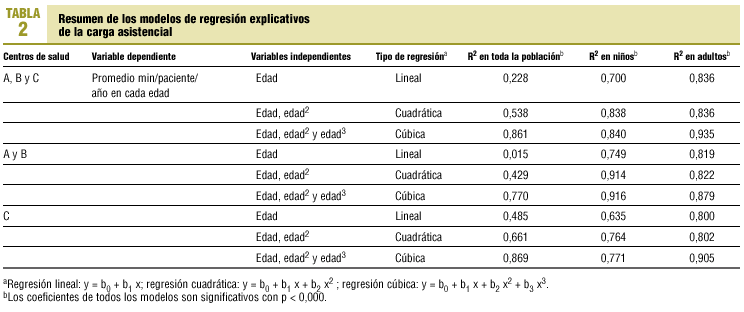
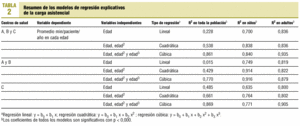
Agrupando a los pacientes de cada edad, se construyen modelos de regresión lineal, cuadrática y cúbica, en los que la variable dependiente es el promedio de los minutos médicos/paciente/año, y la independiente, la edad. Presentamos los coeficientes de determinación R2 indicativos de la capacidad explicativa de cada modelo.
Se construyeron los modelos sin la población transeúnte, aunque para el cálculo de los tiempos totales de consulta se sumaron los empleados en su atención. Se contabilizó el tiempo utilizado en pacientes no citados y se descontó el de los que no acudían a partir de una estimación basada en el registro sistemático en tres cupos durante 2 meses.
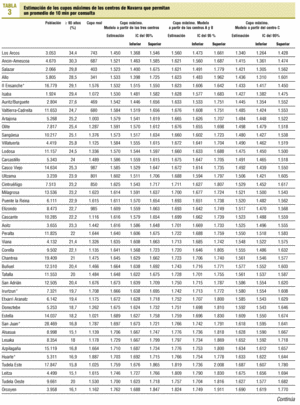
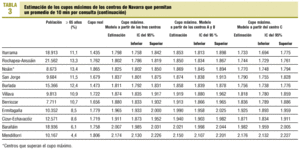
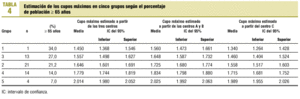
En comparaciones de medias se utiliza la prueba de la t de Student, si son dos grupos, y ANOVA con test de Scheffé a posteriori, si son más de dos. En comparaciones múltiples con variables apareadas, se ajusta la significación por el método de Bonferroni. Se rehace la estimación de la carga asistencial, asignando un tiempo mínimo de 10 min a las consultas que no alcanzaron este límite, a excepción de las consultas administrativas. Con esta estimación se elabora un modelo predictivo de la carga media asistencial en cada edad para la población adulta (15 años o más), y se estima el cupo máximo en medicina de familia para los 53 centros de salud de Navarra, condicionados a que el tiempo asistencial no supere el 70% de la jornada laboral. Se llevan a cabo estimaciones a partir de los tres centros (de A y B, y de C). Los resultados se presentan para cada centro de salud y se agrupan en cinco grupos elaborados mediante el método no jerárquico a partir del porcentaje de población de 65 o más años de edad.
Resultados
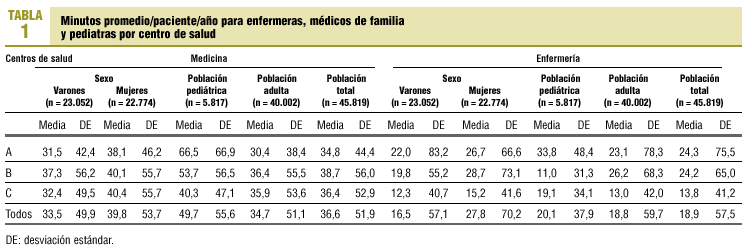
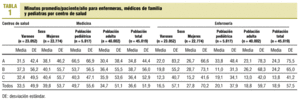
La edad media ± desviación estándar (DE) fue de 39,7 ± 21,6 años; centro A, 38,7 ± 20,7; centro B, 42,3 ± 23,4; centro C, 38,8 ± 21,0. La edad media superior del centro B es significativa frente a los otros dos centros (p = 0,000). Para cada año de edad la mayoría de los grupos contaba con más de 300 individuos, y únicamente a partir de los 80 años los grupos rondaban los 100. El promedio de minutos médico/paciente/año en las mujeres fue de 39,8 ± 53,7 frente 33,5 ± 49,9 en los varones (p = 0,000). Las diferencias fueron significativas entre todos los centros para toda la población (ANOVA con test de Scheffé: p < 0,05), así como para los niños (p = 0,000). En adultos no lo fueron entre B y C (p = 0,717) y sí en el resto de comparaciones (p = 0,000) (tabla 1). La carga asistencial médica es más elevada que la de enfermería (36,6 frente a 18,8). Las cargas asistenciales por centro de salud, sexo y tipo de población pediátrica/adulta fueron significativamente mayores en medicina en todos los casos (p < 0,05). En los centros A y B la carga asistencial de enfermería es significativamente mayor que en C (p = 0,000).
Modelos de regresión
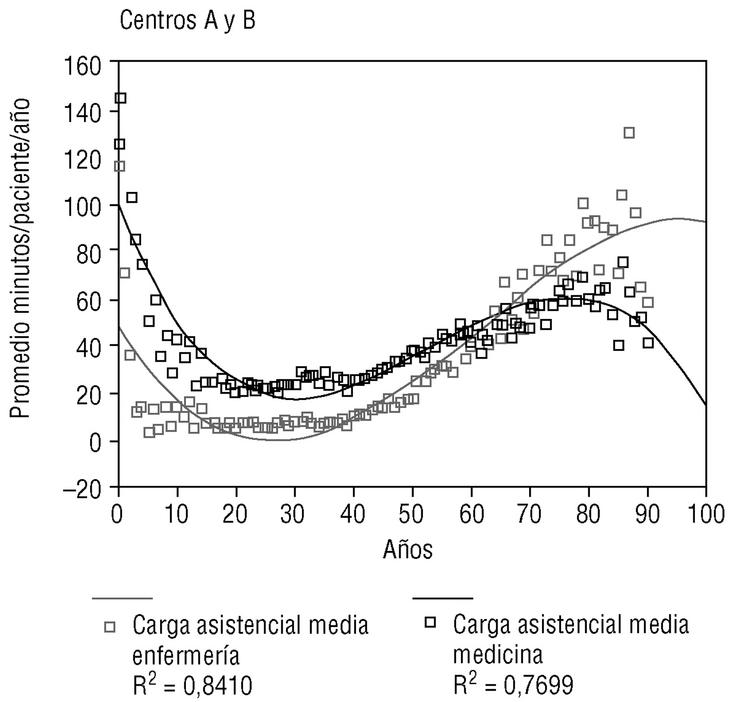
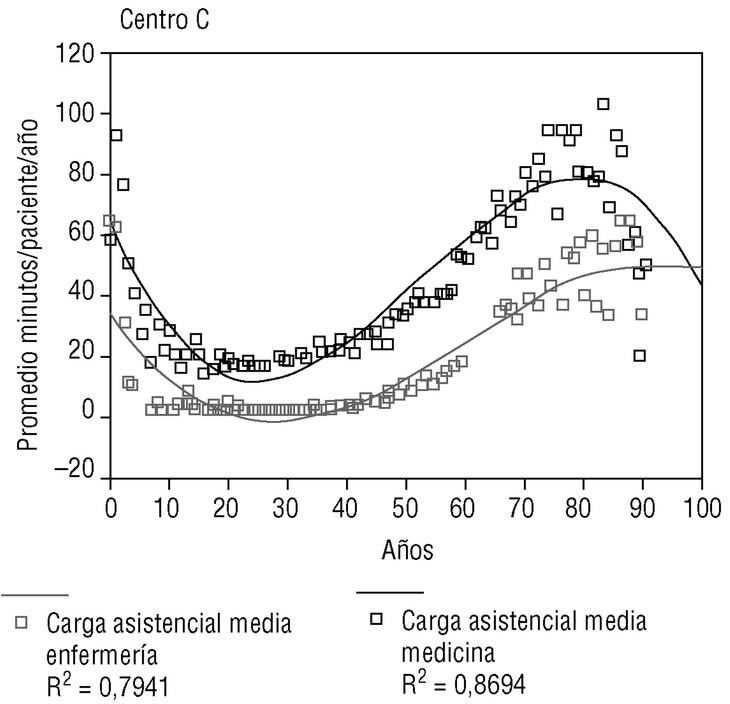
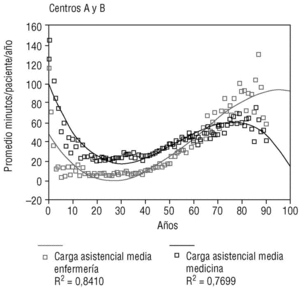
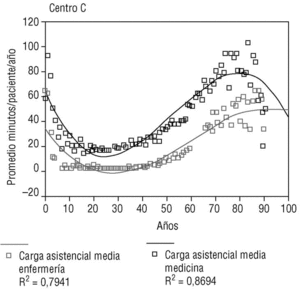
La carga asistencial media es muy elevada en los niños recién nacidos y desciende hasta llegar a los 14 años de edad. Después es relativamente baja y sin variaciones hasta los 40 años de edad, en que comienza a elevarse de forma lineal hasta los 80, para bajar, finalmente, hasta los 90 y más años. En las figuras 1 y 2 se expone la distribución de las cargas asistenciales medias por edad, para médicos y enfermeras, así con sus modelos de regresión cúbicos. Se observa que en los centros A y B las enfermeras asumen mayores cargas que los médicos en los pacientes de más de 60 años de edad, mientras que esto no ocurre en el centro B.
Figura 1. Promedio minutos/paciente/año para medicina y enfermería de los centros A y B.
Figura 2. Promedio minutos/paciente/año para medicina y enfermería del centro C.
Mediante un modelo de regresión cúbico, la edad explica el 86,1% de la variabilidad en la carga asistencial media de cada una (el 84% en niños y el 93,5% en adultos). En la tabla 2 se exponen los diferentes coeficientes R2 de los distintos modelos de regresión.
Ajustes del modelo
En el muestreo realizado la atención a pacientes sin cita supuso un 14,3% del tiempo asistencial, y la de los que no acudieron, un 4,1%; por otro lado, la atención a pacientes transeúntes supuso un 5,6%. El incremento total fue del 15,9%.
Estimación del cupo máximo de medicina de familia para los centros de salud de Navarra
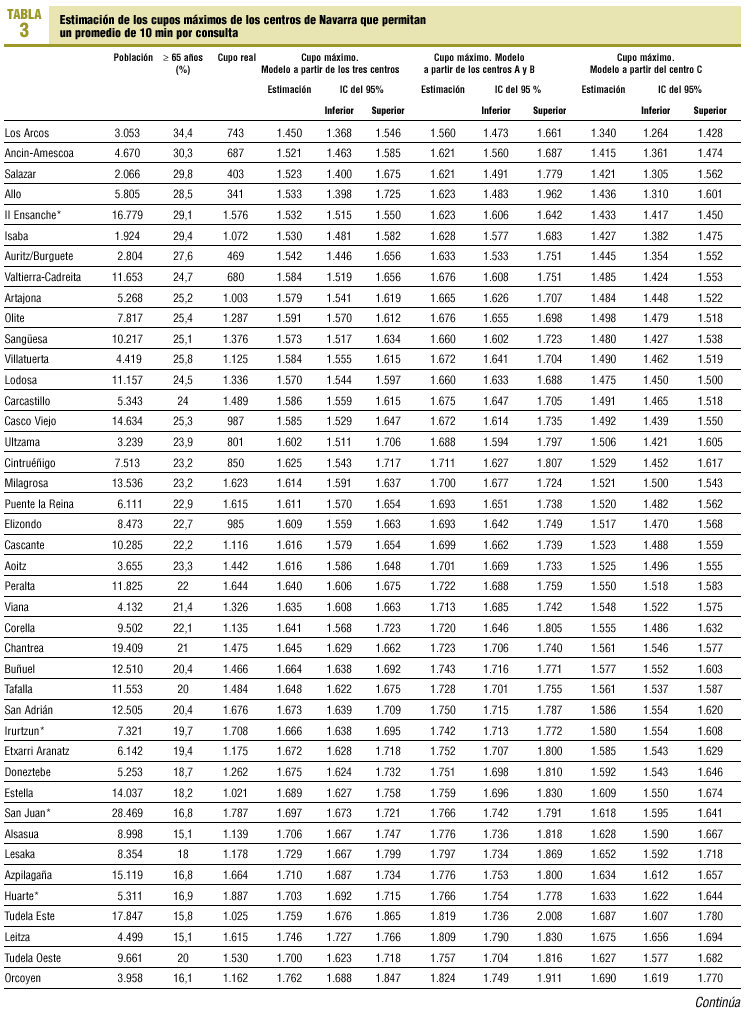
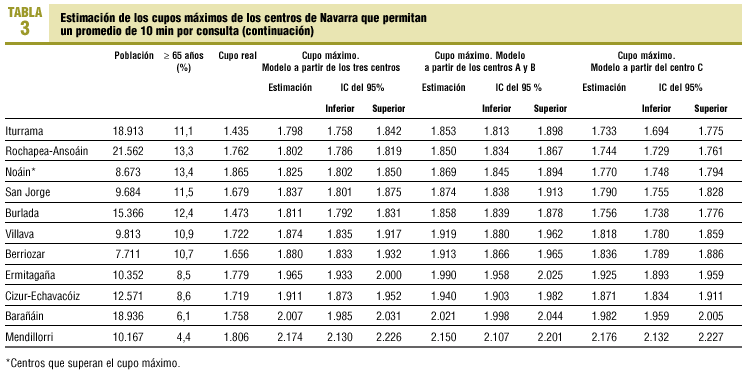
Las estimaciones de cupo máximo calculadas a partir de A y B (mayor implicación de enfermería en población mayor de 60 años de edad) fueron más elevadas que las realizadas a partir de C o los tres centros en su conjunto (p = 0,000 ajustada por Bonferroni). En la tabla 3 se presentan las tres estimaciones a partir del modelo cúbico. Se expone el porcentaje de población de 65 y más años de edad, dado que guarda una alta correlación negativa con el tamaño máximo del cupo teórico (r = 0,928 en la estimación con los tres centros), aunque no ha intervenido en su cálculo. En general la situación de los centros de salud de Navarra es aceptable: si aplicamos el modelo elaborado a partir de los centros A y B, con mayor implicación de enfermería en la población de edad avanzada, únicamente uno de los 53 centros supera el límite máximo, mientras que esto sucede en ocho centros si el modelo se aplica a partir del centro C, en que la implicación es menor. La mayoría de ellos son centros urbanos o rurales grandes, mientras que los rurales pequeños presentan mejor situación.
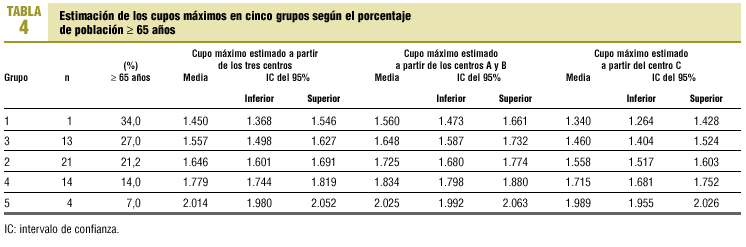
En la tabla 4 se resumen las estimaciones en los cinco grupos obtenidos según el porcentaje de pacientes de 65 y másaños de edad: en el grupo de población más joven (un 6,9% de sujetos >= 65 años de edad) el cupo máximo medio sería de 2.036 si obtenemos el modelo a partir de los centros A y B, frente a 2.026 si lo obtenemos del C. En el otro extremo, el grupo de centros más envejecidos (un centro con un 34,4% de sujetos >= 65 años de edad), el cupo máximo resultante sería de 1.552 y 1.357, respectivamente.
Discusión
A diferencia de lo que sucede en la mayoría de los estudios, en éste no hemos utilizado el número de consultas como indicador de la carga asistencial. La estimación del tiempo asistencial por paciente permite obtener una medición más acorde con la realidad de cada tipo de consulta. Los ajustes del tiempo en consultas domiciliarias propuestas por los directores pueden suponer un sesgo, pero creemos que, de existir, su influencia es mínima en la estimación de la carga asistencial total. Como otros autores, detectamos a pacientes que acuden sin haber sido citados20, pero los ajustes realizados permiten suponer una mayor validez de la estimación final.
Hemos asumido como estándar deseable el patrón de consumo de tiempo asistencial médico que toma nuestra población, a partir del cual hemos elaborado los modelos explicativos y predictivos que proyectamos sobre el resto de las poblaciones. Presumimos, por tanto, que la frecuentación en consulta es el reflejo aproximado de las necesidades de salud de la población, aunque con frecuencia colectivos con mayores necesidades acuden menos a consulta, y viceversa21-23.
Nuestros modelos tienen un gran poder explicativo y predictivo, superando a otros realizados en España24,25. Nuestra estrategia de explicar los consumos medios en cada edad es novedosa y no hemos sabido encontrar estudios similares en la bibliografía. Al disponer de un número elevado de casos en cada edad, nuestras medias son muy consistentes y poco influenciables por valores extremos. Otros sistemas de case-mix intentan explicar el consumo de cada individuo, aunque su capacidad explicativa no suele superar el 50%15,16,19,26. Nuestra capacidad explicativa ronda el 90% y deja poco margen para otras variables, por lo que podemos afirmar que las diferencias en la carga asistencial médica no debidas a la edad, y relacionadas con las características del paciente o del médico no analizadas en nuestro estudio, son probablemente amplias ante un paciente concreto pero, en caso de existir, se difuminan cuando se analiza la carga asistencial media en cada edad. Por tanto influyen de modo limitado en la carga asistencial de toda la población.
Hemos comprobado que un buen número de centros de salud navarros presentan tamaños de cupo adecuados, aunque no hemos tomado en consideración aspectos como la dispersión geográfica, que podrían modificar nuestra estimación.
Se constata que la mayor implicación de enfermería permite atender a un mayor número de personas asegurando un tiempo mínimo de consulta.
Podemos concluir que nuestro trabajo aporta una propuesta metodológica novedosa, válida, fiable y de enorme sencillez, para explicar la carga asistencial que genera una población. Así, la elevada capacidad explicativa y la comprobación de su validez predictiva confirman su utilidad como instrumento para la gestión sanitaria.
Correspondencia: Antonio Brugos Larumbe. Avda. Sancho el Fuerte, 61, 10.º C. 31007 Pamplona. Navarra. España. Correo electrónico: antoniobrugos@hotmail.com
Manuscrito recibido el 14 de octubre de 2002.
Manuscrito aceptado para su publicación el 26 de febrero de 2003.