Introducción
La evaluación de las distintas intervenciones sanitarias destinadas a preservar, mantener o mejorar la capacidad funcional de las personas mayores requiere unos instrumentos y unas unidades de medida específicos. Actualmente, existen distintos instrumentos de medida de la capacidad para realizar las actividades básicas o instrumentales de la vida diaria1-6. Estos cuestionarios han sido ampliamente utilizados tanto en la práctica clínica como en proyectos de investigación, y algunos de ellos han sido traducidos y validados al español7,8. Una limitación que suelen presentar estos instrumentos es que no consideran el grado de satisfacción del individuo con su estado funcional. Éste es un aspecto importante ya que, para una misma capacidad objetiva, la satisfacción puede variar de unos individuos a otros. Hay estudios que muestran que uno de los determinantes de la satisfacción de las personas con su capacidad funcional es la percepción de cambio en la dificultad para realizar las actividades de la vida diaria9. Con el fin de caracterizar mejor la capacidad funcional, se creó una versión modificada del Health Assessment Questionnaire (HAQ)5 que incorporaba unas preguntas sobre la satisfacción de los individuos con su capacidad para realizar 8 actividades de la vida diaria, la necesidad de ayuda y los cambios en los últimos 6 meses, el Modified Stanford Health Assessment Questionnaire (MSHAQ)9.
Por otra parte, la dificultad que supone el desarrollo de nuevos instrumentos de medida, el interés por realizar estudios multicéntricos y multinacionales, así como el interés por poder comparar los resultados de distintos estudios, hacen necesario traducir y adaptar los cuestionarios previamente desarrollados y validados en otros países o culturas10. Existen numerosos ejemplos de instrumentos de medida de calidad de vida relacionada con la salud traducidos, adaptados y validados al español11-13.
El objetivo de este estudio es obtener una versión española del MSHAQ conceptualmente equivalente a la versión original inglesa, así como evaluar la fiabilidad, la consistencia interna y la validez de constructo de la nueva versión de este instrumento de medida.
Material y métodos
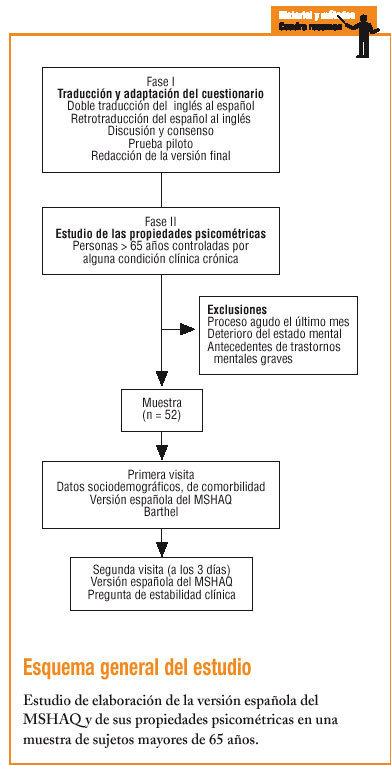
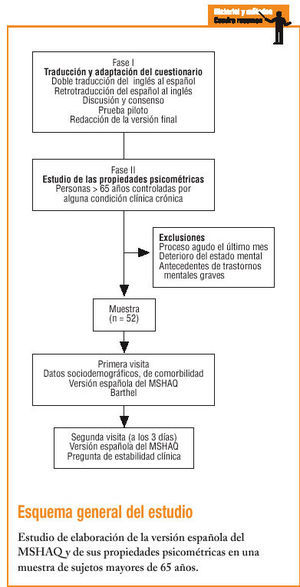
Para la obtención de la versión española del MSHAQ se siguió la metodología de la traducción y retrotraducción aceptada por la mayoría de los expertos10,14,15. Dos traductores de origen español realizaron dos traducciones independientes. Posteriormente, se compararon ambas versiones, se discutieron las diferencias y se consensuó una única versión española, que fue retrotraducida al inglés por otro traductor independiente. Finalmente, se comparó la versión original inglesa con la retrotraducción y se consensuó la versión final.
Para el estudio de las propiedades psicométricas de la versión española del MSHAQ se seleccionó una muestra de personas mayores de 65 años controladas por alguna afección clínica crónica en alguna de las dos áreas básicas de salud (ABS) que participaron en el estudio. Se excluyó del estudio a las personas que durante el último mes habían padecido algún proceso agudo que les hubiera obligado a quedarse en casa o a ingresar en un hospital, las personas con un deterioro del estado mental o con antecedentes de trastornos mentales graves. Para detectar correlaciones del 0,5 con un nivel de significación estadística de 0,05 (hipótesis bilateral) y una potencia estadística del 95%, se estimó necesaria una muestra de 46 individuos, por lo que se pidió a las dos ABS que reclutaran los primeros 25 casos que cumplieran con los criterios de selección establecidos a partir de la fecha de inicio del trabajo de campo. En una primera visita se registraron las principales características sociodemográficas (edad, sexo, estado civil, profesión y nivel de estudios) y los antecedentes clínicos, y se administraron las versiones españolas del MSHAQ y de la escala de Barthel. Para el estudio de la fiabilidad intraobservador, a los 3 días de la primera visita se volvió a administrar el MSHAQ (retest), así como una pregunta para conocer la estabilidad clínica del paciente.
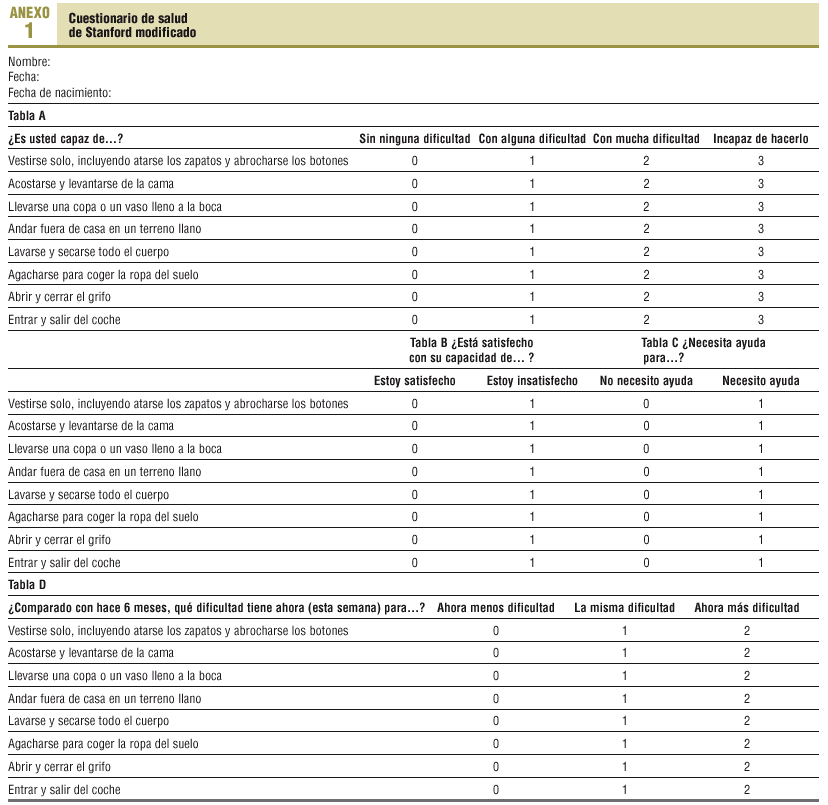
El MSHAQ es un cuestionario autoadministrado que explora 8 actividades de la vida diaria en 4 escalas: grado de dificultad (A), satisfacción (B), necesidad de ayuda (C) y cambios producidos en los últimos 6 meses (D). Se puede obtener una puntuación global para cada una de las escalas, que oscila entre 0 y 24 puntos para la escala A, entre 0 y 8 para las escalas B y C, y entre 0 y 16 para la escala D, de modo que la situación más deseada es la de menor puntuación. La escala de Barthel1 mide la capacidad para realizar 10 actividades de la vida diaria y permite obtener una puntuación global que oscila entre 0 puntos (dependencia total) y 100 puntos (independencia en todas las actividades).
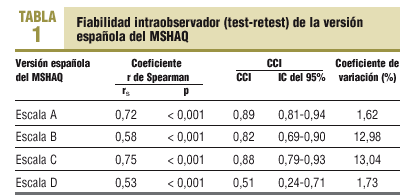
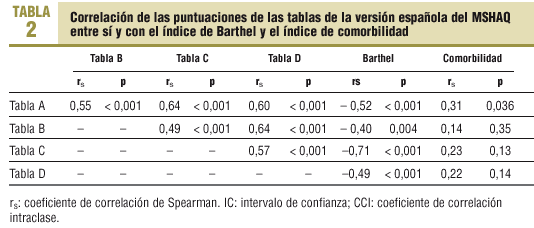
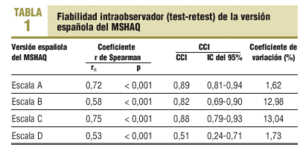
Para el estudio de la fiabilidad intraobservador se ha correlacionado las puntuaciones del test con las del retest en las personas clínicamente estables mediante los coeficientes de correlación de Spearman (rs) y de correlación intraclase (CCI). También se ha estudiado la fiabilidad de la medida mediante el coeficiente de variación. La evaluación de la consistencia interna se ha realizado mediante el estadístico alfa de Cronbach. Para el estudio de la validez de constructo se ha evaluado la correlación entre las puntuaciones de las distintas escalas del MSHAQ. También se ha estudiado la correlación entre cada una de las escalas del MSHAQ y la escala de Barthel y entre las puntuaciones de las escalas a validar y un índice de comorbilidad (Com) que oscila entre 0 y 5 puntos y que indica el número de las siguientes afecciones clínicas que padece el enfermo: artrosis o reumatismo, asma, enfermedad pulmonar obstructiva crónica (EPOC), accidente cerebrovascular y cardiopatía isquémica. Al tratarse de escalas ordinales, se ha utilizado en todos los casos el rs. Para la comparación de las puntuaciones medianas de las escalas a validar en función de la presencia o no de distintas comorbilidades se ha utilizado el test de la U de Mann-Whitney. Para la comparación de proporciones se ha utilizado el test de la *2 o el test exacto de Fisher según las condiciones de aplicación. En todos los tests estadísticos se ha considerado un nivel de significación estadística de 0,05.
Resultados
El proceso de traducción y retrotraducción no planteó mayores problemas y la versión española que finalmente se consensuó es la que se reproduce en el anexo 1. Referente al estudio de las propiedades psicométricas, se estudió una muestra de 52 individuos con una edad media de 74,2 ± 5,8 años, una edad mínima de 65 años y una máxima de 91 años. Ninguna de las personas a las que se propuso participar rechazó hacerlo. El 44% de la muestra estudiada eran varones y el 56%, mujeres, sin que se observaran diferencias de edad entre ambos grupos. El 61,5% de las personas estaban casadas y el resto eran viudas. Un 25% de los entrevistados vivían solos. Respecto al nivel de estudios, un 59,6% de los participantes no tenía estudios, aunque sabían leer y escribir. Las enfermedades más frecuentes fueron las siguientes: artrosis o reumatismo (75%), hipertensión arterial (HTA) (52%), problemas nerviosos o depresión (35%), sordera (27%), diabetes mellitus (25%) y cataratas (23%).
Respecto a las respuestas a las distintas escalas del MSHAQ, se han observado diferencias estadísticamente significativas entre varones y mujeres en la escala A (dificultad), de modo que el 65,2% de los varones manifestó no tener ninguna dificultad en ninguna de las 8 actividades consideradas respecto al 37,5% de las mujeres (p = 0,041). La puntuación mediana de la escala A fue de 0 para los varones y de 2 para las mujeres (p = 0,004). No se han observado diferencias estadísticamente significativas entre varones y mujeres en las otras tres escalas del MSHAQ (satisfacción, necesidad de ayuda y cambios en los últimos 6 meses). Por otro lado, tampoco se han observado diferencias estadísticamente significativas en las puntuaciones de ninguna de las 4 escalas del MSHAQ en función del nivel de estudios (personas sin estudios, respecto a los participantes con estudios primarios o superiores).
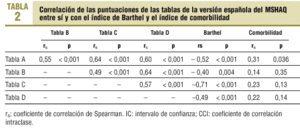
Los resultados del estudio de la fiabilidad test-retest realizado en los pacientes clínicamente estables (n = 43) se presentan en la tabla 1. Respecto a la consistencia interna, se ha observado un coeficiente alfa de Cronbach de 0,83 para la escala A, de 0,76 para la escala B, de 0,61 para la escala C y de 0,82 para la escala D. En la tabla 2 se presenta la correlación entre las distintas escalas del MSHAQ y la de éstas con el índice de Barthel y el índice de comorbilidad. No se han encontrado diferencias estadísticamente significativas en las puntuaciones de la escala A del MSHAQ en función de la presencia o no de HTA, problemas nerviosos o depresión, diabetes, EPOC, accidente cerebrovascular, cardiopatía isquémica, cataratas o sordera, pero sí que se han encontrado diferencias estadísticamente significativas entre los pacientes que presentaban artrosis/reumatismo o asma y los que no.
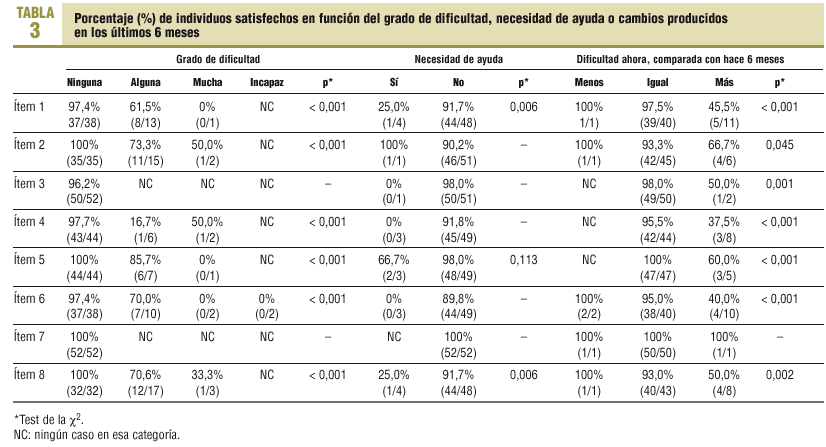
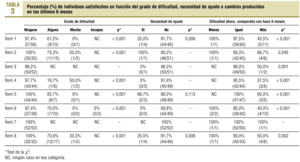
En la tabla 3 se presenta el porcentaje de individuos «satisfechos» en función del grado de dificultad, necesidad de ayuda o cambios producidos en los últimos 6 meses en la realización de las 8 actividades de la vida diaria consideradas. En ella destaca que, en general, la mayor proporción de individuos satisfechos con su capacidad para realizar las actividades de la vida diaria corresponde a los que no tienen ninguna dificultad, los que no necesitan ayuda y los que no han experimentado ningún deterioro en la mencionada capacidad en los últimos 6 meses.
Discusión
Los resultados de este estudio muestran que la versión española del MSHAQ es un instrumento de medida del perfil de capacidad funcional de los individuos ancianos con una buena fiabilidad y validez y una excelente consistencia interna. Además, se trata de un cuestionario autoadministrado con una buena aceptación, fácil de comprender y que puede ser cumplimentado en menos de 5 min, lo que lo hace especialmente adecuado para ser utilizado no sólo en proyectos de investigación sino también en la práctica clínica habitual. Una de las principales aportaciones de este instrumento de medida es la evaluación de la satisfacción de los individuos con su capacidad funcional. La satisfacción, así como los valores y las preferencias de los pacientes, debería ser un criterio fundamental en el proceso de toma de decisiones sobre los tratamientos o las intervenciones a realizar en estos individuos. El conocimiento de la satisfacción de los ancianos con su capacidad funcional debería ser determinante en la elección entre las distintas alternativas de intervención, más o menos agresivas o con distintos efectos secundarios, ya que el riesgo que éstos están dispuestos a asumir depende del deseo de mejora o de ganancia. En este sentido, el objetivo y la orientación terapéutica del 60% de los individuos del estudio, aproximadamente, que manifiestan estar satisfechos aun presentando «alguna dificultad» no serán los mismos que los del 40% restante que, aunque presentan la misma dificultad, manifiestan no estar satisfechos.
Los resultados de la evaluación de la validez de constructo de este cuestionario han confirmado las hipótesis planteadas a priori de que el grado de dificultad, la satisfacción con la capacidad funcional, la necesidad de ayuda y los cambios experimentados en los últimos 6 meses están muy correlacionados entre sí. En general, es razonable prever que las personas con una mayor discapacidad, las que necesitan ayuda y las que han empeorado en los últimos 6 meses estén más insatisfechas con su capacidad funcional y que las personas que manifiestan un mayor grado de dificultad necesiten más ayuda. En el presente estudio se han confirmado estas hipótesis y se ha observado que la percepción de deterioro reciente de la capacidad funcional se relaciona con una manifestación de mayor dificultad y necesidad de ayuda.
Los coeficientes de correlación entre las puntuaciones de las distintas escalas del MSHAQ observados en este estudio son muy similares en magnitud, dirección y significación estadística a los observados en el estudio de validación de la versión original inglesa del mismo instrumento9, que son, respectivamente: de 0,55 y 0,69 entre la escala A (dificultad) y la B (satisfacción), de 0,64 y 0,64 entre la escala A y la C (ayuda), de 0,60 y 0,38 entre la escala A y la D (cambio), de 0,49 y 0,41 entre la escala B y la C, de 0,64 y 0,49 entre la escala B y D, y de 0,57 y 0,23 entre la escala C y la D, en todos los casos con un nivel de significación estadística inferior a 0,002.
Aunque la versión original de este instrumento fue creada inicialmente para valorar la capacidad para realizar las actividades de la vida diaria de los pacientes con enfermedad reumática, en el presente estudio se ha validado en un grupo de personas ancianas que se controlaban en su centro de atención primaria por alguna afección clínica crónica, no necesariamente reumática. Por tanto, los resultados de este estudio son válidos en este grupo de personas, es decir, la fiabilidad y la validez del cuestionario se han demostrado al ser aplicado a las personas de más de 65 años de edad. Aunque la muestra estudiada ha sido suficiente para poder demostrar las asociaciones o correlaciones planteadas, su reducido tamaño puede entenderse como una limitación respecto a su representatividad. La medida de la función física se ha convertido en uno de los principales parámetros para la evaluación de las personas mayores frágiles, ya que permite controlar la evolución de un mismo paciente, evaluar la efectividad de distintas intervenciones terapéuticas o rehabilitadoras, estimar el impacto de determinados programas o procesos asistenciales16; asimismo, se ha demostrado útil en la definición del pronóstico del paciente en relación con su discapacidad, institucionalización y mortalidad17-19.
Disponer de un instrumento que en pocos minutos permite obtener información directamente del paciente, válida y fiable sobre su perfil funcional, puede ser de enorme utilidad en la valoración geriátrica realizada en la atención primaria, no sólo en la práctica asistencial sino también con fines de investigación. La medida de la capacidad funcional puede permitir identificar los estadios preclínicos de discapacidad en las personas mayores que podrían beneficiarse de medidas o intervenciones preventivas20 de efectividad demostrada21. Además, la posibilidad de disponer de un equivalente en lengua inglesa permite comparar los resultados y la casuística de nuestro país con los de otros países, así como participar en estudios multicéntricos internacionales. Finalmente, la versión española del MSHAQ permite conocer el grado de satisfacción del individuo con su capacidad funcional, lo que debería ser de gran utilidad en el proceso de toma de decisiones clínicas.