La cirugía valvular tricúspide aislada (QxVT) es una intervención infrecuente, considerándose un procedimiento con elevada mortalidad y evolución a medio plazo desconocida. El objetivo del presente estudio es analizar la supervivencia a medio plazo de la población intervenida de QxVT aislada, determinar los factores que influyen en la supervivencia hospitalaria y a medio plazo y la capacidad predictiva de escalas de riesgo quirúrgico habituales.
MétodosEstudio observacional, unicéntrico y retrospectivo de pacientes intervenidos de QxVT aislada desde el año 2012 hasta enero del 2020. Mediante regresión logística se analizaron factores relacionados con la mortalidad hospitalaria, y la supervivencia tardía con el método de Kaplan-Meier.
ResultadosFueron intervenidos 51 pacientes (18 anuloplastias y 33 recambios por prótesis).
El 62,75% fueron mujeres, con edad media de 66,07 años (DE 10,57). El 54% se encontraban en clase funcional III-IV de la NYHA.
La mortalidad hospitalaria observada fue del 7,8%. Los factores más influyentes en la mortalidad perioperatoria fueron la clase funcional III/IV de la NYHA (mortalidad del 0% vs. 14,3%; p Fisher=0,13) y la anemia (OR: 11,1; IC 95%: 1,04-118,6; p=0,046).
Se realizó seguimiento completo del 94,1%, con mediana de seguimiento de 26 meses. La supervivencia global fue del 90,1%, 84,3%, 80,2%, 75,2% a 1, 2, 3 y 4 años. Al último seguimiento, el 75% de los supervivientes se encontraban en clase funcional I-II de la NYHA.
ConclusionesLa clase funcional preoperatoria y la anemia son factores determinantes en la supervivencia en el postoperatorio inmediato. La supervivencia a medio plazo y la mejoría de clase funcional tras QxVT aislada son satisfactorias.
Isolated tricuspid valve surgery (TVS) is an infrequent procedure, and it is considered that it entails a high surgical mortality. The objective is to analyze the medium-term survival, and to determine the variables that impact perioperative and medium-term survival. The predictive accuracy of the usual surgical risk scores was also evaluated.
MethodsUnicentric, observational retrospective study, which included all the patients operated on isolated TVS since 2012 to January 2020. Perioperative mortality was analyzed through logistic regression, and long-term survival was analyzed using the Kaplan-Meier survival curves.
Results51 patients were operated on isolated TVS (18 annuloplasties and 33 replacements for prosthetic valves).
The study population consisted of a 62.75% of female, with a mean age of 66.07 years (SD 10.57). In the 54% of the cases, the patient was in NYHA functional class of III-IV.
Observed in-hospital mortality was 7.8%. The variables with a strongest association with perioperative mortality were a NYHA functional class of III-IV (0% vs 14.3% mortality; p Fisher=0.13) and preoperative anemia (OR: 11.1; CI 95%: 1.04-118.6; p=0.046).
Complete clinical follow-up was achieved in the 94.1% of the study population, with a median follow-up of 26 months (interquartile interval 12-57 months). Overall survival was 90.1%, 84.3%, 80.2%, 75.2% at 1, 2, 3 and 4 years. In the final follow-up, 75% of the patients were in NYHA functional class I-II.
ConclusionsPreoperative NYHA functional class and preoperative anemia are determining factors for early postoperative survival. Medium-term survival and NYHA improvement after isolated TVS are satisfactory.
La valvulopatía tricúspide es una patología frecuente, pudiendo alcanzar hasta el 89% en la población general cuando se considera cualquier grado de insuficiencia1, apareciendo en grado al menos moderada con una prevalencia de alrededor del 16%. La afectación más frecuente de la válvula tricúspide es la insuficiencia valvular tricúspide, bien de etiología primaria (orgánica) o secundaria (funcional), siendo la valvulopatía tricúspide funcional la responsable del 80% de los casos de insuficiencia valvular.
Por otro lado, la presencia de insuficiencia tricúspide aislada en grado moderado o severo se ha relacionado con un aumento de mortalidad a largo plazo, y más aún cuando se asocia a otros factores de mal pronóstico como son edad avanzada, hipertensión pulmonar o disfunción del ventrículo derecho2. A pesar de ello, solo un pequeño porcentaje de pacientes con valvulopatía tricuspídea aislada son remitidos a tratamiento quirúrgico. Debido a ello, la cirugía aislada sobre la válvula tricúspide representa menos del 1,5% del total de cirugía valvular en nuestro medio3.
En la actualidad, tanto el modo de tratamiento ideal (reparación, recambio o técnicas percutáneas) como el momento idóneo de realizar la corrección de la insuficiencia de la válvula tricúspide siguen siendo un tema controvertido. Por un lado, la mortalidad de la cirugía tricúspide aislada ha sido considerada como muy elevada. Durante los últimos 20 años se ha registrado un incremento de intervenciones en la válvula tricúspide de manera aislada, sin embargo, el impacto en la mortalidad perioperatoria en los diferentes estudios se ha visto poco modificado4. A pesar de ello, en el Registro de intervenciones de la Sociedad Española de Cirugía Cardiovascular y Endovascular en los últimos 10 años se ha observado una tendencia a una importante disminución de la mortalidad perioperatoria, para situarse actualmente alrededor del 8%5.
Por otro lado, en relación con la estimación del riesgo quirúrgico de este tipo de intervención, pocos análisis se han centrado en la cirugía de la válvula tricúspide aislada. No existen actualmente modelos de predicción específicos que respalden las decisiones clínicas para decidir el momento óptimo para referir al paciente a tratamiento quirúrgico. La mayoría de los estudios son limitados por muestras pequeñas o estudios unicéntricos, que no reflejan adecuadamente la mortalidad de la intervención, por lo que la estimación quirúrgica suele basarse en tasas generales de mortalidad y morbilidad no ajustadas por tratarse de poblaciones heterogéneas6.
En el presente estudio analizamos los factores relacionados con la mortalidad perioperatoria de la cirugía valvular tricúspide aislada. Además, se estudiaron la supervivencia a medio plazo tras el tratamiento quirúrgico y los factores que influyeron en el pronóstico.
MétodosPoblación a estudioEstudio retrospectivo observacional, unicéntrico, que incluyó todos los pacientes con diagnóstico de insuficiencia tricúspide aislada, intervenidos de sustitución o reparación de válvula tricúspide no asociada a otra valvulopatía en el Hospital Universitario Ramón y Cajal, desde el año 2012 hasta el 1 de enero del 2020.
Las características clínicas y la evolución intrahospitalaria fueron recogidas de manera prospectiva en el momento de la intervención en la base de datos del servicio de cirugía cardiaca. Se realizó un seguimiento clínico tras el alta hasta enero del 2020, empleando datos obtenidos de la base de datos del servicio de cirugía cardiaca del Hospital Universitario Ramón y Cajal (HCIS) y de informes clínicos de atención primaria (HORUS). Además, se contactó telefónicamente con los pacientes intervenidos para conocer su situación clínica.
El Comité Ético de Investigación Clínica del Hospital autorizó la realización del presente estudio, y por tratarse de un estudio observacional con datos anonimizados no se requirió la obligación de obtener un consentimiento informado individual.
Variables analizadasSe recolectaron datos demográficos y características clínicas preoperatorias (hipertensión arterial, enfermedad pulmonar obstructiva crónica, diabetes, presencia y severidad de hipertensión pulmonar, antecedentes de insuficiencia renal, arritmias auriculares y cirugías cardiacas previas). Además, se recopilaron datos ecocardiográficos preoperatorios.
Se analizó la mortalidad perioperatoria. En el seguimiento a medio plazo se buscó la incidencia de complicaciones relacionadas con la valvulopatía, como fueron la trombosis protésica, degeneración valvular y fallo de la plastia tricúspide, episodios de endocarditis y la necesidad de reintervención valvular.
Definición de variables- -
Se consideró como mortalidad perioperatoria el fallecimiento del paciente por cualquier causa hasta 30 días después de la intervención, o hasta el alta en caso de ingreso más prolongado.
- -
Función ventricular izquierda, considerando la fracción de eyección del ventrículo izquierdo normal cuando era mayor o igual al 60%.
- -
Función ventricular derecha a través del desplazamiento sistólico del anillo tricúspide (TAPSE), interpretándose como disfunción ventricular derecha severa con TAPSE<16mm.
- -
La presión arterial pulmonar sistólica se estimó de forma indirecta por parámetros ecocardiográficos, considerándose hipertensión pulmonar leve si la presión pulmonar sistólica era mayor de 35mmHg, moderada si era mayor de 40mmHg y severa si la presión sistólica pulmonar era mayor de 55mmHg.
- -
Enfermedad hepática, considerada en aquellos pacientes que presentaban insuficiencia hepática diagnosticada previamente, o hepatitis B o C.
- -
Enfermedad renal, considerada en aquellos pacientes que presentaban insuficiencia renal crónica diagnosticada previamente.
- -
Anemia, considerada en aquellos pacientes que presentaban hemoglobina por debajo de 13g/dl en hombres y por debajo de 12g/dl en mujeres.
- -
La estimación de riesgo quirúrgico se realizó mediante las escalas de riesgo EuroSCOREI logístico y EuroSCOREII.
- -
Fallo de plastia o degeneración valvular, definiendo la degeneración como estenosis o insuficiencia severa sintomática de la prótesis implantada, y fallo de la plastia como presencia o aumento de la insuficiencia tricúspide a grado severo en el seguimiento ecocardiográfico.
El objetivo primario es analizar la mortalidad perioperatoria y a medio plazo de la población intervenida de cirugía sobre válvula tricúspide aislada. Se analizaron los factores que influyeron en la supervivencia hospitalaria, así como aquellos factores relacionados con la supervivencia a medio plazo. Además, se analizó la capacidad predictiva de las escalas habituales de predicción de riesgo quirúrgico en esta población.
Se analizó la mortalidad tanto por causas cardiacas como no cardiacas.
Los objetivos secundarios fueron el análisis en el seguimiento de la incidencia de reingresos por insuficiencia cardiaca y la aparición de complicaciones relacionadas con la prótesis (trombosis protésica, degeneración valvular y endocarditis).
Análisis estadísticoEl análisis estadístico se realizó empleando el programa estadístico STATA IC/14.1 (StataCorp, Texas, EE.UU). Las variables categóricas están expresadas en número y porcentaje, las variables continuas están expresadas con media, intervalo de confianza (IC) del 95% y desviación estándar o como mediana y rango intercuartílico en caso de distribuciones asimétricas.
Para el análisis de la relación de las variables preoperatorias analizadas con los eventos postoperatorios se utilizó la regresión logística binaria, expresada como odds ratio (OR) con su IC del 95%. En aquellos subgrupos analizados en los que no hubo eventos en alguna de las ramas no se pudieron calcular las respectivas odds ratios. La asociación de distintas variables con mortalidad tardía se analizaron mediante el método de regresión de riesgos proporcionales de Cox, y se expresaron como hazard ratios (HR), con su IC del 95%.
Se empleó el método de Kaplan-Meier para el análisis de la aparición de eventos en el seguimiento. Se compararon las curvas de supervivencia mediante log-rank test.
Para el análisis de la capacidad discriminativa de las escalas de riesgo preoperatorias clásicas en cuanto a la predicción de la mortalidad precoz se valoró su calibración (mediante el test de Hosmer-Lemeshow) y su discriminación (mediante el área bajo la curva ROC).
Se consideraron como valores significativos aquellos cuya probabilidad fuera menor del 5% (p<0,05).
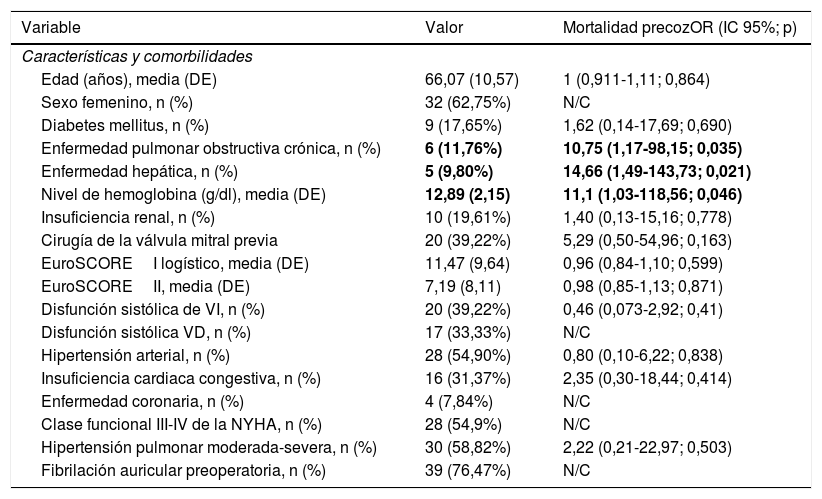
ResultadosCaracterísticas clínicas preoperatorias y comorbilidadesDurante el periodo de estudio se incluyeron un total de 51 pacientes. Las características clínicas, cardiológicas y comorbilidades preoperatorias más relevantes se presentan en la tabla 1. El 62,75% eran mujeres, con edad media de 66,07 años (DE 10,57). Las comorbilidades más prevalentes fueron la insuficiencia renal (19,61%), la diabetes mellitus (17,65%) y la enfermedad pulmonar obstructiva crónica (11,76%).
Características clínicas, cardiológicas y comorbilidades preoperatorias
| Variable | Valor | Mortalidad precozOR (IC 95%; p) |
|---|---|---|
| Características y comorbilidades | ||
| Edad (años), media (DE) | 66,07 (10,57) | 1 (0,911-1,11; 0,864) |
| Sexo femenino, n (%) | 32 (62,75%) | N/C |
| Diabetes mellitus, n (%) | 9 (17,65%) | 1,62 (0,14-17,69; 0,690) |
| Enfermedad pulmonar obstructiva crónica, n (%) | 6 (11,76%) | 10,75 (1,17-98,15; 0,035) |
| Enfermedad hepática, n (%) | 5 (9,80%) | 14,66 (1,49-143,73; 0,021) |
| Nivel de hemoglobina (g/dl), media (DE) | 12,89 (2,15) | 11,1 (1,03-118,56; 0,046) |
| Insuficiencia renal, n (%) | 10 (19,61%) | 1,40 (0,13-15,16; 0,778) |
| Cirugía de la válvula mitral previa | 20 (39,22%) | 5,29 (0,50-54,96; 0,163) |
| EuroSCOREI logístico, media (DE) | 11,47 (9,64) | 0,96 (0,84-1,10; 0,599) |
| EuroSCOREII, media (DE) | 7,19 (8,11) | 0,98 (0,85-1,13; 0,871) |
| Disfunción sistólica de VI, n (%) | 20 (39,22%) | 0,46 (0,073-2,92; 0,41) |
| Disfunción sistólica VD, n (%) | 17 (33,33%) | N/C |
| Hipertensión arterial, n (%) | 28 (54,90%) | 0,80 (0,10-6,22; 0,838) |
| Insuficiencia cardiaca congestiva, n (%) | 16 (31,37%) | 2,35 (0,30-18,44; 0,414) |
| Enfermedad coronaria, n (%) | 4 (7,84%) | N/C |
| Clase funcional III-IV de la NYHA, n (%) | 28 (54,9%) | N/C |
| Hipertensión pulmonar moderada-severa, n (%) | 30 (58,82%) | 2,22 (0,21-22,97; 0,503) |
| Fibrilación auricular preoperatoria, n (%) | 39 (76,47%) | N/C |
DE: desviación estándar; IC: intervalo de confianza; NYHA: New York Heart Association; N/C: no calculable la odds ratio por presentar 0 eventos en alguna de las ramas analizadas; OR: odds ratio; VD: ventrículo derecho; VI: ventrículo izquierdo.
En negrita, los resultados que alcanzaron significación estadística.
El 54,09% se encontraban en clase funcional III-IV de la NYHA, con hipertensión pulmonar al menos moderada el 58,82% y con cirugías cardiacas previas en el 50,98%. De las intervenciones cardiacas previas, la más frecuente fue la cirugía de la válvula mitral previa, presente en el 39,22% de la muestra. Estaban previamente intervenidos de cirugía valvular tricúspide el 15,69%. La etiología más frecuente de la valvulopatía tricúspide fue funcional en el 47,06%, seguida de la enfermedad reumática en el 11,76%.
Datos intraoperatoriosEl criterio de la indicación quirúrgica fue fijado siguiendo las recomendaciones de las actuales guías de actuación clínica7, teniendo en cuenta la severidad de la insuficiencia tricúspide asociada a la clínica del paciente.
Se realizaron 18 plastias tricúspides (17 con anillo y una con sutura según técnica De Vega), 25 sustituciones valvulares y 8 reemplazos de válvula protésica tricúspide previa (21 con prótesis biológicas y 12 con prótesis mecánicas).
La mayor parte de los pacientes fueron intervenidos por insuficiencia de la válvula nativa, pero en 5 pacientes (9,80%) la indicación quirúrgica fue por endocarditis de válvula nativa, en un paciente (1,96%) por endocarditis de válvula protésica, trombosis de prótesis en 3 pacientes (7,84%), uno de ellos en 2 ocasiones, y en un paciente (1,96%) por válvula displásica.
En 2 pacientes (3,92%) la cirugía fue asociada a cirugía de revascularización coronaria.
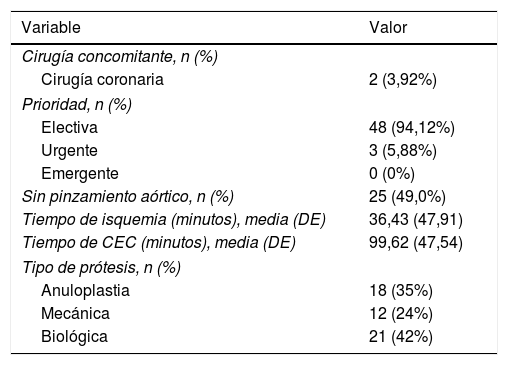
La tabla 2 muestra los datos intraoperatorios, con un tiempo medio de circulación extracorpórea de 99,62min (DE 47,54min). El 49% de los casos se realizaron a corazón latiendo, sin pinzamiento aórtico. En los casos en los que se realizó parada cardiaca, el tiempo medio de isquemia cardiaca fue de 36,43min (DE 47,91min).
Datos intraoperatorios
| Variable | Valor |
|---|---|
| Cirugía concomitante, n (%) | |
| Cirugía coronaria | 2 (3,92%) |
| Prioridad, n (%) | |
| Electiva | 48 (94,12%) |
| Urgente | 3 (5,88%) |
| Emergente | 0 (0%) |
| Sin pinzamiento aórtico, n (%) | 25 (49,0%) |
| Tiempo de isquemia (minutos), media (DE) | 36,43 (47,91) |
| Tiempo de CEC (minutos), media (DE) | 99,62 (47,54) |
| Tipo de prótesis, n (%) | |
| Anuloplastia | 18 (35%) |
| Mecánica | 12 (24%) |
| Biológica | 21 (42%) |
CEC: circulación extracorpórea; DE: desviación estándar.
De los 51 pacientes intervenidos, fallecieron 4 pacientes durante su ingreso o dentro de los 30 días posteriores a la intervención, reflejando una mortalidad perioperatoria del 7,8%. El 75% de las muertes intrahospitalarias fueron a causa de sepsis de origen respiratorio, y solo un paciente (25%) falleció por causa cardiológica en insuficiencia cardiaca refractaria.
No hubo diferencias significativas en la mortalidad perioperatoria de los pacientes intervenidos con pinzamiento aórtico frente a aquellos intervenidos a corazón latiendo (OR 1,22; p=0,3). El tiempo medio de circulación extracorpórea fue similar en aquellos pacientes intervenidos con y sin pinzamiento aórtico.
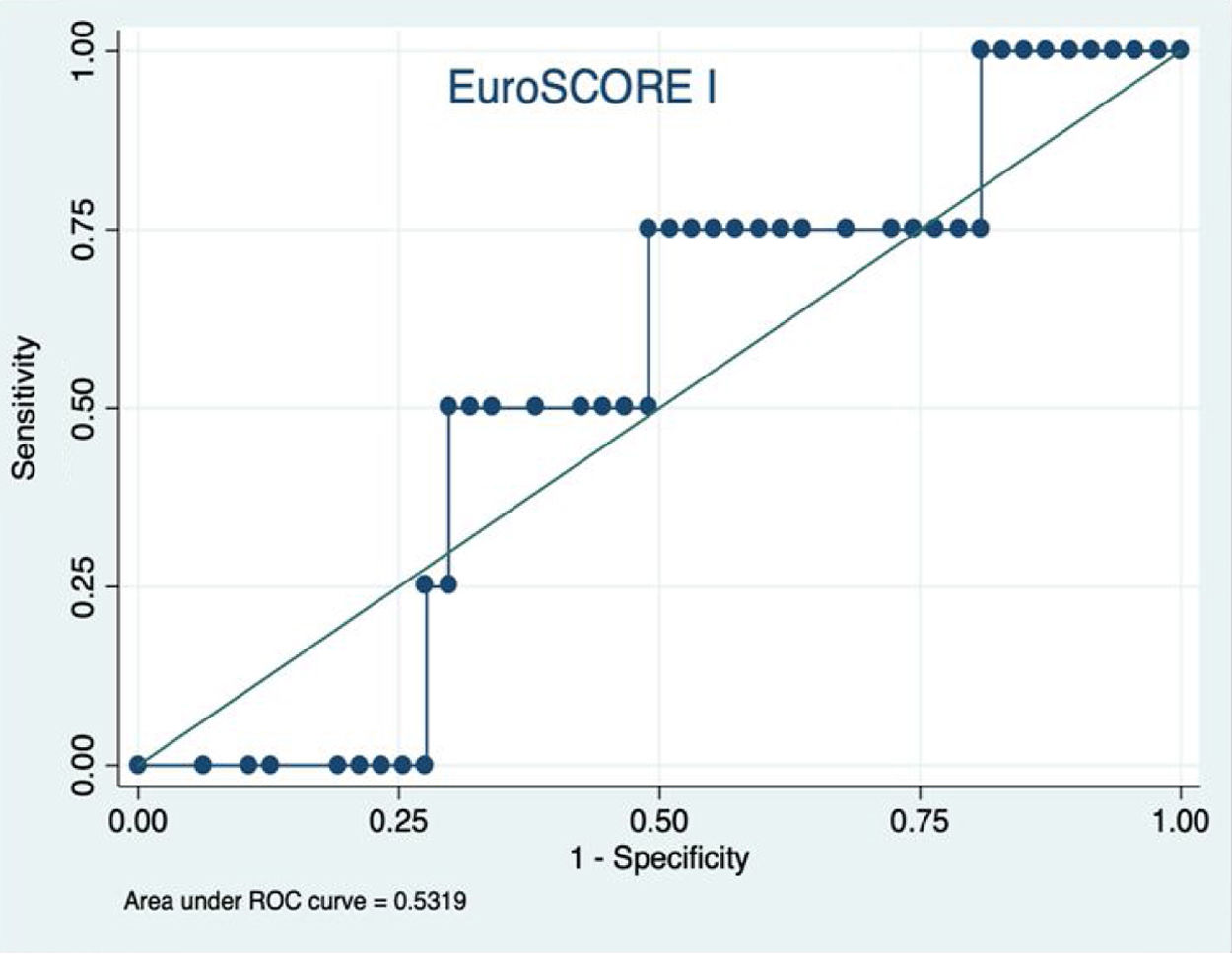
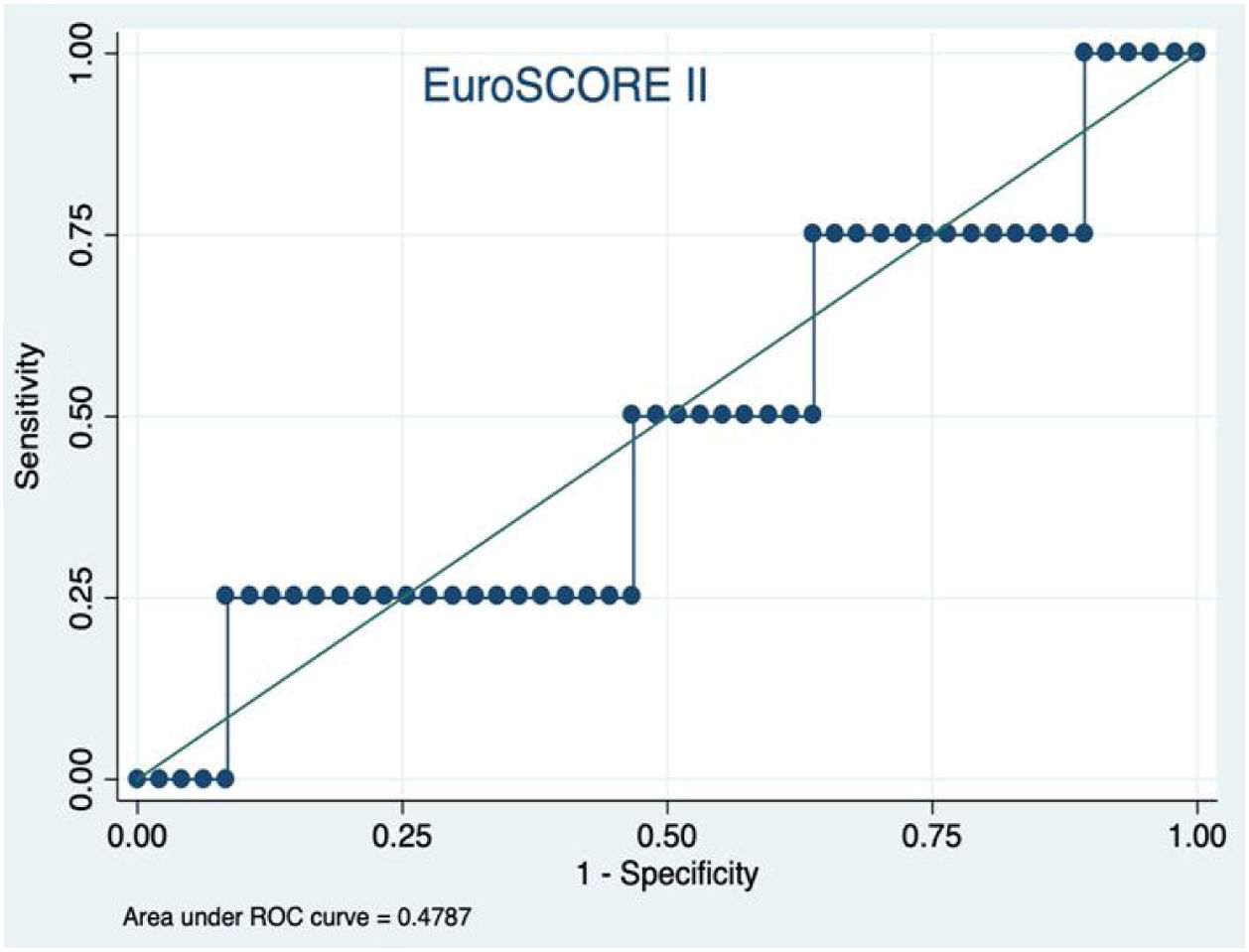
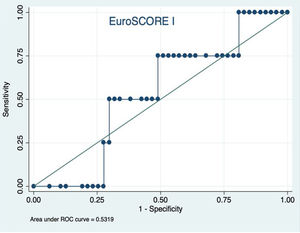
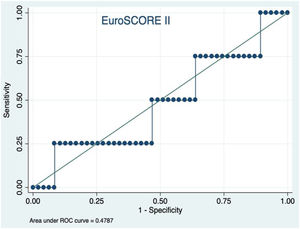
El EuroSCOREI logístico presentó una mala discriminación para la estimación de mortalidad en este tipo de procedimiento (fig. 1). Se produjo una sobreestimación de la mortalidad (mortalidad estimada por EuroSCOREI 11,47%), además de tener mala discriminación (área bajo la curva ROC de 0,53). La calibración del EuroSCOREI fue adecuada (HL p=0,29). De igual manera (fig. 2), el EuroSCOREII a pesar de tener una estimación media de mortalidad más aproximada a la mortalidad perioperatoria observada (estimación por EuroSCOREII 7,19%), presentó una mala discriminación (área bajo la curva ROC de 0,48), con buena calibración (HL p=0,7).
Las características clínicas preoperatorias con asociación significativa con la mortalidad precoz (tabla 1) fueron la enfermedad pulmonar obstructiva crónica (OR: 10,75; IC 95%: 1,17-98,15; p=0,035); la enfermedad hepática (OR: 14,66; IC 95%: 1,49-143,73; p=0,021) y la anemia (OR: 11,1; IC 95%: 1,03-118,56; p=0,046). La intervención previa sobre la válvula mitral aumentó el riesgo de mortalidad, sin llegar a la significación estadística (OR: 5,29; IC 95%: 0,50-54,96; p=0,16).
Además, los pacientes que se encontraban en clase funcional III/IV de la NYHA en el momento de la cirugía tenían un riesgo mayor de mortalidad que los que se encontraban en clase funcional I/II de la NYHA. No falleció en el perioperatorio ningún paciente intervenido en clase funcional I-II de la NYHA (0% vs. 14,29%; p Fisher=0,13).
Como se muestra en la tabla 1, no se asociaron con una mayor mortalidad perioperatoria la disfunción del ventrículo derecho, la fibrilación auricular, enfermedad renal, hipertensión pulmonar, diabetes mellitus o hipertensión arterial.
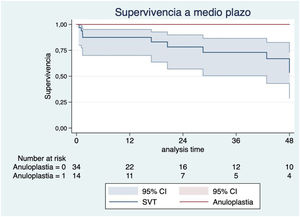
Respecto al tipo de cirugía, no falleció ningún paciente a los que se les realizó anuloplastia tricuspídea, frente al 12,12% de mortalidad de los pacientes en los que se implantó una prótesis valvular (p Fisher=0,28).
Mortalidad en el seguimientoSe realizó seguimiento completo hasta el 1 enero del año 2020 del 94,11% de la muestra (3 pacientes pertenecían a otra comunidad y no se consiguió contactar con ellos), con una mediana de seguimiento de 26 meses (intervalo intercuartílico de 12 a 57 meses).
Al último seguimiento, el 75% de los pacientes supervivientes se encontraban en clase funcional I-II de la NYHA.
Tras el alta hospitalaria, la supervivencia fue del 90,59% al año, 84,34% a 2 años, 80,23% a 3 años y 75,21% a 4 años.
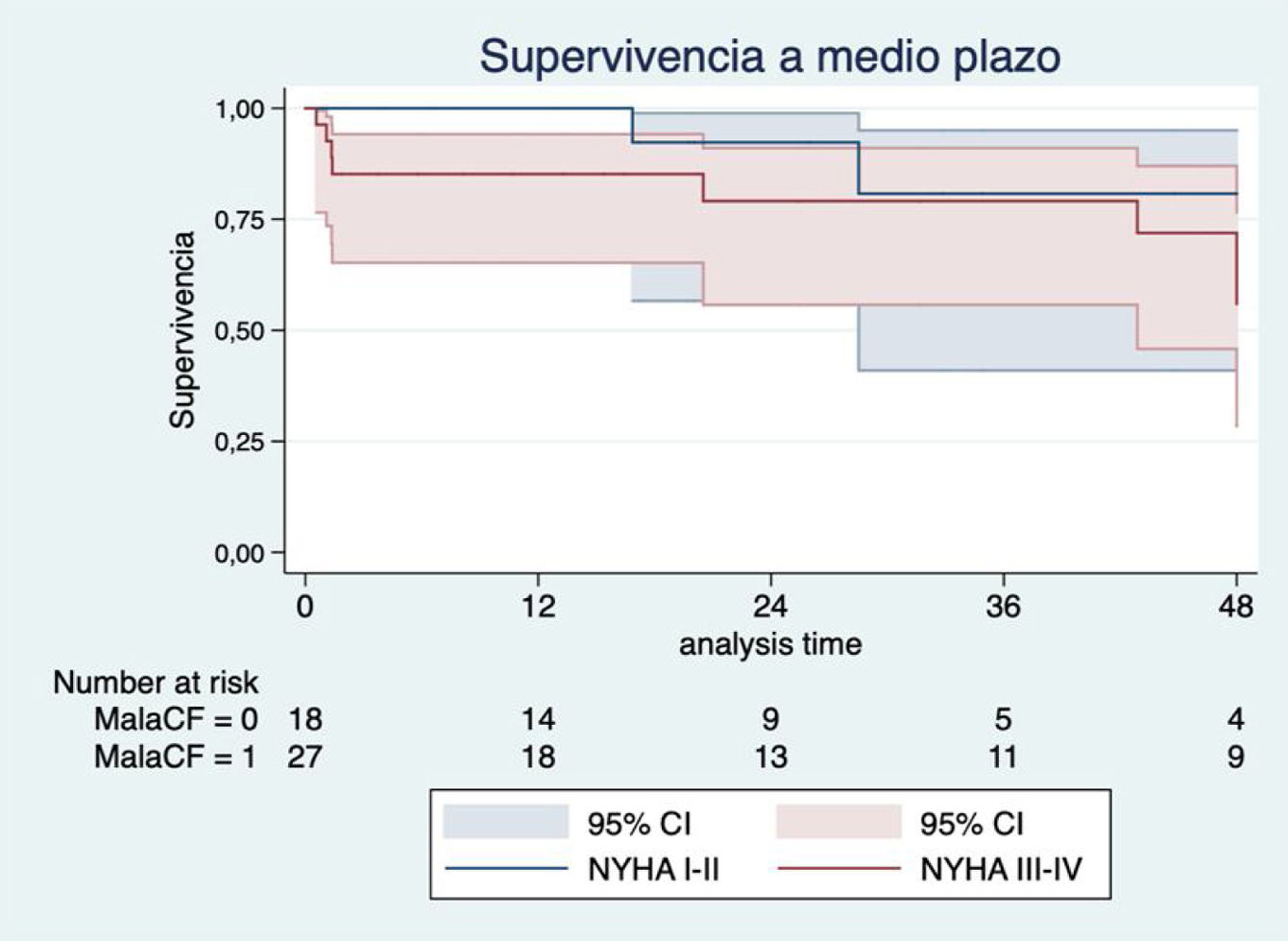
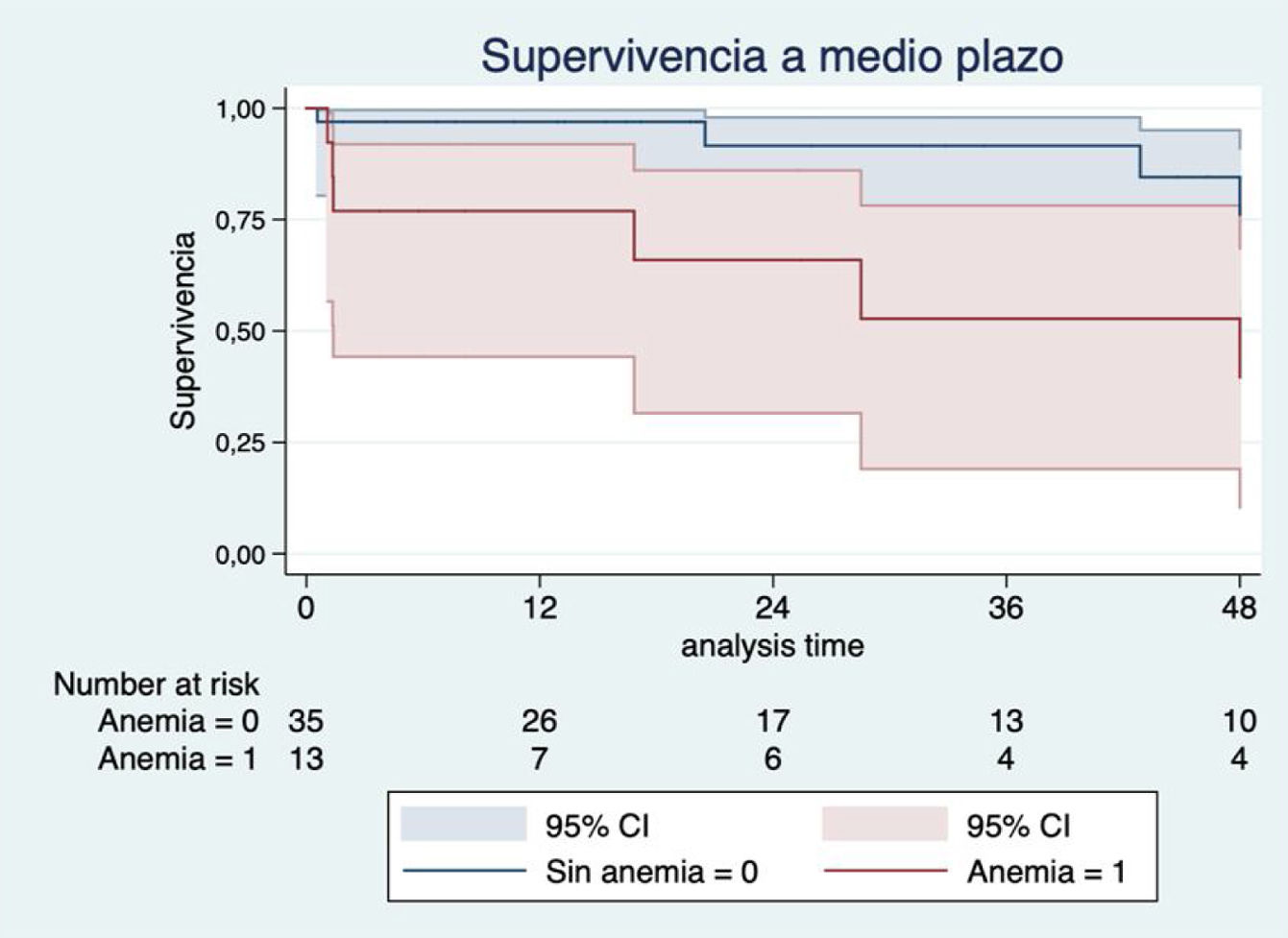
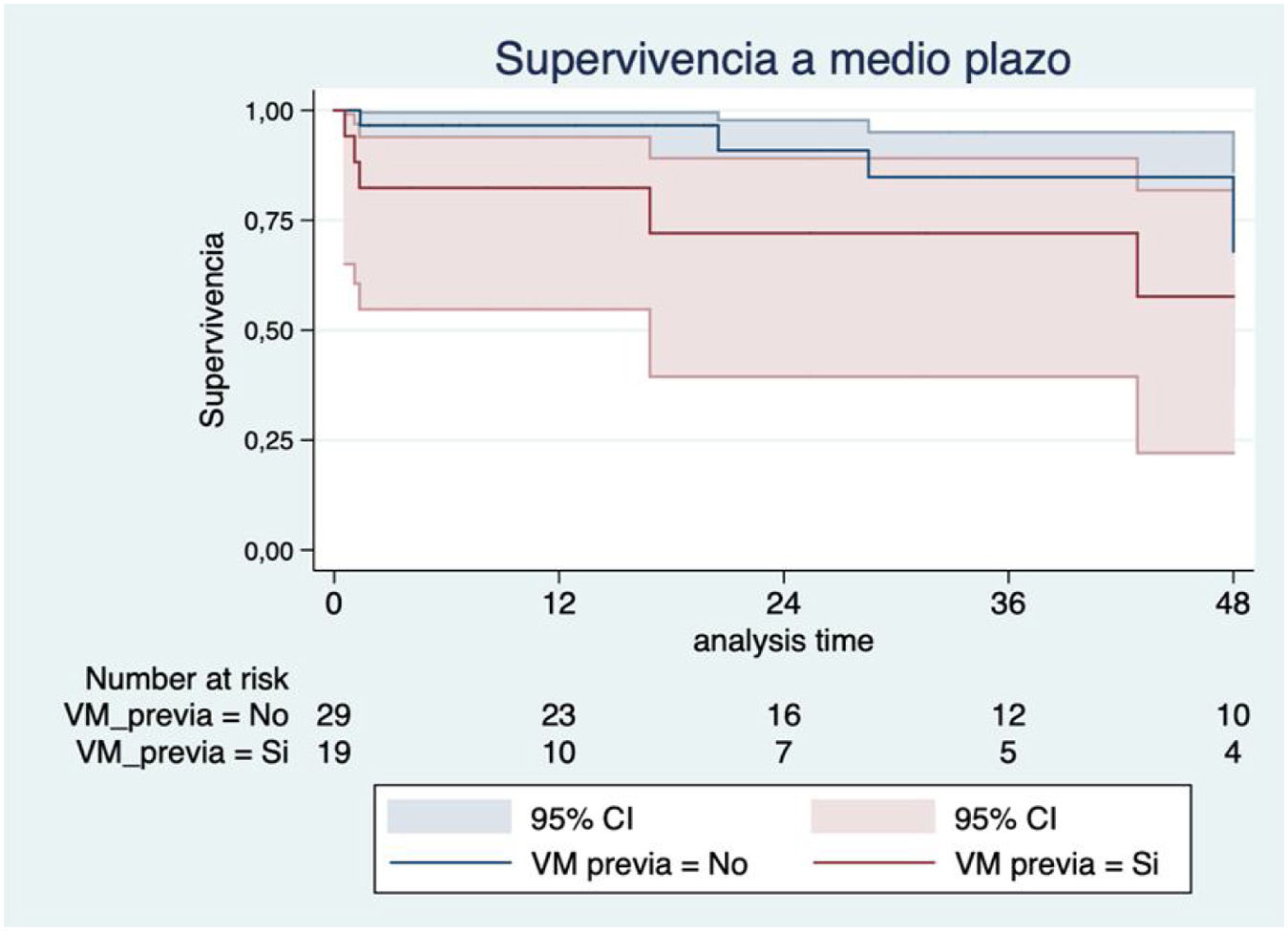
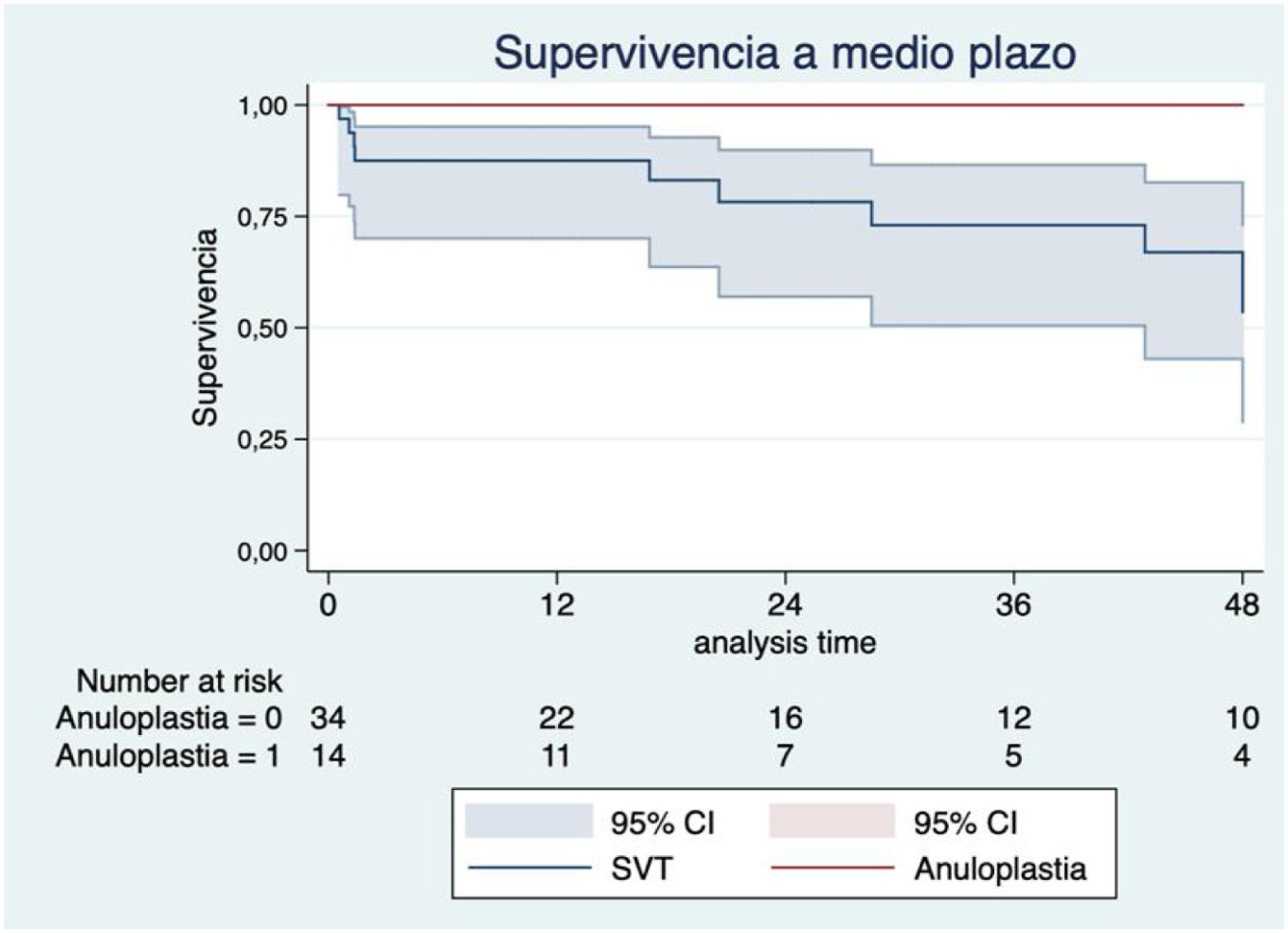
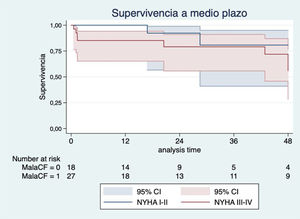
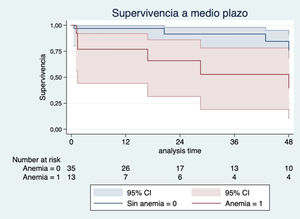
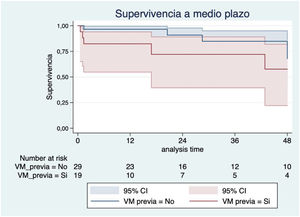
Los factores con más impacto en la supervivencia a medio plazo fueron la mala clase funcional de la NYHA preoperatoria (III-IV) (HR 2,45; IC 95%: 0,51-11,62; p=0,26) (fig. 3), la anemia preoperatoria (HR 4,20, IC 95%: 1,18-14,93; p=0,026) (fig. 4) y la sustitución previa de válvula mitral (HR 2,22; IC 95%: 0,64-7,70; p=0,20) (fig. 5). Los pacientes con plastia valvular tuvieron mayor supervivencia que los pacientes a los que se implantó una prótesis tricúspide (fig. 6) (HR plastia 0,21; IC 95%: 0,03-1,68; p=0,14).
Por otro lado, la hipertensión pulmonar (HR 0,56; IC 95%: 0,16-1,97; p=0,37) y la reintervención (HR 1,00; IC 95%: 0,28-3,48; p=0,99) no resultaron ser factores influyentes en la supervivencia a mediano plazo en el presente análisis.
Curiosamente la disfunción de ventrículo derecho (HR 0,45; IC 95%: 0,11-1,78; p=0,25) no influyó sobre la mortalidad perioperatoria ni sobre la supervivencia a medio plazo. La mortalidad en pacientes con disfunción del ventrículo derecho fue del 0% frente a un 11,76% en pacientes sin disfunción de ventrículo derecho (p Fisher=0,28).
La mortalidad en el seguimiento fue la misma para aquellos pacientes a los que se les implantó una prótesis mecánica (25%) o biológica (28,6%).
Complicaciones durante el seguimientoDurante el periodo del postoperatorio inmediato el 14,89% de los pacientes precisaron implante de marcapasos definitivo.
Durante el seguimiento, un paciente fue reintervenido en el segundo año de seguimiento por trombosis de la válvula mecánica, y un paciente fue reintervenido durante su estancia hospitalaria por fallo precoz de la plastia tricúspide, sustituyéndola posteriormente por una válvula mecánica. Ningún paciente hasta la fecha de seguimiento ha presentado endocarditis tricúspide.
Tras el alta, 11 pacientes (25%) reingresaron al menos una vez por insuficiencia cardiaca congestiva. Al analizar los datos en el seguimiento, encontramos asociación, aunque no significativa, de que los pacientes con disfunción de ventrículo derecho preoperatorio tienen más riesgo de reingresos por insuficiencia cardiaca con respecto a los que no lo tienen (HR 1,71; IC 95%: 0,52-5,64; p=0,37).
DiscusiónEl principal hallazgo del presente estudio es que, a pesar de la elevada comorbilidad y el avanzado estado de la cardiopatía de los pacientes remitidos a cirugía tricúspide, los resultados perioperatorios son satisfactorios, con una mortalidad aceptable para el tipo de patología que se trata. La supervivencia a medio plazo tras la intervención es elevada, y existe una mejoría clínica mantenida tras un seguimiento a medio plazo.
Es importante resaltar que la insuficiencia valvular tricúspide en la actualidad no debe considerarse como una valvulopatía benigna, ya que otros investigadores como Nath et al.2 analizaron la importancia pronóstica de la insuficiencia tricúspide en una cohorte de 5.223 pacientes no sometidos a cirugía de válvula tricúspide, con control ecocardiográfico. A los 4 años de seguimiento, la tasa de supervivencia de los pacientes con insuficiencia valvular tricúspide moderada a grave fue inferior al 50%, asociando la insuficiencia valvular tricúspide severa una mayor mortalidad incluso en ausencia de hipertensión pulmonar o disfunción del ventrículo derecho, por lo que la insuficiencia tricúspide debe considerarse un factor de riesgo de mal pronóstico vital por sí mismo. En nuestra serie, la supervivencia a medio plazo y la importante mejoría de la clase funcional respecto de la preoperatoria justifican la realización de la intervención.
El presente estudio muestra una mortalidad perioperatoria del 7,84% en nuestro medio, similar a las series descritas por otros investigadores, como Kim et al.8 con una mortalidad del 9,8% en una serie de 61 pacientes, y la serie descrita por Lee et al.9 con una mortalidad del 8,8% en una serie de 57 pacientes. Ambos trabajos contaban con pacientes de características y comorbilidades similares a nuestra muestra.
A pesar de ser un procedimiento infrecuente, la cirugía de la válvula tricúspide aislada ha ido incrementando a lo largo de los años, principalmente las reparaciones valvulares, y junto a ese incremento de casos se asocia una tendencia a la disminución de la mortalidad en los registros anuales de la Sociedad Española de Cirugía Cardiovascular y Endovascular en los últimos 10 años5.
Sin embargo, la cirugía aislada de la válvula tricúspide sigue considerándose una intervención de alto riesgo quirúrgico, con una mortalidad elevada en comparación con otras valvulopatías, pudiendo estar relacionado este hecho con la derivación del paciente al tratamiento quirúrgico en las fases avanzadas de la enfermedad, con múltiples comorbilidades y con remodelación del ventrículo derecho, lo cual limita las opciones terapéuticas en estos pacientes10. Se desconoce si esa elevada mortalidad es debida en parte al frecuente retraso en la indicación quirúrgica4, ya sea porque es clínicamente bien tolerada por el paciente hasta su fase terminal, o por la complejidad del diagnóstico en pacientes con dilatación del anillo del ventrículo derecho y que se encuentren asintomáticos11.
Es importante recalcar que uno de los factores más relevantes en el análisis fue la mala clase funcional preoperatoria (según la NYHA). Los pacientes con mala clase funcional tienden a tener peor pronóstico comparados con aquellos que se encuentran en buena clase funcional. La mortalidad perioperatoria de los pacientes que se encontraban en buena clase funcional fue del 0%, frente a una mortalidad cercana al 15% de los pacientes intervenidos en mala clase funcional. Además, a medio plazo hay que destacar que en el seguimiento de los pacientes el 75% se encontraba en clase funcional I-II de la NYHA (solo el 45% estaban preoperatoriamente en clase funcional I-II), pudiendo así justificarse la intervención precoz.
Actualmente las guías de práctica clínica vigentes7 recomiendan la intervención quirúrgica de la válvula tricúspide aislada en pacientes con insuficiencia tricúspide severa sintomática, ya sea primaria o secundaria. En pacientes asintomáticos, se recomienda la corrección quirúrgica si presentan afectación de cavidades derechas o hipertensión pulmonar, la cual debería realizarse de forma precoz. A pesar de esta recomendación, gran parte de los pacientes cuando son remitidos a tratamiento quirúrgico presentan hipertensión pulmonar, disfunción de ventrículo derecho y otras comorbilidades, quedando reflejado este hecho en nuestra serie de pacientes, con un 58,8% de pacientes con hipertensión pulmonar severa, 33,3% de los pacientes con disfunción del ventrículo derecho medida por ECO y 76,5% de los pacientes con diagnóstico de fibrilación auricular preoperatoria.
Respecto de la técnica recomendada, la preferencia debería ser la reparación valvular mediante anuloplastia, principalmente en los casos de etiología funcional de la insuficiencia, dirigida a mejorar la coaptación de las valvas, corregir la dilatación anular y restaurar la geometría anular12. La anuloplastia tricúspide puede realizarse con sutura (anuloplastia de vega, bicuspidización de Kay) o con el uso de anillos protésicos, que han demostrado mejor supervivencia y más baja tasa de reintervención comparada con la anuloplastia de sutura13. También existen técnicas de reparación con ampliación de velos con parche de pericardio, pero a diferencia de la anuloplastia, son de mayor complejidad y con resultados a largo plazo desconocidos12. En nuestra serie, la supervivencia a medio plazo tras anuloplastia fue superior a la de aquellos pacientes intervenidos de sustitución valvular, ya que los pacientes con anuloplastia tricúspide tuvieron una mortalidad perioperatoria del 0%, así como una tendencia a una supervivencia más favorable a medio plazo.
El reemplazo de la válvula tricúspide debe plantearse en casos en los que no sea posible realizar una reparación valvular, ya sea por factores anatómicos como en las insuficiencias primarias, cirugía tricúspide previa, marcada remodelación del ventrículo derecho o cuando existan factores predictores de escasa durabilidad de la plastia. El tipo de prótesis debe individualizarse según el contexto clínico y las preferencias del paciente, aunque existe una tendencia al uso general de prótesis biológicas, sin embargo, no se han registrado diferencias en la supervivencia a medio o largo plazo12,14. En nuestra serie no encontramos influencia del tipo de prótesis (biológica o mecánica) en cuanto a la supervivencia, aunque un paciente con prótesis mecánica tuvo que ser reintervenido por una trombosis protésica a los 392 días de la intervención primaria.
La presencia de hipertensión pulmonar ha sido considerada un factor de riesgo reportado en otros estudios, pero en nuestro análisis no fue significativo, probablemente por la escasa potencia estadística debido al pequeño tamaño de la muestra. Curiosamente en nuestra serie la disfunción del ventrículo derecho no solo no resultó ser un factor de riesgo, sino que incluso no hubo ningún paciente fallecido con disfunción de ventrículo derecho. Aun así, al analizar los reingresos por insuficiencia cardiaca en el seguimiento, encontramos asociación, aunque no significativa, de que los pacientes con disfunción de ventrículo derecho preoperatoria tienen más riesgo de reingresos por insuficiencia cardiaca con respecto a los que no lo tienen (HR 1,71; IC 95%: 0,52-5,64; p=0,37).
Uno de los factores pronósticos de mayor importancia en nuestra serie fue la presencia de anemia preoperatoria, observándose una diferencia significativa tanto en el periodo perioperatorio como en el seguimiento a mediano plazo. Anand et al. sugieren que la baja concentración de hemoglobina en pacientes con anemia conduce a una vasodilatación generalizada con hipotensión arterial mantenida que puede ser el estímulo para la activación neurohormonal y la retención de sal y agua15, adicional a su enfermedad tricúspide que puede conducir a insuficiencia cardiaca derecha y manifestarse en fases más avanzadas con afectación hepática, ascitis, edemas y síndrome de bajo gasto. Asimismo, la enfermedad hepática preoperatoria, en posible relación por congestión hepática por la valvulopatía, se asoció a un peor pronóstico.
Por otro lado, es importante reseñar que las actuales escalas de estimación de riesgo de mortalidad perioperatoria son poco útiles en el contexto de la cirugía tricuspídea aislada. Es difícil saber el riesgo que estas intervenciones conllevan, ya que, como hemos visto en este análisis, las escalas de riesgo más habituales (EuroSCOREI y EuroSCOREII) tuvieron una muy baja discriminación al momento de estimar el riesgo quirúrgico en esta serie de pacientes. Consideramos por lo tanto que se deberían realizar estudios con mayor potencia para poder establecer nuevas escalas de estimación de la mortalidad específica en este contexto.
Finalmente, en estos pacientes es fundamental una adecuada valoración clínica preoperatoria, para determinar la indicación de la intervención de la válvula tricúspide y establecer cuáles son las condiciones óptimas para la intervención, la cual debería recomendarse de manera precoz, antes de llegar a estadios muy avanzados de la NYHA, porque estos pacientes tendrán menor mortalidad perioperatoria y mayor supervivencia a medio plazo.
LimitacionesLa principal limitación de nuestro estudio es aquella inherente a los estudios observacionales retrospectivos, con un pequeño tamaño muestral, por lo que la potencia del estudio para encontrar asociaciones con el evento principal es baja.
Es posible que los parámetros de hipertensión pulmonar, disfunción de ventrículo derecho, fibrilación auricular y enfermedad renal no se hayan relacionado como factores determinantes en la mortalidad perioperatoria debido a un pequeño tamaño muestral, y constituyan un error tipo II.
La estimación de la hipertensión pulmonar se ha realizado por métodos indirectos, y dada la presencia de insuficiencia valvular tricúspide severa esta puede no haber sido estimada adecuadamente en muchos casos.
Además, la falta de datos ecocardiográficos reglados durante el seguimiento podría haber infraestimado la tasa de degeneración de las prótesis implantadas o las plastias realizadas.
ConclusionesLa cirugía de la válvula tricúspide aislada es una intervención poco frecuente, asociada a una alta mortalidad comparada con otras valvulopatías, sobre todo cuando se realiza en fases avanzadas de la enfermedad. Los pacientes intervenidos con buena clase funcional pueden beneficiarse de una mayor supervivencia a medio plazo. La clase funcional preoperatoria y la anemia son factores determinantes en la supervivencia en el postoperatorio inmediato. La supervivencia a medio plazo y mejoría de clase funcional tras cirugía valvular tricúspide aislada son satisfactorias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.