Ante la ausencia de evidencia científica sólida, un comité de expertos europeos ha publicado en la revista Journal of the American College of Cardiology un documento de consenso sobre el manejo de los diferentes subgrupos de pacientes con disección aórtica tipo B. Este documento está basado en un metaanálisis que recopila toda la experiencia publicada en los últimos años sobre disección aórtica tipo B, incluyendo a más de 6.700 pacientes.
A pesar de su mejor pronóstico en fase aguda que la disección aórtica tipo A, la disección aórtica tipo B presenta un mal pronóstico a medio y largo plazo. El manejo limitado al tratamiento médico con control estricto de la presión arterial y el tratamiento de los casos complicados mediante cirugía abierta o técnicas endovasculares está sometido a controversia, especialmente por la disponibilidad y los buenos resultados de las técnicas endovasculares. Este documento pretende apoyar a los cirujanos o médicos que tratan la disección aórtica tipo B, estableciendo algunos algoritmos de manejo.
Recogemos en este artículo las conclusiones y los datos fundamentales de este documento de consenso.
La aparición posterior de los resultados a 5 años del estudio INSTEAD añaden una fuerte evidencia científica en contra de alguna de las principales conclusiones alcanzadas en este consenso y retan este consenso logrado solamente un año antes.
Due to a lack of solid scientific evidence, an european experts committee have published in Journal of the American College of Cardiology an consensus document about the management of different subgroups of patients with type B aortic dissection. This document is based on a meta-analisys including the recent published experience that includes more than 6700 patients with type B aortic dissection.
In spite of the better prognosis compared to type A dissection in the short term, type B dissection has a bad long term prognosis. The conservative management limited to tight blood pressure control and close surveillance to treat complicated cases with open surgery or endovascular therapy is under discussion, specially due to the feasibility and good results of endovascular technique. This consensus intends to support surgeons or doctors who deal with type B dissection and stablishs some management algorithm.
We present in this article the conclusions and main data from this consensus document.
The posterior publication of 5 years results of INSTEAD study adds an strong scientific evidence against some of this consensus principal conclusions and challenge the consensus just one year later.
A pesar de que el tratamiento médico optimizado (TMO) representa la opción estándar en los casos no complicados, la mortalidad del 30% comunicada a los 2 años y la supervivencia a largo plazo inferior al 50% impulsan a buscar alternativas1,2.
La revista Journal of the American College of Cardiology ha presentado en 2013 un Documento de consenso de expertos interdisciplinar sobre el tratamiento de la disección aórtica tipo B3, que pretende establecer unos criterios objetivos para la definición de grupos, opciones terapéuticas y complicaciones en el manejo de esta patología, unificando criterios de cirujanos vasculares, cardiovasculares, radiólogos y cardiólogos, de reconocido prestigio en Europa Occidental, basándose en la revisión de la literatura disponible hasta junio del 2012 (durante los 6 años previos).
Este Consenso pretende ayudar a los cirujanos o médicos intervencionistas en su algoritmo de decisión terapéutica ante los diferentes subgrupos de pacientes con disección aórtica tipo B, mediante el metaanálisis de los resultados logrados en más de 6.700 pacientes extraídos de la literatura publicada.
Hasta el momento valorado en este Consenso, existía solo un ensayo prospectivo aleatorizado (estudio INSTEAD) que comparaba el TMO con el TEVAR en el tratamiento de la disección aórtica tipo B, con resultados publicados hasta los 2 años de seguimiento. La mayoría de los estudios incluidos son series observacionales retrospectivas o prospectivas no controladas, con un momento de intervención poco especificado (agudo, subagudo o crónico) y una definición de las complicaciones poco uniforme. Esto determina sesgos de selección para cada grupo terapéutico, siendo tratados mediante TEVAR o cirugía abierta aquellos subgrupos con peor pronóstico basal, por tratarse de casos complicados.
Las publicaciones recogidas para la realización del metaanálisis adolecen, en general, de muchas limitaciones, basadas fundamentalmente en la heterogeneidad de la definición de los criterios de inclusión, de las indicaciones y de los resultados, así como de los tamaños muestrales y el momento de la intervención.
Metodología1. Búsqueda bibliográfica. La metodología empleada para la búsqueda bibliográfica fue el metaanálisis de estudios observacionales en epidemiología (MOOSE), seleccionando los estudios que incluían las cadenas «disección aórtica tipo B» asociadas a «tratamiento médico», «tratamiento quirúrgico» o «tratamiento endovascular».Se definieron 3 tipos de tratamiento:
- –
Tratamiento médico.
- –
TEVAR.
- –
Cirugía abierta.
Se definieron 3 estadios de evolución:
- –
«Agudo», dentro de los 14 primeros días desde el inicio de la clínica o el diagnóstico,
- –
«Subagudo», desde las 2 a las 6 semanas y
- –
«Crónico», desde las 6 semanas en adelante.
Como resultado primario, se definió la mortalidad precoz (intrahospitalaria y a 30 días). Como resultados secundarios se consideraron: a) el AVC precoz (intrahospitalario y a 30 días); b) la isquemia medular; c) la supervivencia a largo plazo, y d) la supervivencia sin eventos aórticos.
Se seleccionaron solo aquellos estudios que incluían al menos 20 pacientes en algún grupo de tratamiento para alguno de los estadios de evolución (agudo, subagudo o crónico) y recogían al menos algún resultado clínicamente relevante (resultado clínico).
Los resultados obtenidos se analizaron mediante paquetes estadísticos específicos para lograr un análisis estadístico que permitiera expresar las incidencias resultantes como intervalos de confianza (IC) del 95% y el riesgo relativo de las variables dicotómicas como odds ratio (OR).
2. Panel de expertos. Se invitó a un panel de expertos que reunían las especialidades implicadas, que formaron partes de grupos de trabajo, para valorar la bibliografía recogida y convinieron en estandarizar definiciones y elaborar recomendaciones de consenso cuando se lograba el acuerdo.
ResultadosInicialmente se seleccionaron 126 estudios; se eliminaron algunos por duplicidades (24 estudios), otros por pequeño número de casos (19 estudios con menos de 20 casos en cada categoría), otros por ausencia de información sobre criterios de inclusión o los resultados clínicos buscados (15 estudios), 2 metaanálisis, 2 sobre tratamientos endovasculares complejos y un diseño de estudio. Finalmente, se seleccionaron 63 estudios que agrupaban:
- a.
1.548 pacientes sometidos a TMO (1.480 en aguda y 68 en subaguda o crónica),
- b.
1.706 pacientes sometidos a cirugía abierta (1.529 en fase aguda y 177 en fase crónica) y
- c.
3.457 pacientes sometidos a TEVAR (2.359 en fase aguda y 1.098 en fases subaguda o crónica).
Tradicionalmente, se han distinguido los casos complicados, frente a los no complicados, para justificar un abordaje más agresivo, sin que existan unos criterios de complicación consensuados. La literatura recoge aproximadamente un 25% de casos complicados, incluyendo pacientes con síndromes de malperfusión o inestabilidad hemodinámica que predicen un alto riesgo de muerte sin intervención.
El consenso define como casos complicados en disección aórtica tipo B aguda aquellos casos que asocian:
- a.
Hipertensión refractaria (al menos 3 fármacos antihipertensivos de diferente clase a dosis máxima recomendada o tolerada). Se considera signo de inestabilidad o de malperfusión renal si no existía previamente a la disección.
- b.
Malperfusión: paraparesia, paraplejia, dolor en miembros inferiores, dolor abdominal, náuseas y diarrea, que se consideran manifestaciones de malperfusión de las ramas aórticas espinales, ilíacas o viscerales. La elevación de enzimas hepáticas, pancreáticas, bilirrubina, LDH o CPK, así como una pérdida de captación de contraste por el riñón en la angio-TAC, generalmente asociada a elevación de creatinina o urea, son otros signos más sutiles de malperfusión celíaca, mesentérica o renal, que junto a la imagen radiológica de compresión de la luz o colapso del vaso confirman el diagnóstico.
- c.
Signos de rotura inminente: aumento de hematoma periaórtico y derrame pleural hemorrágico en 2 TAC consecutivas, especialmente si se asocian a síntomas.
- d.
Inestabilidad hemodinámica: presión arterial sistólica<90mmHg o shock.
No hay datos de estudios aleatorizados que comparen el TEVAR frente a la cirugía abierta o el tratamiento conservador en la disección aórtica aguda tipo B y la mayoría de los estudios no diferencian entre casos complicados y no complicados.
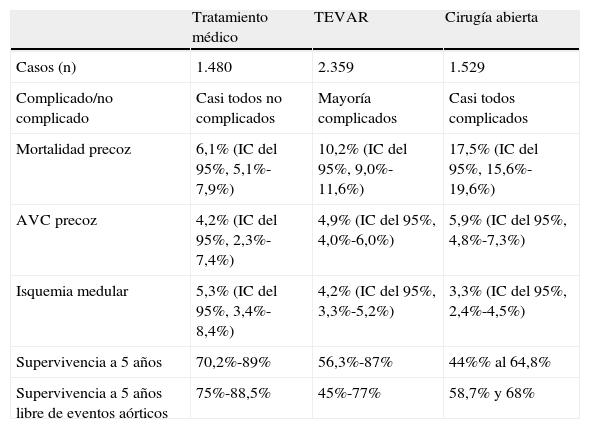
Si agrupamos todos a los pacientes de los estudios aceptados en función del tratamiento al que fueron sometidos en fase aguda, obtendríamos el siguiente metaanálisis, cuyos resultados reflejamos en la Tabla 1:
- 1.
Se sometió a TMO a 1.480 pacientes, de los que la gran mayoría fueron casos no complicados, constituyendo esta selección la principal fuente de sesgo. En la mayoría de los casos en que, durante el TMO, aparecieron complicaciones intrahospitalarias, se realizó tratamiento mediante TEVAR o cirugía convencional. Los autores informaron en muchas ocasiones de las complicaciones que aparecieron durante el TMO, excluyendo tanto aquellas que se produjeron una vez realizado el cruce hacia la intervención en los casos en que aparecía alguna complicación, como aquellas que estaban presentes al ingreso, siendo este punto otra fuente de sesgo.
- 2.
TEVAR: la mayoría de los 2.359 casos tratados fueron complicados, aunque no se especifica en todos los estudios ni existe uniformidad a la hora de su clasificación como complicado. Por ello, es difícil estimar el porcentaje de casos complicados, siendo esta la principal causa de sesgo.
- 3.
Cirugía convencional: todos los 1.529 casos fueron disecciones aguda tipo B complicada.
Disección aórtica aguda
| Tratamiento médico | TEVAR | Cirugía abierta | |
| Casos (n) | 1.480 | 2.359 | 1.529 |
| Complicado/no complicado | Casi todos no complicados | Mayoría complicados | Casi todos complicados |
| Mortalidad precoz | 6,1% (IC del 95%, 5,1%-7,9%) | 10,2% (IC del 95%, 9,0%-11,6%) | 17,5% (IC del 95%, 15,6%-19,6%) |
| AVC precoz | 4,2% (IC del 95%, 2,3%-7,4%) | 4,9% (IC del 95%, 4,0%-6,0%) | 5,9% (IC del 95%, 4,8%-7,3%) |
| Isquemia medular | 5,3% (IC del 95%, 3,4%-8,4%) | 4,2% (IC del 95%, 3,3%-5,2%) | 3,3% (IC del 95%, 2,4%-4,5%) |
| Supervivencia a 5 años | 70,2%-89% | 56,3%-87% | 44%% al 64,8% |
| Supervivencia a 5 años libre de eventos aórticos | 75%-88,5% | 45%-77% | 58,7% y 68% |
La comparación directa de estos resultados acumulados en este metaanálisis entre TMO, TEVAR y cirugía abierta se consideró totalmente inválida por el sesgo de selección en los diferentes grupos, lo que conduce a una impresión demasiado optimista del TMO (véase la Tabla 1).
Para reducir sesgos, los autores buscaron aquellos estudios que realizaban comparación directa entre distintos tratamientos en fase aguda, sin lograr evitar el sesgo de selección que deriva los casos complicados a la cohorte con intervención (TEVAR o cirugía abierta).
Se identificaron 3 estudios publicados que realizaron comparación directa entre TEVAR y TMO para la disección aórtica aguda tipo B, uno de ellos un registro. El metaanálisis de estos 3 estudios mostró igualmente una reducción de la mortalidad precoz con tratamiento conservador frente a TEVAR (OR = 0,5; IC del 95%, 0,27-0,95), sin encontrar diferencias en cuanto a AVC y a isquemia medular.
Se identificaron igualmente 3 estudios publicados que realizaron comparación directa entre TEVAR y cirugía abierta, uno de ellos un registro y otro que no indicaba si la disección era complicada o no. Su metaanálisis mostró mayor mortalidad para la cirugía abierta (OR = 2,66; IC del 95%, 1,37-5,17), sin diferencias en AVC precoces o isquemia medular.
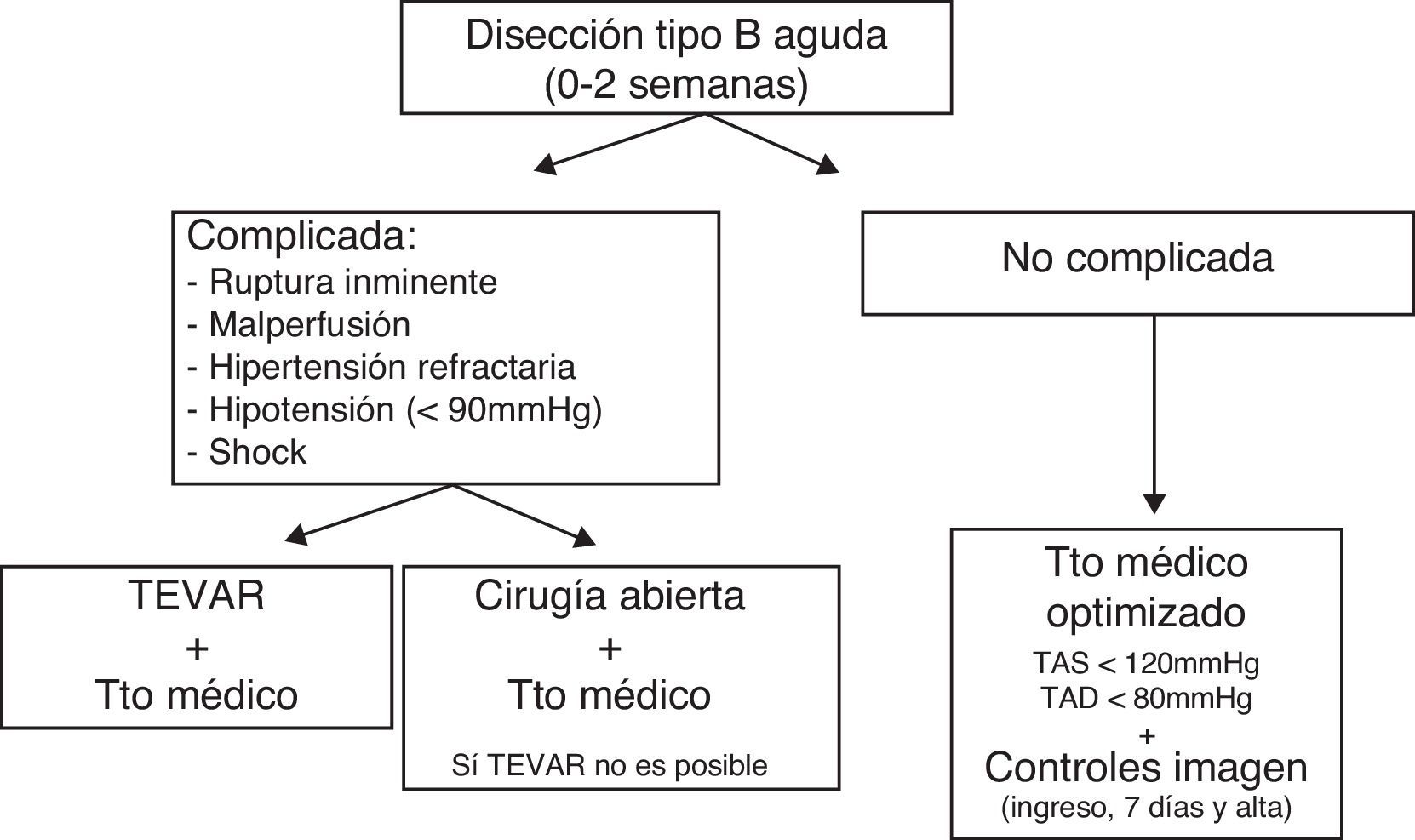
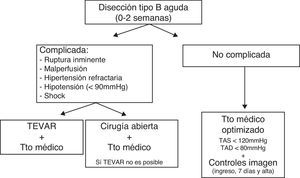
Las conclusiones extraídas por los panelistas para la disección aórtica tipo B aguda fueron (fig. 1):
- 1.
Los pacientes con disección tipo B aguda no complicada deben someterse a TMO, sin evidencia de ventaja del tratamiento quirúrgico o endovascular.
- 2.
Cuando el TEVAR sea posible, debe ser considerada la primera opción para el tratamiento de la disección tipo B complicada.
- 3.
La evolución del aneurisma y su eventual rotura pueden ocurrir incluso en ausencia de signos de alarma y es seguimiento periódico mediante técnicas de imagen (angio-TAC o angio-RM) es mandatorio, aconsejándose al ingreso, a los 7 días, al alta y a las 6 semanas, por el mayor riesgo de inestabilidad en estas fases (aguda y subaguda).
- 4.
A pesar del bajo riesgo operatorio del TEVAR, existen complicaciones asociadas a esta técnica y se siguen precisando controles de imagen tras el tratamiento.
Un ensayo aleatorizado que comparó TMO frente a TEVAR en casos no complicados de disección aguda tipo B mostró ausencia de mortalidad en un grupo de 31 casos sometidos a TMO y otro de 30 casos sometidos a TEVAR, aunque con un 10% de cruce en los días siguientes a la aleatorización desde el TMO hasta el TEVAR.
Disección aórtica tipo B subaguda (2-6 semanas)Hay muy pocas series publicadas sobre esta fase. La principal serie publicada de pacientes con disección aórtica tipo B no complicada en fases subaguda y crónica procede el estudio INSTEAD, que incluyó a 72 pacientes sometidos a TEVAR, con una mortalidad precoz del 2,8% y una tasa de AVC del 1,4% y de isquemia medular del 2,9%.
El registro VIRTUE incluyó a 24 pacientes con disección aórtica subaguda complicada que se trataron mediante TEVAR, mostrando una mortalidad precoz del 1,8% sin muertes tardías, AVC o casos de isquemia medular.
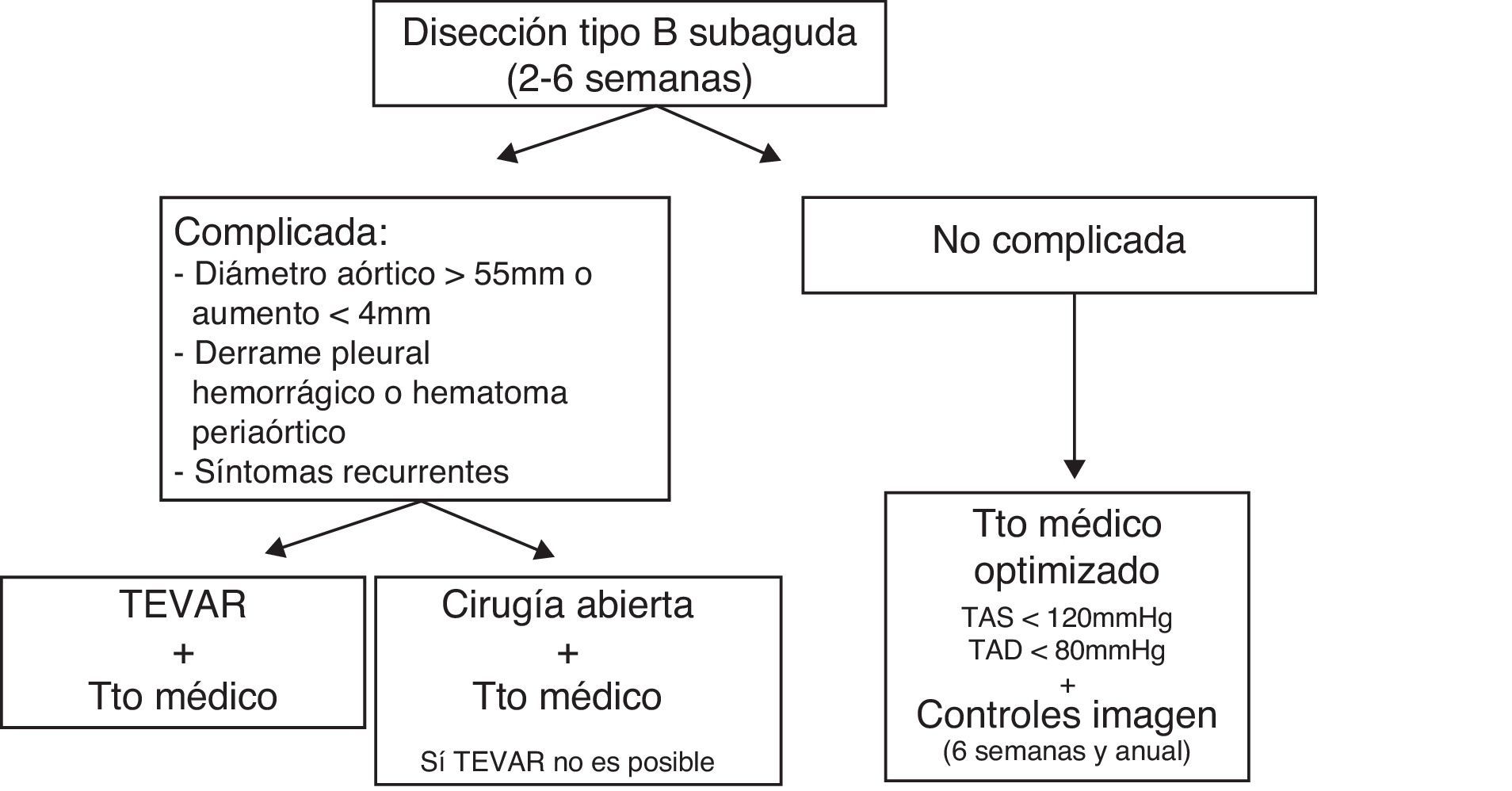
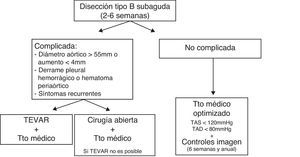
Las conclusiones de los panelistas sobre el manejo de la disección aórtica tipo B subaguda fueron (fig. 2):
- 1.
La disección aórtica tipo B en fase subaguda (2-6 semanas) puede mostrar signos de inestabilidad como cambios en la morfología aórtica (diámetro creciente > 4mm, diámetro mayor de 55mm, aparición de hematoma periaórtico y/o derrame pleural hemorrágico), hipertensión refractaria, dolor torácico recurrente y malperfusión recurrente. En estos casos, debería considerarse el TEVAR como primera opción.
La disección aórtica tipo B crónica tiene una supervivencia del 60%-80% a 5 años con TMO. Una vez que el diámetro aórtico excede de 55mm, el riesgo de rotura se estima en un 30% anual4. El TMO puede considerarse la mejor opción para la disección tipo B crónica no complicada porque logra enlentecer la evolución de la enfermedad, pero no mejora el remodelado aórtico.
Si agrupamos todos a los pacientes de los estudios aceptados en función del tratamiento al que fueron sometidos en fase crónica, obtendríamos el siguiente metaanálisis, cuyos resultados reflejamos en la Tabla 2:
- 1.
TEVAR. De los 22 estudios que recogen datos sobre 1.098 pacientes sometidos a TEVAR en disección tipo B crónica, 4 no aclaran la presencia de complicaciones y 2 tratan casos no complicados. La mayoría no especifica si el tratamiento se realizó en fase subaguda o crónica. Esta heterogeneidad incluye posibles sesgos.
- 2.
Cirugía abierta. Solo 3 estudios recogen al menos 20 casos de disecciones crónicas tipo B intervenidas mediante cirugía abierta, acumulando un total de 177 casos.
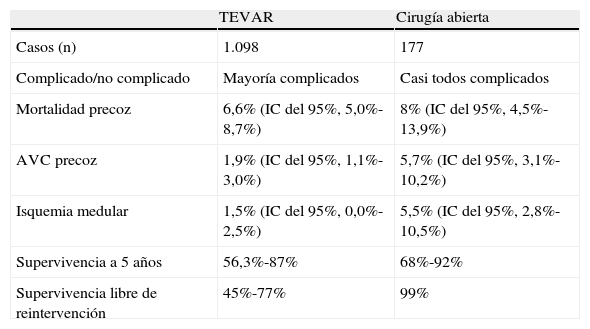
Disección aórtica tipo B crónica
| TEVAR | Cirugía abierta | |
| Casos (n) | 1.098 | 177 |
| Complicado/no complicado | Mayoría complicados | Casi todos complicados |
| Mortalidad precoz | 6,6% (IC del 95%, 5,0%-8,7%) | 8% (IC del 95%, 4,5%-13,9%) |
| AVC precoz | 1,9% (IC del 95%, 1,1%-3,0%) | 5,7% (IC del 95%, 3,1%-10,2%) |
| Isquemia medular | 1,5% (IC del 95%, 0,0%-2,5%) | 5,5% (IC del 95%, 2,8%-10,5%) |
| Supervivencia a 5 años | 56,3%-87% | 68%-92% |
| Supervivencia libre de reintervención | 45%-77% | 99% |
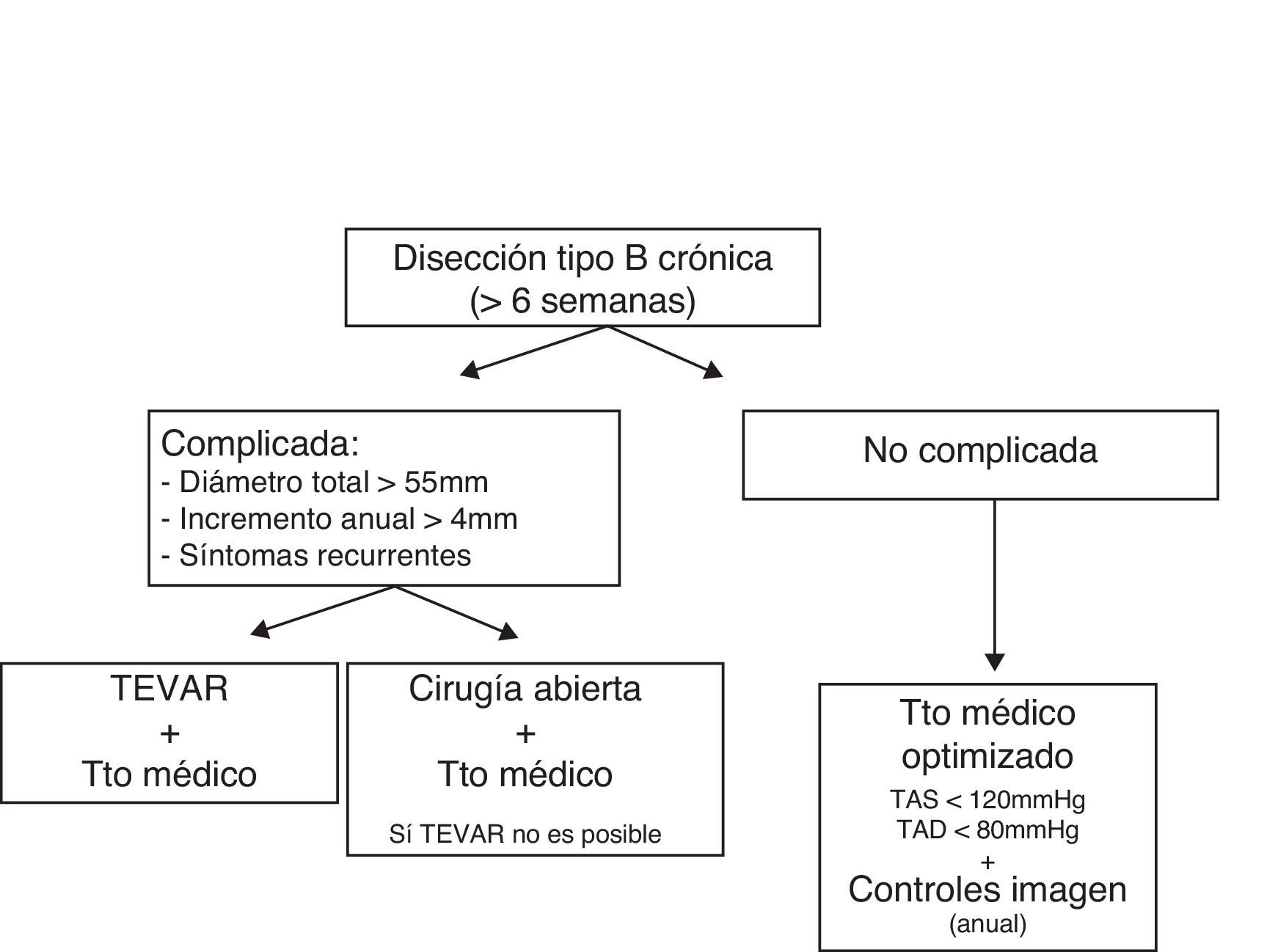
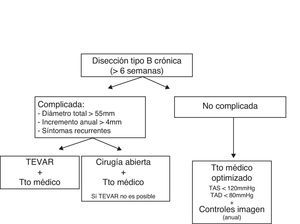
Las conclusiones para el manejo de la disección aórtica tipo B crónica fueron (fig. 3):
- 1.
La mayoría de las disecciones tipo B crónicas se manejan médicamente hasta que aparecen complicaciones. El control estrecho de la presión arterial con TMO es de capital importancia para limitar la expansión de la falsa luz.
- 2.
La recurrencia de los síntomas, la dilatación aneurismática (> 55mm) o el incremento de diámetro mayor de 4mm son definitorios de disección aórtica tipo B crónica complicada y dado el alto riesgo de rotura. En estos casos, existe indicación para TEVAR como primera opción y para cirugía abierta si no es factible el TEVAR, con mayor mortalidad precoz para la cirugía abierta.
- 3.
En los casos no complicados de disección aórtica tipo B crónica, se recomienda un control anual clínico y de imagen mediante angio-TAC o angio-RMN, independientemente del tamaño y del tratamiento aplicado.
Los autores del Documento de consenso plantean en la discusión la necesidad de estandarizar el criterio para separar en subgrupos a los pacientes con disección aórtica tipo B, unificando criterios temporales y de complicación. Igualmente, admiten las limitaciones del consenso logrado, básicamente por la gran heterogeneidad de los criterios utilizados en los estudios analizados, secundaria a:
- 1.
El predominio masivo de estudios no aleatorizados, retrospectivos y no controlados. Esto favorece que se publiquen series con buenos resultados, frente a aquellas series con mayor mortalidad.
- 2.
La diferente combinación de casos complicados y no complicados en cada grupo, con un desvío evidente de casos complicados hacia los tratamientos más intensivos (TEVAR o cirugía abierta).
- 3.
Los diferentes criterios utilizados en la definición de las complicaciones.
- 4.
Los diferentes criterios empleados para considerar el paciente tributarios de TEVAR frente a cirugía abierta (que no se comunican en la mayoría de los estudios)
- 5.
La dificultad para evitar la duplicación y solapamiento de las series de casos valoradas a pesar de la metodología empleada.
Todos estas fuentes de sesgo hacen obligatorio futuros estudios de alto nivel sobre el abordaje de la disección aórtica tipo B en función de su fase evolutiva (aguda, subaguda y crónica) y su la presencia o no de complicaciones.
El documento de consenso logrado permitirá la difusión de las categorías evolutivas temporales (aguda, subaguda y crónica) y una mayor homogeneidad en la definición de las complicaciones de la disección tipo B. Sin embargo, consideramos que sus conclusiones están abocadas a ser modificadas en muy corto plazo, gracias a la publicación de estudios controlados que comparan directamente diferentes opciones terapéuticas en algunos subgrupos.
Así la publicación de los resultados a largo plazo del estudio INSTEAD, primer estudio controlado, aleatorizado y prospectivo del TEVAR electivo frente a TMO en disecciones tipo B no complicadas subagudas y crónicas (2-56 semanas de evolución), modificarán de forma sustancial la información disponible.
En 2009 y 20105,6, los resultados de este estudio fallaron en mostrar una mejora de la supervivencia a 1 y 2 años con TEVAR, con mejores cifras de remodelado aórtico, a costa de una tasa de complicaciones perioperatorias baja, pero existente (2,8% de lesión medular). En estos 2 cortes temporales, se concluyó que la realización de TEVAR antes de la aparición de complicaciones no mejoraba la supervivencia, por lo que debía reservarse a los casos complicados en el seguimiento. El estudio mostró igualmente a los 2 años que los casos tratados con TEVAR del grupo asignado inicialmente a TMO, pero que desarrollaban alguna complicación, tenían buena evolución y lograban también remodelado aórtico favorable, apoyando aún más la estrategia de TEVAR solo en casos complicados.
Ya en 2011 Nienaber7, investigador principal del INSTEAD, publica una valoración crítica sobre su propio estudio considerando que:
- 1.
El ensayo adolecía de baja potencia para encontrar el beneficio del TEVAR, gracias a un mejor pronóstico logrado en la serie de TMO. Este grupo del estudio se benefició de un control más estrecho de la presión arterial y las frecuentes pruebas de imagen, que permitió una identificación precoz de complicaciones que provocó el tratamiento con TEVAR de 11 pacientes del grupo asignado a TMO de (11/68 pacientes; 16%), reduciendo en número de eventos respecto de los indicados en el mundo real (series previas y registro IRAD).
- 2.
La lectura de resultados por protocolo en lugar de por intención de tratar (siendo esta última la forma más adecuada de leer los resultados científicamente hablando) invierte los resultados de mortalidad a favor del TEVAR, en tanto que se produjeron muertes en el grupo TEVAR antes de realizar el tratamiento, así como cruce de pacientes entre grupos a petición del paciente.
- 3.
El estudio exhaustivo de los casos fatales durante los 2 primeros años mostró que 2 de las 4 muertes del grupo de TMO estaban relacionadas con expansión aórtica y se podían haber evitado con TEVAR. Por otro lado, las 4 muertes del grupo TEVAR relacionadas con la aorta (4 de 7 muertes totales) debían haberse rechazado del estudio al mostrar indicios de malperfusión o inestabilidad en su inclusión y una muerte se produjo antes de poder realizar el TEVAR.
Estas consideraciones llevaron a una prolongación del estudio INSTEAD-XL a 5 años8, publicado en 2013 y, por tanto, no considerado en este documento de consenso, que cambia sus conclusiones radicalmente. La aparición de 12 casos fatales en el grupo TMO, 6 por rotura aórtica y 4 muertes súbitas, frente a ninguna en el grupo TEVAR invierte radicalmente los resultados logrados, situando la mortalidad del grupo TMO en un 19,3 ± 4,8% frente a un 6,9 ± 3,0% en el grupo TEVAR, con diferencias estadísticamente significativas (p<0,045).
De esta forma, los resultados del INSTEAD, único ensayo clínico controlado, prospectivo y aleatorizado que compara el TMO con el TEVAR en disección aórtica no complicada en fase subaguda y crónica, atentan contra el consenso previo establecido que postula el TMO como primera elección para el tratamiento de la disección aórtica tipo B no complicada en fases subaguda o crónica, beneficiando al TEVAR. El TMO logra buenos resultados en fases iniciales, pero presenta una mortalidad a 5 años del 20 al 42%, con una tasa de rotura superior al 30% cuando la aorta supera los 60mm de diámetro. El TEVAR aplicado en fase estable no complicada lograría un remodelado aórtico que ha demostrado mejorar este pronóstico vital a 5 años frente al TMO con cruce opcional al TEVAR en caso de eventual complicación, compensando sobradamente el exceso de complicaciones que se apreció en los cortes iniciales del TEVAR.
Nuevos estudios tendrán que ratificar las conclusiones del INSTEAD y permitirán el cambio de actitud generalizada que sus resultados indican.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.