El tratamiento quirúrgico de la insuficiencia mitral funcional continúa siendo objeto de amplio debate dada su elevada morbimortalidad y la ausencia de consenso acerca de la mejor opción terapéutica (reparación vs. sustitución). Presentamos nuestra experiencia a medio plazo en su tratamiento mediante reparación valvular con abordaje del aparato subvalvular.
MétodosEntre los años 2012 y 2016 se intervino en nuestro centro a un total de 16 pacientes con insuficiencia mitral de mecanismo iiib de Carpentier con un EuroSCORE logístico medio del 10,81%. En todos ellos se llevó a cabo una anuloplastia mitral restrictiva, junto con reposicionamiento del músculo papilar posteromedial en 14 casos y reaproximación de los músculos papilares en 2 casos. En 12 pacientes se llevó a cabo otro procedimiento asociado.
ResultadosEl tiempo de seguimiento medio fue de 29,5 meses. Hubo 2 muertes perioperatorias. No hubo más fallecimientos durante el seguimiento. La recurrencia de insuficiencia mitral > 2 fue del 12,5% (2 pacientes). Únicamente los 2 pacientes con insuficiencia mitral > 2 reingresaron en algún momento del seguimiento por insuficiencia cardíaca, permaneciendo el resto en clase funcional i-ii/iv.
ConclusionesEl abordaje del aparato subvalvular en la reparación de la insuficiencia mitral funcional se presenta como una alternativa válida en el tratamiento de este tipo de insuficiencia, ofreciendo buenos resultados en lo que a evolución postoperatoria y tasa de recidiva a medio plazo se refiere.
Surgical treatment of functional mitral regurgitation still remains an issue widely debated due to its high morbidity and mortality and the absence of consensus about the best therapeutic option (repair vs replacement). We present our mid-term experience in its treatment with a repair approaching de subvalvular apparatus.
MethodsBetween 2012 and 2016, 16 patients were operated on in our hospital with a moderate to severe mitral regurgitation due to a Carpentier's type IIIb mechanism. The mean logistic EuroSCORE was 10.81%. In all of them a restrictive ring annuloplasty was carried out, along with the relocation of the posteromedial papillary muscle in 14 patients and the approximation of the papillary muscles in 2 patients. Other procedures were carried out in 12 of these 16 patients.
ResultsThe mean follow up period was 29.5 months. There were 2 perioperative deaths. There were no more deaths during the follow up. The recurrence of mitral regurgitation > 2 was 12.5% (2 patients). Only these 2 patients with a mitral regurgitation > 2 in the follow up echocardiograms needed hospital readmission at some point due to decompensated heart failure, remaining the rest of them in NYHA class i-ii/iv.
ConclusionsApproaching the subvalvular apparatus in the repair of functional mitral regurgitation seems to be a valuable option in the treatment of this kind of regurgitation, offering optimal results in terms of survival at discharge and in recurrence at mid-term follow up.
La insuficiencia mitral (IM) es la segunda enfermedad valvular más frecuente en nuestro medio1, siendo la reparación el tratamiento de elección siempre que ésta sea posible. Dentro de los diferentes tipos de IM, la funcional o tipo iiib de la clasificación de Carpentier2 es aquella en la que existe un déficit de coaptación de los velos valvulares estando la anatomía valvular preservada. Existen diversas alteraciones que originan dicha insuficiencia, siendo la causa original la alteración de la geometría ventricular que produce una tracción del aparato subvalvular mitral o «tethering» que impide la correcta coaptación de los velos valvulares3. Se presenta como complicación en pacientes que han sufrido un infarto agudo de miocardio4,5, así como en pacientes con miocardiopatía dilatada idiopática6, siendo en ambos casos un factor independiente de mal pronóstico7-9.
A pesar de los avances en el conocimiento de la fisiopatología de este tipo de IM, todavía existe gran controversia acerca de la mejor opción terapéutica. Si bien está demostrado que la reparación valvular mitral ofrece mejores resultados que la sustitución valvular a medio y largo plazo10, el mal pronóstico de estos pacientes a corto plazo, así como la elevada tasa de recidiva de la reparación (entre un 30-40% en algunas series a los 6 meses11), hacen que no exista consenso acerca del tratamiento quirúrgico de la IM funcional.
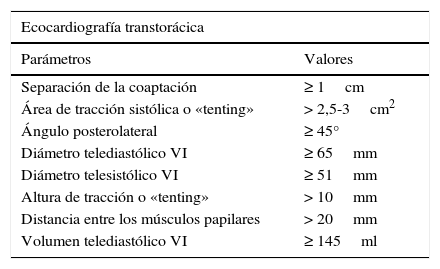
En este sentido, la ecocardiografía se ha convertido en un elemento fundamental en el estudio preoperatorio de estos pacientes, no solo para diagnosticar y establecer la severidad de la IM, sino para valorar algunos parámetros predictores de alto riesgo de recidiva en el caso de optar por la reparación (tabla 112).
Predictores ecocardiográficos preoperatorios de fallo de la reparación mitral de IM funcional12
| Ecocardiografía transtorácica | |
|---|---|
| Parámetros | Valores |
| Separación de la coaptación | ≥ 1cm |
| Área de tracción sistólica o «tenting» | > 2,5-3cm2 |
| Ángulo posterolateral | ≥ 45° |
| Diámetro telediastólico VI | ≥ 65mm |
| Diámetro telesistólico VI | ≥ 51mm |
| Altura de tracción o «tenting» | > 10mm |
| Distancia entre los músculos papilares | > 20mm |
| Volumen telediastólico VI | ≥ 145ml |
| Ecocardiografía transesofágica | |
|---|---|
| Parámetros | Valores |
| Diámetro anular mitral sistólico | ≥ 37mm |
| Área de tracción sistólica | ≥ 1,6cm2 |
La cirugía reparadora de la IM funcional ha ido evolucionando en los últimos años desde que en 1995 Bolling et al. introdujeran el concepto de anuloplastia mitral restrictiva13. Desde entonces, son diversas y muy variadas las técnicas propuestas, como el aumento de la superficie de los velos valvulares, la reparación de Alfieri y la sección de cuerdas tendinosas de segundo orden entre otras. Dentro de estas técnicas están las que tratan de eliminar la tracción de aparato subvalvular o «tethering».
Presentamos nuestra experiencia en la reparación de la IM tipo iiib de Carpentier mediante anuloplastia mitral sobrecorrectora y abordaje del aparato subvalvular, así como los resultados de la misma a medio plazo.
MétodosEntre los años 2012 y 2016 se llevaron a cabo en nuestro servicio 16 intervenciones sobre IM de mecanismo iiib de Carpentier mediante reparación mitral con abordaje del aparato subvalvular. En 12 pacientes el origen de la IM era una cardiopatía dilatada de origen isquémico, mientras que en los 4 casos restantes el origen era una miocardiopatía dilatada idiopática. El EuroSCORE logístico medio fue del 10,81%.
De los 12 pacientes con cardiopatía dilatada isquémica, 8 se sometieron a un procedimiento de derivación coronaria en el mismo acto quirúrgico. La media de vasos revascularizados fue de 2,5 (5 pacientes recibieron 3 bypass, 2 pacientes recibieron 2 bypass y un paciente recibió un bypass). Únicamente en un paciente no se llevó a cabo una revascularización completa, tratándose de una mujer de 75 años con una fracción de eyección del ventrículo izquierdo (FEVI) preservada que ingresó por un síndrome coronario agudo y que fue sometida a un procedimiento de revascularización percutánea. En dicho procedimiento se implantaron 2 stents, uno en la coronaria derecha y otro en la arteria circunfleja, con oclusión precoz de este último. En el estudio posterior previo a la cirugía se objetivó ausencia de viabilidad en el territorio circunflejo, desestimándose la realización de un bypass a dicho territorio.
En los 4 pacientes restantes la revascularización se llevó a cabo de forma percutánea en relación con un síndrome coronario agudo presentado con anterioridad a la cirugía. En el momento de la cirugía, se repitió el cateterismo, sin que se objetivasen reestenosis a nivel de los stents previamente implantados, así como nuevas lesiones. Las características de los pacientes se presentan en la tabla 2.
Características de los pacientes incluidos en el estudio
| Cardiopatía isquémica | Miocardiopatía dilatada idiopática | |
|---|---|---|
| N.° de pacientes | 12 | 4 |
| Edad media | 67,75 años (47-71) | 56,25 años (40-68) |
| Enfermedad pulmonar | 5 pacientes | 2 pacientes |
| Disfunción neurológica | 0 pacientes | 0 pacientes |
| Cirugía cardíaca previa | 0 pacientes | 0 pacientes |
| FEVI | 40,4% (30-60%) | 29,75% (25-40%) |
| Hipertensión pulmonar severa (PSAP > 60 mmHg) | 4 pacientes | 1 paciente |
| Insuficiencia renal crónica (creatinina > 2 mg/dl) | Un paciente | 0 pacientes |
| Arteriopatía periférica | 2 pacientes | 0 pacientes |
| EuroSCORE logístico | 10,83% (1,51-24,75%) | 10,78% (4,37-19,58%) |
FEVI: fracción de eyección del ventrículo izquierdo; PSAP: presión sistólica de la arteria pulmonar.
Del total de los 16 pacientes, 8 requirieron balón de contrapulsación intraaórtico (50%). De estos pacientes, 5 pertenecían al grupo de origen isquémico, con implante pre-circulación extracorpórea (CEC) en 4 de ellos y post-CEC en uno. Los 3 pacientes restantes que requirieron balón de contrapulsación intraaórtico pertenecían al grupo de la miocardiopatía dilatada idiopática, con implante pre-CEC en 2 de ellos y post-CEC en uno. Dentro de este grupo, uno de los pacientes recibió además un ciclo de levosimendán preoperatorio como preacondicionamiento farmacológico.
A todos los pacientes se les realizó un ecocardiograma transtorácico y transesofágico como parte del estudio preoperatorio, donde se objetivó la IM así como su mecanismo. En aquellos casos con predictores de buen resultado de la reparación, se procedió con la misma.
En los 16 pacientes se llevó a cabo una anuloplastia mitral restrictiva utilizando un anillo completo semirrígido: en 14 pacientes se empleó el anillo Carpentier-Edwards Physio II (Edwards Lifesciences, Irvine, CA, EE. UU.) y en los 2 pacientes restantes se empleó el anillo Simulus (Medtronic, Minneapolis, MN, EE. UU.). En cuanto al tamaño, se realizó una sobrecorrección de 1 o 2 números sobre la base de la distancia intertrigonal, según criterio del cirujano, siendo el tamaño medio empleado de 27,42mm (24-32mm) para el anillo Carpentier-Edwards Physio II y de 24mm para el anillo Simulus.
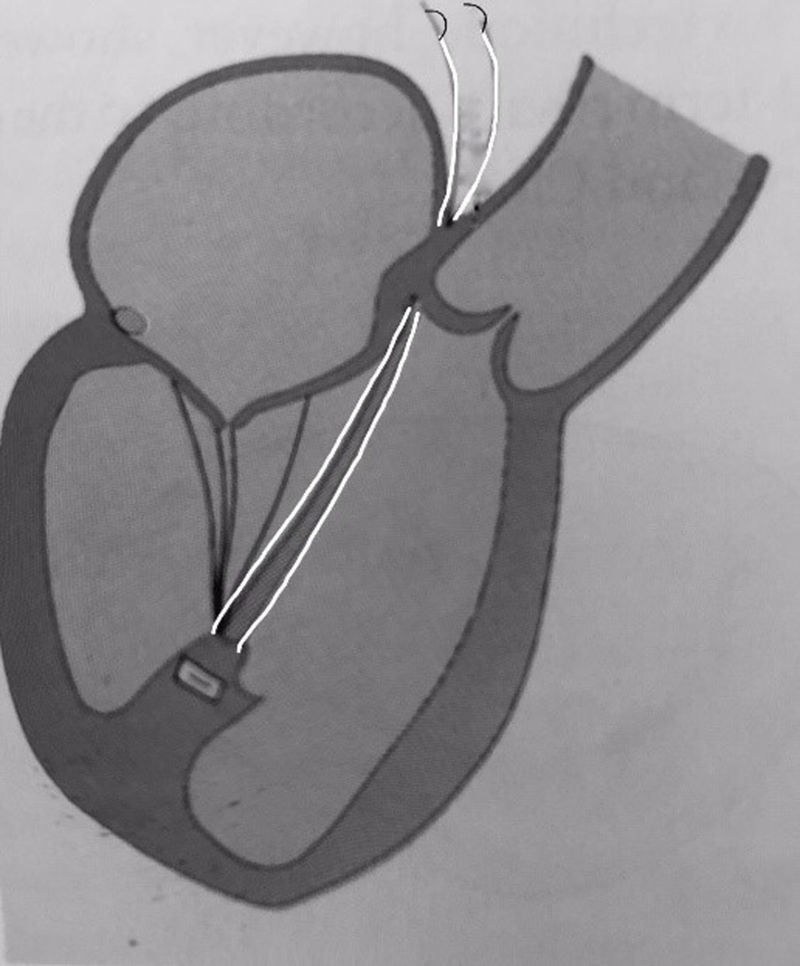
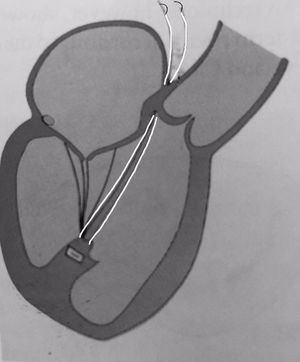
En cuanto a la técnica empleada sobre el aparato subvalvular, en 14 pacientes se llevó a cabo el reposicionamiento del músculo papilar posteromedial según la técnica de Langer y Schafers14. Según la técnica original descrita por Kron et al.15, el reposicionamiento se lleva a cabo mediante un punto de polipropileno de 3-0 que va desde la cabeza del músculo papilar posteromedial hasta el trígono posterior. Langer y Schafers modificaron dicha técnica con el fin de dar solución a su principal problema: establecer la longitud. Para ello, utilizando una sutura de GoreTex de 5-0 en lugar de una de polipropileno de 3-0, y a través de una pequeña aortotomía, se exterioriza el punto una vez fijado a la cabeza del músculo papilar posteromedial a través de la raíz aórtica, concretamente por la comisura entre los velos no coronariano y coronariano izquierdo aórticos (fig. 1). Una vez se despinza la aorta, el corazón comienza a latir y se sale de la CEC el punto es anudado con la ayuda del ecocardiograma transesofágico (ETE), pudiendo de esta manera establecer la lontigud exacta con la que desaparece el tethering.
En los 2 pacientes restantes se llevó a cabo una reaproximación de los músculos papilares mediante la técnica descrita por Rama et al.16, según la cual mediante un punto de GoreTex del 0 fijado a las cabezas de ambos papilares se consigue la reaproximación de los mismos.
A la hora de elegir la técnica empleada sobre el aparato subvalvular, el único criterio empleado fue la preferencia del cirujano, independientemente de los hallazgos en las pruebas preoperatorias.
En 13 de estos 16 pacientes se llevaron a cabo otros procedimientos asociados, tales como revascularización quirúrgica (6 pacientes), sustitución valvular aórtica (2 pacientes), anuloplastia tricúspide (un paciente), revascularización quirúrgica + anuloplastia tricúspide (2 pacientes), sustitución valvular aórtica + anuloplastia tricúspide (un paciente) y plastia aórtica + anuloplastia tricúspide (un paciente).
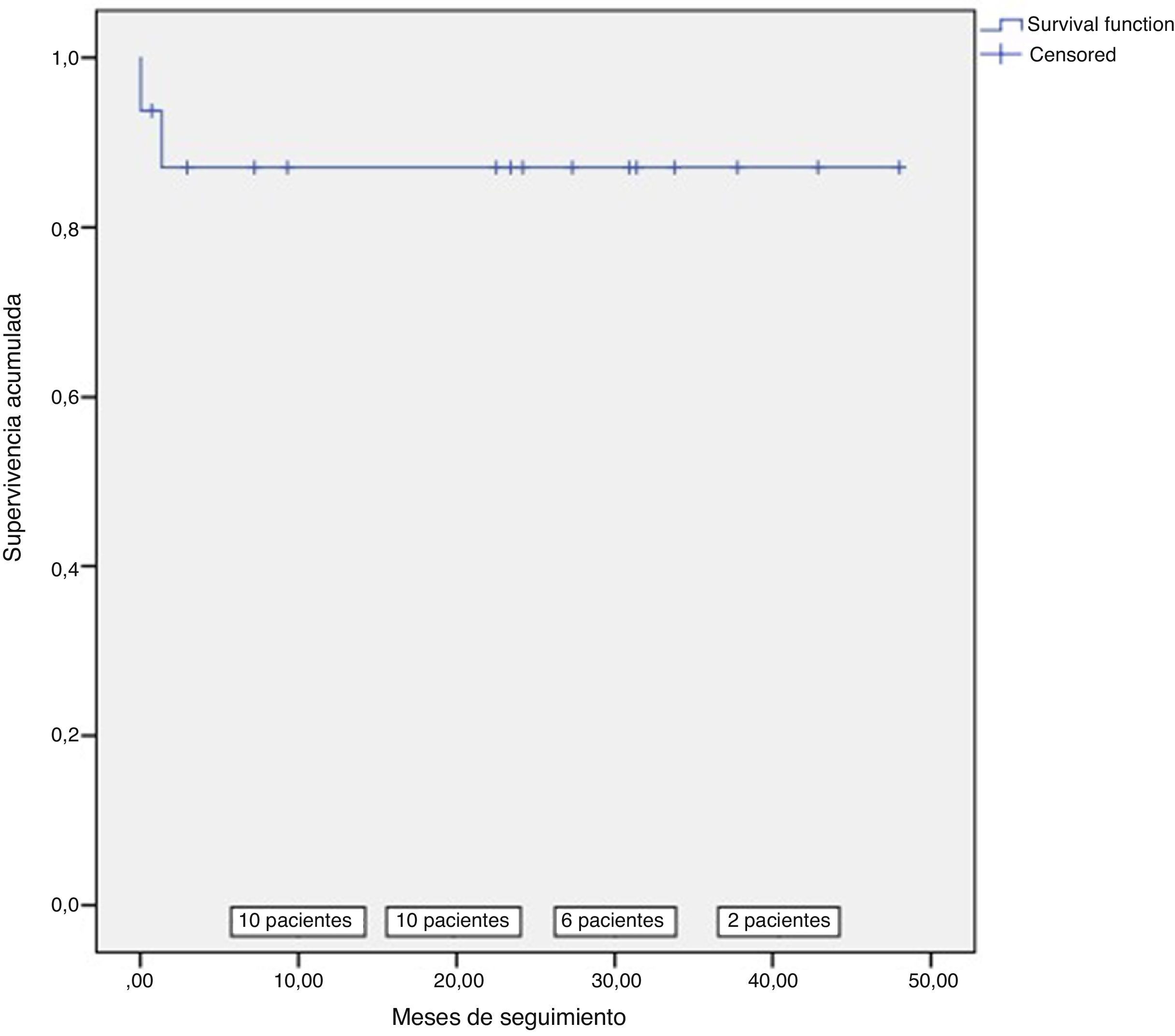
ResultadosEl tiempo de seguimiento medio fue de 29,5 meses, disponiendo en todos los casos de ecocardiograma de control.
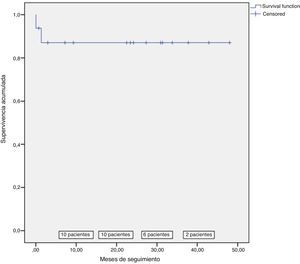
Hubo 2 muertes perioperatorias, sin que hubiese más defunciones durante el seguimiento (fig. 2). El primero de los fallecimientos fue una mujer de 67 años con disfunción ventricular moderada-severa e hipertensión pulmonar severa que requirió balón intraaórtico de contrapulsación (BIAC) pre-CEC. Tras una cirugía sin complicaciones con buen resultado de la reparación mitral (IM trivial en ETE en quirófano), falleció al día siguiente de la cirugía a consecuencia de una isquemia intestinal en relación con el BIAC. El otro fallecimiento fue un varón de 81 años con disfunción ventricular moderada intervenido de reparación mitral + anuloplastia tricúspide + revascularización de la arteria descendente anterior y del ramo posterolateral que requirió BIAC a la salida de la CEC. Tras un postoperatorio complicado con fallo renal con necesidad de terapia renal sustitutiva y con mediastinitis que requirió reintervención, falleció el día 42 del postoperatorio a consecuencia de una neumonía con shock séptico secundario. En los ecocardiogramas que se le realizaron en el postoperatorio no se objetivó una IM significativa.
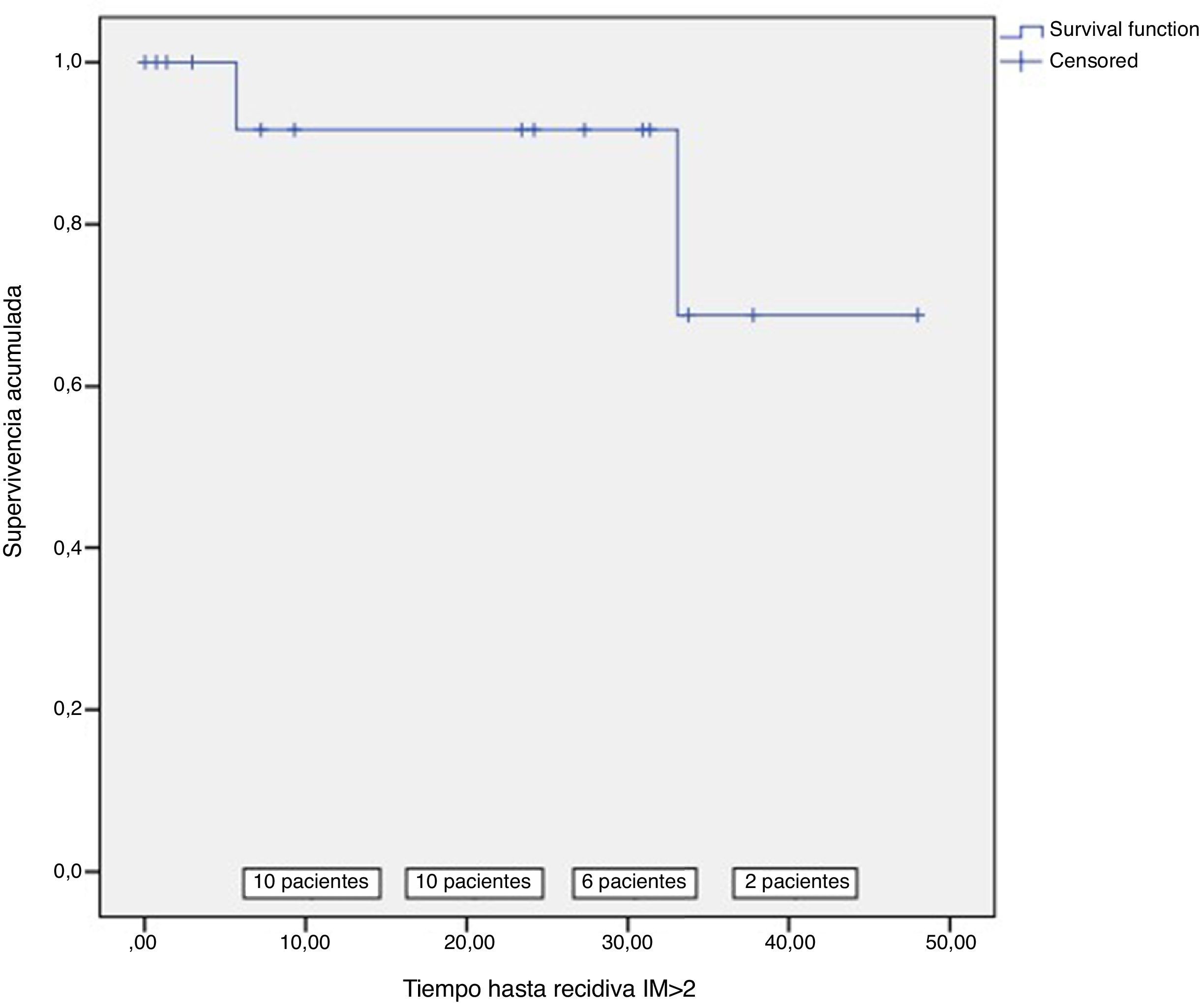
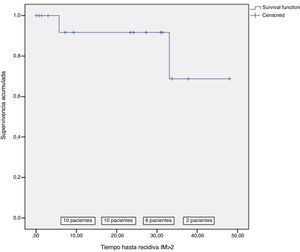
La recurrencia de IM significativa (IM > 2) fue del 12,5% (2 pacientes) (fig. 3). El primero de ellos fue dado de alta sin IM y, tras permanecer en buena clase funcional durante el seguimiento y sin IM en los ecocardiogramas sucesivos, presentó deterioro progresivo de su clase funcional, con recidiva de IM severa a los 17 meses de la cirugía por dehiscencia del anillo protésico mitral. El otro paciente era un varón con cardiopatía isquémica revascularizada percutáneamente con disfunción ventricular moderada-severa que, tras permanecer con IM ligera-moderada (i-ii/iv) a los 2 años de la cirugía, en la última revisión presentaba progresión de la disfunción ventricular (FEVI 20%) con IM moderada (iii/iv).
Únicamente estos 2 pacientes en los que la IM recidivó presentaron algún ingreso hospitalario postoperatorio por insuficiencia cardíaca. Los 12 pacientes restantes permanecen en clase funcional i o i-ii/iv.
DiscusiónEl tratamiento quirúrgico de la IM funcional continúa siendo objeto de amplio debate. La sustitución valvular presenta el inconveniente de la pérdida de continuidad entre el anillo mitral y el aparato subvalvular, con el consecuente deterioro de la función ventricular que ello conlleva en pacientes con una contractilidad ya de por sí muy deteriorada. La reparación valvular, demostrada como la mejor opción terapéutica en la IM, presenta clásicamente malos resultados a medio y largo plazo dada la alta tasa de recidiva.
Para aumentar la controversia vio la luz en 2014 el ensayo clínico Cardiothoracic Surgical Trials Network (CTSN)17, que comparaba los resultados de la sustitución valvular mitral con preservación del aparato subvalvular frentes a los de la reparación mediante anuloplastia restrictiva. En el mismo no se encontraron diferencias entre ambas técnicas en cuanto a mortalidad, volúmenes ventriculares ni eventos cardiovasculares a los 12 meses. Sin embargo, sí que se encontró una mayor tasa de recidivas de IM moderada o severa para la reparación.
A la hora de establecer la mejor opción quirúrgica parece fundamental la información aportada por el ETE. En aquellos casos en los que existan predictores ecocardiográficos de alto riesgo de recidiva, probablemente la sustitución valvular con preservación del aparato subvalvular sea la mejor opción. En cambio, cuando por ecocardiografía no se encuentren dichos predictores la reparación puede ser la mejor opción y, probablemente, en estos casos dicha reparación sea superior a la sustitución valvular en términos de mortalidad y eventos cardiovasculares a medio y largo plazo.
El avance de las técnicas de imagen ha permitido un mejor y más amplio conocimiento de la fisiopatología de este tipo de IM. Consecuentemente, se han ido describiendo nuevas técnicas reparadoras con diversos resultados.
La reparación mitral de la IM funcional gira en torno del concepto de anuloplastia mitral sobrecorrectora introducido por Bolling et al. en 1995. Según este concepto, existe una dilatación anular que debe ser corregida de forma agresiva, dilatación que es mayor a nivel de los segmentos P2-P3 a consecuencia de la tracción o «tethering» ejercida por el músculo papilar posteromedial. Además, recientemente se ha descubierto que dicha dilatación también afecta al anillo anterior, lo que desaconseja el uso de anillos incompletos o bandas. Teniendo en cuenta todo lo anterior, se han de utilizar anillos rígidos o semirrígidos con un número 1 o 2 tallas menor de lo que corresponda según la distancia intertrigonal. Se han desarrollado diferentes tipos de anillo para tratar de corregir la dilatación asimétrica del anillo mitral nativo, si bien ninguno de ellos ha demostrado mejorar los resultados de la reparación.
Los resultados poco satisfactorios de la anuloplastia mitral sobrecorrectora aislada han llevado a la descripción de diversas técnicas que de un modo u otro intentan aumentar la superficie de coaptación y/o disminuir la tracción de los velos valvulares.
Con el fin de aumentar la superficie de coaptación, Kincaid et al.18 describieron el aumento del velo anterior con un parche de pericardio asociado a anuloplastia con banda flexible en 25 pacientes con IM funcional de etiología isquémica, con una supervivencia a los 2 años libre de IM moderada del 81%.
La técnica de Alfieri, según la cual se crea un doble orificio mitral mediante la unión de los velos anterior y posterior en su porción media, presenta una elevada tasa de recidivas en los casos de IM funcional19, por lo que está en desuso.
Finalmente, existen diversas técnicas que mediante el remodelado del aparato subvalvular tratan de eliminar la tracción que este ejerce sobre los velos valvulares y que acaba dando lugar a la recidiva de la IM. Messas et al.20,21 describieron en 2001 la sección de cuerdas tendinosas secundarias asociada a la anuloplastia restrictiva. Con ello se consigue una mayor movilidad de los velos valvulares sin efectos deletéreos en la función ventricular22, demostrando una menor tasa de recidivas de la IM.
En nuestro centro optamos, como técnica asociada a la anuloplastia sobrecorrectora, por el remodelado del aparato subvalvular, siguiendo en 14 pacientes la técnica de Langer y Schafers, modificación de la descrita por Kron et al., y en 2 pacientes siguiendo la técnica de Rama et al. Según la técnica de Kron, para eliminar la tracción ejercida por el músculo papilar posteromedial es necesario fijar dicho músculo al anillo mitral mediante una sutura, concepto denominado como «ring and string technique». La mayor dificultad de esta técnica reside en establecer la longitud de la sutura. Por este motivo, Langer y Schafers introdujeron una modificación según la cual dicha sutura se exterioriza a través de la raíz aórtica por la región subcomisural entre los velos coronariano izquierdo y no coronariano, modificación conocida como «transventricular suture technique». De este modo, la sutura puede anudarse una vez el corazón está latiendo bajo control ecocardiográfico. En nuestra serie, los resultados con esta técnica son muy prometedores, con una baja tasa de recidiva cuando la mayoría de los pacientes han cumplido 6 meses de seguimiento.
Según la técnica de Rama et al., la tracción se elimina reaproximando los músculos papilares, que se han alejado del eje ventricular por la dilatación y el remodelado ventricular, técnica conocida como «ring and sling». Para ello, se rodea la cabeza de ambos papilares con un punto de GoreTex, modificación de la técnica descrita inicialmente por Hvass et al.23 según la cual se utilizaba una banda para reaproximarlos (técnica del doble anillo). En nuestra serie, únicamente se aplicó esta técnica en 2 pacientes, en ambos casos con buen resultado.
ConclusionesEl tratamiento quirúrgico de la IM funcional sigue siendo una cuestión sin resolver. Los diversos estudios realizados no han demostrado la superioridad de la reparación frente a la sustitución valvular, como sí ha ocurrido con otros tipos de IM. Esto es fundamentalmente debido a la alta tasa de recidivas.
La anuloplastia mitral restrictiva continúa siendo el pilar de la reparación de la IM funcional. Sin embargo, parece necesario añadir algún otro procedimiento dirigido a tratar la causa, esto es, a eliminar la tracción ejercida por el aparato subvalvular a consecuencia del remodelado ventricular. En nuestro caso, la eliminación de dicha tracción bien mediante la recolocación del músculo papilar posteromedial, o bien mediante la reaproximación de ambos músculos papilares, ha demostrado buenos resultados a medio plazo, con una baja tasa de recidivas y una buena clase funcional de aquellos pacientes libres de IM.
No obstante, se requiere un seguimiento más amplio para certificar la estabilidad de este tipo de reparación a largo plazo, así como un estudio comparativo con la técnica clásica de la anuloplastia restrictiva que permita concluir si el abordaje papilar ofrece verdaderamente mejores resultados.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.