Justificación: En los últimos años ha aumentado la incidencia de endocarditis infecciosa protésica (EIP) aguda y ha cambiado su epidemiología, afectando más a pacientes añosos con más comorbilidades, lo que se ha asociado a una mayor morbimortalidad. A pesar de ello, la cirugía cardíaca mejora el pronóstico de la EIP.
Objetivo: Revisar los resultados de pacientes operados de EIP izquierda en fase aguda en un centro terciario con Endocarditis Team.
Método: Se recogieron de forma prospectiva pacientes con EIP izquierda sometidos a cirugía cardíaca en la fase activa de la EI (<4 semanas) desde mayo 2014 hasta septiembre 2019. Se realizó un análisis descriptivo de las características demográficas basales, datos intraoperatorios y postoperatorios, un análisis de supervivencia y complicaciones durante el seguimiento.
Resultados: 142 pacientes se operaron de EI izquierda aguda, 47 (33,1%) eran EIP (ver tabla). De las EIP el 78.7% eran varones, edad media 62.7. EI 14.9% eran EIP precoces (<12 meses de la cirugía). Las indicaciones quirúrgicas fueron: disfunción valvular severa (72.3%), insuficiencia cardiaca congestiva (44.6%), absceso perivalvular (38.3%), riesgo embólico (34%), embolismo recurrente (17%), bacteriemia persistente (12.8%) y bloqueo auriculoventricular (12.8%). El 14.9% de los pacientes tenían el antecedente de una EI previa. De todos los casos, el 51.1% eran aórticas, 14.9% mitrales y multivavalvular en el 34%. La cirugía fue emergente en el 17%. El 6.4% acudieron a quirófano bajo ventilación mecánica. Fue necesaria la reconstrucción de la fibrosa intervalvular en el 38.3%. La sustitución de la raíz aórtica se indicó en el 38.3% (94.4% con homoinjerto humano criopreservado). Se realizó concomitantemente cirugía coronaria en el 17%. El 46.8% llevaban ≤ 7 días de tratamiento antibiótico previo. Los cultivos valvulares fueron positivos en el 36.9%. En el 50.7% de los casos se realizó secuenciación ARNr-16S, el 85% identificaron el microorganismo causal. La anatomía patológica confirmó el diagnóstico en el 74.4% de pacientes. En 3 pacientes no se llegó al diagnóstico microbiológico. Las complicaciones postoperatorias más frecuentes fueron la terapia renal sustitutiva transitoria 23.8%, ictus isquémico 2.1%, hemorrágico 8.5%. La supervivencia al alta y a los 6 meses fue en ambos casos del 91,5%. No se observó ninguna recidiva de la infección en el seguimiento. No existieron pérdidas en el seguimiento. El seguimiento medio ha sido de 31.6 meses con una supervivencia al año y 2 años de 87.2% y 83%, respectivamente.
Conclusiones: Los pacientes con EIP operados constituyen una población de alto riesgo. La necesidad de operar en condiciones de emergencia y las reconstrucciones de alta complejidad fueron frecuentes. A pesar de la complejidad y el alto riesgo de esta población la elevada supervivencia observada supera la publicada en la literatura reciente. El manejo de estos pacientes por equipos de endocarditis establecidos podría explicar en parte los resultados.
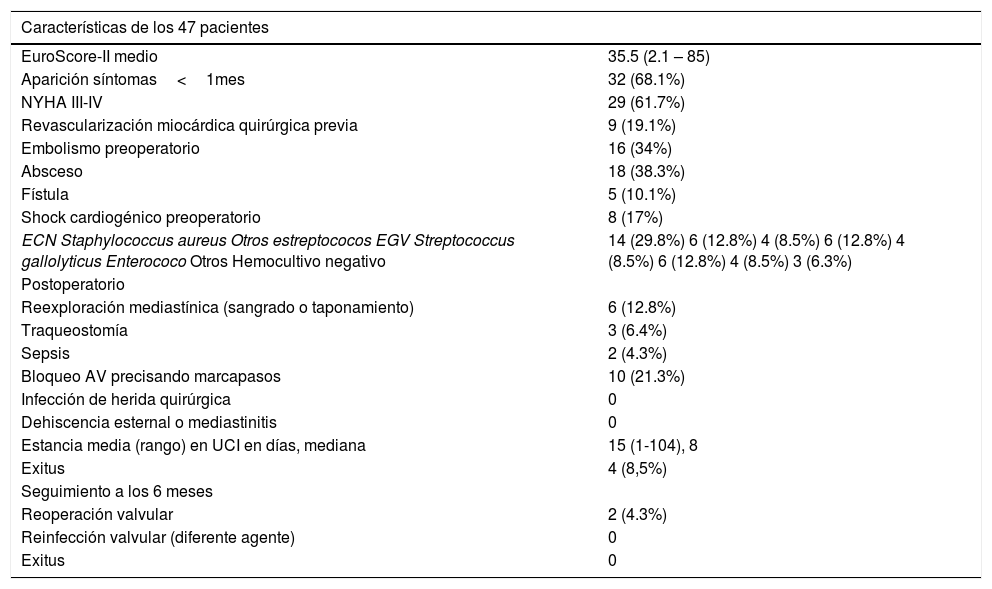
| Características de los 47 pacientes | |
|---|---|
| EuroScore-II medio | 35.5 (2.1 – 85) |
| Aparición síntomas<1mes | 32 (68.1%) |
| NYHA III-IV | 29 (61.7%) |
| Revascularización miocárdica quirúrgica previa | 9 (19.1%) |
| Embolismo preoperatorio | 16 (34%) |
| Absceso | 18 (38.3%) |
| Fístula | 5 (10.1%) |
| Shock cardiogénico preoperatorio | 8 (17%) |
| ECN Staphylococcus aureus Otros estreptococos EGV Streptococcus gallolyticus Enterococo Otros Hemocultivo negativo | 14 (29.8%) 6 (12.8%) 4 (8.5%) 6 (12.8%) 4 (8.5%) 6 (12.8%) 4 (8.5%) 3 (6.3%) |
| Postoperatorio | |
| Reexploración mediastínica (sangrado o taponamiento) | 6 (12.8%) |
| Traqueostomía | 3 (6.4%) |
| Sepsis | 2 (4.3%) |
| Bloqueo AV precisando marcapasos | 10 (21.3%) |
| Infección de herida quirúrgica | 0 |
| Dehiscencia esternal o mediastinitis | 0 |
| Estancia media (rango) en UCI en días, mediana | 15 (1-104), 8 |
| Exitus | 4 (8,5%) |
| Seguimiento a los 6 meses | |
| Reoperación valvular | 2 (4.3%) |
| Reinfección valvular (diferente agente) | 0 |
| Exitus | 0 |