El tratamiento de la patología del arco aórtico es de gran complejidad. La mayor parte de las técnicas abiertas se realizan con parada circulatoria, y en consecuencia hay pacientes que, por sus comorbilidades, no son candidatos a este abordaje. Recientemente, el tratamiento endovascular del arco ha abierto una ventana terapéutica para ellos. La prótesis NEXUS™ (Endospan Ltd/Jotec GmbH) está desarrollada para cubrir el arco aórtico. Este artículo presenta la experiencia inicial en nuestro centro.
MétodosEntre agosto de 2020 y julio de 2021 dos pacientes fueron tratados con la prótesis NEXUS™ en nuestro centro. Retrospectivamente, se recogieron los resultados técnicos y postoperatorios, así como el seguimiento clínico y radiológico, de acuerdo con las normas de presentación de resultados actuales.
ResultadosRealizamos la intervención en dos tiempos quirúrgicos, empleando el primero para la derivación de los troncos supraaórticos, y el segundo para el implante del dispositivo NEXUS™ desde la zona 0B hasta la zona 4 de la aorta.
Ningún paciente presentó déficit neurológico transitorio o permanente. Tampoco presentaron complicaciones de acceso vascular o sangrado postoperatorio. En los TC de control postoperatorios y de seguimiento no observamos endofugas tipo I o III. El seguimiento es de 14,7 y 3,3 meses.
ConclusionesLos resultados de la reparación endovascular del arco aórtico con el sistema NEXUS™ con respecto al éxito técnico son prometedores. En nuestra experiencia no encontramos complicaciones intrahospitalarias. Para obtener resultados más robustos necesitamos un mayor volumen muestral y realizar un seguimiento más extenso.
The treatment of aortic arch pathology is highly complex. Most of the open techniques are performed with circulatory arrest, and consequently there are patients who, due to their comorbidities, are not candidates for this approach. Recently, the endovascular treatment of the arch has opened a therapeutic window for them. The NEXUS™ prosthesis (Endospan Ltd/Jotec GmbH) is developed to cover the aortic arch. This article presents the initial experience at our center.
MethodsBetween August 2020 and July 2021 two patients were treated with the NEXUS™ prosthesis in our center. Retrospectively, the technical and postoperative results, as well as the clinical and radiological follow-up, were collected in accordance with the current reporting standards.
ResultsWe performed the intervention in two surgical stages, using the first for the debranching of the supraaortic trunks, and the second to implant the NEXUS™ device from zone 0B to zone 4 of the aorta.
No patient presented temporary or permanent neurological deficits. They also did not present complications of vascular access or postoperative bleeding. In the postoperative control and follow-up CT we did not observe type I or III endoleaks. Follow-up is 14.7 and 3.3 months.
ConclusionsThe results of endovascular aortic arch repair with the NEXUS™ System with respect to technical success are promising. In our experience, we did not find in-hospital complications. To obtain more robust results we need a larger sample volume and carry out a more extensive follow-up.
La reparación de la patología del arco aórtico, tanto abierta como endovascular, representa un desafío1.
La mayor parte de las técnicas abiertas se realizan con parada circulatoria, que si se acompaña de una adecuada protección cardíaca, cerebral y sistémica entraña un riesgo aceptable2. Sin embargo, no todos los pacientes son aptos para este abordaje invasivo, sus comorbilidades pueden obligarnos a desestimarlos como candidatos a cirugía abierta.
El tratamiento endovascular del arco aórtico con anclaje proximal de la prótesis en la aorta ascendente, (zona 0 de Ishimaru3), con ramas para los troncos supraaórticos (TSA), es una alternativa a la cirugía abierta en pacientes inoperables o de alto riesgo4.
De acuerdo con las recomendaciones actuales de la Asociación Europea de Cirugía Cardiotorácica (EACTS) y la Sociedad Europea de Cirugía Vascular (ESVS), la reparación endovascular del arco aórtico se puede considerar en pacientes con riesgo prohibitivo para cirugía abierta y con anatomía adecuada (Clase de recomendación IIB, nivel de evidencia B). Por tanto, para pacientes con alto riesgo quirúrgico, la necesidad de alternativas menos invasivas es pertinente4.
La reparación endovascular es una técnica con amplio uso en la aorta torácica descendente, y suele ser la primera elección en estos pacientes; sin embargo, existe poca evidencia sobre la aplicación de esta técnica en el arco aórtico.
La prótesis NEXUS™ (Endospan Ltd/Jotec GmbH) es una endoprótesis doble, con marcado de Conformidad Europea (CE), desarrollada para cubrir el arco aórtico. Este artículo presenta la experiencia inicial en nuestro centro con dicho dispositivo.
ObjetivosLos objetivos del estudio fueron evaluar los resultados clínicos y radiológicos de la experiencia inicial en nuestro centro con la prótesis NEXUS™.
MétodosConsideraciones éticasEl consentimiento informado de los pacientes se obtuvo siguiendo las instrucciones del Comité de Ética local.
Requerimientos anatómicos y selección de pacientesEntre los criterios de inclusión clínicos se encontraban aquellos pacientes que presentasen enfermedad del arco aórtico que requiriese zona de aterrizaje proximal 0, 1 o 23, considerados de alto riesgo para la cirugía abierta.
Los principales criterios de exclusión fueron: disección aórtica aguda, etiología infecciosa, placas de ateromatosis calcificada intraluminales significativas, aneurisma no tratado, disección de la aorta ascendente o del tronco braquiocefálico (TBC), enfermedad del tejido conectivo, y alergia a los materiales del dispositivo o a medios de contraste.
En cuanto a los requisitos anatómicos para el implante de la prótesis NEXUS™ de acuerdo con las instrucciones de uso del fabricante, debían presentar una zona de aterrizaje adecuada en la aorta ascendente, aorta descendente y TBC; así como un diámetro mínimo de arteria de acceso para inserción de la prótesis de 6,7mm (arteria femoral o ilíaca), y 2,7mm de diámetro de arteria axilar derecha.
PacientesEntre agosto de 2020 y julio de 2021 dos pacientes con patología de arco aórtico fueron tratados con la prótesis NEXUS™ en nuestro centro. Retrospectivamente, se recogieron los resultados técnicos y postoperatorios, así como el seguimiento clínico y radiológico, de acuerdo con las normas de presentación de resultados actuales.
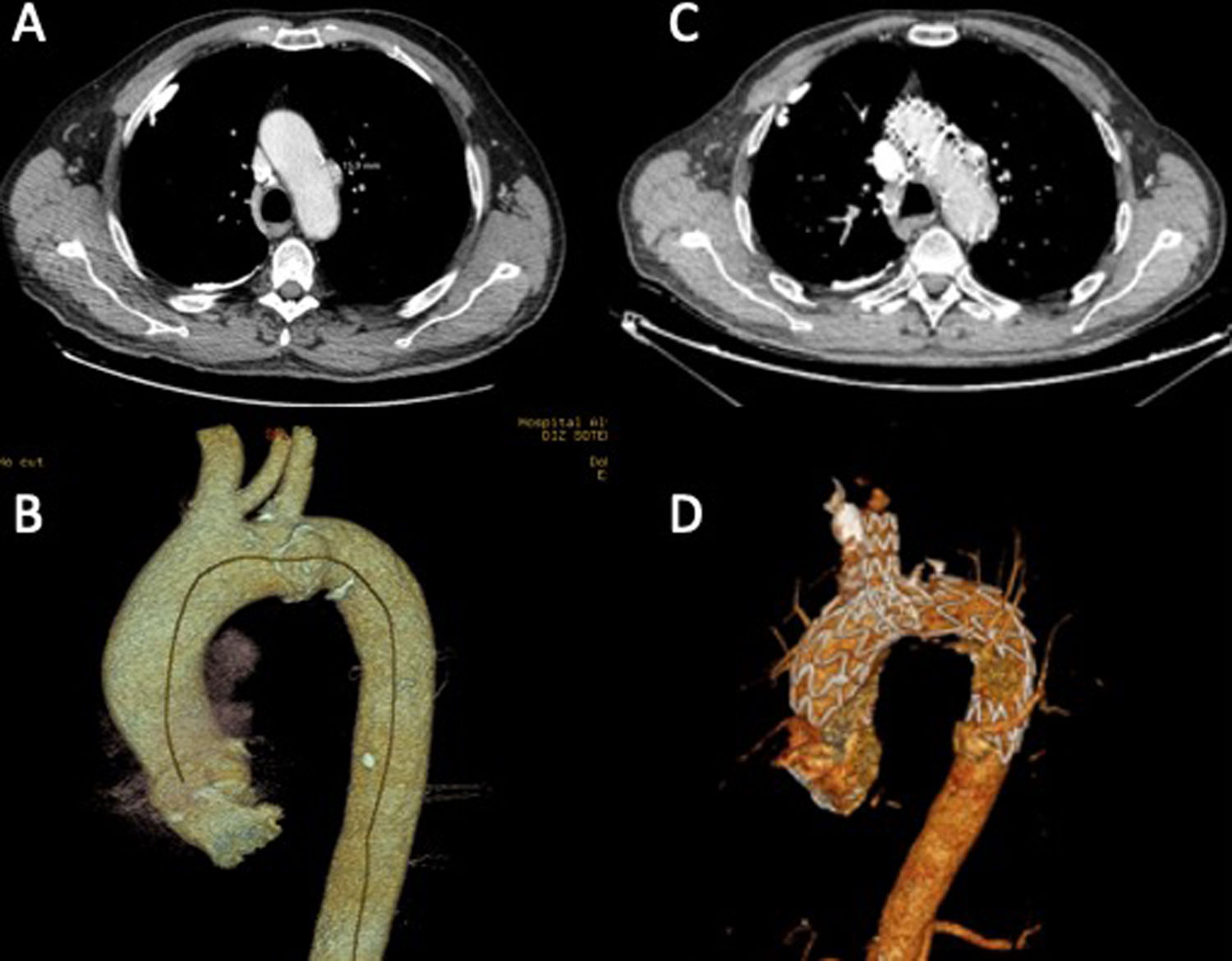
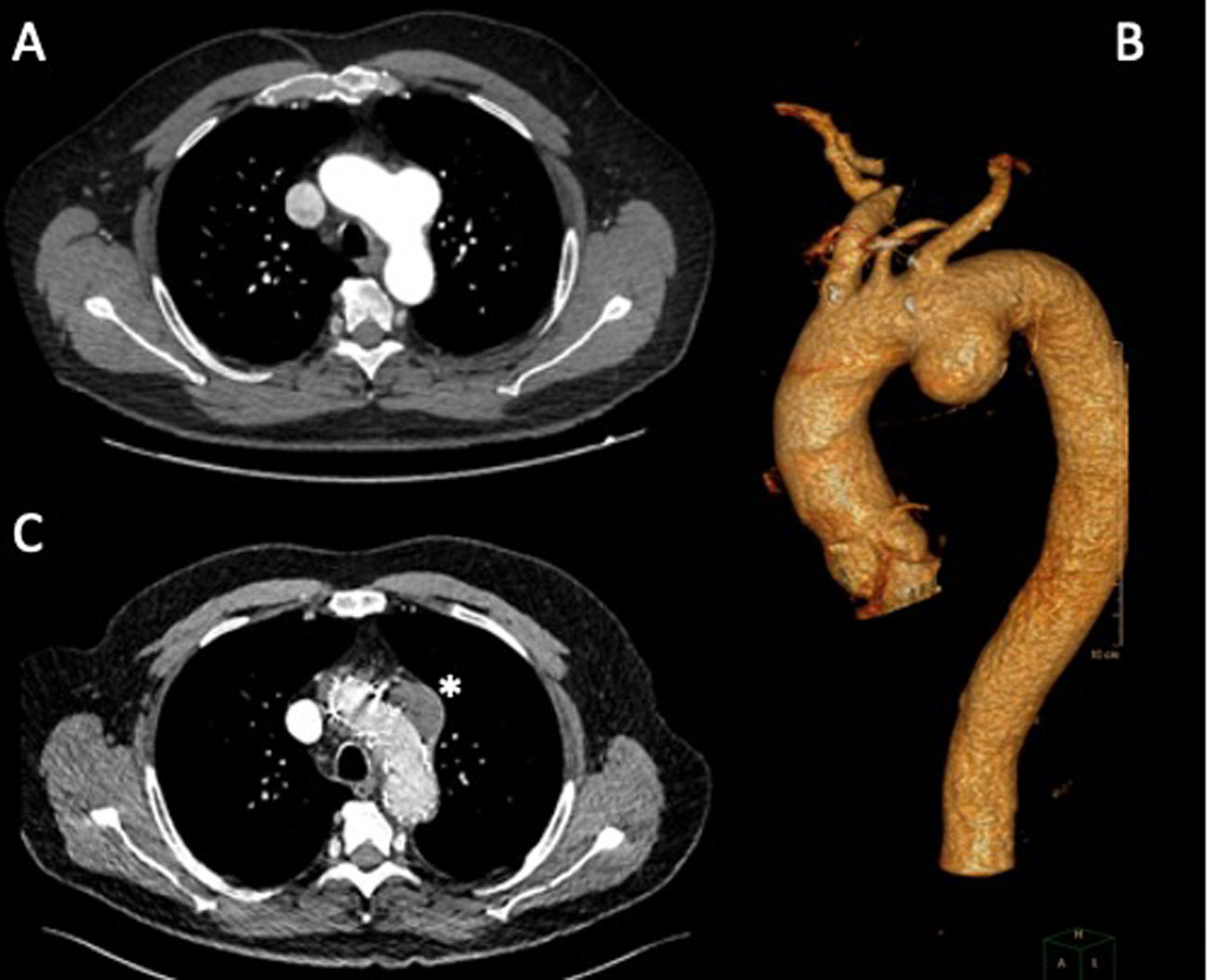
El primer paciente fue un hombre de 73 años de edad, seguido por el servicio de Neumología por broncopatía crónica, y diagnosticado de manera casual, en la tomografía computarizada (TC) de control, de úlcera aórtica penetrante en cayado aórtico de 10mm de profundidad y con cuello de 19mm. El segundo paciente fue un hombre de 70 años de edad, seguido por el servicio de Cirugía Vascular por arteriopatía periférica y diagnosticado de manera casual en la TC de control de aneurisma sacular en cayado aórtico de 52mm de diámetro.
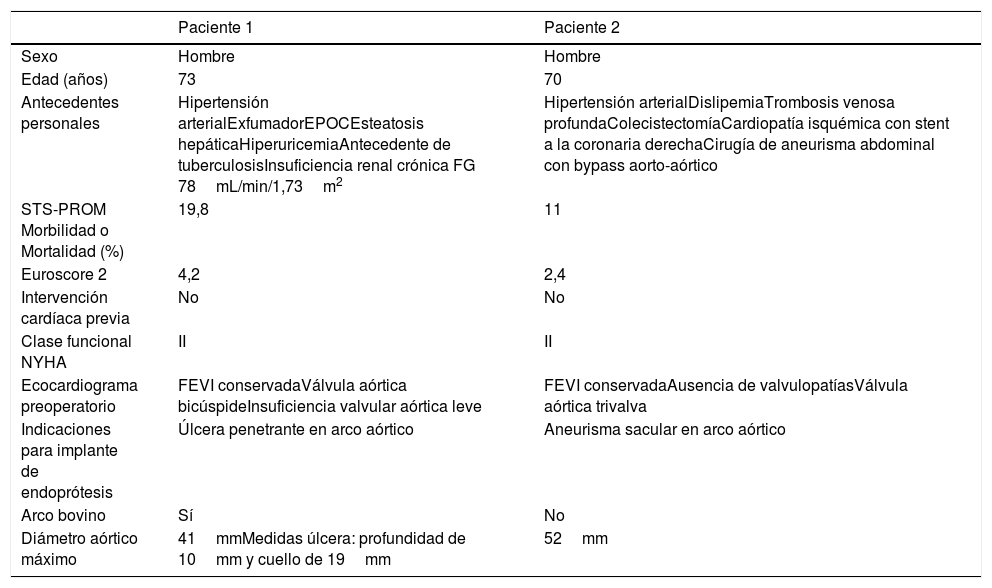
Las características clínicas de los pacientes se muestran en la tabla 1.
Características clínicas de los pacientes
| Paciente 1 | Paciente 2 | |
|---|---|---|
| Sexo | Hombre | Hombre |
| Edad (años) | 73 | 70 |
| Antecedentes personales | Hipertensión arterialExfumadorEPOCEsteatosis hepáticaHiperuricemiaAntecedente de tuberculosisInsuficiencia renal crónica FG 78mL/min/1,73m2 | Hipertensión arterialDislipemiaTrombosis venosa profundaColecistectomíaCardiopatía isquémica con stent a la coronaria derechaCirugía de aneurisma abdominal con bypass aorto-aórtico |
| STS-PROM Morbilidad o Mortalidad (%) | 19,8 | 11 |
| Euroscore 2 | 4,2 | 2,4 |
| Intervención cardíaca previa | No | No |
| Clase funcional NYHA | II | II |
| Ecocardiograma preoperatorio | FEVI conservadaVálvula aórtica bicúspideInsuficiencia valvular aórtica leve | FEVI conservadaAusencia de valvulopatíasVálvula aórtica trivalva |
| Indicaciones para implante de endoprótesis | Úlcera penetrante en arco aórtico | Aneurisma sacular en arco aórtico |
| Arco bovino | Sí | No |
| Diámetro aórtico máximo | 41mmMedidas úlcera: profundidad de 10mm y cuello de 19mm | 52mm |
La evaluación preoperatoria se realizó mediante TC para excluir una enfermedad oclusiva importante de los TSA y eje aortoilíaco (para su uso como acceso arterial para la inserción de la endoprótesis). Las imágenes de la TC se emplearon para predecir la longitud y el diámetro requeridos en las zonas de sellado. Para el análisis y planificación de cada caso empleamos el software Aquarius TeraRecon, Inc., San Mateo, CA.
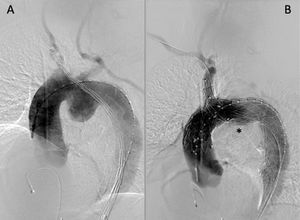
Diseño de prótesisLa prótesis NEXUS™ presenta 2 componentes: un módulo principal que se implanta en el arco aórtico y la aorta descendente, con una rama lateral para su inserción en el TBC; y un módulo curvo para la aorta ascendente que se conecta al módulo principal5 (fig. 1). El módulo principal presenta un manguito de acoplamiento para engancharse al módulo curvo mediante mecanismo de bloqueo activo diseñado para garantizar la fijación y el sellado entre ellos.
Las endoprótesis vasculares autoexpandibles están compuestas de stents de nitinol, tejido de poliéster y marcadores radio-opacos de tantalio para un correcto despliegue rotacional y longitudinal. Los sistemas de transporte de ambos módulos contienen un revestimiento hidrófilo y están preformados para reducir la manipulación y la fricción en el arco. Gracias a la amplitud de referencias y sus posibles combinaciones, el dispositivo permite tratar al paciente sin la demora de fabricación de una prótesis a medida6.
Técnica quirúrgicaRedireccionamiento de flujo vascular de ramas supraaórticasEn ambos casos realizamos el procedimiento en dos tiempos quirúrgicos, empleando el primero para la derivación de los TSA, y un intervalo entre ambos de aproximadamente un mes. Este planteamiento permite descartar que cualquier problema neurológico derivado de la manipulación de los mismos sea secundario al implante de la endoprótesis, ya que ha pasado un tiempo razonable entre ambas intervenciones.
La derivación de los TSA se realizó con anestesia general y consistió en un bypass secuencial carótido-carotídeo, de recorrido retroesofágico, y carotídeo-subclavio con injerto anillado de PTFE (politetrafluoruro de etileno expandido) de 8mm.
Se seccionó el origen de la arteria carótida común y como protocolo para preservar flujo cerebral anterógrado a través de la arteria vertebral durante el implante de la endoprótesis, dejamos el origen de la arteria subclavia izquierda (ASI) permeable.
Implante de endoprótesisEn un segundo tiempo, realizamos el implante de la endoprótesis. La intervención se realizó en un quirófano híbrido y con el paciente bajo anestesia general, por parte de un equipo mixto de Cirugía Cardiovascular y Cirugía Vascular, como a continuación describimos:
Se realiza heparinización sistémica con 1,5mg de heparina no fraccionada por kg de peso ajustado para obtener un ACT de 300s. La perfusión cerebral intraoperatoria se controla mediante espectroscopia de infrarrojo cercano; en nuestro centro empleamos el INVOS™.
La tabla 2 refleja especificaciones sobre la intervención.
Especificaciones sobre la intervención
| Intervención | Paciente 1 | Paciente 2 |
|---|---|---|
| Arteria axilar derecha (disección abierta) | Introductor 7Fr para filtro SpiderX y guía a AFCD | Guía a AFCD |
| Arteria humeral izquierda (punción ecoguiada) | Oclusor del origen de ASI | Oclusor del origen de ASI |
| AFC izquierda (punción ecoguiada) | Pigtail centimetrado | Pigtail centimetrado |
| AFC derecha (punción ecoguiada) | Introductor de 20Fr de endoprótesis | Introductor de 20Fr de endoprótesis |
| Vena femoral común derecha(punción ecoguiada) | Marcapasos temporal | Marcapasos temporal |
| Éxito técnico | Sí | Sí |
| Dosis de radiación (Gy/m2) | 479 | 421 |
| Tiempo de fluoroscopia (min) | 74,6 | 24,3 |
| Tamaño módulo curvo (mm) | 43×70 | 40×55 |
| Tamaño rama TBC (mm) | 17×30 | 17×20 |
| Tamaño módulo principal (mm) | 36×180 | 32×180 |
Punción percutánea ecoguiada de ambas arterias femorales comunes (AFC) e inserción de introductor. Se aloja catéter pigtail centimetrado en raíz aórtica insertado a través de AFC izquierda. Punción de vena femoral común derecha e inserción de introductor con posterior progresión de marcapasos endocavitario temporal hasta el ventrículo derecho. Comprobación de permeabilidad de derivaciones de TSA mediante angiografía. Dilatación progresiva de AFC derecha hasta inserción de introductor de la endoprótesis de 20Fr. Disección y control de arteria axilar derecha, punción e inserción de introductor 7Fr. En caso de alto riesgo de embolismo distal, se aloja filtro arterial SpiderFX (Medtronic, Minneapolis, MN) en el origen del TBC. Desde la AFC derecha se avanza guía rígida de 400mm hasta alojarla en el arco aórtico, se captura la guía mediante un lazo que se ha introducido previamente por la artera axilar derecha, maniobra conocida como «through and through»; mediante tracción de la guía por ambos accesos se introduce la prótesis para que se aloje en el TBC y el cayado aórtico. Se realiza despliegue del cuerpo principal de la endoprótesis y baloneado a nivel de TBC y arco aórtico. Se introduce el transportador del módulo curvo y se despliega en la aorta ascendente con estimulación ventricular rápida a 180lpm para conseguir una TAS de 50-60mmHg. También con estimulación ventricular se realiza inflado simultáneo de balón semicompliante en TBC y compliante en aorta ascendente, quedando la prótesis posicionada en el arco aórtico con las zonas de aterrizaje proximal en la zona 0B (entre el borde superior de los ostia coronarios y la arteria pulmonar principal derecha) y distal en la zona 4 de la aorta, y la rama del TBC en la posición prevista7.
Sellamos el origen de la ASI tras el despliegue de la endoprótesis, con un oclusor (Amplatzer™ Vascular Plug II, Abbott, Plymouth, MN), progresado desde el acceso percutáneo de la arteria humeral izquierda, para completar la correcta exclusión del defecto aórtico.
Se realiza angiografía de control para comprobar la correcta aposición de los injertos, la exclusión de la patología y la permeabilidad de los TSA, fluoroscopia para retirada de material endovascular.
DefinicionesEl éxito técnico se definió como la colocación y el despliegue correctos de la endoprótesis en la ubicación prevista, con permeabilidad de los injertos y de los TSA y sin endofuga tipo I o tipo III detectadables angiográficamente3.
El éxito clínico se definió como ausencia de eventos neurológicos, infección o trombosis aórtica, conversión a cirugía abierta, nueva patología de la aorta o estructuras vecinas (como por ejemplo insuficiencia valvular aórtica) y muerte como resultado del tratamiento3.
La mortalidad operatoria se definió como aquella ocurrida dentro de los 30 días posteriores al procedimiento o durante la hospitalización. El accidente cerebrovascular se definió como un déficit neurológico de duración superior a 24horas, confirmado por técnica de imagen o diagnosticado por un neurólogo. La insuficiencia renal se definió como necesidad de diálisis en el postoperatorio. La insuficiencia respiratoria se definió como la necesidad de reintubación o traqueostomía en el postoperatorio3.
SeguimientoLos pacientes recibieron seguimiento al alta, mediante evaluación clínica y radiológica —esta última mediante TC—, que se realizó antes del alta hospitalaria, a los 6 meses y, posteriormente, anualmente.
Análisis estadísticoTodos los valores se expresan como número (porcentaje) o desviación estándar media.
ResultadosCaracterísticas de la aortaEn ambos casos la carga de calcio y trombo era menos significativa en la zona 03 de la aorta.
Las indicaciones de intervención fueron: úlcera penetrante en cayado aórtico y aneurisma sacular en el arco aórtico. Ambas lesiones se encontraban en la zona 2 del arco3. El arco aórtico presentaba morfología regular salvo por la presencia de dichas lesiones. Los TSA tenían salida independiente en el arco. La aorta ascendente en ambos casos no superaba los 40mm de diámetro.
Implante de endoprótesisDurante la angiografía de comprobación de permeabilidad del segundo paciente, el bypass carótido-carotídeo presentó una oclusión sin repercusión clínica, y se optó por recambio del bypass de tubo anillado de PTFE de 6mm por otro de 8mm; procedimiento que se realizó sin incidencias.
No realizamos drenaje de líquido cefalorraquídeo profiláctico. En el primer caso que realizamos, por tratarse de una aorta irregular con múltiples placas ulceradas, se situó un filtro arterial Spider FX (Medtronic, Minneapolis, MN) en el origen del TBC para prevenir embolismos arteriales. En el segundo caso no lo consideramos necesario, al no presentar en el estudio de imagen preoperatorio signos de arteriosclerosis en esa zona.
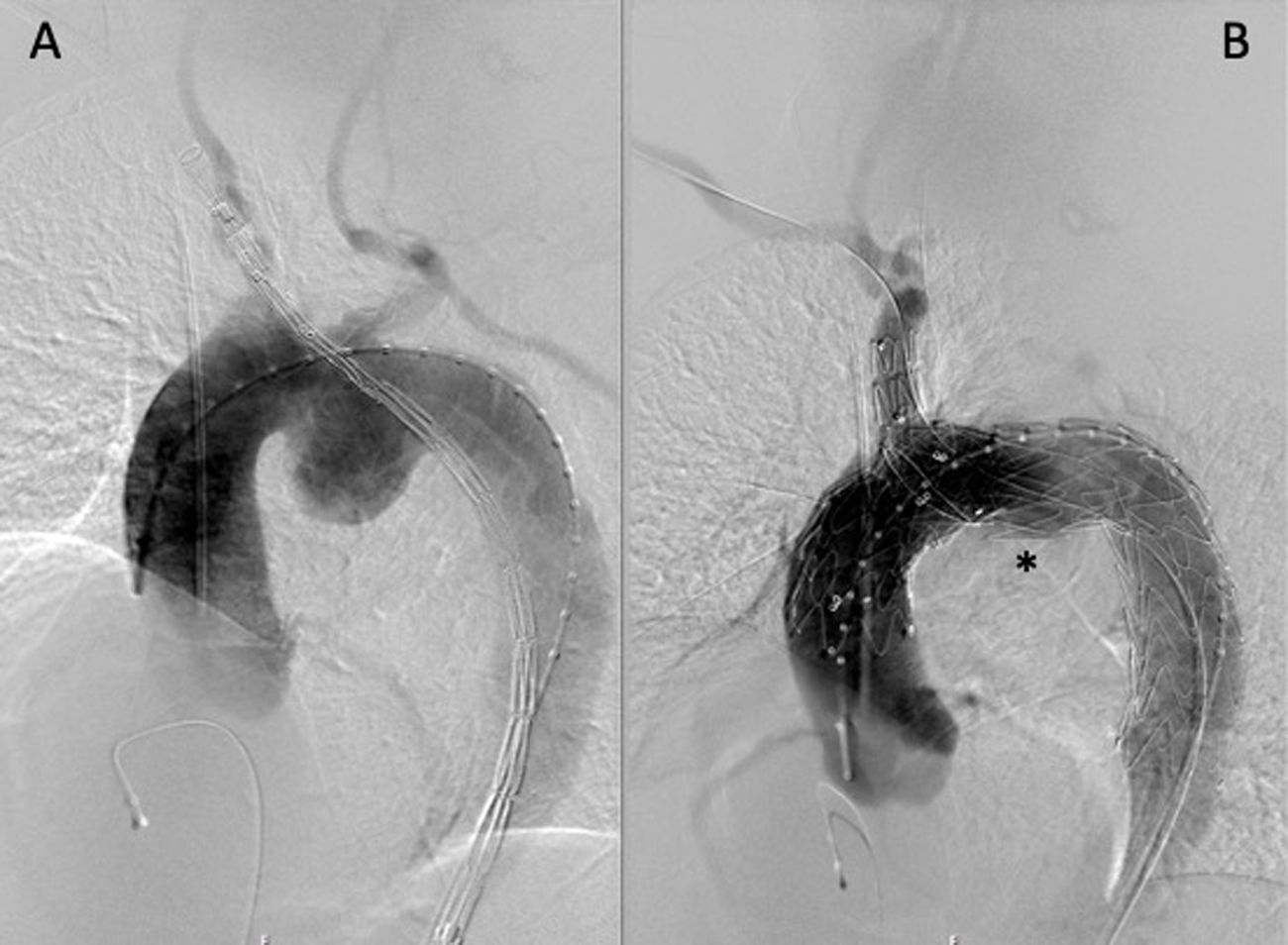
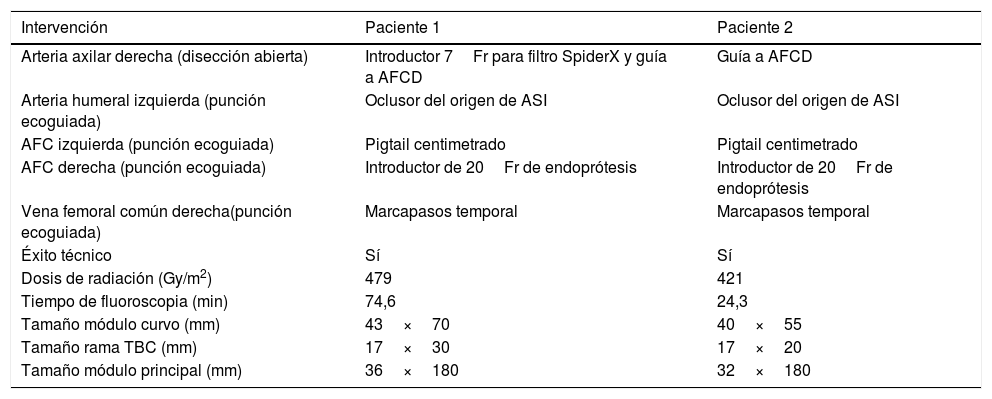
Los tamaños de prótesis implantadas se reflejan en la tabla 2. En la figura 2 se observan secuencias de la angiografía de control antes y después de la exclusión del aneurisma del segundo paciente.
Durante la intervención, no se detectaron alteraciones en la perfusión cerebral intraoperatoria. El tiempo de intervención medio de los dos procedimientos quirúrgicos fue de 7horas.
Resultados postoperatoriosNingún paciente presentó complicaciones de la zona de acceso o de la cirugía de revascularización de TSA, ni sangrado postoperatorio. Ningún paciente presentó déficit neurológico, ni permanente ni transitorio. Los pacientes pasaron 1 y 2 días en la Unidad de Reanimación, y fueron dados de alta hospitalaria al 5.o y 6.o días postoperatorios. Desde el segundo día los pacientes deambularon por la planta de hospitalización, sin limitaciones. Ni en la angiografía de control intraoperatoria ni en la TC realizada al alta hospitalaria se observaron endofugas tipo I o III.
La tabla 3 muestra los resultados postoperatorios.
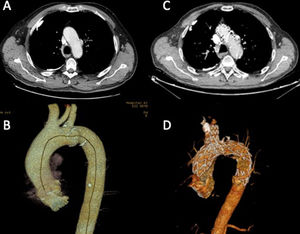
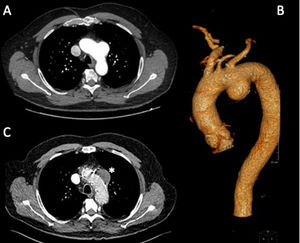
Ningún paciente precisó completar su tratamiento mediante extensión distal con endoprótesis. Los cortes de TC pre- y postoperatorios de los pacientes 1 y 2 se muestran en las figuras 3 y 4, respectivamente.
Seguimiento clínico: Ningún paciente falleció durante el seguimiento. Ninguno ha presentado síntomas o complicaciones neurológicas. El seguimiento clínico es de 14,7 y 3,3 meses.
Seguimiento radiológico: En las TC de control ambos pacientes presentaron exclusión de su patología. Ninguno tiene programada una reintervención endovascular tardía.
DiscusiónEste artículo describe la experiencia inicial en nuestro centro con el sistema NEXUS™. Se implantó la endoprótesis en 2 pacientes considerados de riesgo alto para la reparación abierta del arco aórtico.
En nuestra experiencia, no reportamos ningún evento neurológico, ni transitorio ni permanente. El accidente cerebrovascular, por embolia aérea del sistema de liberación o por embolia sólida por la manipulación del arco, es una complicación grave durante la reparación endovascular, presentando tasas entre el 0 y el 14%. Para minimizar su riesgo, se ha propuesto la oclusión temporal del TBC, la colocación de filtros y el purgado con dióxido de carbono del sistema de liberación4. En nuestro caso empleamos un filtro en el origen del TBC y solo en un paciente, que presentaba una aorta con endotelio irregular.
La permeabilidad a largo plazo de las derivaciones extraanatómicas de los TSA es un aspecto controvertido. En trabajos publicados está descrita como superior al 95% a los 3 años de seguimiento1. Si bien en nuestra serie hemos observado la oclusión del segmento carótido-carotídeo en un paciente, probablemente por motivos técnicos.
Nuestro centro cuenta con una amplia experiencia en cirugía del arco y se han implantado, hasta la fecha, 73 prótesis híbridas E-Vita Open (Jotec GmbH, CryoLife). En el análisis de los últimos 11 años (2011-2021), observamos una mortalidad del 9,6% y una mediana de estancia hospitalaria de 14 días. Comparando estos resultados con los obtenidos en la reparación endovascular del arco, observamos que los pacientes han presentado una recuperación más rápida y favorable.
Durante el seguimiento la mortalidad que presentamos fue nula, y no observamos complicaciones radiológicas. Presentamos un éxito técnico del 100%, con ausencia de endofugas tipo I y III3, consiguiendo la exclusión completa de su patología, manteniéndose así durante el seguimiento radiológico. Creemos que la ausencia de endofugas se debe a la adaptación del módulo curvo de la prótesis a la aorta ascendente; su diseño refuerza el sellado y evita el efecto «pico de pájaro». En la bibliografía revisada, observamos una menor incidencia del fenómeno «pico de pájaro» y de endofuga proximal tipo Ia3 cuando la endoprótesis se asienta proximalmente en la zona 08.
Otras endoprótesis similares a la presentada son el endoinjerto de arco ramificado Relay (Terumo Aortic, Sunrise, FL)9 y la plataforma Zenith (Cook Medical, Bloomington, IN)10, ambas con resultados iniciales más que aceptables. La tasa de mortalidad de estas prótesis es del 7% y 0%, y de accidentes cerebrovasculares discapacitantes del 7% y 11%, respectivamente.
En una revisión sistemática de 46 estudios sobre reparación híbrida del arco aórtico, la mortalidad hospitalaria a los 30 días fue del 10%, las complicaciones cerebrovasculares fueron del 7% y la isquemia irreversible de médula espinal del 4%. En cuanto a la reparación endovascular del arco aórtico, hay estudios que reportan una tasa de éxito técnico del 92,8%, una tasa de mortalidad hospitalaria del 11,9% y de eventos cerebrovasculares del 7,6%11.
Aunque estos estudios preliminares muestran resultados prometedores, ya que la mortalidad temprana en cirugía abierta alcanza un 14%, la experiencia clínica aún es limitada y, por lo tanto, la actual EACTS y la ESVS recomiendan reservar la reparación del arco aórtico endovascular en la zona 0 para pacientes con anatomía adecuada que no son aptos para cirugía abierta1,2,4,11,12.
El uso de las calculadoras de la Society of Thoracic Surgeons (STS PROM) y el EuroSCORE I y II se emplean para estimar el riesgo operatorio para la cirugía cardíaca, pero no se han diseñado para la cirugía aórtica4, por lo que debemos emplear los resultados pronosticados con cautela, e individualizar la decisión de rechazar o incluir a un paciente en lista de espera para cirugía abierta de arco aórtico, siendo muy importante valorar las comorbilidades de nuestro paciente, que limitarán su supervivencia a largo plazo13.
Hoy en día, la población de pacientes aptos para implante de endoprótesis en el arco aórtico es muy reducida, por sus características clínicas y anatómicas. La correcta selección del dispositivo es fundamental para la adecuación de la prótesis a la anatomía del paciente, con el objetivo de obtener buenos resultados14.
En nuestro servicio, que cuenta con 20 años de experiencia en el tratamiento endovascular de la aorta, consideramos necesario plantear una estrategia de derivación de los pacientes con este tipo de patologías a centros de referencia, puesto que solo con experiencia y manejo de un gran volumen de casos se pueden conseguir resultados óptimos.
Limitaciones del estudioEste es un análisis retrospectivo y unicéntrico. Debido al pequeño tamaño muestral, el alcance del análisis es limitado, pero representa la experiencia temprana con la prótesis NEXUS™. En consecuencia, la curva de aprendizaje aún está en curso. Además, al ser una técnica novedosa, el seguimiento implica un periodo corto de tiempo, no permitiendo extraer conclusiones sobre la durabilidad a largo plazo.
ConclusionesLos resultados de la reparación endovascular del arco aórtico con el sistema NEXUS™ en una población de pacientes seleccionada con respecto a éxito técnico son prometedores. En nuestra experiencia no encontramos complicaciones intrahospitalarias y el resultado radiológico fue satisfactorio. Para obtener resultados más robustos necesitamos un mayor volumen muestral y realizar un seguimiento más extenso.
Consideraciones éticasEl consentimiento informado de los pacientes se obtuvo siguiendo las instrucciones del Comité de Ética local.
FinanciaciónLos autores declaran no tener ninguna fuente de financiación.
Conflicto de interesesLos autores no tienen nada que revelar con respecto al apoyo comercial.