La hipertensión pulmonar tromboembólica crónica es una rara consecuencia del embolismo pulmonar agudo. La cirugía de tromboendarterectomía pulmonar es el tratamiento de elección. El tratamiento quirúrgico está empezando a considerarse en pacientes con oclusión vascular crónica significativa e intolerancia al ejercicio, pero sin hipertensión pulmonar en reposo (enfermedad tromboembólica crónica). Desde febrero de 1996, hemos realizado 307 tromboendarterectomías pulmonares consecutivas, 10 (3,2%) presentaban la enfermedad sin hipertensión pulmonar en reposo.
MétodosAnalizamos los resultados de la tromboendarterectomía pulmonar en pacientes con enfermedad tromboembólica crónica, intervenidos en nuestro centro.
ResultadosNo hubo mortalidad hospitalaria, ni morbilidad asociada a la cirugía. Todos los enfermos se encontraban en clase funcional I-II tras la cirugía (p=0,024), objetivándose una mejoría postquirúrgica en el 70% de los pacientes, ninguno presentó un empeoramiento de su situación clínica tras la intervención. Durante el seguimiento (media de 63 meses [rango 63-125]), ninguno de ellos desarrolló hipertensión pulmonar tromboembólica crónica, y la supervivencia fue del 100%.
ConclusiónLa tromboendarterectomía pulmonar en este grupo de pacientes, cuando es realizada en un centro experto, puede obtener excelentes resultados a corto-medio plazo.
Chronic thromboembolic pulmonary hypertension is a rare consequence of acute pulmonary embolism. Pulmonary thromboendarterectomy surgery is the treatment of choice. Surgical treatment is beginning to be considered in patients with significant chronic vascular occlusion and exercise intolerance, but without pulmonary hypertension at rest (chronic thromboembolic disease). Since February 1996, we have performed 307 consecutive pulmonary thromboendarterectomies, 10 (3.2%) had disease without pulmonary hypertension at rest.
MethodsWe analysed the results of pulmonary thromboendarterectomy in patients with chronic thromboembolic disease who underwent surgery in our centre.
ResultsThere was no hospital mortality or morbidity associated with surgery. All patients were in functional class I-II after surgery (p=.024), and 70% of patients showed improvement after surgery; none of them presented a worsening of their clinical situation after surgery. During follow-up (mean 63 months [range 63-125]), none of the patients developed chronic thromboembolic pulmonary hypertension, and survival was 100%.
ConclusionPulmonary thromboendarterectomy in this group of patients, when performed in an expert centre, can obtain excellent short-medium term results.
La hipertensión pulmonar tromboembólica crónica (HPTEC) es causada por la obstrucción persistente de las arterias pulmonares. Esta enfermedad puede desarrollarse en el 0,5-9% de los pacientes con un episodio de embolia pulmonar aguda1.
El tratamiento de elección, y la única opción potencialmente curativa, es la tromboendarterectomía pulmonar (TEA)1–6. Las indicaciones de cirugía son: clase funcional (CF) II-IV de la Organización Mundial de la Salud (OMS); resistencias vasculares pulmonares (RVP) superiores a 300 dinas.s.cm-5, o inferiores a esta cifra, pero con hipertensión pulmonar documentada con el ejercicio; y trombos o lesiones típicas, accesibles quirúrgicamente, en las ramas pulmonares principales, lobares o segmentarias proximales. Se consideran criterios de exclusión la no accesibilidad quirúrgica, es decir, la presencia de trombos y lesiones obstructivas más allá del origen de las ramas pulmonares segmentarias sin observarse material más proximal, y la presencia de enfermedad grave asociada1,7,8. En los pacientes no candidatos a TEA está indicado el tratamiento farmacológico. En algunos casos, puede plantearse la angioplastia pulmonar con balón, en centros especializados con experiencia en el procedimiento2.
El tratamiento quirúrgico está empezando a considerarse en pacientes con oclusión vascular crónica significativa e intolerancia al ejercicio, pero sin hipertensión pulmonar en reposo.
Esta situación se conoce como «enfermedad tromboembólica crónica» (ETEC)3,4.
La evidencia publicada sobre el tratamiento quirúrgico en ETEC es escasa. El objetivo de nuestro trabajo es presentar los resultados de las primeras TEA realizadas en nuestro centro en este grupo de pacientes. Mostramos los resultados del postoperatorio inmediato y analizamos los resultados de seguimiento a corto-medio plazo.
MétodosHemos realizado un estudio retrospectivo. Todos los pacientes con esta patología remitidos a nuestro centro son discutidos en la sesión de la Unidad multidisciplinar de Hipertensión Pulmonar.
La indicación de cirugía se basa en en la presencia de síntomas, CF de la OMS y accesibilidad quirúrgica. Como requisito para considerar la cirugía, todos los pacientes estuvieron anticoagulados previamente al menos durante tres meses y presentaban hipertensión pulmonar desencadenada por el ejercicio.
Realizamos la TEA según el protocolo de la Universidad de California (San Diego, EE. UU.)5.
Consideramos morbilidad asociada a la cirugía: edema pulmonar por reperfusión en el postoperatorio, definido como la insuficiencia respiratoria que cursa con hipoxia, infiltrados pulmonares en la radiografía de tórax en alguna de las zonas tratadas quirúrgicamente y que precisa ventilación mecánica durante más de 96 horas1; reoperación por sangrado; asistencia perioperatoria con oxigenación con membrana extracorpórea, y complicaciones neurológicas.
Identificamos de nuestra base de datos los pacientes sintomáticos con presión arterial pulmonar media (PAPm) menor o igual a 25mmHg y/o RVP inferior a 240 dinas.s.cm-5, estudiado mediante cateterismo cardiaco derecho en reposo.
ResultadosEntre 1996 y 2020, se han valorado a 615 pacientes con HPTEC y se ha indicado cirugía en 307 (49,9%); de ellos, 10 (3,2%) presentaban la enfermedad sin hipertensión pulmonar en reposo.
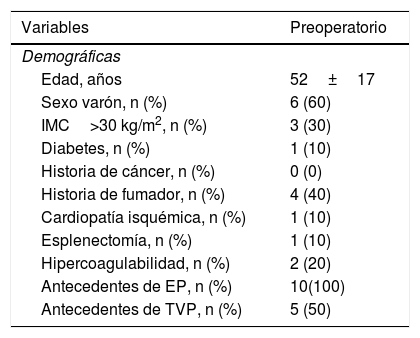
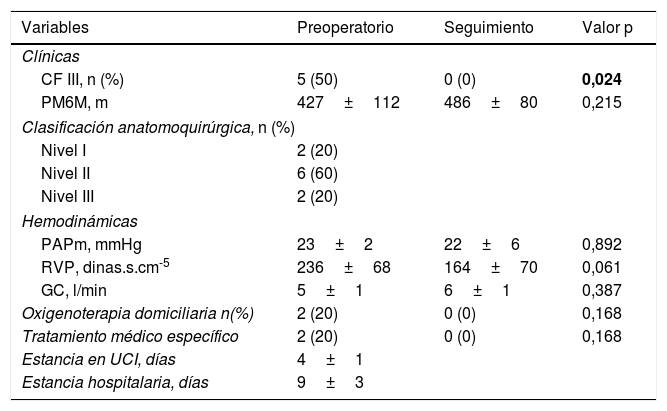
Las características preoperatorias y postoperatorias aparecen en las tablas 1 y 2.
Características demográficas y clínicas preoperatorias
| Variables | Preoperatorio |
|---|---|
| Demográficas | |
| Edad, años | 52±17 |
| Sexo varón, n (%) | 6 (60) |
| IMC>30 kg/m2, n (%) | 3 (30) |
| Diabetes, n (%) | 1 (10) |
| Historia de cáncer, n (%) | 0 (0) |
| Historia de fumador, n (%) | 4 (40) |
| Cardiopatía isquémica, n (%) | 1 (10) |
| Esplenectomía, n (%) | 1 (10) |
| Hipercoagulabilidad, n (%) | 2 (20) |
| Antecedentes de EP, n (%) | 10(100) |
| Antecedentes de TVP, n (%) | 5 (50) |
EP: embolismo pulmonar; IMC: índice de masa corporal; TVP: trombosis venosa profunda.
Características clínicas preoperatorias y postoperatorias
| Variables | Preoperatorio | Seguimiento | Valor p |
|---|---|---|---|
| Clínicas | |||
| CF III, n (%) | 5 (50) | 0 (0) | 0,024 |
| PM6M, m | 427±112 | 486±80 | 0,215 |
| Clasificación anatomoquirúrgica, n (%) | |||
| Nivel I | 2 (20) | ||
| Nivel II | 6 (60) | ||
| Nivel III | 2 (20) | ||
| Hemodinámicas | |||
| PAPm, mmHg | 23±2 | 22±6 | 0,892 |
| RVP, dinas.s.cm-5 | 236±68 | 164±70 | 0,061 |
| GC, l/min | 5±1 | 6±1 | 0,387 |
| Oxigenoterapia domiciliaria n(%) | 2 (20) | 0 (0) | 0,168 |
| Tratamiento médico específico | 2 (20) | 0 (0) | 0,168 |
| Estancia en UCI, días | 4±1 | ||
| Estancia hospitalaria, días | 9±3 | ||
CF: clase funcional de la OMS; GC: gasto cardiaco; PAPm: presión arterial pulmonar media; PM6M: prueba de la marcha de 6 minutos; RVP: resistencias vasculares pulmonares; UCI: Unidad de Cuidados Intensivos.
En negrita se resaltan los valores de p<0,05. Las variables continuas se presentan como media±desviación estándar.
El 60% de los pacientes eran hombres. El 50% habían tenido al menos un episodio de trombosis venosa profunda, y todos ellos presentaban embolismo pulmonar previo. El 50% se encontraban en CF III de la OMS, dos de ellos con oxigenoterapia domiciliaria. El 20% de los pacientes se encontraba bajo tratamiento médico específico para la hipertensión pulmonar antes de la intervención quirúrgica.
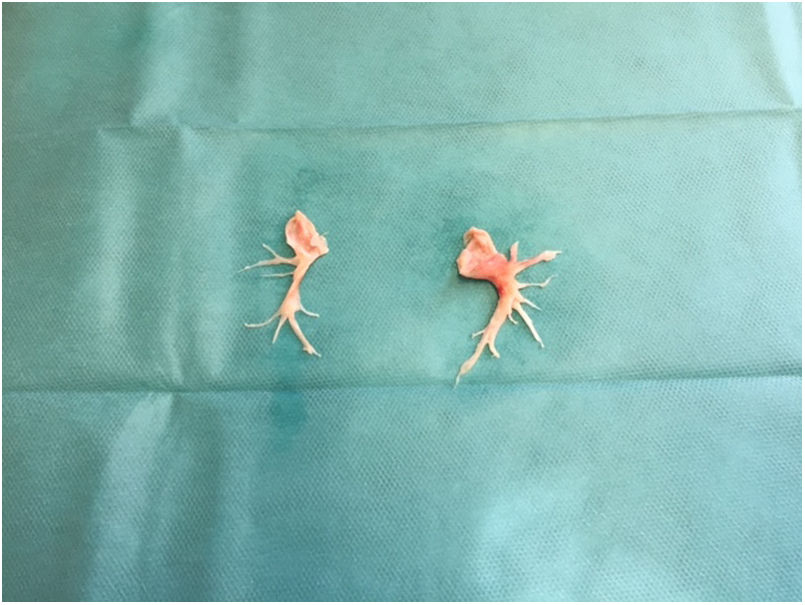
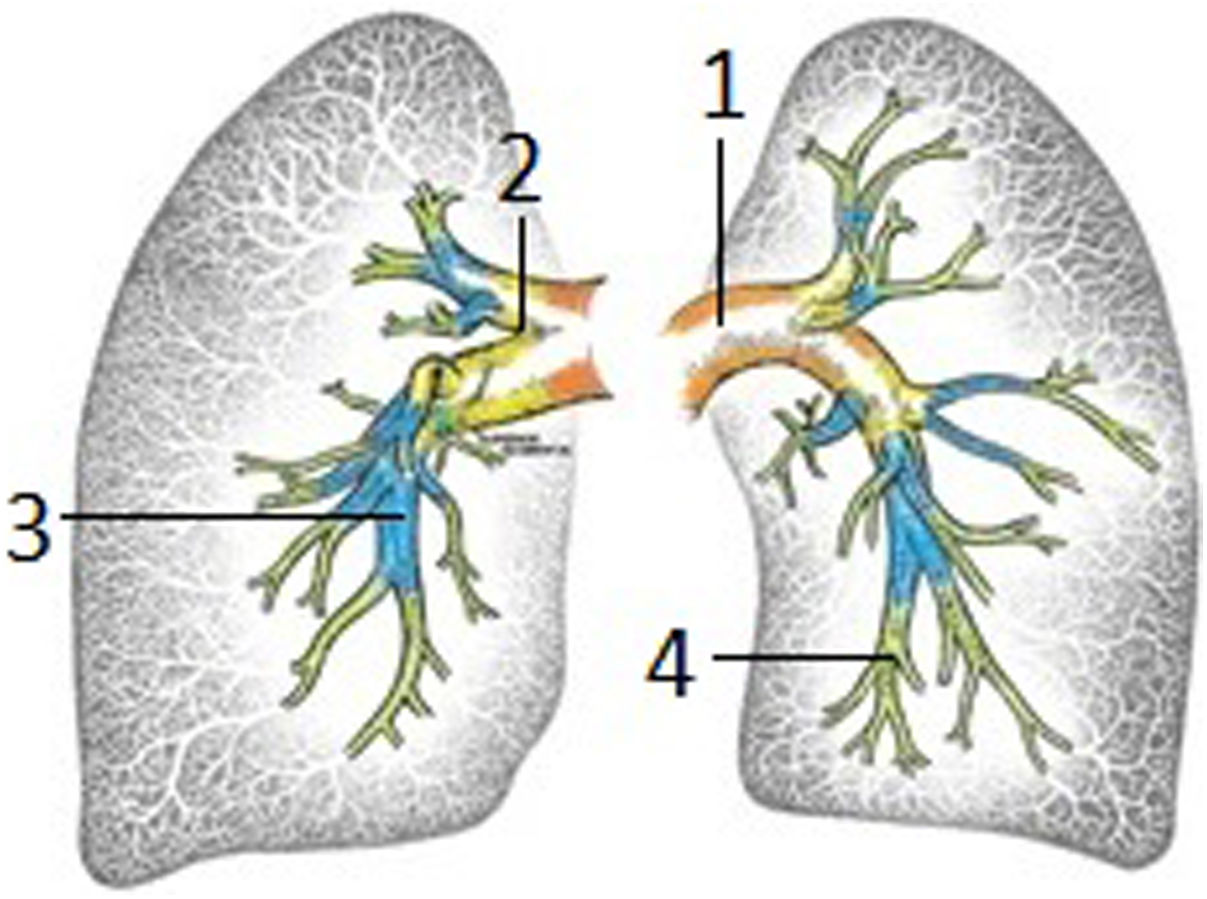
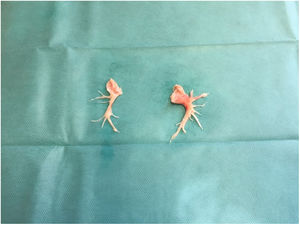
El material extraído en la TEA (fig. 1), se ordenó de acuerdo a la clasificación anatomoquirúrgica con valor pronóstico (fig. 2), establecida por el grupo de la Universidad de California (San Diego, EE. UU.)6. Se observó enfermedad bilateral nivel I (20%), nivel II (60%) y nivel III (20%).
No hubo mortalidad hospitalaria, ni morbilidad asociada a la cirugía, tal y como la hemos definido. El 100% de los pacientes fueron extubados antes de 48 horas.
La estancia media en la Unidad de Cuidados Intensivos fue de 4±1 días y la estancia hospitalaria media de 9±3 días.
Los cateterismos cardiacos derechos realizados a los seis meses tras la cirugía mostraron una PAPm similar a la preoperatoria (22±6mmHg, p=0,892), y una mejoría en la RVP (164±70 dinas.s.cm-5, p=0,061).
El 100% de los enfermos se encontraban en CF I-II tras la cirugía (p=0,024), ninguno de ellos precisó oxigenoterapia domiciliaria ni tratamiento médico específico, objetivándose una mejoría de la CF postquirúrgica en el 70% de los pacientes, ninguno de los pacientes de la serie presentó un empeoramiento de su situación clínica después de la intervención.
Durante el seguimiento (media de 63 meses [rango 63-125]), ninguno de ellos desarrollo HPTEC y la supervivencia fue del 100%.
DiscusiónEn este trabajo presentamos una serie corta pero con resultados excelentes y comparables a los obtenidos en series mas extensas3,4.Tras la cirugía ningún paciente sufrió complicaciones (0% morbilidad) y no registramos mortalidad hospitalaria. Además, hemos obtenido una mejoría significativa en la sintomatología y actualmente todos los pacientes intervenidos continúan vivos.
El resultado de la TEA en pacientes con ETEC revisado por Taboada et al. publicado en 20143, presentó una incidencia de ETEC del 4% y la cirugía mostró una mejoría postoperatoria de los síntomas, CF y calidad de vida, con una supervivencia del 95% al año de seguimiento. Donahoe et al.4 recogen una serie de 179 pacientes sometidos a TEA, de ellos 22 presentaban ETEC, fueron seguidos durante 23 meses tras la intervención objetivándose como la PAPm disminuyó a 17mmHg y mejoró la clase funcional.
La propuesta actual del Sexto Simposio Mundial sobre Hipertensión Pulmonar de reducir el umbral para definir hipertensión pulmonar a PAPm> 20mmHg con RVP> 240 dinas.s.cm-5, supone que muchos pacientes diagnosticados de ETEC puedan ser ahora diagnosticados de HPTEC2. Si consideramos esta nueva definición, el 90% de nuestros pacientes tendrían hipertensión pulmonar (considerando PAPm> 20mmHg), ambos criterios (PAPm> 20mmHg y RVP> 240 dinas.s.cm-5) solo los cumple un 30%. Este nuevo límite nos abre la posibilidad de intervenir a un mayor número de pacientes que antes eran diagnosticados de ETEC, y no en todos los centros se planteaban la posibilidad de intervenirlos quirúrgicamente, todo ello favorecido además por los excelentes resultados reportados tanto por nuestra serie como por otras3,4.
La TEA se ofrece a los pacientes con ETEC con los objetivos de mejorar los síntomas, la tolerancia al ejercicio, y demostrar la hipótesis de que una TEA temprana puede prevenir el desarrollo de HPTEC con vasculopatía secundaria de pequeño vaso y fallo de ventrículo derecho3.
Limitaciones del estudioEste estudio presenta la limitación de ser un análisis retrospectivo, con un número pequeño de pacientes y pertenecientes a un solo centro.
ConclusionesPodemos concluir que la cirugía precoz, realizada en un centro con experiencia, puede mejorar significativamente la clínica y la calidad de vida de estos pacientes. Se necesitan series con un mayor número de pacientes, que confirmen estos resultados y seguimiento a largo plazo para demostrar que no hay desarrollo de HPTEC.
Para la realización de este estudio se cuenta con la aprobación del Comité de Ética de la Investigación de nuestro hospital. Todos los pacientes incluidos en el estudio han firmado el correspondiente consentimiento informado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.