La mayoría de los cirujanos han aceptado de una manera rápida, la realización de miniprocedimientos abiertos para el tratamiento del hiperparatiroidismo primario. Sin embargo, la utilización de la endoscopia cervical sigue siendo discutible por su dificultad técnica y la estricta selección de los pacientes.
Material y métodosEntre los meses de abril del 2010 y del 2013, se incluyó a pacientes con hiperparatiroidismo primario esporádico (sPHPT), que además tenían un adenoma único tanto por ecografía y exploración con sestamibi, y que aceptaron participar en el estudio. Los pacientes fueron operados por cirujanos especialmente entrenados en este tipo de cirugía, utilizando la misma técnica quirúrgica en todos ellos. Se recogieron variables demográficas y características clínicas de los pacientes. Una vez finalizada la recolección de información se procedió al análisis descriptivo de las variables (mediana, desviación estándar y rango).
ResultadosRealizamos un total de 28 paratiroidectomías mediante el abordaje de paratiroidectomía lateral endoscópica. La edad media de los pacientes fue de 68 años (59-89). Todos los pacientes tuvieron un hiperparatiroidismo primario esporádico. No se detectaron complicaciones intraoperatorias. La morbilidad fue comparable con la que muestran series publicadas en técnica abierta.
Tras una mediana de seguimiento de 22 (9-53) meses, hemos detectado que el éxito de la intervención ha sido de 27/28 (96%).
ConclusionesEl abordaje endoscópico del hiperparatiroidismo primario sPHPT resulta factible, reproducible y ofrece unos resultados comparables al abordaje clásico abierto, diversos factores hacen poco recomendable su realización fuera de hospitales con alto volumen de pacientes y unidades diferenciadas de Cirugía Endocrina.
Most surgeons have rapidly accepted the use of minimally invasive surgical approaches for the treatment of primary hyperparathyroidism. The role of the endoscope in neck surgery is still being discussed due to its technical difficulty and complex patient selection criteria.
Materials and methodsA prospective study was conducted between April 2010 and April 2013. It included patients diagnosed with sporadic primary hyperparathyroidism (sPHPT) by locating a single adenoma using ultrasound and sestamibi scintigraphy imaging. All patients agreed to be included in the study. Experienced endocrine surgeons that had been trained in endocrine minimally invasive surgery performed the procedure. The same surgical technique was used in all of the cases. The demographic and clinical variables were evaluated. A descriptive analysis was performed on the data measuring mean, standard deviation, and range.
ResultsA total of 28 endoscopic lateral parathyroidectomies were performed. All patients were diagnosed with sporadic hyperparathyroidism sPHPT. The mean age was 68 years (59–89). No intraoperative complications were registered. Postoperative morbidity was comparable to that reported in the classical approach. A favourable outcome was observed in 27 of the 28 patients (96%) after a mean follow-up time of 22 (9 - 53) months.
ConclusionsAn endoscopic approach for hyperparathyroidism sPHPT is feasible and reproducible, and it obtains comparable results to the classical open surgery. Several factors make this technique suitable for highly specialised hospitals with a high patient volume and specialised endocrine surgery units.
Desde que en 1925 Félix Mandel publicó el primer caso de paratiroidectomía convencional1, este procedimiento fue rápidamente aceptado por la comunidad de cirujanos por sus excelentes resultados clínicos y porque ya desde un primer momento se establecieron claramente los pasos a seguir para su correcta consecución.
Hasta nuestros días, se considera que realizando la intervención propuesta por Mandel puede asegurarse el éxito de la cirugía en más del 95% de los pacientes operados por un hiperparatiroidismo primario, cuando las 4 glándulas son exploradas a través de una cervicotomía transversa2. Se ha observado el 5% de errores terapéuticos en pacientes con enfermedad multiglandular, glándulas supernumerarias, ectopia mayor o excepcionalmente un carcinoma. Además de que con la paratiroidectomía convencional podemos esperar una morbimortalidad muy baja y una estancia hospitalaria menor de 48 h, también ofrece excelentes resultados estéticos en la mayoría de los pacientes. Sin embargo, en los últimos años se han implementado nuevas tecnologías y, con ello, la aparición de nuevos abordajes para realizar la paratiroidectomía: el abordaje unilateral3-5, la cirugía radioguiada6,7, técnicas abiertas mínimamente invasivos (miniincisiones con o sin anestesia local)8-10 y las técnicas endoscópicas mínimamente invasivas videoasistidas o totalmente endoscópicas11-19. Los objetivos comunes de todas estas técnicas han sido: la realización de una incisión más pequeña, comparada con el abordaje clásico abierto (incisión cervical transversa) y realizar una cirugía dirigida a una de las glándulas específicamente, para reducir la agresión sobre el paciente y procurar una recuperación más rápida, ya que habitualmente la exéresis simple de un pequeño tumor benigno es suficiente, sin la necesidad de realizar suturas o colgajos quirúrgicos.
El desarrollo de estos abordajes mínimamente invasivos se ha asociado con 3 hechos principalmente: primero, la disponibilidad de técnicas de imagen que nos permitiera localizar con precisión el adenoma que debía ser extirpado; en segundo lugar, la determinación de parathormona intraoperatoria, que nos confirmará la extirpación de la glándula enferma (evitando así la exploración de las otras), y finalmente, la aplicación de los avances tecnológicos, ya aplicados en otros campos, como los miniinstrumentos, los dispositivos selladores o las ópticas y cámaras de pequeño diámetro, para realizar este tipo de cirugía. A esto hay que añadir que cada vez son más los pacientes que por motivos estéticos, demandan tener una cicatriz menos visible en el cuello.
A pesar de que nuestro grupo fue pionero en el desarrollo de este tipo de abordaje, desde 1999 se ha venido realizando ocasionalmente en nuestro centro, y hasta el 2010 incorporamos nuevamente esta técnica de paratiroidectomía endoscópica dentro del arsenal terapéutico habitual como opción a ofrecer a algunos de nuestros pacientes con diagnóstico de hiperparatiroidismo primario.
Material y métodosSe ha realizado un estudio prospectivo, descriptivo, con pacientes mayores de 18 años que fueron atendidos en la Unidad de Cirugía General y Endocrina del Hospital Clínic de Barcelona, con el diagnóstico de hiperparatiroidismo primario.
Todos los pacientes fueron incluidos consecutivamente durante el periodo comprendido entre el 1 de abril del 2010 y el 30 diciembre del 2013.
El diagnóstico de hiperparatiroidismo primario esporádico se basó en la historia clínica y el examen físico del paciente, que se complementó con estudios de laboratorio y gabinete (muestras sanguínea, radiografía de tórax y de abdomen; así como, de una ecografía cervical y una gammagrafía MIBI preoperatoria), para confirmar el carácter solitario de la lesión.
Los criterios de exclusión en el estudio fueron: contraindicaciones médico-anestésicas (ASA) o quirúrgicas para realizar una cirugía endoscópica, la presencia de un bocio grande, o cirugía previa tiroidea o paratiroidea, la «imposibilidad de localizar el adenoma con las pruebas de imagen» o la presencia de un adenoma con tamaño mayor de 3cm.
Este estudio fue aprobado por la dirección del Servicio de Cirugía de nuestra institución y todos los pacientes fueron informados de la posibilidad de otras opciones terapéuticas (cirugía abierta convencional).
Todos los pacientes fueron intervenidos por el mismo equipo de cirujanos especialmente dedicados a la patología endocrinológica.
Se registraron las variables demográficas (edad y sexo) y características clínicas de los pacientes (fecha de ingreso, fecha de alta, tiempo quirúrgico, complicaciones intraoperatorias, complicaciones postoperatorias, dolor postoperatorio [escala analógica visual 0-10], tiempo de inicio de dieta oral, estancia hospitalaria) y curación de la enfermedad. Una vez finalizada la recolección de información, se procedió al análisis descriptivo de las variables (mediana y rango).
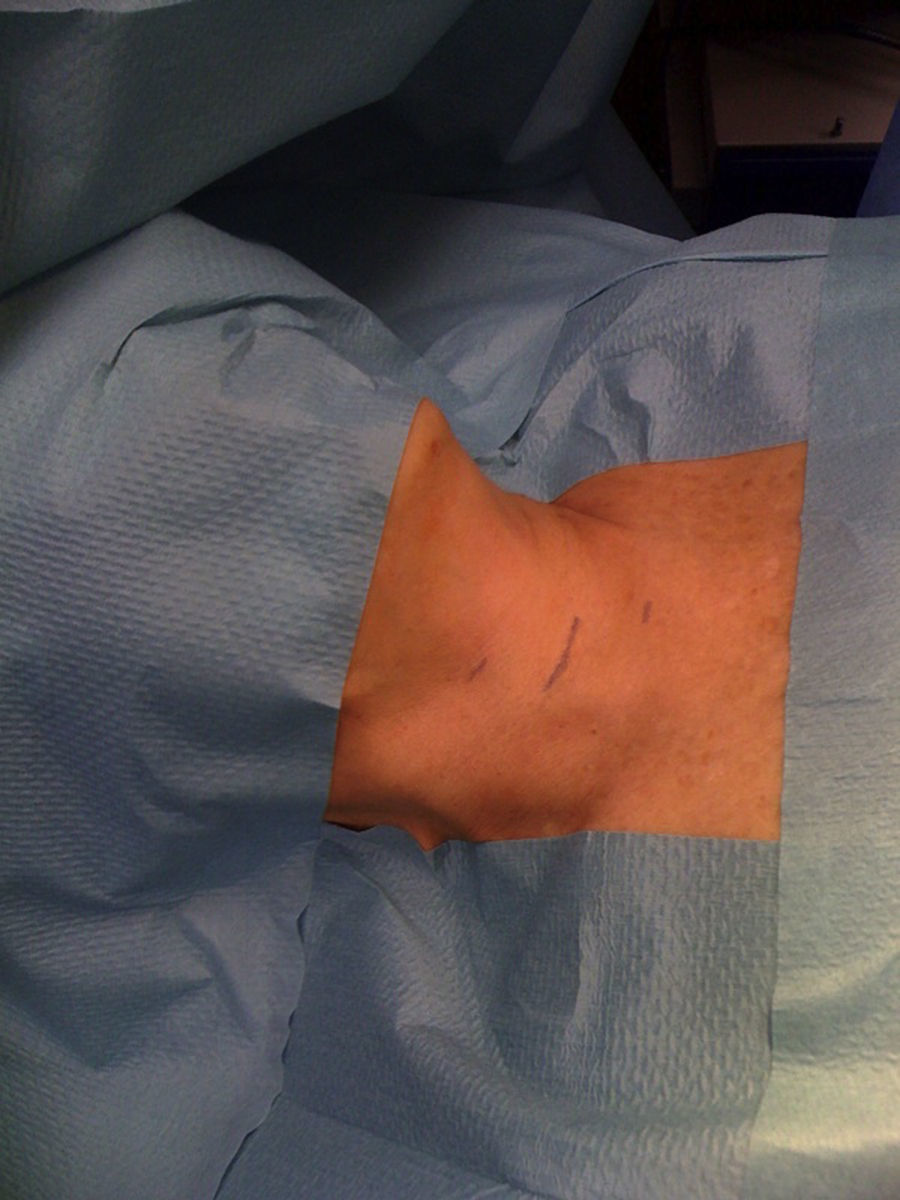
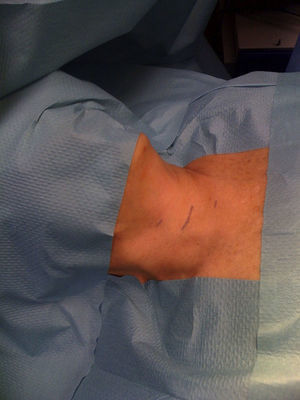
Técnica quirúrgicaLa endoscopia cervical se realiza bajo anestesia general y el paciente colocado en posición supina con los brazos abiertos (fig. 1). El cirujano se sitúa en el lado de la glándula enferma con el ayudante a su derecha. Nuestra técnica consiste en la utilización de un trocar de 10mm y otros de 3mm, con el fin de conseguir una buena visión y disponer de dos canales de trabajo útiles.
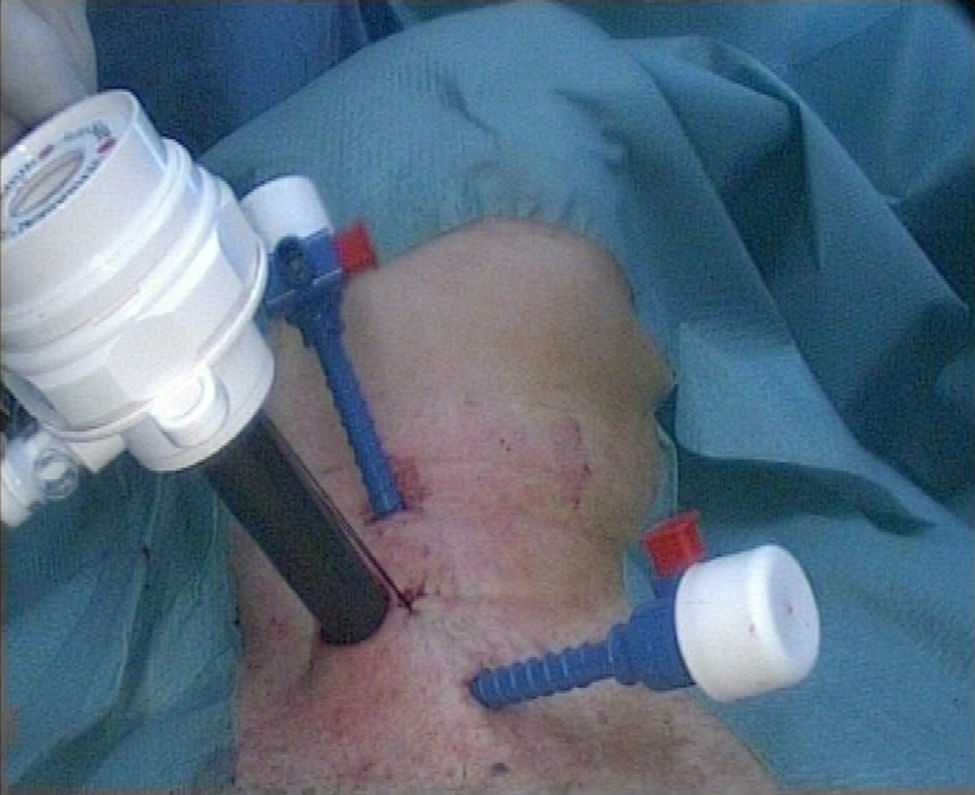
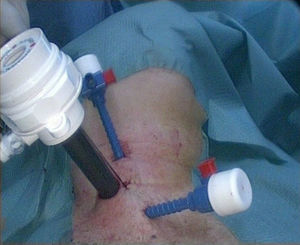
Los 3 trocares se posicionan sobre la línea del borde anterior del músculo esternocleidomastoideo (SCM) (fig. 2). El procedimiento es llevado a cabo en 3 pasos: primer paso o fase abierta: se realiza una incisión de 15mm transversa sobre el borde anterior del SCM, justo caudal al cartílago cricoides. Se inicia la disección en el plano entre el borde anterior del borde del SCM y el borde posterior de los músculos infrahioideos, y justo por debajo del musculo homohioideo. Entonces, se divide cuidadosamente la fascia que conecta la cara posterior del lóbulo tiroideo con la vaina carotídea, lo suficiente para visualizar la fascia prevertebral. Para favorecer el incremento del área de trabajo se colocan profundamente uno o 2 hisopos húmedos por arriba y por debajo, dentro del espacio creado inicialmente.
El trayecto transparietal de los trocares de 3mm se realiza a través de la incisión, desde adentro hacia fuera. El trayecto del trocar debe seguir el borde anterior del SCM, para ser colocados en su lugar dentro del espacio creado inicialmente.
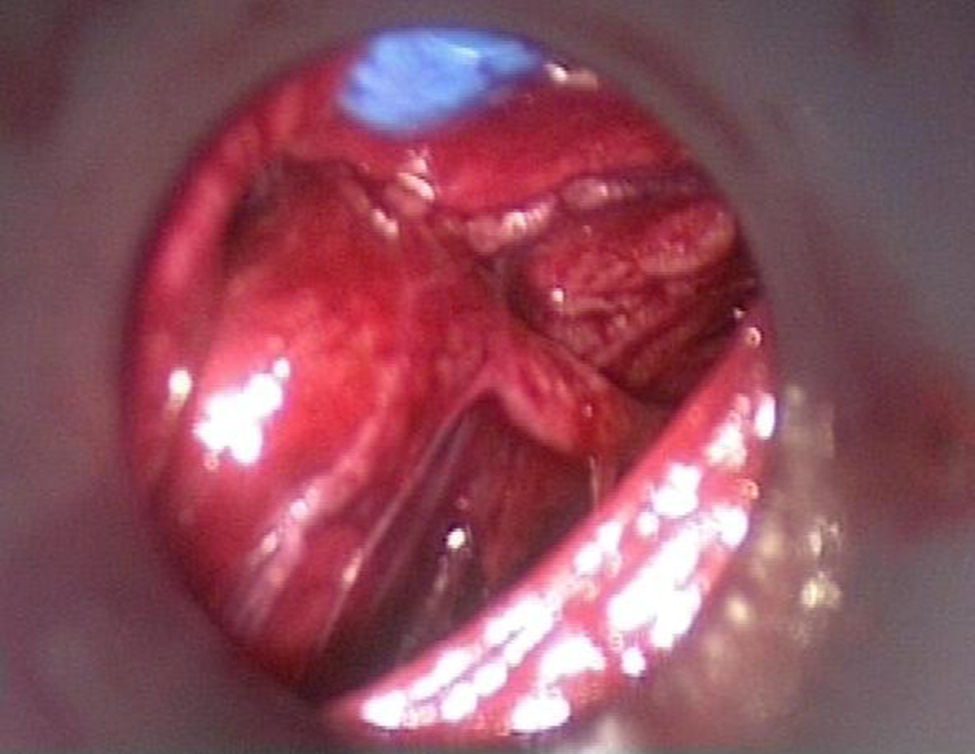
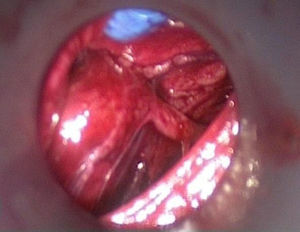
El segundo paso de la cirugía es la exploración endoscópica con una presión de CO2 de 8mm de mercurio. Inmediatamente después de introducir la cámara y realizando una mínima disección, todas las estructuras anatómicas deben ser fácilmente identificadas (fig. 3) y en primer lugar se debe encontrar el nervio laríngeo recurrente; si es posible, la glándula ipsolateral debe ser revisada.
El adenoma es disecado progresivamente de las estructuras adyacentes e individualizado y cuando se logra aislar el pedículo, no es necesario continuar con la disección endoscópica. Tras retirar los 4 trocares, el tercer paso de este procedimiento es realizado de forma abierta, a través del orificio del trocar más grande y cuando se visualiza el adenoma y su pedículo puede ser sellado sin ninguna dificultad.
El adenoma se extrae directamente de la misma incisión del trocar y no es necesario colocar una bolsa estéril de protección. Este abordaje, inicialmente propuesto a todos los pacientes, ha sido usado principalmente para adenomas localizados detrás del lóbulo tiroideo.
En nuestro grupo no se realiza la determinación de la parathormona rápida intraoperatoria y, en su lugar, realizamos el análisis anatomopatológico de la glándula extirpada.
ResultadosRealizamos un total de 28 paratiroidectomías (20 mujeres y 8 hombres), mediante técnica endoscópica. Todos los pacientes tuvieron un hiperparatiroidismo primario esporádico y la edad media del grupo fue de 68 (59-89) años. Todos fueron clasificados como ASA I y II.
El nervio laríngeo recurrente se identificó en 26 (95%) de 28 casos, tanto como la glándula paratiroides ipsolateral en 14/28 (50%). Fue necesario un abordaje bilateral en un paciente (3.5%), debido a falso-negativo de las pruebas de imágenes.
Nos vimos obligados a realizar 4 conversiones (14%) a cirugía abierta (a través de cervicotomía transversa), debido a que durante el procedimiento se observó enfermedad multiglandular, que no se detectó en las pruebas de imágenes preoperatorias en un caso (3.5%), rotura capsular del adenoma en otro caso (3.5%) y dificultades en la progresión adecuada de la intervención, en los 2 primeros casos (7%). El tiempo quirúrgico fue de 61.2 (40-90) min y no se detectaron complicaciones intraoperatorias. El peso medio de las piezas operatorias fue de 1,087mg (100-7,080mg).
La morbilidad postoperatoria incluyó el daño permanente del nervio laríngeo recurrente en un paciente, un caso de hematoma del músculo esternocleidomastoideo y una rotura capsular que requirió conversión; el caso de la rotura capsular probablemente se debió a la presencia de un adenoma grande y friable.
Todos los pacientes iniciaron la dieta oral dentro de las primeras 12 h postintervención. El dolor a las 24 h de la intervención fue de 2 (1-3) según la escala analógica visual. La estancia media hospitalaria fue de 1 (1-3) días.
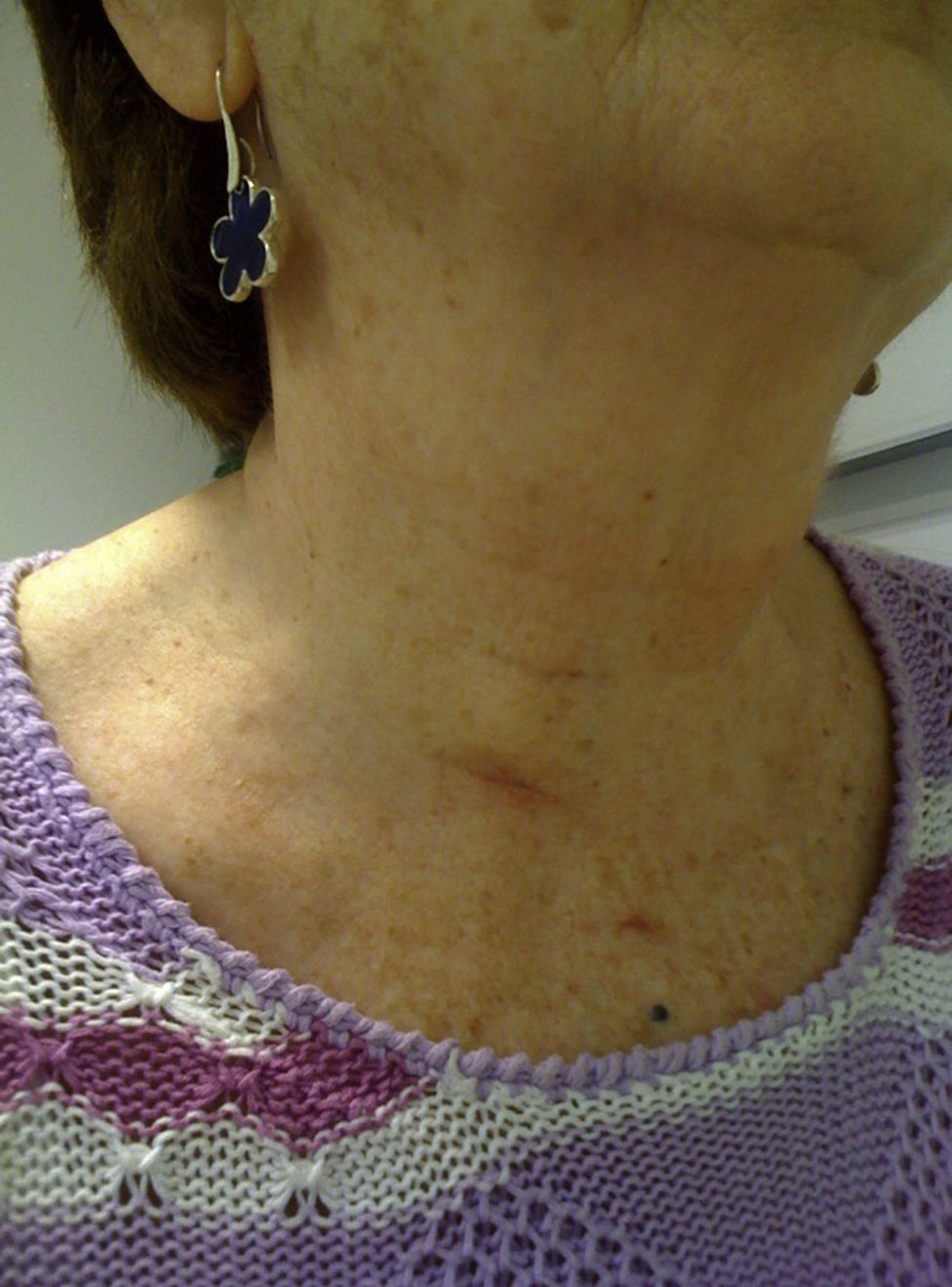
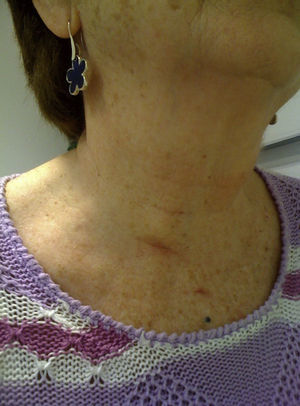
Las heridas mantenían un aspecto inmejorable a los 7 días de la cirugía, resultando casi «invisibles» a los 3 meses de la intervención (fig. 4).
Tras una mediana de seguimiento de 22 (9-53) meses, 2 pacientes continuaban con hipercalcemia, después de la ablación de un adenoma (7%); en un paciente se constató la presencia de un segundo adenoma ectópico, a nivel del mediastino y en el segundo paciente, la causa de la hipercalcemia no se relacionó la enfermedad de base, por lo que consideramos que el éxito de la intervención ha sido de 27/28 (96%).
DiscusiónSe han demostradas múltiples ventajas con las intervenciones quirúrgicas que se realizan en la cavidad peritoneal por vía endoscópica respecto a las mismas intervenciones realizadas por cirugía abierta; estos resultados han despertado el interés para desarrollar procedimientos cada vez menos invasivos en otros territorios anatómicos y, por ello, en 1994 se describe la primera aplicación del endoscopio en la cirugía de la paratiroides para extirpar los adenomas paratiroideos localizados en el mediastino mediante toracoscopia13, con lo que se evita la apertura del tórax y el paciente obtiene importantes ventajas en estos raros casos de ectopias. Sin embargo, respecto a los abordajes cervicales, es difícil demostrar las mismas ventajas para los abordajes cervicales, a pesar de las amplias series publicadas por Henry et al. en los años 9014 y Miccoli et al.15. Encontramos en la literatura médica reciente únicamente 2 trabajos que comparan la cirugía convencional de las paratiroides frente a las técnicas endoscópicas y estas demostraron: menor dolor postoperatorio y mejores resultados estéticos con las técnicas endoscópicas16,17. Desde nuestra experiencia, creemos que el uso de técnicas endoscópicas podría ser superior respecto al abordaje convencional, debido a que permite visualizar un campo quirúrgico de mejor calidad (Full-HD) y mayor magnificación de todas las estructuras anatómicas, respecto a la cirugía abierta; probablemente, sea más difícil obtener una visión adecuada de las estructuras anatómicas, desde una miniincisión que con una visión endoscópica.
En nuestro estudio, un paciente presentó en el postoperatorio una lesión permanente del nervio laríngeo recurrente y creemos que probablemente el mecanismo de la lesión se produjo durante el proceso de extracción del adenoma, dado que se identificó apropiadamente el nervio durante la disección endoscópica inicial alrededor del adenoma.
De acuerdo con la experiencia de grupos como el de Marsella14 y con nuestra experiencia, solo algunos de los pacientes con hiperparatiroidismo primario esporádico son candidatos a este tipo de cirugía, en los que debe hacerse una estricta selección de los pacientes y en estos es primordial valorar las contraindicaciones absolutas, que son: el bocio grande, cirugía previa en el área vecina paratiroidea, sospecha de enfermedad multiglandular y dificultad de localización del adenoma en las pruebas de imágenes. De acuerdo con algunos autores, más del 60% de los pacientes con hiperparatiroidismo primario podrían ser candidatos a paratiroidectomía videoasistida15,16. Henry et al.18 puntualizaron, en su publicación en la revista Surgery en el año 2001, que las contraindicaciones pueden ser relativas ya que dependen de la experiencia del cirujano, respecto a la técnica quirúrgica utilizada, ampliando así el espectro de posibles candidatos a endoscopia. Nosotros seguiremos realizando una estricta selección de los pacientes con la valoración de las contraindicaciones absolutas, ya que no contamos con hospitales diseñados para la atención quirúrgica de patología endocrinológica y, por tanto, el volumen de pacientes del que disponemos es claramente inferior al que reportan los diversos trabajos publicados.
Tuvimos un caso de rotura glandular que requirió conversión, probablemente por la presencia de un adenoma grande y friable. En las series antes citadas, los adenomas grandes (> 3cm) no se consideran una contraindicación absoluta, especialmente si están situados en el mediastino postero-superior16, aunque se recomienda que los cirujanos con poca experiencia pueden encontrar dificultades mientras realizan la disección de adenomas voluminosos, los que puede desencadenar rotura capsular y diseminación local de células paratiroideas adenomatosas14,15; por este motivo recomendamos excluir los adenomas mayores de 2cm. En el caso donde ocurrió dicha complicación hasta el momento no observamos ningún signo de recidiva.
El abordaje lateral también permite la exploración completa de todos los elementos anatómicos presentes en el área retrotiroidea, desde el pedículo superior hasta el mediastino postero-superior, por lo que consideramos que el procedimiento es también aplicable a todos los casos donde la lesión paratiroidea se localiza posteriormente. Es decir, que el crecimiento de las glándulas paratiroides superiores las empuja para migrar posteriormente y deslizarse sobre el plano paravertebral cerca del borde lateral del esófago.
De acuerdo con los trabajos publicados por Henry et al.14, entre otros autores12,15,18, el abordaje lateral es también ideal para glándulas paratiroideas localizadas posterior a los polos inferiores del lóbulo tiroideo y, en estos casos en los que es importante disponer de la visión lateral, que permita ubicar al nervio laríngeo recurrente que está en íntimo contacto con el adenoma y solo así, se logrará su disección segura; sin embargo, para las localizaciones inferiores peritímicas puede ser preferible el abordaje central.
En esta cohorte de 28 pacientes sometidos a paratiroidectomía lateral endoscópica la sensibilidad de la ecografía cervical fue del 95% y para el MIBI nuclear-scan fue del 98%. Sabemos que el resultado de la ecografía es dependiente del operador y que el MIBI scan era un fuerte condicionante de éxito de la endoscopia y, por lo tanto, podría explicar resultados sesgados desde el proceso de selección. Tras realizar el análisis global de las pruebas de imagen, encontramos que la mitad de las conversiones fueron causadas por resultados erróneos, un caso de enfermedad multiglandular no detectada y un caso por infravaloración del tamaño del adenoma por ecografía.
Desafortunadamente, no podemos comparar nuestros resultados de los pacientes intervenidos con endoscopia vs. los pacientes a los que se les realizó un abordaje abierto, dado que en nuestro caso se ha considerado que son grupos diferentes de pacientes; sin embargo, nuestros nuestros resultados son similares a los reportados por las series publicadas hasta el momento15-19. Contrario a la cirugía abierta donde solamente la confianza del cirujano en sí mismo es suficiente para conseguir un resultado exitoso en más del 95% de los casos, el cirujano videoasistido dependerá de múltiples tecnologías, en especial del instrumental quirúrgico y de los estudios de localización de imágenes preoperatorias.
Dentro de las técnicas mínimamente invasivas que se aplican a la paratiroidectomía, la técnica videoasistida tiene la importante ventaja de ofrecer una visión magnificada, que permite una disección precisa y cuidadosa minimizando el riesgo. En nuestra experiencia, la endoscopia cervical y la cirugía abierta podrían ser técnicas complementarias en un ambiente propicio.
Es muy pronto para evaluar cuál será la tasa de recurrencia con estas nuevas técnicas y tendría que ser comparada con una muy baja tasa de recurrencia del hiperparatiroidismo primario, tras el abordaje abierto para las lesiones solitarias.
ConclusiónAunque el abordaje endoscópico del hiperparatiroidismo primario esporádico es factible, reproducible y ofrece resultados comparables con el abordaje clásico abierto, la dificultad técnica para realizar este abordaje, que requiere un intenso entrenamiento, junto con la escasez de casos claramente seleccionables (fruto de la dispersión de los casos en los diferentes hospitales del sistema sanitario nacional), hacen poco recomendable su realización fuera de hospitales con alto volumen de pacientes y unidades diferenciadas de Cirugía Endocrina, en cuyo caso formaría parte del abanico de abordajes quirúrgicos que se le pudiera ofrecer a cada paciente en particular.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.