El cáncer de uraco es una de las neoplasias más raras y agresivas que afectan a la vejiga. Descrito por primera vez en 1863 por Hue y Jacquin, supone menos del 1% de las neoplasias vesicales y el 0,01% de las neoplasias del adulto, con una incidencia anual estimada de un caso por cada 5 millones de individuos1. El uraco es una estructura tubular localizada en la línea media que conecta el ombligo con la cúpula vesical2. Se trata de un vestigio embriológico de la cloaca y la alantoides que suele involucionar a partir del tercer trimestre de la gestación a una estructura fibrosa sin funcionalidad, conocida como ligamento medio. Sin embargo, múltiples estudios en autopsias describen la presencia de remanentes uracales en un 32% de la población adulta3,4. Su composición histológica (epitelio transicional-interna, tejido conectivo-intermedia y capa muscular-externa), los cambios metaplásicos del urotelio y la persistencia de tejido endodérmico intestinal permiten explicar cómo puede presentarse un adenocarcinoma en un órgano sin tejido glandular2. El 90% de las neoplasias de uraco son adenocarcinomas. Tiene predominio masculino (5:1) y suele presentarse entre la 5.a-6.a década de vida3. En la literatura española existen menos de 40 casos publicados históricamente, por lo que describimos la secuencia diagnóstico-terapéutica seguida en una paciente con un adenocarcinoma primario de uraco al tiempo que revisamos la literatura científica existente al respecto.
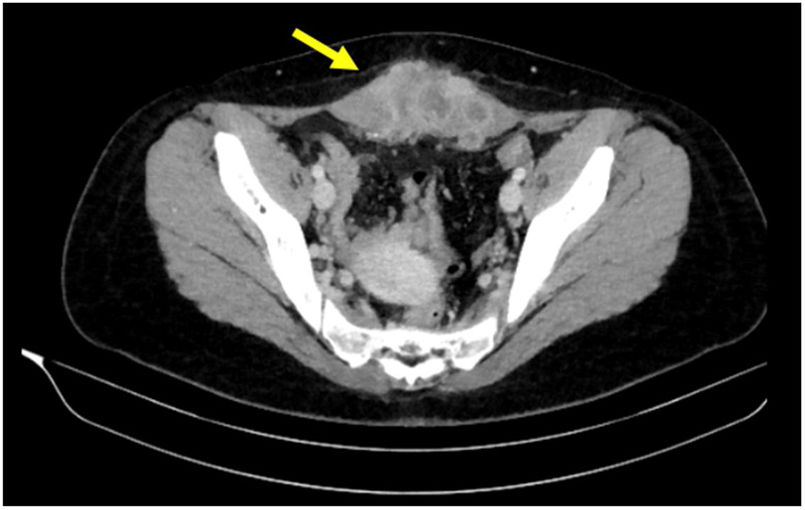
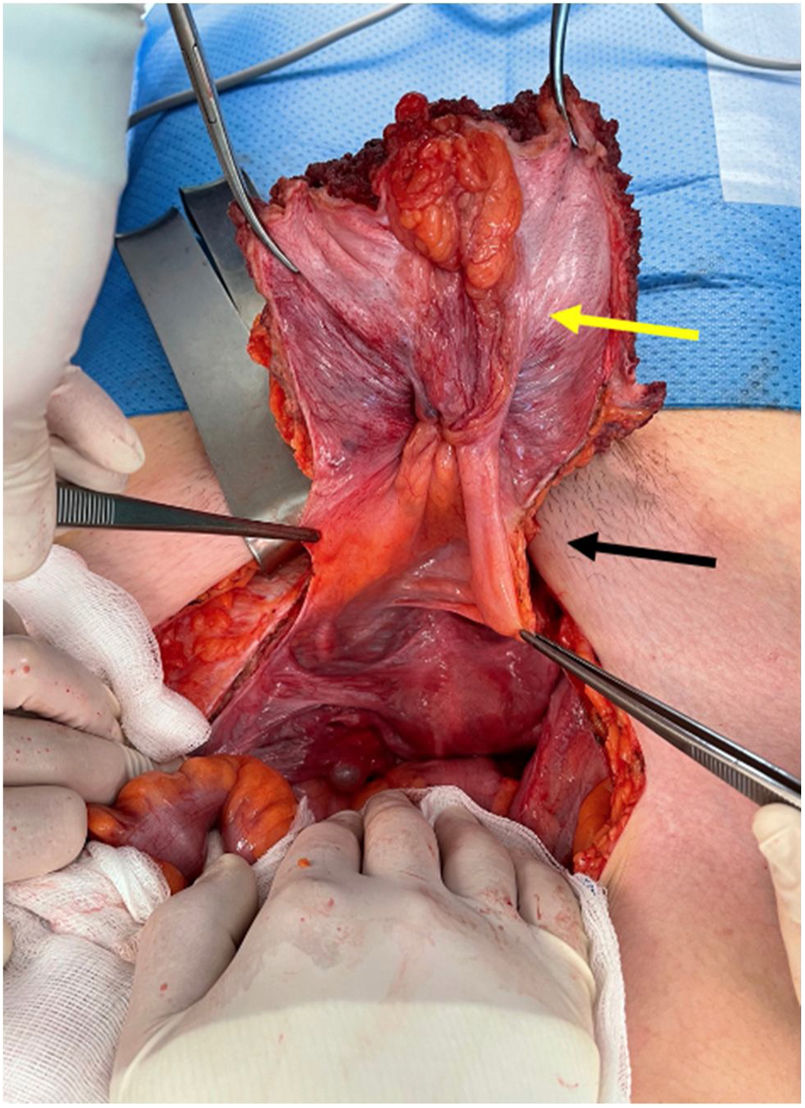
Se trata de una mujer de 19 años, con antecedente de anexectomía derecha a los 15 por cistoadenoma mucinoso de 35cm de diámetro. Consulta por dolor y tumoración hipogástrica pétrea y fija bajo cicatriz de Pfannenstiel de 2 meses de evolución. En TC abdominopélvica se identifica una lesión sólida infraumbilical (8×8×4cm) que ocupa ambos músculos rectos con signos de infiltración local, indicativa de tumor desmoide; asimismo, remanente uracal que conecta ombligo con vejiga (fig. 1). La PET-TC descarta afectación a distancia. Se realiza biopsia ecoguiada con diagnóstico de adenocarcinoma mucosecretor con células en anillo de sello indicativo de adenocarcinoma de uraco. Se decide con el equipo multidisciplinar la resección quirúrgica. Se interviene quirúrgicamente realizándose resección en bloque de la pared abdominal (músculos rectos anteriores, ombligo, ligamento medio, partes blandas y peritoneo parietal) con margen superior a 1,5cm sin exéresis de cúpula vesical por ausencia de infiltración macroscópica de la misma, y reparación de la pared abdominal con malla bicapa macroporosa parcialmente absorbible (fig. 2). El estudio anatomopatológico confirmó el diagnóstico de adenocarcinoma de uraco de patrón tubular con zonas indiferenciadas y amplias zonas necróticas (8,5cm de diámetro); márgenes libres y 4/5 ganglios infiltrados. Perfil inmunohistoquímico: CK20−, β-catenina nuclear−, β-catenina citoplasmática+, CK34βE12+, GATA3−, CDX2+ (débil y muy focal). Todo ello compatible con estadio iiiB de Sheldon. Se decide iniciar tratamiento quimioterápico adyuvante con esquema FOLFOX. En la PET-TC de control a los 2 meses se identifican lesiones metastásicas óseas en L5, isquion y pubis derechos. Actualmente la paciente continúa con el tratamiento adyuvante, con estabilidad radiológica de las lesiones a distancia.
Imagen axial de TC abdominopélvica con contraste intravenoso donde se identifica lesión sólida infraumbilical (8×8×4cm) que ocupa ambos músculos rectos con signos de infiltración local, indicativa de tumor desmoide (flecha amarilla); asimismo, remanente uracal que conecta ombligo con vejiga.
La forma de presentación más frecuente es la hematuria, seguida de masa suprapúbica palpable y mucosuria. Otros síntomas menos frecuentes incluyen la secreción uretral sanguinolenta, infecciones recurrentes del tracto urinario y síntomas urinarios obstructivos5. No obstante, suele permanecer asintomático durante largos periodos de tiempo, lo que les permite invadir localmente otras estructuras vecinas y metastatizar a distancia previamente a su diagnóstico2.
Los estudios de imagen revelan a menudo imágenes sospechosas, siendo la ecografía y la TC las más empleadas. La resonancia magnética puede delimitar la infiltración tumoral locorregional. La biopsia permitirá confirmar el diagnóstico, bien percutánea en masas palpables parietales, bien a través de la cistoscopia6.
Los criterios más aceptados para el diagnóstico anatomopatológico del adenocarcinoma de uraco y que permiten diferenciarlo del resto de los adenocarcinomas primarios de vejiga son los propuestos por Sheldon et al.7:
- •
Tumor localizado en la cúpula/pared anterior.
- •
Epicentro del carcinoma en la pared de la vejiga.
- •
Ausencia de cistitis quística generalizada o cistitis glandular más allá de la cúpula/pared anterior.
- •
Ausencia de neoplasia urotelial en la vejiga.
- •
Ausencia de un tumor primario conocido en otra parte.
El diagnóstico diferencial debe incluir: quistes de uraco, tumores desmoides, adenocarcinomas primarios de vejiga, adenocarcinomas de colon que invaden por contiguídad o tumores del tracto genital femenino1. Para ello, los marcadores inmunohistoquímicos pueden ayudar a caracterizar la lesión, siendo β-catenina, CK7 y CK20 característicos8.
En ausencia de enfermedad metastásica el tratamiento de referencia es quirúrgico: resección en bloque de ombligo+ligamento medio+partes blandas±cistectomía radical/parcial si hay afectación vesical demostrada previamente. La linfadenectomía o el uso de terapias adyuvantes (quimioterapia o radioterapia) no se recomiendan sistemáticamente, describiéndose resultados favorables en algunos casos, por lo que deben individualizarse las decisiones9,10.
En casos de enfermedad localizada al uraco el pronóstico es favorable; sin embargo, la supervivencia en enfermedad a distancia no suele superar los 12 meses desde el diagnóstico. Se describen tasas de recurrencia del 15%, especialmente durante los siguientes 6 meses tras la cirugía2.
Con todo ello, el carcinoma de uraco es un tumor agresivo e infrecuente con un comportamiento silente en fases precoces y diagnóstico tardío, lo que se refleja en pronósticos infaustos. El tratamiento recomendado consiste en la resección quirúrgica, mientras que persiste el debate sobre el beneficio de la radioterapia y la quimioterapia.
FinanciaciónLos autores declaran no tener ninguna fuente de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.