El cierre definitivo de la pared abdominal cuando no ha sido posible el cierre primario o tras laparostomías descompresivas puede plantear problemas quirúrgicos de difícil solución. El defecto de grosor total que se genera en la pared abdominal ocasionado por la retracción músculo-aponeurótica y cutánea, cuyas dimensiones no permiten su cierre primario tras escasos días de mantenimiento del abdomen abierto, obliga a la búsqueda de diferentes estrategias reconstructivas1–3.
Presentamos el caso de 3 pacientes con grandes defectos completos de pared abdominal secundarios a laparostomías descompresivas por síndrome compartimental abdominal (SCA), cuyo cierre definitivo se efectuó mediante una plastia de epiplón mayor con la finalidad de aislar las vísceras abdominales, reforzada con malla de polipropileno (PP) anclada sobre la musculatura oblicua retraída en posición supraaponeurótica, seguido o no de injerto de piel parcial.
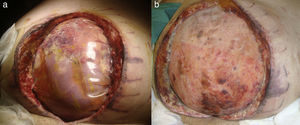
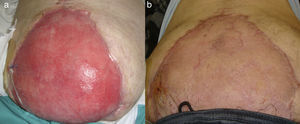
Paciente 1Varón de 79 años con antecedentes de obesidad y colangitis, fue intervenido de colelitiasis realizándose una colecistectomía laparoscópica, y a las 48h presentó una peritonitis difusa secundaria a fuga biliar. Fue reintervenido mediante laparotomía efectuándose sutura del cístico y lavado peritoneal. En el postoperatorio en la unidad de cuidados intensivos (UCI) desarrolló un SCA refractario al tratamiento médico, por lo que se indicó una laparostomía descompresiva, tras la cual presentó una mejoría clínica progresiva. Al sexto día se realizó la reconstrucción de la pared constatándose un defecto completo de 20cm transversal (t) y 15cm longitudinal (l). Se suturó una plastia de epiplón al borde músculo-aponeurótico y se reforzó con malla de polipropileno anclada sobre la aponeurosis retraída. En el postoperatorio requirió tratamiento de vacío durante 5 semanas, obteniéndose la integración progresiva de la malla y la granulación de la herida. Se planteó al paciente la reconstrucción definitiva del defecto con injerto de piel parcial, pero prefirió la epitelización por segunda intención, que se completó en 6 meses. Tras 5 años de seguimiento no ha presentado ninguna complicación.
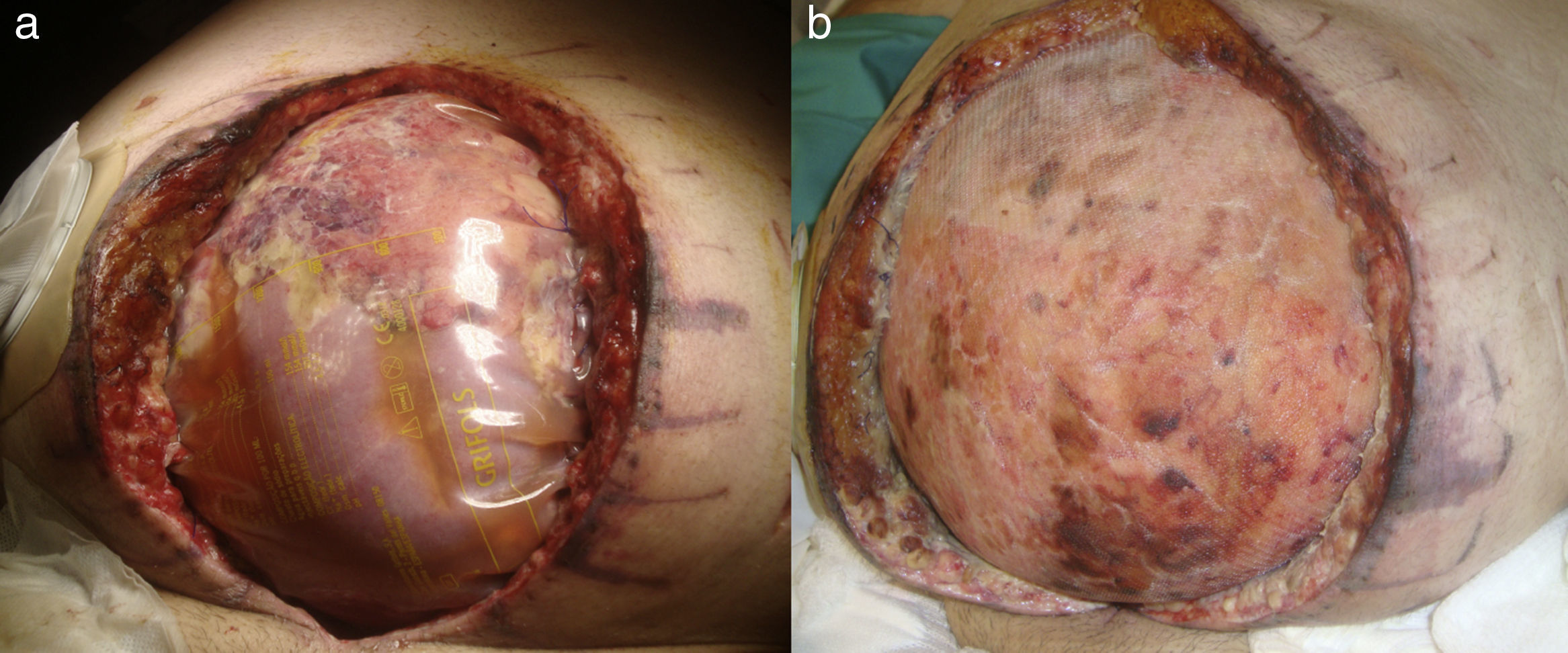
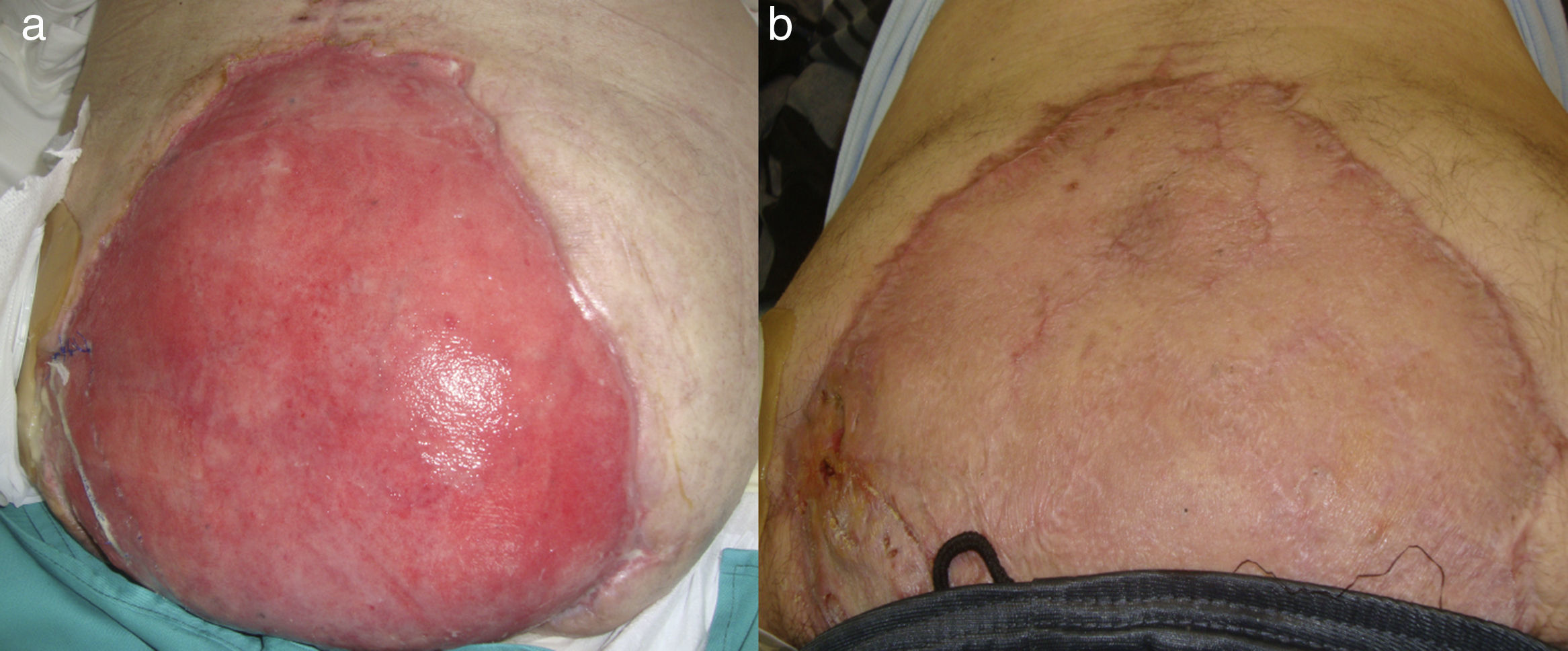
Paciente 2Varón de 67 años con antecedentes de obesidad mórbida, enfermedad pulmonar obstructiva crónica (EPOC) y síndrome de apnea obstructiva del sueño (SAOS). En el postoperatorio de una cistoprostatectomía radical presentó íleo paralítico prolongado con distensión abdominal y evisceración que se trató mediante cierre primario, tras lo cual desarrolló un SCA, requiriendo una laparostomía descompresiva (fig. 1A). Tras la recuperación hemodinámica y ventilatoria cerró el defecto de la pared abdominal de 32 (t) × 22cm (l), mediante epiploplastia y refuerzo de malla de polipropileno supraaponeurótica (fig. 1B). En el postoperatorio se inició tratamiento de vacío lográndose la integración de la malla y la granulación de la herida (fig. 2A), tras 6 semanas de tratamiento. Posteriormente, el injerto de piel parcial sobre el defecto cutáneo logró la epitelización en 40 días (fig. 2B). Tras 10 meses de seguimiento no ha presentado ninguna complicación.
Varón de 68 años con antecedentes de obesidad, insuficiencia cardíaca y bronquitis crónica, que ingresa por obstrucción intestinal secundaria a impactación de bezoar que necesitó resección intestinal segmentaria con anastomosis primaria. En el postoperatorio presentó insuficiencia respiratoria que precisó soporte ventilatorio y tratamiento corticoideo, siendo reintervenido por dehiscencia anastomótica con peritonitis difusa y evisceración constatándose síndrome de hipertensión intraabdominal que obligó a dejar el abdomen abierto. Tras 6 días fue intervenido para el cierre abdominal, comprobando un defecto completo de pared abdominal de 22 (t) × 15cm (l) que se reconstruyó mediante una plastia de epiplón, reforzado con malla de polipropileno como en los 2 casos anteriores. La evolución ulterior fue satisfactoria requiriendo tratamiento de vacío durante 3 semanas. En la actualidad está pendiente de injerto de piel parcial sobre tejido de granulación.
La utilización de biomateriales, en nuestro medio, para la reparación de los defectos de la pared abdominal tuvo lugar a finales de los años 80. La experiencia clínica evidenció una buena tolerancia a la infección de las mallas de polipropileno4, pero también la formación de fístulas intestinales cuya incidencia disminuía significativamente cuando el epiplón mayor se interponía entre la malla y el intestino5.
El epiplón mayor posee unas propiedades inmunológicas y angiogénicas bien conocidas6,7, y se ha demostrado útil en la reparación de grandes defectos abdominales8. Sin embargo, existe escasa bibliografía acerca de su capacidad de granulación a través de una malla de PP expuesta al exterior. Se han descrito técnicas denominadas en sandwich (de dentro a fuera: malla de material reabsorbible, malla de polipropileno y epiplón), con buenos resultados9. La propiedad aislante del epiplón previene de la creación de fístulas, y ha mostrado resultados satisfactorios en el cierre de paredes abdominales gracias a su capacidad de integrar el PP, incluso en ambientes infectados10.
Debido a las dimensiones de los defectos de pared, hubo que dejar expuesta al exterior la malla de PP, sin que supusiera un inconveniente para su completa integración y granulación, hecho que posiblemente se vio favorecido por el uso de tratamientos de vacío.
Esta corta experiencia, a pesar de que solo uno de los casos tiene un tiempo de seguimiento largo (5 años), nos permite concluir que el tratamiento de grandes defectos completos de pared abdominal mediante esta técnica es un procedimiento a tener en cuenta ante situaciones parecidas a las presentadas.
FinanciaciónLos autores no recibieron apoyos en forma de becas para la realización de este manuscrito, ni ha sido presentado total ni parcialmente en congresos u otras publicaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.