Objetivo. Valorar la influencia que puede tener la cirugía abdominal y laparoscópica previa en las reintervenciones por vía laparoscópica, analizando los resultados y las causas de dichas reintervenciones.
Pacientes y métodos. Estudio retrospectivo de 4.957 pacientes intervenidos por vía laparoscópica entre octubre de 1991 y octubre de 1999, correspondiendo el mayor número de intervenciones a la cirugía biliar (2.028). En 769 pacientes (15,5%) existía el antecedente de cirugía abdominal previa, en 43 de los cuales (0,9%) ésta se había efectuado por laparoscopia.
Resultados. El número total de conversiones en todos los pacientes intervenidos fue de 74 (1,49%). La causa más frecuente de conversión fueron las dificultades técnicas (63,5%), cifra más elevada que cuando la causa de conversión fue el antecedente de cirugía convencional (27%). La morbilidad fue superior en los pacientes que presentaban cirugía abdominal previa (3,2%), frente al 1,3% en los pacientes que no habían sido intervenidos previamente. La causa de reintervención de la cirugía laparoscópica más frecuente fue el fallo de la cirugía por enfermedad por reflujo gastroesofágico (16,2%). El tiempo quirúrgico, las complicaciones intraoperatorias y el tiempo de estancia hospitalaria no presenta ninguna diferencia significativa en pacientes con o sin intervención previa, tanto en el grupo de laparotomía como de laparoscopia.
Conclusiones. El análisis de los resultados demuestra que las reintervenciones por vía laparoscópica son factibles, independientemente de si existe o no cirugía previa. El número de reintervenciones como consecuencia de la cirugía laparoscópica previa puede reducirse respetando los principios quirúrgicos, admitidos en todo tipo de cirugía.
Objective. To assess the possible impact of previous intraabdominal surgery, in some cases laparoscopic, on reoperation using laparoscopic techniques, analyzing the results and the reasons for the second operation.
Patients and methods. A retrospective study was carried out of 4,957 patients who underwent laparoscopic surgery between October 1991 and October 1999, most of whom had undergone biliary surgery (n = 2,028). Seven hundred sixty-nine patients (15.5%) had a history of previous abdominal surgery, 43 of whom (0.9%) had been treated laparoscopically.
Results. The overall rate of conversion was 1.49% (n = 74). The most common reason for conversion was technical difficulty (63.5%), an incidence that was greater than that associated with a history of conventional surgery (27%). The morbidity rate was higher in patients who presented previous abdominal surgery (3.2%) when compared with that of patients who had no surgical history (1.3%). The most common cause of reintervention in patients who had undergone laparoscopic surgery was the development of gastroesophageal reflux disease (16.2%). There were no significant differences between patients with previous operations, whether by laparotomy or laparoscopy, and those who had not had previous surgery in terms of operative time, intraoperative complications or length of hospital stay.
Conclusions. The results show that laparoscopic reoperation is feasible, regardless of whether the previous surgery was done using a laparoscopic or a conventional technique. The number of reoperations as a consequence of previous laparoscopic surgery can be reduced by respecting the guidelines common to all types of surgery.
Introducción
El desarrollo de la cirugía laparoscópica (CL) basado, por una parte, en una mayor experiencia por parte de los cirujanos y, por otra, en los avances de la tecnología, ha hecho que asistamos a una mayor indicación de esta nueva vía de abordaje para cualquier tipo de enfermedad abdominal. Así, mientras que a principios de los años noventa, los pacientes en los que existía una intervención abdominal previa (laparotomía) no eran considerados buenos candidatos para la CL1-3, hoy día se considera una contraindicación relativa, y en algunos casos de pacientes ya operados, la CL se considera como la primera opción técnica, tanto desde el punto de vista diagnóstico como terapéutico, como son la oclusión intestinal por bridas4 o las eventraciones poslaparotomía5.
Por otra parte, como consecuencia de la mayor indicación y utilización de la vía laparoscópica asistimos a un nuevo tipo de "enfermedad quirúrgica", producida por las complicaciones derivadas de esta nueva vía de abordaje y que supone un número de reintervenciones que varía según las diferentes series. Este tipo de "enfermedad quirúrgica" tiene una estrecha relación con la experiencia del cirujano y la curva de aprendizaje.
En el capítulo de reintervenciones es preciso analizar dos aspectos diferentes. En primer lugar, la aplicación de la CL en pacientes que han sido sometidos a cirugía previa, por la dificultad que implica en la creación del neumoperitoneo y el acceso a la cavidad abdominal. En segundo lugar, pacientes cuya primera intervención fue laparoscópica, en los que es importante conocer las causas de las complicaciones que precisan una segunda intervención y las posibilidades de la vía laparoscópica para resolver dichas complicaciones.
El objetivo de este trabajo es doble: a) valorar los resultados en cuanto a complicaciones intra y postoperatorias, tiempo quirúrgico, tasa de conversiones y seguimiento de los pacientes en función de la existencia de cirugía abdominal previas, y b) analizar cuáles son los errores técnicos que originan las complicaciones que requieren ser reintervenidos después del abordaje laparoscópico y la posibilidad de tratamiento por dicha vía laparoscópica.
Hemos realizado una revisión retrospectiva de los pacientes intervenidos por cirugía laparoscópica en la Unidad de Cirugía Laparoscópica del Hospital Virgen de la Paloma (Madrid).
Pacientes y métodos
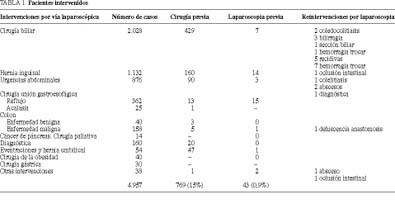
Entre octubre de 1991 y octubre de 1999 han sido intervenidos 4.957 pacientes por vía laparoscópica (tabla 1). El mayor número de intervenciones corresponde a cirugía biliar (2.028), seguido de cirugía reparadora de la hernia inguinal. Existía el antecedente de una intervención abdominal previa en 769 pacientes (15,5%), clasificando el tipo de cirugía como mayor o menor según la causa de la primera intervención y las características de la herida laparotómica. El número de reintervenciones como consecuencia o de forma posterior a una intervención laparoscópica fue de 43 (0,9%). En este apartado, la mayor proporción correspondió a intervenciones realizadas como consecuencia de una complicación o error técnico después de cirugía laparoscópica de la enfermedad por reflujo gastroesofágico (15 pacientes).
Técnica quirúrgica
La preparación de los pacientes para la intervención siguió el protocolo quirúrgico habitual según el tipo de intervención a realizar (profilaxis tromboembólica, administración de antibiótico, etc.). La creación del neumoperitoneo se realizó en el 90% de los casos mediante punción con aguja de Veress, generalmente en el hipocondrio izquierdo, inmediatamente por debajo del reborde costal. La colocación del primer trocar se valoró según las características de la herida laparotómica de la intervención previa, siempre lo más alejado posible de la cicatriz. En el 10% restante utilizamos la técnica abierta, con trocar de Hasson, o bien utilizando un trocar normal pero con control directo de su introducción en la cavidad abdominal. El segundo trocar se posiciona bajo visión directa en función de la intervención a realizar y se utiliza para seccionar las adherencias hasta obtener un campo quirúrgico adecuado para la intervención que se va a efectuar. No realizamos de forma sistemática la lisis de todas las adherencias, y utilizamos una óptica de 0º, si bien en algunos casos la disección y sección de adherencias se realiza con una mejor visión utilizando una óptica de 30º.
Con respecto a los detalles técnicos, la sistemática quirúrgica es similar a la habitual. Existen dos situaciones en las que los tiempos quirúrgicos son diferentes, como consecuencia de los cambios anatómicos secundarios a la primera intervención, y que son las reintervenciones por oclusión intestinal y las que se realizan por complicaciones de la cirugía del reflujo gastroesofágico.
En el primer caso, si la cantidad de CO2 necesario para la creación del neumoperitoneo y la obtención de presión intraabdominal de 14 mmHg es menor de un litro, se considera que la intervención no será factible por vía laparoscópica por falta de espacio. En caso de que podamos continuar, la localización del asa ocluida se inicia a partir del asa intestinal no colapsada, hasta llegar a las asas distendidas, lo cual facilita la visión de las bridas o adherencias responsables de la oclusión. Así, intentamos evitar lesiones de intestino, que generalmente presenta una pared friable y fácil de perforar.
En los pacientes en que la causa de la reintervención es un fallo de la cirugía del reflujo gastroesofágico, la aproximación a la unión gastroesofágica se realiza por la parte anterior del estómago a lo largo de la curvatura mayor y menor, lo que supone trabajar en un espacio reducido entre el hígado y la pared anterior gástrica. Es necesario, si no se ha realizado, la sección de los vasos cortos para poder acceder a la cara posterior del estómago y localizar la valva gástrica en su cara posterior. En todos los casos es indispensable la realización de una endoscopia intraoperatoria para identificar adecuadamente la unión gastroesofágica, y planificar la técnica con la que vamos a continuar la intervención. El diafragma se secciona unos centímetros por su parte superior y anterior al esófago, para facilitar el acceso al mediastino y poder completar la disección del esófago distal y liberarlo de adherencias. A continuación se identifica la causa del fallo y la reconstrucción de la funduplicatura total o parcial, según la enfermedad del paciente.
Resultados
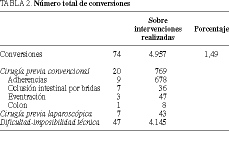
El número total de conversiones de los pacientes en que se realizó CL fue de 74 sobre 4.957 intervenciones, que representan el 1,49% (tabla 2).
El número de conversiones en los pacientes que tenían realizada una cirugía previa fue de 20; no obstante, si analizamos la causa por la que fue necesaria la conversión vemos que el factor más importante corresponde a los pacientes cuya indicación fue oclusión intestinal (7 de 36), todas ellas por dificultad en la manipulación de las asas intestinales distendidas y la imposibilidad de seccionar las adherencias. El resto de los pacientes que precisaron conversión por tener realizada una cirugía previa, 9 de 678 por adherencias y tres sobre 47 al tratar una eventración, representan una incidencia poco significativa.
El número de conversiones en pacientes intervenidos previamente por cirugía laparoscópica fue de 7 sobre 43. De éstos, cinco fueron como consecuencia de fallo o complicación de la cirugía del reflujo gastroesofágico, tres por deslizamiento de la funduplicatura a tórax y dos por recidiva herniaria. En este apartado sí influye de una forma importante la cirugía previa.
No obstante, el número más significativo de conversiones fue la dificultad o imposibilidad técnica (47 sobre 4.145 pacientes), con lo que se demuestra que la cirugía previa no tiene ninguna influencia en cuanto a causas de conversión.
La causa de reintervención (tabla 1) más frecuente en el grupo de CL previa fue el hemoperitoneo (8 pacientes) por hemorragia en las puertas de entrada, que pasó inadvertida al extraer los trocares, todas ellas producidas en los primeros casos de nuestra casuística.
En cuanto al tiempo quirúrgico, las complicaciones intraoperatorias y el tiempo de estancia hospitalaria, no encontramos ninguna diferencia significativa en pacientes con y sin intervención previa, tanto en el grupo de laparotomía como de laparoscopia, excepto una mayor incidencia de infección en las heridas de los trocares en el grupo de cirugía previa respecto al grupo sin ella (3,2% frente al 1,3%).
Discusión
La CL ha evolucionado de una forma importante desde que se realizó la primera intervención quirúrgica por esta vía de abordaje. La experiencia adquirida ha hecho que lo que en un principio se consideraba contraindicado para su realización (cirugía abdominal previa), actualmente no sea obstáculo para llevarla a cabo.
No obstante, para valorar de una forma adecuada las diferentes posibilidades de la CL en el capítulo de reintervenciones es preciso analizar por separado las implicaciones que conlleva la cirugía previa por vía convencional y por vía laparoscópica.
Los resultados de la revisión efectuada de nuestra casuística ponen de manifiesto que la tasa de conversión como consecuencia de una cirugía previa no es significativa, lo que concuerda con las cifras de otros autores6, por lo que se puede confirmar que no influye en los resultados, a excepción de una mayor incidencia en la infección de las heridas quirúrgicas producidas por los trocares7. Por el contrario, determinados pacientes con enfermedad derivada de la primera intervención se pueden ver beneficiados con el abordaje laparoscópico para su tratamiento, como ocurre en la oclusión intestinal y las eventraciones postoperatorias.
La problemática que presentan las reintervenciones por vía laparoscópica es diferente en función de que la primera intervención se haya realizado por vía convencional o vía laparoscópica. La primera cuestión, muy controvertida, es la creación del neumoperitoneo mediante punción con aguja de Veress, o previa incisión de la pared abdominal y colocación bajo visión directa de un trocar diseñado especialmente para esta técnica (trocar de Hasson). La controversia se justifica por el riesgo de producir lesiones de vísceras o lesiones vasculares al realizar las maniobras de punción abdominal y colocación del primer trocar en un abdomen en el que pueden existir adherencias como consecuencia de la primera intervención. Kolmorgen8 confirma que el riesgo de complicaciones, del 2,5 frente al 1%, es más elevado que cuando no existe cirugía previa.
En nuestra experiencia, la técnica más utilizada para la creación de neumoperitoneo ha sido la punción mediante aguja de Veress. Evitamos las áreas extremas de la parte alta y baja de la línea media porque la punción ciega en esta localización puede originar problemas al lesionar el ligamento falciforme y la grasa prevesical. Otro detalle anatómico a tener en cuenta es la localización de los vasos epigástricos, que se encuentran, por lo general, a unos centímetros de la línea media, en las vainas de los músculos rectos, por lo que hay que evitar la punción en esa zona para que no se produzca una hemorragia grave si se lesionan. El punto de punción preferencia se sitúa en el borde subcostal del cuadrante superior izquierdo, pues en dicha zona no suelen existir adherencias, y al dirigir la aguja en sentido ligeramente cefálico, el único órgano importante que podemos encontrar es el estómago. Sus características (móvil y de pared gruesa) reducen el riesgo de lesionarlo. Además, en caso de lesión, que se identifica con facilidad por una dilatación gástrica rápida, puede solucionarse sin ningún tipo de maniobra quirúrgica.
Diferentes autores recomiendan la utilización sistemática del trocar de Hasson; sin embargo, esta técnica tiene tantas ventajas como desventajas y no es una garantía absoluta contra la lesión visceral accidental9. Además, la punta de la cánula y de manera subsecuente la óptica puede entrar en una red de adherencias que dificulta la entrada de aire en la cavidad abdominal y una adecuada visualización. Por otra parte, si la primera intervención se ha realizado por laparoscopia, la entrada en la cavidad abdominal no suele representar ningún problema porque se ha demostrado en estudios experimentales10 y en clínica11 que la CL produce menos adherencias que una laparotomía.
Para la inserción de los trocares se recomienda la utilización de áreas alejadas de la cicatriz de laparotomía, en función de las características físicas de cada paciente y del tipo de intervención quirúrgica a realizar. Algunos autores han recomendado la utilización de técnicas ultrasonográficas para identificar las adherencias antes de la operación, y Borzellino12 comunica un índice de seguridad del 85%, una especificidad del 31% y una sensibilidad del 100%, pero no ha existido mayor interés en la detección ecográfica de adherencias fuera de los centros interesados específicamente en su aplicación.
Otra cuestión diferente corresponde a las reintervenciones tras el abordaje laparoscópico inicial, y que generalmente son debidas a fallos o defectos en la técnica realizada. Éstas pueden ocurrir en el postoperatorio inmediato o durante el seguimiento tardío.
Una complicación derivada exclusivamente de la vía de abordaje (laparoscopia) es la hemorragia de los orificios de los trocares, que según sus características puede obligar a la reintervención precoz por aparición de un hemoperitoneo importante (8 casos). En este apartado también encontramos un escaso número de reintervenciones por bilirragia del lecho vesicular, que pasa desapercibida durante la intervención (3 pacientes). Este tipo de complicaciones se pueden evitar llevando a cabo un cierre meticuloso de todos los orificios de entrada de los trocares y la revisión de toda la vía biliar y lecho hepático antes de dar por finalizada la intervención.
Otro buen ejemplo lo constituye el análisis de los resultados de la CL del reflujo gastroesofágico (RGE). El abordaje laparoscópico del RGE, aunque se acompaña de una menor morbilidad (5%) y mortalidad (0,1%) comparada con la cirugía convencional (1-13 y 0-1,4%, respectivamente)13, origina un mayor número de reintervenciones precoces, y que en una revisión de 2.419 operaciones llevadas a cabo por vía laparoscópica significó una incidencia del 1,6%14. Las causas de las re intervenciones precoces tras la CL del RGE fueron el desplazamiento de la funduplicatura al tórax en un 41% de los casos y la perforación del esófago o estómago en el 29%14. El análisis de estos resultados demuestra que la calidad técnica de la operación es el principal factor determinante, en el que influye de una forma importante la experiencia del cirujano y diferentes detalles técnicos (utilización de clips para proteger la sutura, cierre de los pilares diafragmáticos, disección dificultosa del esófago posterior, perforaciones inadvertidas por instrumental o por lesiones térmicas, etc.). En resumen, no se respetaron los principios quirúrgicos básicos para la cirugía del reflujo gastroesofágico. En nuestra serie, sólo encontramos un caso de reintervención precoz tras la CL del RGE como consecuencia de una hernia paraesofágica, que produjo una perforación gástrica en el hemitórax izquierdo con empiema pleural y precisó una toracotomía para la sutura de la perforación y drenaje pleural.
Otras complicaciones pueden obligar a una reintervención precoz. Holeczy y Malina15 comunican una incidencia de reintervenciones de 1,03% (19 pacientes) en 1.836 operaciones efectuadas por vía laparoscópica. Las causas de dichas reintervenciones fueron lesiones de la vía biliar, lesiones duodenales, peritonitis y recidivas herniarias. En el grupo de pacientes de nuestra serie intervenidos con carácter de urgencia por vía laparoscópica (n = 846), sólo encontramos dos abscesos, uno en el parietocólico derecho y otro en el fondo de saco de Douglas tras una apendicectomía, que se resolvieron por la misma vía.
La mayoría de las comunicaciones que analizan las reintervenciones tardías por vía laparoscópica se centran en las que se producen como consecuencia de la cirugía por reflujo. De Paula, en 1995, presenta una serie de 19 pacientes16, de los cuales 16 habían sido intervenidos previamente por cirugía convencional y tres por vía laparoscópica, obteniendo buenos resultados en el 84%. Dallemagne presenta su experiencia en 23 pacientes, todos ellos intervenidos por primera vez por cirugía laparoscópica, y Pellegrini17 efectuó una reintervención en 47 pacientes, debido en el 59% al deslizamiento total de la unión gastroesofágica a través del hiato, en el 16% por hernia para esofágica y en el 6% por defectos de construcción de la funduplicatura.
En nuestra serie (14 pacientes), la causa más frecuente de reintervención fue el deslizamiento de la funduplicatura al tórax, que se observó en 3 pacientes (21%), cifra más baja que la comunicada en la bibliografía que alcanza hasta el 41%18. La disrupción de la valva y recidiva herniaria se observó en 2 casos que, junto con el cierre excesivo de los pilares diafragmáticos, se produjeron en los primeros 25 pacientes, lo que pone de manifiesto que la imperfección de la técnica está relacionada directamente con la experiencia del cirujano.
El análisis de los resultados de nuestra serie y la revisión de los trabajos publicados demuestran que las reintervenciones por vía laparoscópica son factibles, tanto si la primera intervención fue realizada por vía convencional o laparoscópica. En el apartado de las que se practican como consecuencia de complicaciones o por errores de técnica del abordaje por vía laparoscópica, si bien es preciso valorar estudios de series con más casos y con más tiempo de seguimiento, lo más importante es que es posible disminuir la incidencia de dichas reintervenciones, respetando los principios quirúrgicos, que son generales para todo tipo de cirugía independientemente de la vía de abordaje.
Como conclusión, exponemos las 10 reglas propuestas por Levinson para prevenir las complicaciones que pueden presentarse en las intervenciones por cirugía laparoscópica:
1. Conocimiento por parte del cirujano de sus propios límites.
2. Estricto criterio en la selección de los pacientes para ser intervenidos por cirugía laparoscópica.
3. Trabajar con un equipo adecuado.
4. Colocación correcta y en la zona indicada de los trocares.
5. No continuar la intervención si no existe una adecuada visión del campo quirúrgico.
6. No trabajar en un área con importante cantidad de sangre.
7. No convertir una intervención simple en una complicación.
8. Tener en cuenta todas las estructuras anatómicas.
9. No tener reparos en consultar con cirujanos más experimentados.
10. Valorar críticamente los síntomas en el postoperatorio inmediato.