Introduction. Laparoscopic cholecystectomy is the treatment of choice for symptomatic cholelithiasis. However, there is a certain percentage of cases in which conversion to conventional surgery is necessary. The knowledge of the factors that may be predictive of conversion would make it possible to identify the patients at greater risk for this circumstance with increased precision.
Patients and method. A statistical analysis was carried out in a prospective series of 502 patients undergoing elective laparoscopic cholecystectomy to determine the factors that may be predictive of conversion. Those parameters that can be assessed preoperatively were evaluated as possible predictive factors: age, sex, medical risk factors, previous surgery, clinical diagnosis, bladder wall thickness according to ultrasound, previous endoscopic retrograde cholangiopancreatography (ERCP) and experience of the surgeon performing the operation. Univariate analysis was done using the chi-square test and multiple logistic regression was applied for the multivariate analysis.
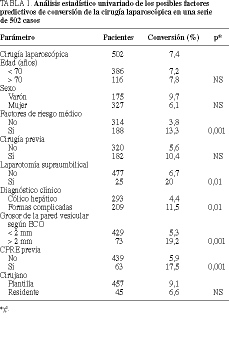
Results. The rate of conversion in the present series was 7.4% (n = 37). The univariate study identified the presence of associated diseases, the clinical diagnosis, previous supraumbilical laparotomy, wall thickness of more than 2 mm according to ultrasound and previous ERCP as risk factors for conversion of laparoscopic cholecystectomy. However, multivariate analysis revealed no predictive value for ERCP, probably because the performance of this procedure usually depended on the clinical diagnosis (suspicion of choledocholithiasis).
Patients with heart or lung disease presented no significant differences with respect to patients with no associated medical disease, and in no case was conversion necessitated by the impossibility of maintaining pneumoperitoneum owing to the underlying disease.
Conclusion. The results suggest that the clinical diagnosis is the parameter with the greatest influence on the possibility of conversion, with acute cholecystitis or a history of prior episodes of cholecystitis being more indicative of greater risk than other presenting signs. This finding is supported by the observation that the most common cause of conversion in a number of series is the difficulty in correctly identifying the structures of the biliary hilum. This model enables us to predict the possibility of conversion on the basis of patient risk factors.
Introducción
Desde su introducción en 1987, la colecistectomía laparoscópica ha sido ampliamente aceptada hasta convertirse en el tratamiento de elección de la colelitiasis sintomática. Pero todavía existe un porcentaje de casos en los que, por diferentes motivos, no es posible completarla y requieren la conversión a cirugía convencional. El conocimiento de los posibles factores predictivos de conversión permitirá identificar con mayor precisión a los pacientes que presentan un mayor riesgo, además de ayudar al cirujano a tomar la decisión de convertir más rá pidamente si encuentra dificultades técnicas durante la intervención1,2.
El objetivo de este estudio es valorar la capacidad predictiva de conversión a cirugía abierta de las diferentes características clínicas y ecográficas observadas en una serie de 502 pacientes.
Pacientes y método
Se ha realizado el análisis estadístico de los posibles factores predictivos de conversión a partir de las características demográficas, clínicas y ecográficas de una serie prospectiva de 502 pacientes, 175 varones y 327 mujeres, con edades comprendidas entre los 7 y los 96 años, a los que se les realizó una colecistectomía laparoscópica electiva entre marzo de 1992 y oc tubre de 1996. Así mismo, también se han valorado las dificultades peroperatorias descritas por los cirujanos que las reali zaron.
A todos los pacientes (n = 565) remitidos a nuestro centro
entre marzo de 1992 y octubre de 1996 para la realización de una colecistectomía se les propuso la intervención por vía laparoscópica. En todos los casos, la cirugía laparoscópica se realizó según técnica de Reddick y se intentó realizar una colangiografía peroperatoria de forma sistemática. El 91% (514) de la intervenciones fueron realizadas por 4 cirujanos de plantilla cuya iniciación en la laparoscopia no fue simultánea y, en consecuencia, no consideraremos un primer período de aprendizaje para establecer una comparación con las siguientes. Del total de 565 pacientes hemos excluido 63 casos (18 varones y 45 mujeres) diagnosticados de coledocolitiasis y tratados directamente por cirugía laparoscópica o que no fueron resueltos con la CPRE realizada previamente a la cirugía. Los parámetros evaluados como posibles factores predictivos (tabla 1) han sido aquellos que pueden ser valorados de forma preoperatoria: edad, sexo, factores de riesgo médico, existencia de cirugía previa, diagnóstico clínico, grosor de la pared vesicular visualizado por ecografía, realización de colangiografía retrógrada endoscópica (CPRE) previa y experiencia del cirujano que practicó la intervención.Definición de las variables
La variable dependiente fue la conversión a laparotomía. La edad fue estudiada como variable dicotómica estableciendo la comparación entre los pacientes menores y mayores de 70 años. Los factores de riesgo médico (FRM) fueron valorados como una variable dicotómica (presencia o no de FRM) en el estudio univariado y posteriormente de forma individual en el estudio multivariado, distinguiendo dos grupos de enfermedades (tabla 2): enfermedad cardiorrespiratoria (por las características especiales de este tipo de pacientes en cuanto a la tolerancia al neumoperitoneo con CO2) y "otras" enfermedades médicas con riesgo quirúrgico: cirrosis de clase Child B o C, enfermedad neurológica o limitación importante del movimiento, tratamiento crónico que presenta un riesgo quirúrgico elevado (corticoides, inmunodepresores, citostáticos, etc.) u obesidad con un índice de masa corporal > 30%.
El factor "cirugía previa" se dicotomizó entre la existencia o no de antecedentes de cirugía abdominal. Posteriormente se valoró específicamente la existencia o no de una laparotomía supraumbilical previa. El diagnóstico clínico se consideró también como variable dicotómica distinguiendo entre la coleli tiasis no complicada (cólicos hepáticos) y las formas de presentación complicadas (colecistitis aguda previa tratada con antibioterapia, pancreatitis aguda y coledocolitiasis/colangitis; de este último grupo sólo se incluyeron aquellos pacientes con tratamiento previo efectivo por su coledocolitiasis). Para la valoración ecográfica de la pared vesicular se estableció su límite de normalidad en un grosor inferior o igual a 2 mm.
Análisis estadístico
Se ha realizado un análisis univariado1 mediante el cálculo de la *2. El estudio multivariado se ha llevado a cabo mediante un análisis de regresión logística múltiple, donde el valor de p asociado a una variable para entrar en el modelo fue fijado en p < 0,05. Los datos se procesaron mediante paquete estadístico SPSSWE y BMDP (LR procedure).
Resultados
El índice de conversión de la serie ha sido del 7,4% (37 pacientes). La causa más frecuente de conversión fue la dificultad de disección del hilio hepático (46%), seguida de la hemorragia intraoperatoria (24%) y la presencia de coledocolitiasis (19%) (aunque el 65% de las coledocolitiasis que se trataron quirúrgicamente fueron resueltas por vía laparoscópica). De los 9 pacientes en los que se realizó la conversión a cirugía abierta debido a una hemorragia intraoperatoria, en 3 casos se trataba de pacientes con cirrosis hepática e importante circulación colateral, 3 pacientes presentaron hemorragia en sábana en el lecho vesicular que no pudo controlarse por laparoscopia; la hemorragia a partir de una arteriola obligó a la conversión en 2 pacientes, y un paciente fue convertido por hemorragia del epiplón mayor por punción del mismo durante la colocación de uno de los trocares. Fue posible la realización de una colangiografía intraoperatoria en el 75% de los casos (376 pacientes).
Estudio univariado (tabla 1)
En el estudio univariado, los factores demográficos valorados (sexo y edad) no demostraron diferencias estadísticamente significativas, así como tampoco la experiencia del cirujano que realizó la intervención (de plantilla o residente). La edad media del grupo de pacientes en los que la intervención se completó por laparoscopia fue de 58 ± 16 años y de 62 ± 16 años en el grupo donde fue necesaria la conversión a cirugía abierta. Valorada la edad como variable dicotómica, estableciendo el límite en los 70 años no se observaron diferencias significativas. Se observó un índice de conversión incrementado de forma estadísticamente significativa en los pacientes con factores de riesgo médico asociado (p < 0,001), con visualización por ecografía de una pared vesicular > 2 mm (p < 0,001), con antecedentes de una laparotomía supraumbilical previa (p < 0,01), con una forma de presentación clínica complica da (p < 0,001), o a los que se les hubiera realizado una CPRE previa (p < 0,001).
Análisis multivariado (tabla 3)
Factores de riesgo médico. Los pacientes con algún factor de riesgo médico presentaban una mayor probabilidad de conversión (p < 0,02). Con el objetivo de averiguar si algún tipo de enfermedad asociada presentaba una mayor probabilidad de predicción, el análisis multivariado se llevó a cabo distinguiendo dos categorías: cardiorrespiratorias y otras. A pesar de que las enfermedades cardíacas y pulmonares pueden dificultar la tolerancia al neumoperitoneo, no presentaron una mayor incidencia de conversión, la cual vino determinada por el grupo de pacientes con otros factores de riesgo médico (p < 0,005).
Laparotomía supraumbilical previa. El estudio multivariado confirmó que la existencia de una laparotomía supraumbilical previa era un factor predictivo de conversión, con una p < 0,01.
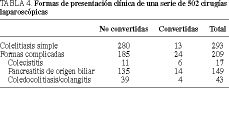
Forma de presentación clínica. Doscientos nueve pacientes presentaron formas de presentación clínica complicadas (tabla 4). El 11% (n = 24) de estos pacientes fueron convertidos, en 5 casos (21%) debido a la presencia de una coledocolitiasis que no pudo solucionarse por laparoscopia. El estudio multivariado confirmó que los pacientes con una forma de presentación complicada presentaban un riesgo significativamente superior de conversión (p < 0,03). Esta significación estadística depende del grupo de pacientes con una historia previa de colecistitis aguda tratada con antibióticos (p < 0,004).
Grosor de la pared vesicular por ecografía. Mediante ecografía se observó un grosor de la pared vesicular superior a 2 mm en un 14,5% de pacientes, de los cuales el 19% fueron convertidos. El análisis multivariado confirmó que los pacientes con un grosor de pared superior a 2 mm visualizado por ecografía presentaban un riesgo superior de conversión (p < 0,008).
Realización de una CPRE previa. Se indicó la realización de una CPRE en 63 pacientes, el 17% de los cuales fueron convertidos; sin embargo, el índice de conversión fue del 5,9% en aquellos pacientes en los que no fue necesaria la realización de una CPRE (p < 0,001 en el estudio univariado). El estudio multivarido no confirmó que la realización de una CPRE previa a la intervención aumentara el riesgo de conversión.
Discusión
La colecistectomía laparoscópica ha demostrado tener una serie de ventajas respecto a la colecistectomía convencional, lo que ha permitido que se convierta en el tratamiento de elección de la colelitiasis en un corto período de tiempo. Pero todavía existe un porcentaje de pacientes (1,8-8,5%)3,4 en los que es necesaria la conversión a cirugía abierta, lo que conlleva un incremento del tiempo quirúrgico y altera la programación operatoria, además de prolongar la estancia hospitalaria de estos pacientes. La cirugía laparoscópica se ha propuesto como una técnica mínimamente invasiva, que hoy día no supera los 60 min en su realización, con una expectativa de ingreso inferior a los 2 días y una creciente tendencia a plantearla de forma ambulatoria5. Todo ello hace más importante la identificación de los pacientes que pueden presentar un mayor riesgo de conversión. En esta revisión, el estudio univariado identificó la existencia de enfermedades asociadas, el diagnóstico clínico, la laparotomía supraumbilical previa, el grosor de la pared superior a 2 mm visualizado por ecografía y la realización de una CPRE previa como factores de riesgo incrementado de conversión de la cirugía laparoscópica. En cambio, en el análisis multivariado, la realización de una CPRE previa perdió su valor predictivo, probablemente debido a que su realización en la mayoría de casos venía determinada por el diagnóstico clínico (sospecha de coledocolitiasis). Aunque los pacientes con enfermedades asociadas presentaron una mayor incidencia de conversión, al analizar en el estudio multivariado a dos subgrupos con el objetivo de distinguir la enfermedad cardiorrespiratoria del resto de afecciones, la significación estadística venía determinada por el grupo de pacientes con enfermedades que no fueran de origen cardíaco o respiratorio, pero con entidad suficiente para incrementar el riesgo quirúrgico (hepatopatías, nefropatías, diabetes mellitus, neuropatías). Se valoró la posibilidad de que la mayor probabilidad de predicción de este grupo se debiera a una correlación con la forma de presentación, es decir, pacientes cuya patología médica asociada les llevó a una demora en el tratamiento quirúrgico, siendo intervenidos cuando presentaban alguna forma complicada. Se observó una mínima correlación, sin justificar la significación de este grupo de pacientes. La existencia de una cardiopatía o una neumopatía no se acompañó de diferencias significativas respecto a los pacientes sin enfermedad médica asociada y en ningún caso la conversión se debió a la imposibilidad de mantener el neumoperitoneo debido a la enfermedad de base. Sin embargo, consideramos que el tamaño de la muestra no nos permite llegar a conclusiones definitivas de este resultado. Los resultados obtenidos en otras series han sido variables, con algunos de los parámetros valorados. Algunos autores1,2,6-9 han identificado la edad avanzada como un factor de riesgo de conversión; en cambio, en nuestra serie, coincidiendo con la presentada por Alponat et al10, los pacientes con edad superior a 70 años no presentaron un índice de conversión significativamente superior. Los pacientes con edades más avanzadas presentan con mayor frecuencia alguna enfermedad asociada (parámetro no valorado en otras series), así como una mayor incidencia de formas complicadas de presentación de la colelitiasis, siendo con probabilidad estos factores más determinantes que únicamente la edad del paciente. Observamos en nuestros resultados que cuando el paciente presentaba algún factor de riesgo médico, incluso una edad superior a 80 años, no añadía un mayor riesgo de conversión. Al valorar el sexo como factor de riesgo, algunos autores8,9 han hallado diferencias significativas, con un mayor índice de conversión en varones que en mujeres, sin que pudieran dar una justificación clara a este hecho. Fried et al8 objetivaron en su estudio que los pacientes varones presentaban una mayor incidencia de colecistitis aguda, una edad más avanzada y un mayor grosor de la pared vesicular.
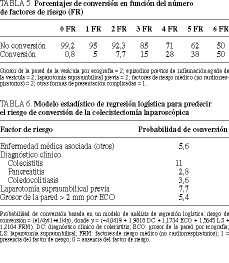
En cambio, existen algunos parámetros en los que los resultados obtenidos por los diferentes autores, así como en nuestra serie, son coincidentes. Estos resultados orientan a considerar el diagnóstico clínico como el parámetro más determinante para valorar la posibilidad de conversión, presentando mayor riesgo aquellos pacientes con colecistitis aguda o con historia de episodios previos de colecistitis frente a otras formas de presentación. Este dato se ve apoyado por la observación, en diferentes series, de que la causa más frecuente de conversión es la dificultad en la identificación correcta de las estructuras del hilio biliar debido en la mayoría de ocasiones a procesos inflamatorios de la vesícula, predominantemente crónicos, en los que existirá también componente de retracción cicatrizal. Mayol et al11 observaron una mayor incidencia de conversiones en pacientes con una vesícula escleroatrófica. También son varios los autores que consideran el aumento del grosor de la pared de la vesícula objetivado por ecografía como un factor de riesgo. Por otra parte, la mayoría de autores no consideran la cirugía abdominal previa como factor de riesgo de conversión. En cambio, en nuestra serie hemos objetivado que si se valora únicamente la laparotomía supraumbilical, sí se obtienen diferencias significativas, lo cual coincide con la serie presentada por Wiebke et al2. Así mismo, Fried et al8, en su serie, aunque no observaron diferencias entre los pacientes con antecedentes de laparotomía media respecto al resto, sí refirieron una mayor dificultad en pacientes intervenidos previamente por ulcus duodenal debido a importantes adherencias en la región del cuadrante superior derecho, que pueden dificultar la disección del árbol biliar. Los cuatro factores identificados en el estudio multivariado como factores de riesgo presentan un valor predictivo diferente. Con los resultados obtenidos en esta serie hemos diseñado un score, dando mayor valor predictivo al grosor de la pared vesicular visualizado por ecografía, al antecedente de episodios previos de colecistitis aguda y al antecedente de laparotomía supraumbilical (valor = 2), mientras que los factores de riesgo médico y otras formas de presentación complicada tenían menor valor predictivo (valor = 1). Cuando analizamos los índices de conversión (tabla 5) observamos que en los pacientes con valor 0 o 1 la cirugía laparoscópica fue completada en el 99,2 y 95% de pacientes, respectivamente. Sin embargo, cuando el valor era de 5, el índice de conversión era del 37,5%, y en pacientes con valor 6 llegaba al 50%. Mediante este modelo podemos predecir la posibilidad de conversión de un paciente en función de los factores de riesgo que presente (tabla 6). Así, por ejemplo, un paciente con antecedentes de una laparotomía supraumbilical, episodio previo de colecistitis y una ecografía que informa de un grosor de la pared vesicular superior a 2 mm presenta una posibilidad de conversión del 66%. Por otra parte, debemos tener en cuenta que algunas de las complicaciones que obligaban a la conversión al inicio de la laparoscopia, como las debidas a hemorragias intraoperatorias, podrían solucionarse en la actualidad por laparoscopia gracias a la experiencia adquirida, predominantemente las debidas a la hemorragia de una arteriola o del lecho hepático. Lo mismo ocurre con la coledocolitiasis, donde la tendencia es a solucionarla por laparoscopia, con un mayor número de éxitos a medida que se adquiere experiencia en realizar exploraciones de la vía biliar mediante esta técnica.