El fibrohistiocitoma maligno es una neoplasia que está incluida en el grupo de los sarcomas. Estos son tumores de partes blandas que afectan a cualquiera de las estructuras que se incluyen en dicha denominación (músculo, tejido nervioso, vascular, conectivo, restos embrionarios, etc.). Entre ellos, el fibrohistiocitoma maligno es el que con más frecuencia se diagnostica debido a la mayor precisión de las pruebas diagnósticas y a la catalogación como fibrohistiocitoma maligno de tumores que antes eran considerados como sarcomas de otro tipo (fundamentalmente liposarcomas).
Se presentan 3 casos de fibrohistiocitoma maligno. Uno de ellos constituye una observación clínica excepcional, al tratarse de una metástasis pancreática de un fibrohistiocitoma maligno de ubicación inicial en el hombro izquierdo; el otro, de localización primaria retroperitoneal; el tercero, de origen en el pulmón, recidivó posteriormente en cavidad y pared abdominales.
Se comentan y discuten las características clinicopatológicas, los aspectos diagnósticos y las opciones terapéuticas de este tipo de tumores.
Se confirma que el fibrohistiocitoma maligno es un tumor poco común, de gran agresividad, de pronóstico infausto y supervivencias cortas, que se localiza fundamentalmente en las extremidades, aunque las ubicaciones retroperitoneal y pulmonar no son infrecuentes. Las recidivas constituyen prácticamente la norma, siendo la cirugía la única opción terapéutica satisfactoria, la cual debe ser lo más radical posible.
Malignant fibrous histiocytoma (MFH) is a neoplasm that is classified as a sarcoma. It is a soft tissue tumor that can affect any muscle, nervous tissue, vascular tissue, connective tissue, embryonic remnants, etc. Of these lesions, MFH is that most frequently diagnosed owing to the greater precision of the diagnostic tests and the inclusion within the category of MFH of tumors that once were considered other types of sarcomas (mainly liposarcomas).
This report presents three cases of MFH. One of them constituted an exceptional clinical observation as it involved a pancreatic metastasis of MFH initially located in shoulder; another was a primary retroperitoneal lesion; the third, originating in lung, recurred later in abdominal cavity and wall. The clinicopathological features, diagnostic aspects and therapeutic options associated with tumors of this type are described and discussed.
MFH is a highly aggressive, uncommon tumor, characterized by poor prognosis and short patient survival. It is mainly located in extremities, although retroperitoneal and pulmonary MFH are not infrequent. They generally recur, and surgery, which should be as radical as possible, is the only satisfactory therapeutic option.
Introducción
Los sarcomas constituyen un grupo de neoplasias de partes blandas muy heterogéneo, de etiología desconocida y poco comunes. Dentro de ellos, el fibrohistiocitoma maligno (FHM) es uno de los tumores que con más frecuencia se diagnostican.
El FHM está constituido fundamentalmente por una proliferación mesenquimal de células histiocitarias y de fibroblastos que siguen varios patrones de crecimiento. Una de las características que definen su malignidad es, como en cualquier otro tipo de tumor, su capacidad para producir metástasis; por ello, existen fibrohistiocitomas que se comportan de forma benigna y otros que lo hacen de forma maligna, siendo el pulmón y el hígado los órganos donde se localizan con más frecuencia las metástasis.
En este trabajo se revisan las características clinicopatológicas, los aspectos diagnósticos y las opciones terapéuticas de los FHM, a propósito de tres pacientes tratados en nuestro ser vicio.
Casos clínicos
Caso 1
Varón de 37 años de edad, con antecedentes de psicosis maníaco-depresiva e intervenido un año antes de "masa gigante" ubicada en el hombro izquierdo. Se practicó entonces embolización selectiva de las arterias aferentes de la neoplasia seguida de la resección de una gran masa tumoral de 25 * 18 * 19 cm, dependiente de tejidos blandos, que fue informada por los patólogos como FHM sin infiltración ósea. No recibió entonces tratamiento adyuvante.
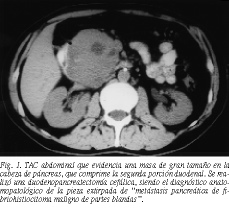
Al año siguiente presentó un episodio de hemorragia digestiva alta realizándose por ello endoscopia, que demostró la presencia de una lesión duodenal cuya biopsia fue diagnosticada de FHM. Se realizó tomografía axial computarizada (TAC) que evidenció una masa de gran tamaño en la cabeza del páncreas que comprimía la segunda porción duodenal (fig. 1). En la punción-aspiración con aguja fina (PAAF) guiada mediante TAC no se obtuvo material neoplásico. Se realizó una ecografía abdominal que verificó la presencia de una masa de unos 7 cm de diámetro en la cabeza del páncreas. En el tránsito baritado apareció una imagen de compresión duodenal con aumento del marco duodenal por masa en la cabeza del páncreas. La arteriografía del tronco celíaco y de la arteria mesentérica superior no objetivó enfermedad vascular. Los marcadores tumorales CA 19.9 y 16.8 fueron normales.
Se indicó cirugía, practicándose una laparotomía subcostal bilateral mediante la cual se accedió al retroperitoneo, encontrándose una masa dependiente de la cabeza del páncreas, que comprimía y desplazaba el duodeno, de unos 8 cm de diámetro y de consistencia firme. Se realizó una duodenopancreatectomía cefálica reglada, siendo el diagnóstico anatomopatológico de la pieza extirpada de "metástasis pancreática de FHM de partes blandas". Una adenopatía biopsiada, localizada en el epiplón del colon transverso fue también informada como "metástasis ganglionar de FHM de partes blandas".
A los 4 meses de la intervención, sin haber sido prescrito ningún tratamiento adyuvante, se evidenció una recidiva tumoral en el hombro izquierdo y en la pared torácica derecha. Se detectaron también "masas" en el pulmón y en el abdomen, sugestivas de metástasis. Rechazada entonces por el paciente la quimioterapia, se realizó tratamiento sintomático, falleciendo el enfermo a los 6 meses.
Caso 2
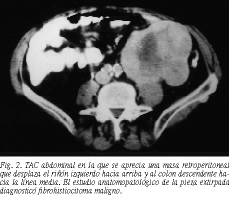
Varón de 62 años de edad, con antecedente de hemigastrectomía por ulcus duodenal que presentaba dolor en fosa ilíaca izquierda (FII) de un mes de evolución, estreñimiento y pérdida de 13 kg de peso, con masa palpable en el cuadrante inferior izquierdo. Se realizó una TAC abdominal en la que se objetivó una masa retroperitoneal que desplazaba el riñón izquierdo hacia arriba y el colon descendente hacia la línea media (fig. 2). Asimismo, se detectó otra masa de similares características situada a la altura del colon transverso, que parecía dependiente del epiplón mayor. La PAAF fue informada como sarcoma pleomórfico. Hallazgos similares se encontraron en la ecografía abdominal. En la urografía intravenosa se objetivó un desplazamiento del uréter izquierdo hacia la línea media.
Con el diagnóstico de sarcoma retroperitoneal se realizó, previa cateterización de los uréteres, la resección de ambas masas, una de las cuales infiltraba el mesosigmoide, por lo que se asoció sigmoidectomía con anastomosis término-terminal. El diagnóstico anatomopatológico de la pieza extirpada fue FHM con células que adoptan un patrón de crecimiento estoriforme con núcleos fusiformes, así como células gigantes multinucleadas y células linfoplasmocitarias.
A los 3 meses de la intervención el paciente presentó un episodio de rectorragia, realizándose entonces colonoscopia que puso de manifiesto una lesión a 35 cm del margen anal, de aspecto vascular, de la que no se tomó biopsia. En la TAC toracoabdominal practicada se apreció una lesión nodular en el pulmón derecho y una gran masa sólida lobulada en el vacío izquierdo que se extendía hasta la FII desplazando el colon descendente.
Ante la sospecha de recidiva de FHM se indicó la cirugía, que permitió identificar una gran masa retroperitoneal que infiltraba el colon izquierdo, así como varios nódulos metastásicos en el epiplón. Se extirpó la masa citada, incluyendo el segmento de colon infiltrado, y los nódulos metastásicos. Durante el acto quirúrgico se procedió a la aplicación de radioterapia en el lecho tumoral con electrones 15G. El estudio anatomopatológico informó de nuevo de proliferación celular con patrón de crecimiento estoriforme, con elementos fusocelulares, compatible todo ello con FHM.
El postoperatorio fue normal. Posteriormente se sometió al paciente a radioterapia local que fue mal tolerada, reingresando a los 3 meses por dolor en el miembro inferior izquierdo e intolerancia oral. Las radiografías de tórax evidenciaron metástasis pulmonares bilaterales, y la ecografía abdominal demostró dos masas voluminosas, una de ellas sobre el riñón izquierdo y la otra próxima a la vesícula junto a otras masas de menor tamaño, también intraperitoneales. Se desestimó el tratamiento dada la situación terminal del paciente, que falleció en pocos días.
Caso 3
Mujer, de 70 años de edad, con antecedentes de apendicectomía, histerectomía más anexectomía por mioma uterino, y neumonectomía por fibrohistiocitoma maligno ubicado en pulmón izquierdo. Ocho meses después de la neumonectomía citada, en una revisión rutinaria, la TAC evidenció un nódulo de 3 cm de diámetro localizado entre la pared abdominal anterior y el lóbulo hepático izquierdo, cuya PAAF diagnosticó de recidiva de FHM. Se practicó exéresis de la recidiva parietal y linfadenectomía retroperitoneal. Siete meses después se apreciaba un nódulo subcutáneo en la pared abdominal anterior, cuya PAAF fue informada de punción-aspiración de tumoración de partes blandas, con imágenes sugestivas de tumor pleomórfico no linfoide, compatible con recidiva de FHM. La TAC objetivó en la pared abdominal anterior un nódulo subcutáneo, de 2,5 * 1,5 cm, y en el hipocondrio izquierdo, entre el colon descendente y las asas yeyunales, una masa sólida, de 10 * 10 cm de diámetro, que desplazaba las asas intestinales y que se independizaba bien del colon y del intestino delgado, y que presentaba densidad sólida similar a la del nódulo subcutáneo, pudiendo corresponder a una recidiva del FHM en dicha localización. Indicada la cirugía, se practicó una laparotomía media que permitió identificar una masa de unos 10 * 15 cm, cubierta por una cápsula, ubicada entre el colon descendente y las asas yeyunales, en el mesenterio, de aspecto polipoide y friable, que fue extirpada en su totalidad. Por vía subcutánea se enucleó el nódulo ubicado en la pared abdominal anterior, cuyas características macroscópicas eran similares a las de la masa descrita de la cavidad abdominal, y de tamaño aproximado 3 * 5 cm. El postoperatorio fue normal. El estudio anatomopatológico de las piezas extirpadas confirmó el diagnóstico de recidiva de FHM.
Discusión
El FHM, descrito por primera vez por O'Brien y Stout en 19641 es la variedad de sarcoma diagnosticado con más frecuencia en la edad adulta2. Esto es así porque hasta hace unos años, había FHM que eran catalogados como otro tipo de sarcomas (fundamentalmente liposarcomas o rabdomiosarcomas), debido a la menor precisión de las pruebas diagnósticas de las que se disponía para distinguir entre las diferentes variedades de tumores de las partes blandas.
El FHM, formado por una proliferación mesenquimal de histiocitos y fibroblastos, puede seguir varios patrones de crecimiento: fibroso o estoriforme pleomórfico, con células en forma de huso o spin cells que siguen un patrón estoriforme con histiocitos entre ellas; mixoide, con células en forma de huso, sumergidas en un amplio espacio acelular; de células gigantes, en el que las spin cells se encuentran junto a células gigantes multinucleadas; inflamatorio con abundante proliferación de células inflamatorias (neutrófilos, linfocitos, células plasmáticas, etc.), y angiomatoide, rodeado de proliferación vascular. El tipo más común es el fibroso o estoriforme pleomórfico; hasta el 75% de los FHM diagnosticados pertenecen a este tipo histológico4.
El FHM tiene un comportamiento agresivo, produce con gran facilidad metástasis a distancia (hasta en el 50% de los FHM se diagnostican metástasis)2,4, siendo el pulmón y el hígado los órganos que más se ven afectados4,5, habiéndose descrito casos de metástasis multiorgánicas6. La diseminación linfática es rara. Asimismo, tiene gran capacidad de recidiva local (el 51% de la serie de Kearney et al3 recidivaron tras "resección completa") debido a la gran dificultad existente en muchos casos para la realización de una resección radical amplia4. Curiosamente, aquellos tumores superficiales, que en teoría tienen mejor pronóstico3 recidivan con más frecuencia a nivel local. Esta característica se debe a tres factores: menor tamaño, que condiciona un tratamiento menos agresivo; mayor tiempo de supervivencia, que facilita la recidiva por el mayor número de años vividos, y la mayor facilidad para detectar recurrencias en aquellos casos en los que el hecho de ser superficiales facilita mucho el diagnóstico de visu3. La localización pancreática de las metástasis de los tumores en general constituyen una excepción y, casi siempre, indica invasión generalizada del tumor7, hasta el extremo, que algunos autores8,9 lo consideran como situación preterminal. No obstante, existen algunos casos descritos de metástasis pancreática única, sin evidencia de afectación de otros órganos, que fueron tratados mediante duodenopancreatectomía cefálica en metástasis pancreática de cáncer de mama y mediante pancreatectomía distal en metástasis pancreática de FHM, con resultados favorables8,10. Es difícil determinar si la lesión pancreática descubierta es en realidad una metástasis o se trata de un tumor primario, ya que tanto la clínica como las imágenes radiológicas de la TAC, ecografía abdominal, resonancia nuclear magnética y las técnicas invasivas, como la colangiopancreatografía retrógrada endoscópica, no alcanzan a distinguirlo con claridad8,10. En este aspecto, se debe considerar metástasis a aquella lesión pancreática aparecida una vez que se haya descubierto previamente un tumor en otra región anatómica, siempre y cuando pertenezcan a la misma estirpe histológica8. Los tumores que con más frecuencia metastatizan en el páncreas son los primitivos de pulmón, colon, mama, piel, riñón y sarcomas óseos7,8,10.
La variedad maligna de fibrohistiocitoma afecta fundamentalmente a las extremidades inferiores y más en concreto a la porción superior del muslo. Otras posibles localizaciones son el retroperitoneo, colon, cordón espermático, pene, pulmón y laringe11, tráquea, corazón, estómago e intestino12.
La malignidad de este tumor está asociada fundamentalmente a cuatro factores4: localización profunda y proximal; tamaño superior a 5 cm; número de mitosis elevado y tipo histológico. Este último punto es controvertido, pues, mientras que algunos autores han encontrado mejores supervivencias en las variedades angiomatoide y mixoide y peores en la estoriforme e inflamatoria2,4, otros afirman que la variedad histológica no afecta a la supervivencia3,13,14. En general, se considera un tumor de mal pronóstico y de gran agresividad12.
Desde el punto de vista epidemiológico suele afectar a individuos caucasianos de edad media-elevada, con especial predilección por el sexo masculino2,4. De etiología desconocida, se han descrito varios casos de FHM aparecidos tras irradiación externa para tratamiento de linfoma o de cáncer de mama2,15,16. Esta característica se cree que es debida a una reacción crónica reparativa llevada a cabo por el organismo después de estos tratamientos13.
Existe también una variedad de fibrohistiocitoma de comportamiento benigno, que se ubica fundamentalmente en la dermis y en el tejido celular subcutáneo. La localización visceral es incluso más rara que la variedad maligna17.
Macroscópicamente, aparece como una masa carnosa, multilobulada, amarillenta, con áreas de necrosis y punteado he morrágico2,3,12, de unos 5 cm de tamaño medio, localizada en el espacio subcutáneo o más profundamente, invadiendo las fascias musculares o rodeando las fibras. Microscópicamente está constituido por una proliferación de células mesenquimales de apariencia pleomórfica con áreas de diferenciación histiocística (lisosomas y vacuolas) y otras de diferenciación fibroblástica (retículo endoplásmico rugoso) que siguen varios patrones de crecimiento y organización. Rodeado de colágeno, se encuentra muy vascularizado. Su diagnóstico correcto requiere tinciones especiales con procedimientos inmunohistoquímicos y, a veces, el empleo del microscopio electrónico12,13,18.
Clínicamente suele definirse como una gran masa visible o palpable que produce intenso dolor, con aumento de la presión intraabdominal en las localizaciones retroperitoneales. Se acompañan de síndrome consuntivo y en algunas ocasiones de hipoglucemia e hiperinsulinemia, fiebre y leucocitosis2.
Nadie parece dudar de que la base del tratamiento es la cirugía, que debe ser lo más radical posible, resecando todos los órganos afectados llegando incluso a la amputación en los casos localizados en las extremidades. Las recidivas locales deben ser tratadas del mismo modo, extirpando toda masa susceptible de ser resecada. Algunos estudios han evaluado la eficacia de la radioterapia mediante su aplicación interna y externa, sin obtener diferencias significativas entre ambas19, así como de la quimioterapia con fosfamida y adriamicina14; doxorubicina, ciclofosfamida y metrotexato20 como tratamientos adyuvantes. Existen estudios en los que se refiere una alta mortalidad con el uso de la radioterapia y de la quimioterapia, sin obtener resultados satisfactorios21,22. No obstante, convendría evaluar las citadas opciones terapéuticas en mayor número de pacientes.
La alta tasa de recidiva local, que llega hasta el 90% en casos de escisión local y al 30% en casos de escisiones amplias2, hace que las supervivencias sean cortas, con mortalidades de alrededor del 40% a los 2 años2; otros han comunicado supervivencia inferior al 30% a los 5 años4.
En definitiva, el FHM es un tumor infrecuente, de gran agresividad, que se localiza fundamentalmente en las extremidades, aunque las localizaciones retroperitoneal y pulmonar no son infrecuentes. Las metástasis pancreáticas de FHM son de una rareza excepcional. Las recidivas constituyen prácticamente la norma. La única opción terapéutica satisfactoria es la cirugía, que debe ser lo más radical posible, tratando del mismo modo cualquier tipo de recidiva. Sería interesante evaluar otros tipos de tratamientos adyuvantes, como la radioterapia y la quimioterapia. Pese a conseguir radicalidad, el pronóstico es infausto y las supervivencias cortas.