Dado que estudios actuales han mostrado la validez de la fijación atraumática con cola de fibrina (Tissucol®) frente a las suturas convencionales con malla de polipropileno, en este trabajo se quiere estudiar el comportamiento en las mallas reabsorbibles.
Material y métodosSe utilizaron 20 ratas blancas Wistar. Se realizaron 2 defectos herniarios en la pared abdominal, que se repararon de forma preperitoneal con malla reabsorbible de ácido poliglicólico y carbonato trimetileno, en el lado de la derecha la malla se fijó con Tissucol® y en el lado de la izquierda se fijó con sutura convencional fijada a la fascia muscular. Se sacrificaron 10 ratas a los 14 días (serie A) y el resto a los 28 días (serie B). Se emplearon para comprobar la contingencia de la pared abdominal 2 test; el test de presión: neumoperitoneo mayor de 40mmHg mantenido durante 1min, y el test de tracción: dinamometría de la zona afectada mayor de 300g de tracción por cm2. Se analizó la pared abdominal para determinar la integración de la malla de nueva generación.
ResultadosLa fijación de la malla tras los test de presión y de tracción no evidenció alteraciones estadísticamente significativas en los 2 grupos. La integración de la malla fue mayor en los casos de fijación con cola de fibrina, donde se observó un aumento del número de neovasos.
ConclusionesLa fijación con colas biológicas de fibrina equiparó a la convencional. La malla reabsorbible se integró adecuadamente y se comprobó que tanto la neoformación vascular como la propia integración de la malla es más notable al aplicar el sellante de fibrina que con la sutura convencional.
Current studies have shown the validity of the atraumatic fixation with fibrin glue (Tissucol®) compared to conventional sutures in polypropylene mesh fixation. We propose to study the behaviour of absorbable mesh.
Material and methodsWe used 20 Wistar white rats. Two hernia defects were made in the abdominal wall, which were repaired using absorbable PGA-TMC preperitoneal mesh. The right side of the mesh was fixed with Tissucol and left side with conventional suture attached to the muscle fascia. One group of 10 rats were sacrificed at day 14 (Series A) and the other 10 rats at 28 days (Series B). We used two tests to assess the contingency of the abdominal wall; Pressure Test: pneumoperitoneum more than 40mmHg maintained for 1min, Traction Test: dynamometry of the affected area more than 300mg per cm2 of traction. Abdominal wall was analysed to determine the integration of the new generation mesh.
ResultsThe fixation of the mesh after the pressure and traction tests showed no statistically significant changes in either group. The integration of the mesh and vessel neoformation was higher in the cases of fixation with fibrin glue.
ConclusionsBiological fixation with fibrin glue is similar to the conventional. Absorbable mesh was suitably integrated and vascular neoformation and integration of the mesh was also found to be better than conventional sutures when fibrin sealant was applied.
La reparación protésica de la hernia es uno de los procedimientos más comunes en cirugía general. El progreso en las técnicas quirúrgicas, los cuidados postoperatorios y los biomateriales tienen una gran influencia en el resultado final del acto quirúrgico y en la satisfacción del paciente.
Hasta ahora el uso de prótesis en la cirugía herniaria es el método de referencia, y son de elección las mallas no reabsorbibles con fijación mediante sutura generalmente irreabsorbible también1.
Con el avance de los materiales quirúrgicos han aparecido nuevas mallas hidrofílicas y reabsorbibles casi en el 100%. Estas mallas podrían permitir efectuar una cirugía reparadora de la pared abdominal y disminuir la incidencia de los problemas a largo plazo, que en ocasiones originan las prótesis no reabsorbibles, como consecuencia del proceso inflamatorio crónico que podría estar relacionado con el dolor y el malestar a largo plazo. Estos materiales tendrían indicaciones en la cirugía de la hernia inguinal como sustituto del tapón de polipropileno o el uso de mallas reabsorbibles en campos contaminados2,3.
Recientemente, nuevos estudios establecen que pueden ser de gran utilidad en este supuesto las colas biológicas, ya que permiten una fijación atraumática, más fisiológica y menos agresiva para los tejidos implicados4. La combinación de materiales reabsorbibles y colas de fibrina podría tener un papel importante en el futuro; al no haber datos actualmente al respecto (por lo que se ha realizado este estudio experimental en el que se asocian estos materiales con el motivo de comprobar experimentalmente su aplicación al campo diario de la cirugía), se decidió realizar este trabajo en el quirófano con animales de experimentación.
Material y métodosMaterial- •
Animales de experimentación:
Se utilizaron como animales de experimentación ratas Wistar blancas de 200 a 350g, de sexo indiferente. El tamaño de la muestra fue de 20 animales.
- •
Sutura:
- ○
Polipropileno (Prolene® 2.0) para la fijación de la malla.
- ○
Seda trenzada (2.0) para suturar la piel.
- ○
- •
Ketamina: para aplicación intraperitoneal como anestésico general.
- •
Cola de fibrina: Tissucol Duo® (2ml) (Baxter, Hyland Inmuno), a razón de 1ml para fijar cada malla.
- •
Prótesis: se usó para este estudio experimental una malla reabsorbible microporosa de nueva generación de PGA (polyglycolic acid ‘ácido poliglucólico’)-TMC (trimethylene carbonate ‘carbonato de trimetileno’): el 67% de PGA y el 33% de TMC, W. L. Gore & Associates, Inc)2,3, de medidas de 2,5×2cm y de 0,10cm de grosor.
Se han utilizado 40 implantes de PGA-TMC, usados para reparar la hernia abdominal (1,5×1,5cm).
- A)
Anestesia: tras la preparación del animal se aplicó ketamina intraperitoneal a razón de 20mg/kg de peso.
- B)
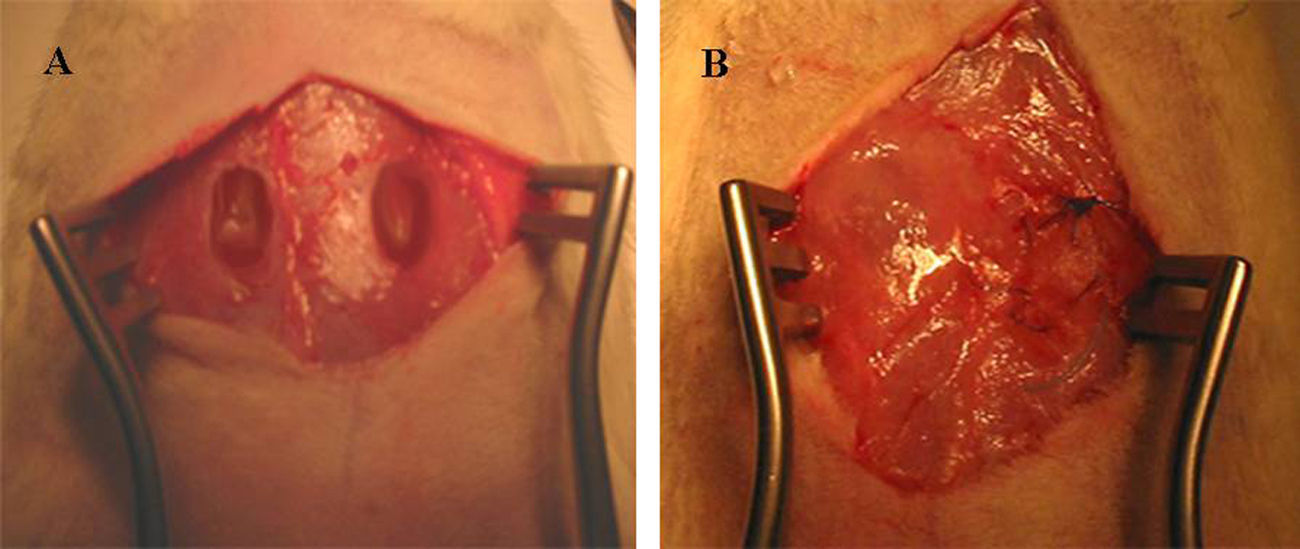
Cirugía: se realizaron en cada animal de experimentación 2 defectos herniarios tras la extirpación de la fascia y el músculo en la zona del recto anterior (se llegó al plano peritoneal sin abrirlo) de aproximadamente 1,5×1,5cm. La hernia se crea seccionando la fascia y el músculo hasta llegar al peritoneo. Se colocó de forma retromuscular una malla cuadrada de PGA-TMC de 2,5×2cm (5cm2), se fijó a la fascia aponeurótica con una sutura continua de material irreabsorbible en hemiabdomen derecho y el hemiabdomen izquierdo se colocó de igual forma, pero se fijó la malla con Tissucol Duo® de aplicación directa (sin spray), primero con irrigación del plano retromuscular (0,5ml), y una vez colocada la malla se esparció el Tissucol® (0,5ml) por encima y en los bordes de ésta para unirlo a la fascia aponeurótica. Se cerró la piel con seda trenzada a puntos sueltos (fig. 1).
Posteriormente se mantuvo cada animal en su jaula individualizada y se procedió al sacrificio de 10 de las ratas a los 14 días postoperatorios (serie A) para valorar de forma macroscópica la malla, comprobar la solidez de la reparación ante los test de presión y de tracción y explante de la prótesis abdominal para su estudio por anatomía patológica. Un segundo grupo de 10 ratas se sacrificó a los 28 días (serie B), se realizaron las mismas comprobaciones y explante de las prótesis para análisis microscópico.
- C)
Técnica de aplicación del sellante: se aplicó el sellante de fibrina (Tissucol Duo®) a razón de 1ml en cada reparación herniaria. Primero en la zona de implantación de ésta (retromuscular, 0,5ml) y posteriormente sobre la malla y sus bordes en contacto con la fascia (0,5ml).
- D)
Estudio biofísico de la hernioplastia:
Se emplearon para comprobar la contingencia de la pared abdominal 2 test, de forma similar a lo descrito en la literatura médica por AP Petter-Puchner5:
- •
Test de presión: pneumoperitoneo de 40mmHg, mantenido durante 1 min.
- •
Test de tracción: dinamometría de la zona afectada, con la aplicación de una tracción de 300g por cm2 (fig. 2).
- •
- E)
Estudio anatomopatológico de los implantes:
Cada muestra se incluyó en parafina para su corte por microtomo y posteriormente por tinción con hematoxilina-eosina. Se analizó la calidad histológica de la nueva pared abdominal y los materiales de la malla que aún quedaban por desaparecer. Se analizaron detenidamente ambas muestras (se estudiaron a 10 aumentos [10×] un corte por cada espécimen) con especial atención a:
- •
vasos sanguíneos neoformados;
- •
grosor alcanzado de la pared neoformada, e
- •
infiltración por células inflamatorias en el centro y en los laterales de las zonas reparadas.
A fin de comprobar la neovascularización en la zona intervenida, se realizaron técnicas de inmunohistoquímica para células endoteliales mediante el uso del antígeno CD (cluster of differentiation ‘grupos de diferenciación’) 34. El antígeno marcador endotelial CD34 es una glucoproteína transmembrana de cadena única con un peso molecular de 110Kd que se expresa en células madres hematopoyéticas y, fundamentalmente, en el endotelio vascular.
- •
- F)
Análisis estadístico de las muestras:
El análisis estadístico se realizó mediante el paquete estadístico SPSS 14.0. Para el análisis de las muestras se empleó el test no paramétrico de Wilcoxon. Se consideró significación estadística una p<0,05.
A las 2 semanas se sacrificaron 10 de los animales (serie A), se procedió a retirar las mallas de PGA-TMC y se compararon aquéllas suturadas con polipropileno y aquéllas fijadas con Tissucol®. Se encontró en la totalidad de la serie (serie A, n=10) una gran homogeneidad macroscópica en cuanto a la neoformación de la pared abdominal, no se encontraron infección de ninguna malla, abscesos, dehiscencia de la sutura de la piel o abrasión de la propia piel.
* Serie B:A las 4 semanas se realizó el sacrificio de las 10 ratas restantes (serie B) y se les aplicó la misma metodología para validar el estudio experimental. En todos los animales se evidenció una buena integración y reabsorción de ambas mallas. En cada animal de esta segunda serie (serie B, n=10) no hubo recidivas de la hernioplastia, debilidad en ninguna hernioplastia, infección ni otra alteración que fuese digna de mención.
Pruebas de presión y de tracciónEn la serie A sólo en uno de los animales se comprobó una leve debilidad en la pared en la zona donde se realizó la hernioplastia, sin llegar a considerarse recidiva, pues no había eventración ni solución de continuidad en la pared abdominal, pero en el test de presión se evidenció un pequeño abombamiento al superar 40mmHg mantenido en 1 min; el test de tracción fue normal. En el resto de los animales las reconstrucciones superaron los 2 test y no hubo diferencias significativas entre ambas hernioplastias y su forma de fijación.
Las 2 reparaciones de cada uno de los animales de la serie B pasaron con éxito las pruebas de presión y de tracción que se les realizaron. No hubo diferencias estadísticamente significativas en cuanto a la fijación de las mallas reabsorbibles de PGA-TMC, tanto con Tissucol® como con sutura de polipropileno.
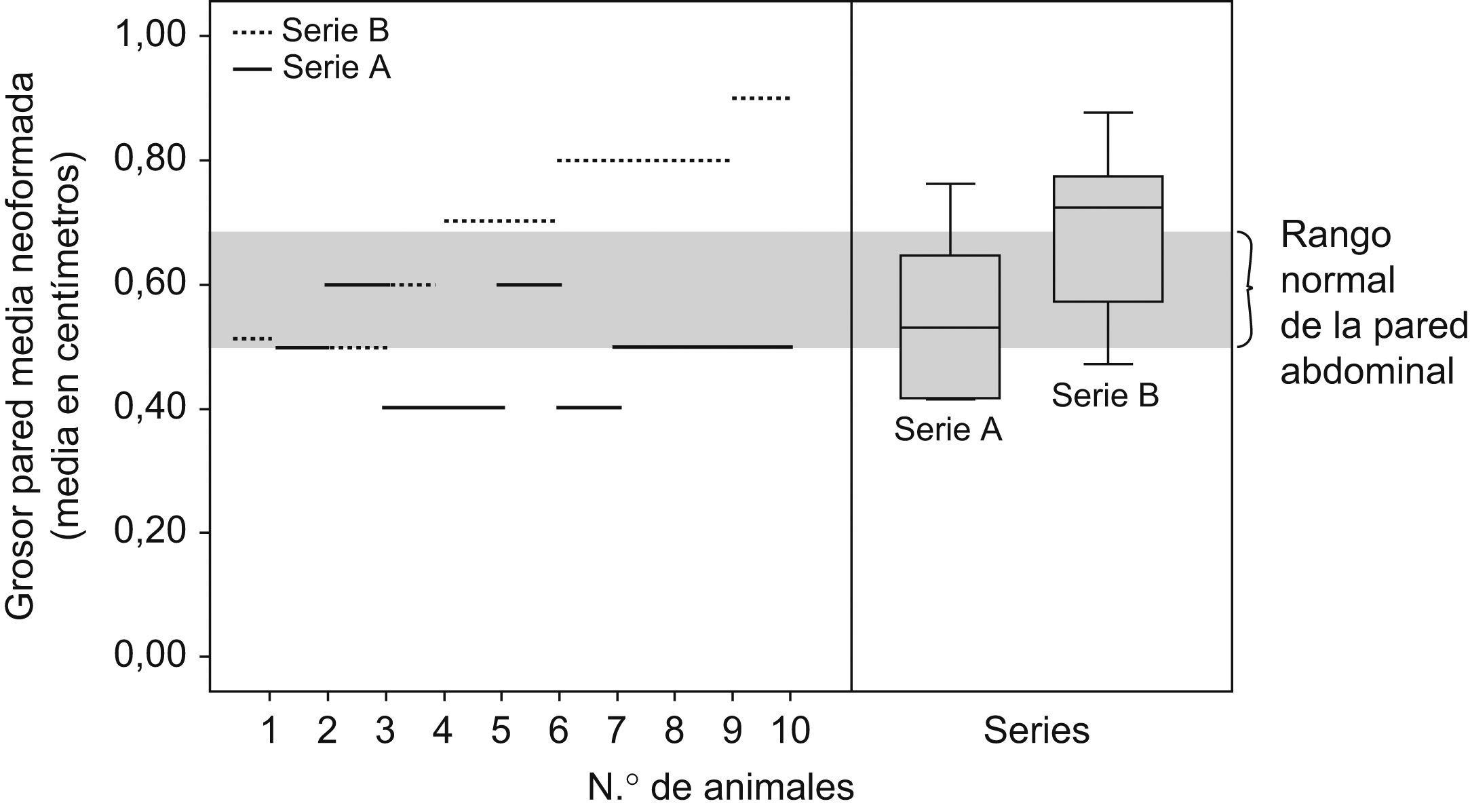
Resultados microscópicosEn la serie B (4 semanas) se evidenció un mayor grosor de la pared abdominal neoformada que en la serie A (2 semanas), p<0,03 (tabla 1 y fig. 3).
Gráfica en la que se compara el grosor de la pared abdominal neoformada entre ambas series (A y B) con los valores según el número de animal intervenido (a la izquierda de la gráfica) y mediante una gráfica de cajas y bigotes (a la derecha de la gráfica). Se comparan las medias y sus valores extremos entre estas series, donde es patente que la serie B tiene mayor grosor que la serie A, e incluso en los límites altos del grosor normal de una pared abdominal de una rata sin intervenir.
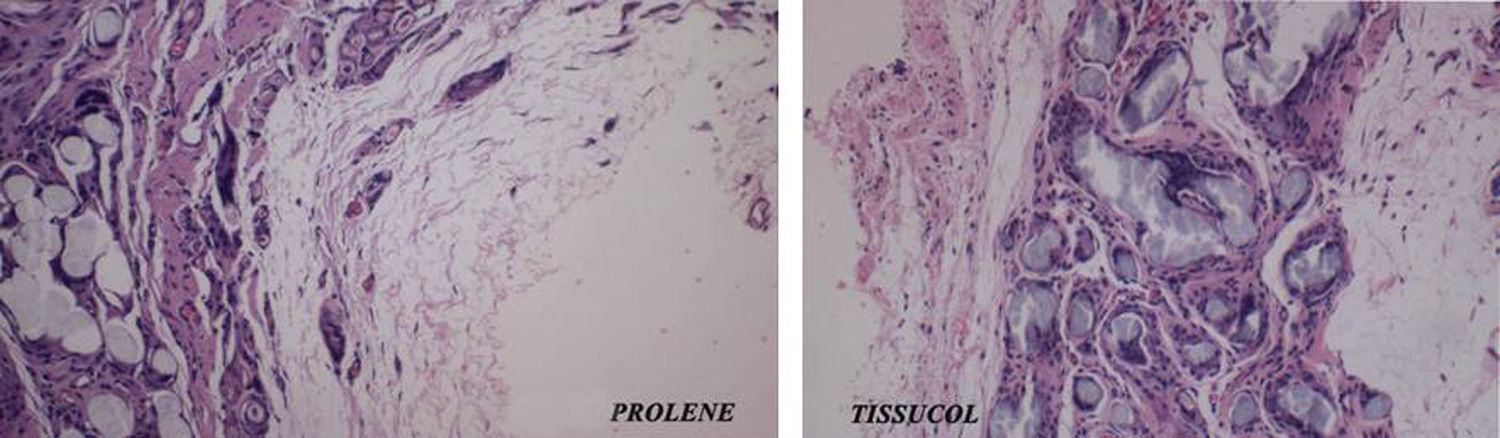
En el estudio microscópico con tinción de hematoxilina-eosina destacó la neoformación de pared abdominal con restos de la malla (restos de ácido poliglucólico) mayor en la serie A y con mayor grosor en milímetros de la propia pared en la serie B. No se encontraron diferencias en cuanto a la celularidad de los explantes respecto a si se fijaron con Tissucol® o con sutura de polipropileno, no hubo diferencias en cuanto a la cantidad de macrófagos, células cebadas y resto de componentes, con excepción de las zonas cercanas a las suturas de polipropileno, donde destacaba mayor infiltración por macrófagos (fig. 4).
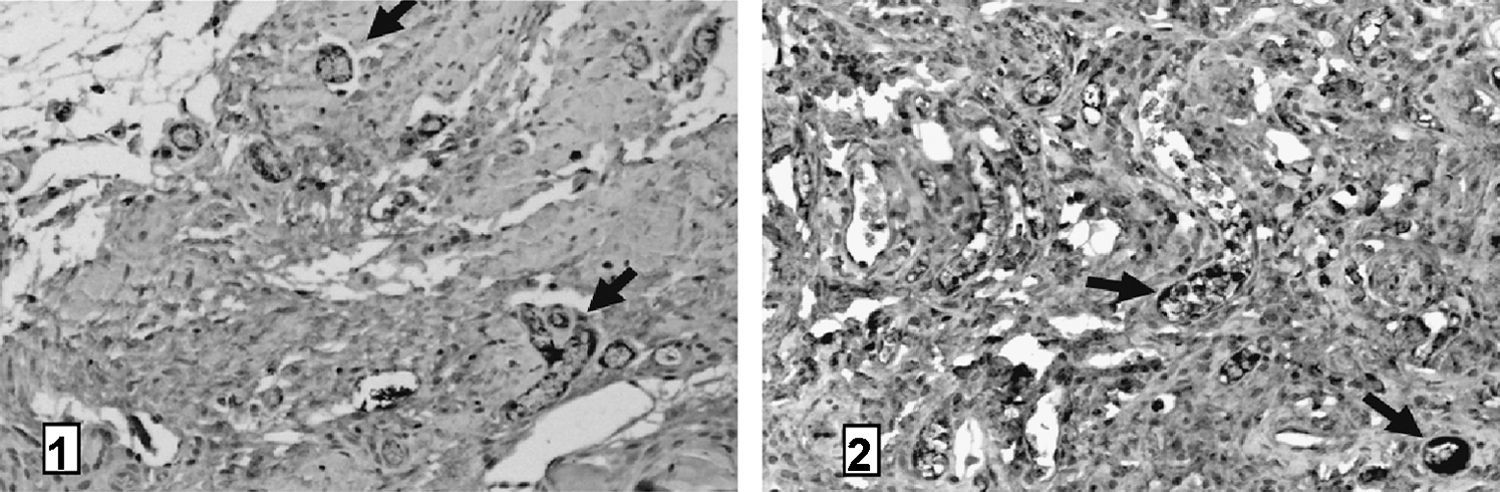
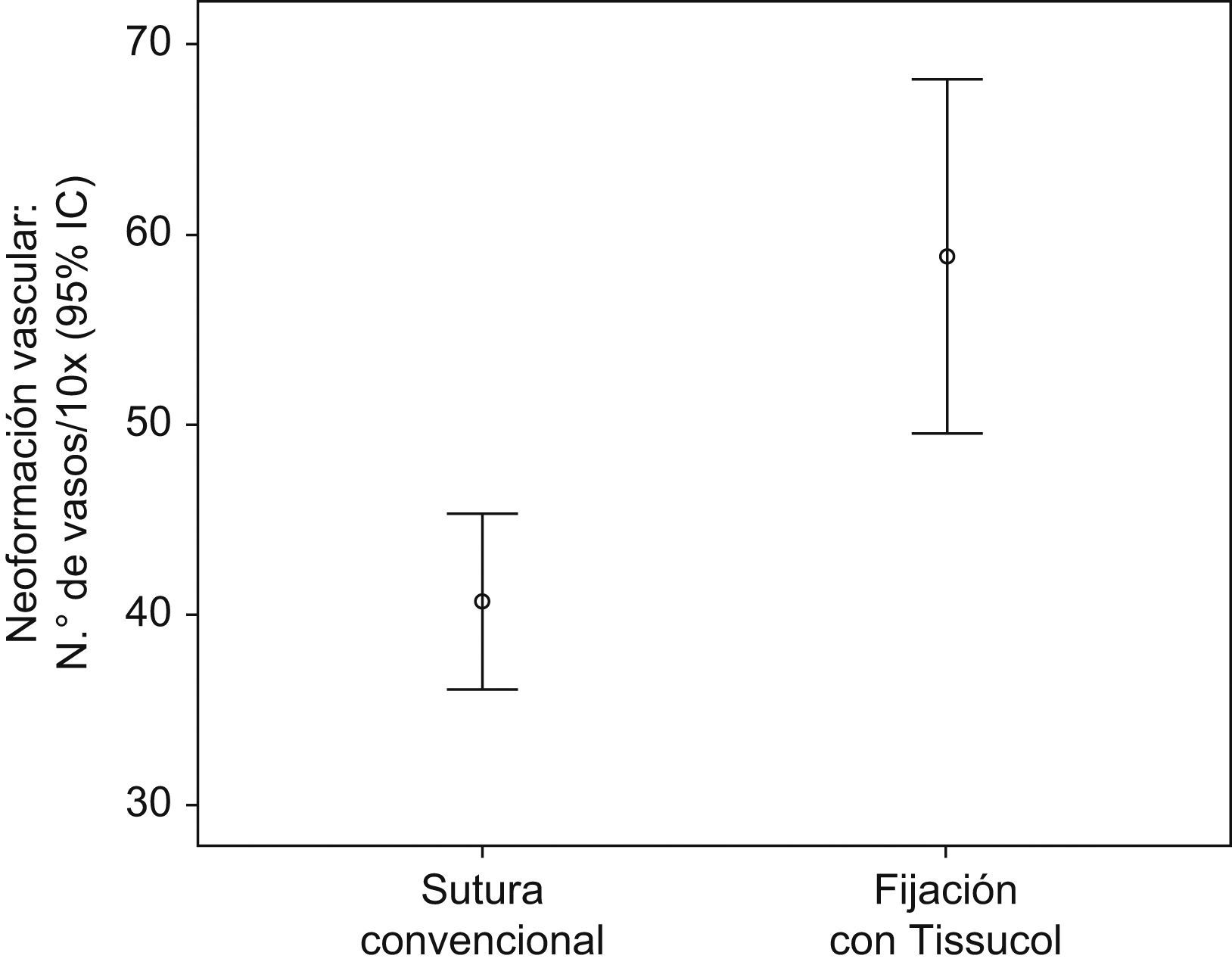
Donde se encontraron diferencias significativas fue en la distribución de la neoformación vascular con respecto a la fijación con Tissucol® y con polipropileno tanto en la serie A como en la serie B, estudiada mediante la técnica de inmunohistoquímica, se usó como anticuerpo primario el anticuerpo monoclonal anti-CD34 para la identificación del endotelio reactivo al suero anti-CD34. Si se compara el número de vasos por campo de 10× entre la fijación convencional y con cola de fibrina, hay diferencias estadísticamente significativas (p<0,000): es mayor el número de vasos neoformados en las hernioplastias fijadas con cola de fibrina en ambas series (figs. 5 y 6 y tabla 2).
Técnica de inmunohistoquímica mediante el uso del anticuerpo monoclonal anti-CD (cluster of differentiation 'grupos de diferenciación') 34 para la identificación de endotelio vascular (20 aumentos [20×]). Comparación entre los 2 tipos de hernioplastia en la serie A en un mismo animal. Las flechas identifican ejemplos de la captación del anticuerpo por células endoteliales. 1) Inmunohistoquímica anti-CD34 en reparación con malla de ácido poliglicólico y carbonato trimetileno fijada con polipropileno (Prolene®) (20×). 2) Inmunohistoquímica anti-CD34 en reparación con malla de PGA-TMC fijada con cola de fibina (Tissucol®) (20×). Se visualiza claramente una mayor neoformación vascular en el explante de la reparación en la que se usó el pegamento biológico (Tissucol®) que la reparación convencional.
Neoformación vascular (número de vasos por campo de 10 aumentos) en las reparaciones con sutura convencional y cola de fibrina
| Número de identificación de cada animal | Sutura convencional (Prolene®) | Sellante de fibrina (Tissucol®) | Serie |
| 1 | 16,00 | 30,00 | Serie B |
| 2 | 51,00 | 120,00 | Serie B |
| 3 | 30,00 | 55,00 | Serie B |
| 4 | 41,00 | 52,00 | Serie B |
| 5 | 38,00 | 50,00 | Serie B |
| 6 | 52,00 | 56,00 | Serie B |
| 7 | 36,00 | 50,00 | Serie B |
| 8 | 42,00 | 46,00 | Serie B |
| 9 | 41,00 | 80,00 | Serie B |
| 10 | 42,00 | 77,00 | Serie B |
| 11 | 39,00 | 88,00 | Serie A |
| 12 | 30,00 | 52,00 | Serie A |
| 13 | 51,00 | 55,00 | Serie A |
| 14 | 49,00 | 66,00 | Serie A |
| 15 | 50,00 | 60,00 | Serie A |
| 16 | 34,00 | 39,00 | Serie A |
| 17 | 54,00 | 61,00 | Serie A |
| 18 | 33,00 | 44,00 | Serie A |
| 19 | 52,00 | 51,00 | Serie A |
| 20 | 32,00 | 45,00 | Serie A |
Hasta ahora, las prótesis utilizadas para la cirugía de reconstrucción de la pared abdominal han sido irreabsorbibles, lo que podría estar relacionado con procesos inflamatorios crónicos que pueden fomentar la existencia de complicaciones con estas mallas, tales como el dolor crónico y otras, como las infecciones, la migración, la obstrucción intestinal y la fistulización6.
Los nuevos materiales degradables y reabsorbibles pueden ser la solución a estas complicaciones que, si bien son infrecuentes, suelen empeñar gran gravedad cuando aparecen, a la vez que se abre un nuevo campo para su uso en terrenos potencialmente contaminados7,8. En los últimos tiempos han surgido nuevas prótesis absorbibles derivadas de dermis porcina (Surgisis®)9,10, por tejido alogénico (Alloderm®) o materiales como el que aquí se ha utilizado: PGA-TMC (Bioabsorbable Plug Gore®)11. Estas mallas se han usado en distintos estudios y muestran una disminución del dolor postoperatorio, que está en relación con menor proceso inflamatorio al ser los materiales degradables y absorbibles12.
Por otro lado se han descrito complicaciones relacionadas con la fijación de las mallas. La fijación con suturas convencionales puede llevar consigo en algunos casos un atrapamiento de fibras nerviosas que ocasionan dolor y malestar postoperatorio, a pesar de no evidenciarse mejoría con el empleo de distintas técnicas tanto protésicas como no protésicas (herniorrafias actuales)13; así pues, aunque no están bien establecidas, se calcula que la neuralgia posthernioplastia con los materiales protésicos con fijación convencional mencionados alcanza del 5 al 12% inclusive.
Estudios actuales han demostrado la eficacia del sellante de fibrina (Tissucol®) en diversos campos, tales como la formación de barrera antiadherente (para evitar la aparición de adherencias intraperitoneales)15 o para la fijación atraumática de la malla; en comparación con la fijación con suturas y agrafes metálicos en mallas de polipropileno y en vivo han demostrado una disminución del dolor posthernioplastia al compararlos con sistemas de fijación traumáticos14–19.
Estos adhesivos de fibrina han mostrado estabilización de la reparación de la hernia, pero sólo de forma precoz, hasta que se reabsorben completamente, otros tipos de adhesivos (derivados de cianocrilato) pueden provocar histotoxicidad en tejidos adyacentes en antiguas fórmulas no diluidas. Actualmente, estos productos han demostrado su eficacia, son válidos para la reparación de los tejidos lesionados, pero no actúan sobre la proliferación celular, fibroblástica ni en la producción de colágeno17. El pegamento de fibrina que se ha utilizado (Tissucol®) contiene entre otros productos: fibrinógeno, fibronectina, factor xiii, fibrinógeno y factores de crecimiento: VEGF, TGF-B, EGF y FGF. Así pues, al incorporar estos factores de crecimiento, produce una proliferación fibroblástica en los primeros momentos tras la colocación de la malla, que ayuda a una correcta integración y a un óptimo resultado final18.
Empiezan a aparecer estudios con mallas irreabsorbibles y fijación con colas biológicas como el Tissucol®, pero no hay datos en la actualidad sobre la interrelación de estas colas biológicas y las mallas absorbibles15,20. Los autores de este trabajo han reproducido la experiencia eligiendo una metodología e intervención quirúrgica en las que es posible comprobar parámetros como la integración de las mallas, la formación de la pared abdominal neoformada, la posibilidad de recidiva y a su vez comparar las 2 formas de fijación de la propia malla reabsorbible.
Es importante el estudio con el fin de disminuir una de las complicaciones actuales de la hernioplastia inguinal (el dolor crónico) al elegir esta malla y una forma de fijación atraumática; además, ha permitido comprobar que la fijación con un material u otro es similar, por lo que pueden emplearse ambas formas de fijación dependiendo del tipo de hernioplastia que va a realizarse, la calidad de los tejidos del paciente o la dificultad de la propia intervención.
En cuanto al estudio microscópico, una de las ventajas de los materiales reabsorbibles es que la propia malla se reemplaza por tejido, hay además diferencia en cuanto a la neoformación de vasos sanguíneos, lo que es un hecho notable en este estudio, y es mayor la neovascularización con el uso del sellante de fibrina (con factores de crecimiento), identificado con técnicas de inmunohistoquímica anti-CD3421.
Un hecho distinto es lo ocurrido con los recuentos de células gigantes de reacción a un cuerpo extraño, esto es muy parecido en ambas series y entre los 2 tipos de fijación de las mallas en el centro de cada implante22; hay solamente grandes diferencias entre los recuentos de los bordes al comparar las zonas donde se realizó la fijación con polipropileno (Prolene®), ya que la infiltración por células inflamatorias (linfocitos, macrófagos y células cebadas) es mayor en las zonas donde se encuentra la sutura.
Como consecuencia de todo lo anteriormente mencionado, se ha comprobado en el plazo que ha durado el estudio cómo la fijación atraumática con cola de fibrina es una fijación eficaz y adecuada, que además favorece aun más la integración de la malla reabsorbible, aumenta la neoformación vascular y sin interferir en el normal proceso inflamatorio de incorporación del material al organismo, con lo que se consigue favorecer la fijación biológica del material, que posibilita la disminución de la fijación mecánica.