Introducción
La hidatidosis muscular primaria supone la existencia de un quiste hidatídico muscular en ausencia de afectación de otros órganos o tejidos. El hexacanto es liberado en el duodeno, atraviesa la pared intestinal, llega a las venas tributarias de la porta y es transportado al hígado, primer filtro y órgano más afectado. Unos pocos se detendrán en los pulmones, segundo filtro y segundo lugar de presentación, y una minoría llegarán a parasitar otros órganos de la economía como cerebro, corazón, huesos, suprarrenales o tejido muscular1. La localización muscular supone sólo un 0,5-4% de las hidatidosis2-6. La rareza de un caso de hidatidosis muscular primaria, incluso en un país endémico como el nuestro, junto con la evolución peculiar, que puede recordar ciertas premisas básicas en el tratamiento de la enfermedad hidatídica, sea cual sea su localización, han motivado la comunicación de este caso.
Caso clínico
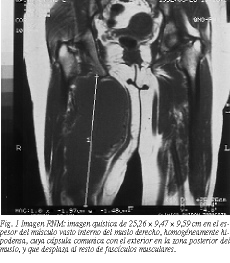
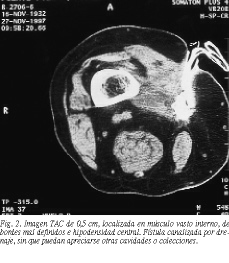
Mujer de 60 años con antecedentes de glaucoma, dos abortos y alergia a penicilina, que tenía un contacto frecuente con animales domésticos. Fue intervenida de tumoración quística en cara interna de muslo derecho sin que conozcamos el tipo de operación realizada. La masa reapareció 5 años más tarde en la misma zona, asociada entonces a fiebre, signos inflamatorios locales y supuración. Fue tratada mediante apertura amplia, desbridamiento y antibioterapia, curando la herida por segunda intención. A los 2 años reapareció de nuevo la clínica inflamatoria y se realizó nueva apertura del quiste, llegando al diagnóstico histológico de quiste hidatídico, por lo que se inició terapia con mebendazol (2 g/día). Este tratamiento se mantuvo durante 3 años, permaneciendo la paciente asintomática y sin objetivarse imágenes residuales o de recidiva en las ecografías de control. Al suspender el mebendazol apareció un aumento del perímetro del muslo derecho y fiebre vespertina, motivo por el cual fue remitida a nuestro servicio. En la exploración del muslo derecho se apreciaban las cicatrices de las intervenciones previas, ingurgitación venosa, aumento del perímetro del muslo, sin hallarse tumoración localizada ni adenopatías. La ecografía detectó una formación hipoecoica de 13 * 7 cm asociada a un trayecto fistuloso. Posteriormente, este trayecto se abrió al exterior espontáneamente, drenando pus. La ecografía abdominal fue normal y en la radiografía de tórax no se apreciaron imágenes de lesión parenquimatosa. La serología para hidatidosis (hemaglutinación indirecta) fue positiva a una dilución de 1/5.120. En la RNM realizada se observó, en el espesor del vasto interno, una imagen quística de 25,26 * 9,47 * 9,59 cm homogéneamente hipodensa, fistulizada a cara posterior del muslo y que desplazaba al resto de fascículos musculares (fig. 1). Una vez desaparecida la supuración fue intervenida quirúrgicamente, realizando exéresis en bloque de toda la masa quística rodeada de cápsula periquística fibrosa, disecando el nervio ciático y el eje vascular poplíteo. La anatomía patológica confirmó la presencia de membranas hidatídicas. La ecografía realizada 7 meses tras la intervención estaba libre de imágenes patológicas, pero 3 meses después se detectaron tres áreas hipo ecoicas de 5,6, 8,4 y 9,8 mm en la cicatriz profunda que sugerían recidivas quísticas. Se pautó tratamiento con mebendazol, sin observar mejoría clínica ni ecográfica, ya que persistían imágenes de 9, 11,8, 6,6 y 8,8 mm un mes más tarde. Se descartó una nueva intervención quirúrgica por el peligro de realizar exéresis incompleta y lesionar el eje vasculonervioso, dada la ausencia de planos anatómicos tras la última intervención. Se pautó tratamiento con albendazol (400 mg/12 h durante 8 meses, indicado en este caso por tratarse de recidivas recientes todas menores de 12 mm). En los controles ecográficos sucesivos (1/3 meses * 2,5 años), las imágenes de recidiva hidatídica variaron levemente en número y volumen, hasta que se decidió realizar quistoperiquistectomía total cerrada. Durante la intervención se observó drenaje de líquido purulento, amarillo e inodoro por un orificio localizado unos cm más abajo de la herida quirúrgica, por lo que se lavó la cavidad con povidona yodada al 50% y se realizó marsupialización del quiste. En la ecografía realizada 3 meses tras la intervención se apreciaron dos formaciones de 7,1 y 16 mm en la profundidad de la cicatriz, que habían aumentado en densidad y tamaño 8 meses más tarde. Nueve meses después acudió a urgencias de nuestro hospital por aumento de tensión y calor en el muslo derecho, sin otros signos inflamatorios. Realizada una ecografía, se apreció en el músculo vasto interno una imagen quística irregular de 6,5 * 5 cm, de paredes gruesas, tabicada, con finos ecos en su interior y con extensión al subcutáneo y a la zona articular. Se realizó incisión de drenaje apareciendo un líquido transparente y vesículas hijas. Posteriormente realizamos una TAC (fig. 2). Nueve días más tarde fue necesaria una nueva puesta a plano realizando una cura en días sucesivos con povidona yodada diluida. En este ingreso se determinaron las concentraciones de inmunoglobulinas, que fueron normales salvo la IgE específica para Equinococcus granulossus: 1,34 kU/l (normal hasta 0,35). En la TAC de control realizada 2 meses más tarde se apreció en el muslo derecho una masa infiltrativa y retráctil de tejido blando, desde la zona intervenida hasta la rodilla, con diferentes densidades internas, que sugerían un componente flemonoso abscesificado, sin excluir restos vesiculares hidatídicos.
Discusión
Además de la necesidad de atravesar dos filtros (hígado y pulmón) sin parasitarlos, existen otros motivos para explicar la baja frecuencia de afectación muscular de forma primaria. El músculo constituye un tejido hostil para el parásito dada su constante contracción y su riqueza en ácido láctico, muy agresivo para el embrión3. Sin embargo, se han descrito en la bibliografía casos de hidatidosis muscular primaria, generalmente asociadas a afectación esquelética, predominando los de musculatura troncular y proximal de las extremidades, quizá por poseer una mayor vascularización y menor movilidad12. El primer caso descrito en la bibliografía en 1699 se debe a Bidloo7, y posteriormente se han descrito algunos casos de hidatidosis primarias en diferentes áreas musculares, aunque no hemos hallado referencia a ningún caso en el músculo vasto interno. El embrión, que llega al tejido muscular, probablemente por vía hematógena3,8, prolifera formando el quiste. Por su natural resistencia, el músculo tiende a encapsular y aislar la larva, dando lugar a una gruesa cápsula de tejido conectivo fibroangioblástico con numerosas vesículas hijas en su interior. El músculo afectado, junto con el hueso y la fascia, limitan el crecimiento del quiste. La contracción muscular tiende a exteriorizar el quiste, dificultando la determinación del músculo origen. Se manifiesta clínicamente como una masa esférica y con más frecuencia como un aumento del perímetro de la extremidad, con sensación de tensión y pesadez de insidiosa aparición, que no suele ser dolorosa salvo que comprima a troncos nerviosos o vasos3,11.
Ante una masa de partes blandas de evolución progresiva con conservación del estado general y, sobre todo, en una zona endémica de hidatidosis como nuestro país, es fundamental la sospecha de enfermedad hidatídica para evitar exéresis parciales o punciones diagnósticas que facilitan su diseminación1,4, pueden desencadenar un shock anafiláctico y condenan al paciente a una recidiva casi segura de difícil tratamiento, como está ocurriendo en nuestro caso9.
El diagnóstico diferencial debe establecerse con tumores de partes blandas y abscesos. La poca reactividad del tejido muscular a la hidatidosis puede motivar la ausencia de eosinofilia y la negatividad de los tests serológicos para equinicocosis, aunque en nuestro caso, tanto la hemaglutinación indirecta como la inmunoglobulina E específica eran positivas. Las pruebas de imagen son de gran utilidad para el diagnóstico y para determinar la morfología del quiste de cara a la intervención quirúrgica, así como para el seguimiento posterior. La prueba más utilizada por su accesibilidad y economía son los ultrasonidos, que en nuestro caso han sido de gran ayuda para el diagnóstico y seguimiento postoperatorio. Gharbi diferenció cinco tipos ecográficos para el quiste hidatídico4 (tabla 1). En nuestro caso, en el momento de llegada a nuestro servicio se trataba de un quiste tipo IV. La tomografía, la TAC, la RMN, la angiografía o el eco-Doppler, aportarán datos más precisos de utilidad para el cirujano10. Se han descrito varios patrones de la enfermedad basados en las diferentes pruebas de imagen: lesión multivesicular, unilocular, complejos atípicos o lesiones sólidas. La lesión multivesicular es característica pero no patognomónica de enfermedad hidatídica, representando la presencia de múltiples quistes ocupando el "quiste madre". La presencia de sobreinfección o abundantes restos intraquísticos con cambios inflamatorios pueden alterar la morfología original, apareciendo un complejo o lesión sólida que puede semejar un tumor. Ante una hidatidosis muscular, las pruebas de imagen también serán fundamentales para descartar lesiones en las localizaciones más frecuentes (ecografía hepática y radiografía de tórax).
El tratamiento de elección de la enfermedad hidatídica, en cualquiera de sus localizaciones, debe ser quirúrgico. Ha habido cierta controversia en relación con el tipo de intervención a realizar. Actualmente se considera que la intervención de elección es la quistoperiquistectomía total cerrada con margen de tejido sano (en nuestro caso miectomía de fibras adyacentes), seguida de irrigación de la cavidad con solución escolicida2. En la actualidad, el uso de antihelmínticos complementa el manejo quirúrgico sin sustituirlo11. No se han publicado estudios sobre los resultados de los diferentes antihelmínticos en la hidatidosis muscular, aunque sí los hay para la hepática7. En hidatidosis hepática están indicados en hidatidosis diseminadas, múltiples, recurrentes, inaccesibles, o bien cuando la situación anatómica del quiste o las condiciones del paciente no permiten un tratamiento quirúrgico definitivo. Así, consideramos de utilidad terapéutica los mismos antihelmínticos (mebendazol, albendazol y flubendazol) en la afectación muscular, para las mismas indicaciones que en la hidatidosis hepática.
En conclusión, ante una masa de partes blandas de crecimiento lento sospecharemos, entre otras posibilidades, una enfermedad hidatídica, intentando descartarla antes de realizar cualquier maniobra agresiva sobre la lesión, que podría imposibilitar el tratamiento radical posterior. Sirva de lección nuestro caso, en el que hoy, 26 años después de un primer tratamiento inadecuado, y tras múltiples intervenciones y largos ciclos de tratamiento antiparasitario, seguimos teniendo fundadas sospechas de persistencia de la enfermedad.