El abordaje laparoscópico no ha tenido una gran difusión en la cirugía hepática, aunque ha demostrado ser seguro y factible en pacientes seleccionados incluso en enfermedad maligna. Se presenta la experiencia y resultados en el tratamiento de la enfermedad hepática maligna por laparoscopia.
Material y métodoEntre febrero de 2002 y mayo de 2011 se realizaron 71 resecciones hepáticas laparoscópicas, 43 por enfermedad maligna (solo se incluyó a pacientes con más de un año de seguimiento). La edad media fue de 63 años y el 58% fueron varones. El 49% de las lesiones estaban situadas en los segmentos ii-iii. Se realizaron 30 segmentectomías, 7 resecciones limitadas y 6 hepatectomías mayores.
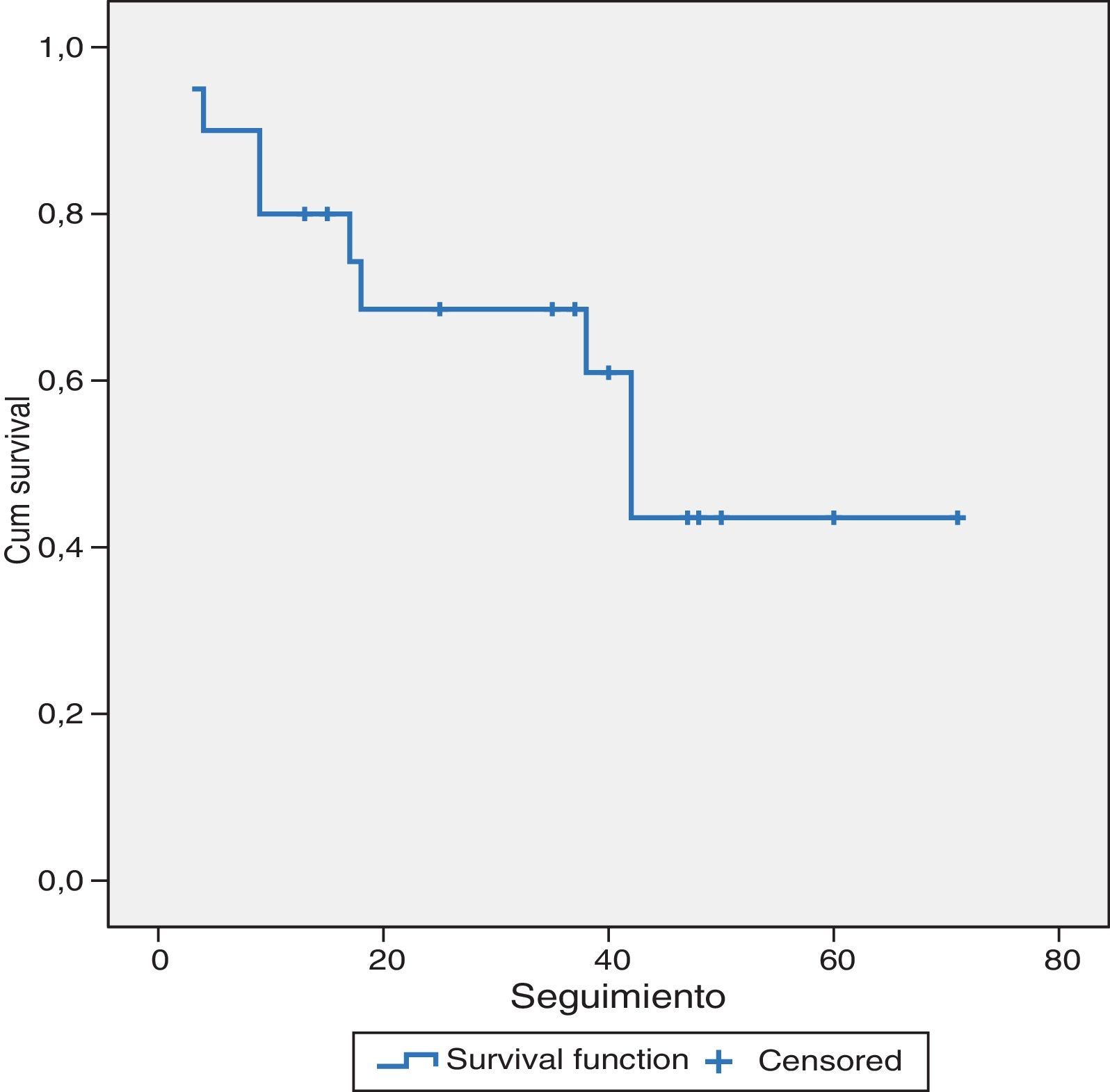
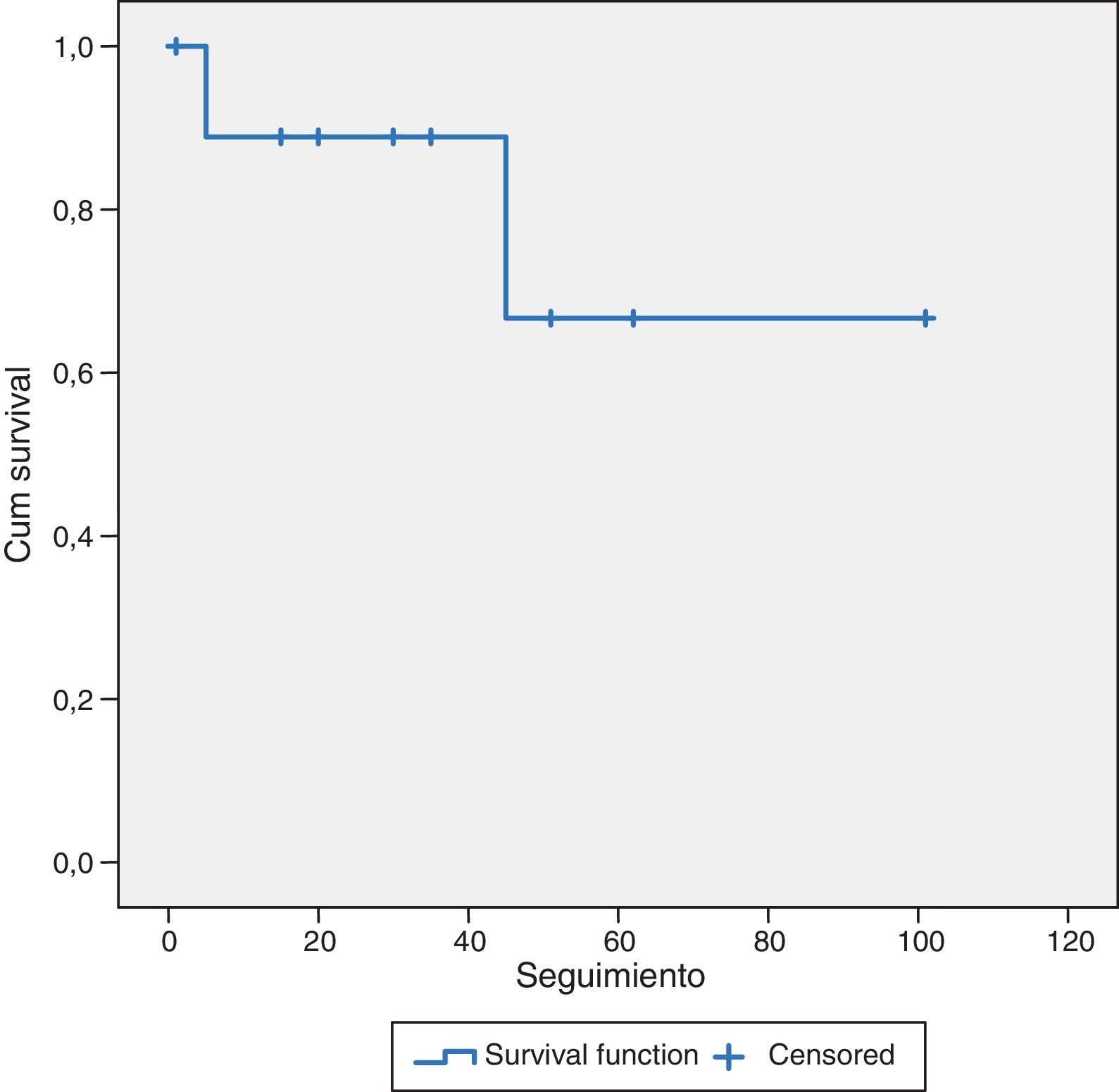
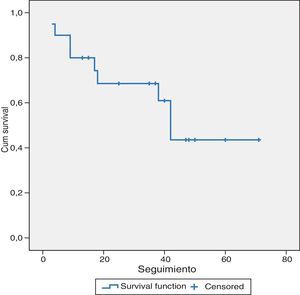
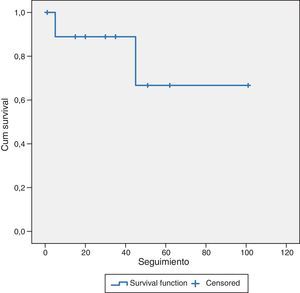
ResultadosEl tiempo operatorio fue de 163 min. Hubo 3 conversiones. Cinco casos (11%) fueron transfundidos. La ingesta se inició a las 32 h y la estancia hospitalaria fue de 6,7 días. No hubo reintervenciones y sí un caso de mortalidad. Nueve pacientes (21%) presentaron complicaciones. El número medio de lesiones resecadas fue 1,2, con un tamaño de 3,5cm. Todas las resecciones fueron R0. La supervivencia fue del 69 y del 43,5% a los 36 y 60 meses en metástasis hepáticas de cáncer colorrectal (MHCCR), y del 89 y 68% a los 36 y 60 meses en hepatocarcinoma (HCC).
ConclusionesLa resección hepática por laparoscopia en enfermedad maligna es factible y segura. Debe cumplir los mismos preceptos oncológicos que la cirugía abierta. En pacientes seleccionados ofrece resultados oncológicos a largo plazo similares a los obtenidos en cirugía abierta.
The laparoscopic approach is not yet widely used in liver surgery, but has proven to be safe and feasible in selected patients even in malignant disease. The experience and results of a hepato-pancreato-biliary (HPB) surgery unit in the treatment of malignant liver disease by laparoscopic approach is presented.
Material and methodsBetween February 2002 and May 2011, 71 laparoscopic liver resections were performed, 43 for malignant disease (only patients with more than one year of follow-up were included). Mean age was 63 years old and 58% of the patients were male. Forty-nine per cent of the lesions were located in segments ii-iii. Thirty segmentectomies were performed, 7 limited resections and 6 major hepatectomies.
ResultsThe median operative time was 163min. There were 3 conversions. Five cases (11%) required blood transfusion. The oral intake began at 32h and the median hospital stay was 6.7 days. There were no reoperations and there was one case of mortality. Nine patients (21%) had postoperative complications. The mean number of resected lesions was 1.2, with an average size of 3.5cm. All resections were R0. The median survival after resection of colorectal liver metastases (CLM) was 69% and 43.5% at 36 and 60 months, respectively, and 89% and 68% at 36 and 60 months, respectively, in hepatocellular carcinoma (HCC).
ConclusionThe laparoscopic liver resection in malignant disease is feasible and safe in selected patients. The same oncological rules as for open surgery should be followed. In selected patients it offers similar long-term oncological results as open surgery.
En el año 1992 se realizó la primera cirugía hepática por laparoscopia en el mundo1, y en el 2000 la primera en España2. Tras casi 15 años de mejoras técnicas y tecnológicas, la cirugía hepática por laparoscopia es considerada una técnica factible y segura pero su aplicación queda restringida en la mayoría de los casos a resecciones menores de lesiones en segmentos periféricos3.
Con la mayor experiencia de los grupos de cirugía hepática, se han extendido las indicaciones de la laparoscopia, realizándose actualmente resecciones hepáticas mayores4,5 e incluyéndose la enfermedad maligna en la mayoría de series con resultados oncológicos similares a los que ofrece el abordaje tradicional6,7.
Aparte de las ventajas propias de la laparoscopia (menor dolor, estancia corta y beneficio estético), también obtiene mejores resultados en cuanto a pérdidas hemáticas8. No obstante, actualmente sigue siendo controvertido el beneficio aportado por la laparoscopia en la cirugía hepática respecto a la cirugía abierta en la enfermedad maligna.
El objetivo es presentar la experiencia en el tratamiento de la enfermedad maligna por laparoscopia y analizar los resultados de tiempo operatorio, estancia hospitalaria, morbimortalidad y supervivencia.
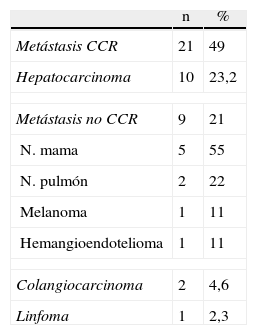
Material y métodoEn el año 2000 se inició la cirugía hepática por laparoscopia en nuestro centro, siendo los primeros casos por enfermedad benigna. A partir de 2002 se ampliaron las indicaciones a enfermedad maligna. Entre febrero de 2002 y mayo de 2011, se han realizado 71 resecciones hepáticas en 71 pacientes. De estas, 43 fueron por enfermedad maligna con los diagnósticos que se detallan en la tabla 1.
Las características de los pacientes en cuanto a edad, distribución por sexos, clasificación ASA, antecedentes quirúrgicos previos y localización y tamaño preoperatorio de las lesiones se resumen en la tabla 2.
Características de los pacientes
| Edad (media±DE) | 63±16 años |
| Sexo ♂/♀ | 25/18 |
| Cirugía abdominal previa (%) | 32,5 (14/43) |
| Hepatopatía crónica (%) | 25,5 (11/43) |
| ASA (%) | |
| I | 9 |
| II | 58 |
| III | 30 |
| IV | 2 |
| Número de lesiones | 1,5±2,1 |
| Tamaño de las lesiones (media±DE) | 3,7±3,2cm |
| Localización de las lesiones | |
| Segmentos ii y iii | 21 (49%) |
| Segmento iv | 6 (14%) |
| Segmento v-vi | 12 (28%) |
| Segmento vii-viii | 4 (9%) |
En 30 casos se realizó una segmentectomía, siendo la más frecuente la bisegmentectomía ii-iii en 21 pacientes. En 7 casos se realizó una resección limitada y en 6 casos una hepatectomía mayor (3 hepatectomías derechas y 3 izquierdas).
En 3 casos se realizó la resección simultánea laparoscópica del primario colorrectal y las metástasis hepáticas (una hemicolectomía izquierda, una hemicolectomía derecha y una amputación abdominoperineal).
Las intervenciones se realizaron bajo anestesia general, utilizando como inductor propofol y para mantenimiento, sevoflorane y remifentanilo en perfusión. A los pacientes portadores de catéter peridural se les administró metadona al inicio de la intervención y anestésico local (levobupivacaína) una vez finalizada la resección hepática.
Los pacientes se colocaron en decúbito supino con las piernas abiertas, pudiéndose colocar en decúbito lateral izquierdo para abordar lesiones de segmentos posteriores derechos (vi y vii). Se utilizaron 6 trocares (3 de 10-12mm y 3 de 5mm). Se trabajó a una presión de neumoperitoneo de 10-12mm Hg. La óptica de 30° se colocó a nivel umbilical. La ecografía intraoperatoria se realizó de forma rutinaria. Durante la transección hepática se mantuvo la presión venosa central (PVC) entre 2 y 6mm Hg. Para la transección hepática se utilizó el bisturí monopolar hasta una profundidad de 0,5 a 1cm. A partir de esta profundidad se disecaron los vasos con el disector ultrasónico y se coagularon con Ligasure Atlas® (Valleylab, Tyco Healthcare, Boulder, CO, EE. UU.) de 5mm o Ultracision® (Ethicon EndoSurgery, Johnson & Johnson Ltd., Cincinnati, OH, EE. UU.) combinado con el Tissuelink® laparoscópico (Salient Surgical Technologies, Portsmouth, NH, EE. UU.). La transección se realizó en el 90% de los casos bajo oclusión continua del pedículo hepático tras precondicionamiento isquémico, con un tiempo medio de pinzamiento de 31±14 min. Los pedículos segmentarios portales y las venas suprahepáticas se seccionaron con endograpadoras lineales tipo GIA® con carga vascular.
La pieza quirúrgica se extrajo por una incisión accesoria en bolsa. El 65% de los pacientes recibieron tratamiento analgésico postoperatorio intravenoso y un 32% por catéter peridural.
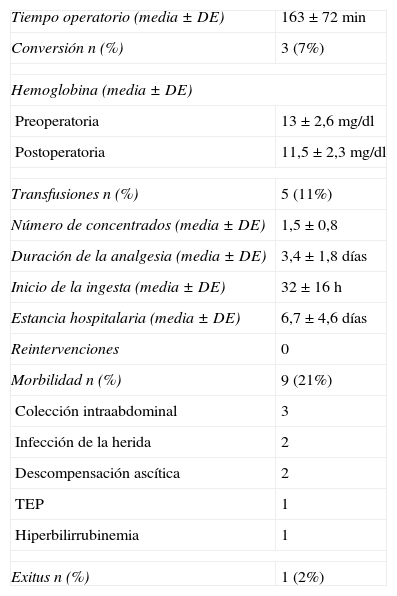
ResultadosLos resultados en cuanto a tiempo operatorio, tasa de conversión, requerimientos de analgesia, inicio de la ingesta y estancia hospitalaria se muestran en la tabla 3.
Resultados
| Tiempo operatorio (media±DE) | 163±72 min |
| Conversión n (%) | 3 (7%) |
| Hemoglobina (media±DE) | |
| Preoperatoria | 13±2,6mg/dl |
| Postoperatoria | 11,5±2,3mg/dl |
| Transfusiones n (%) | 5 (11%) |
| Número de concentrados (media±DE) | 1,5±0,8 |
| Duración de la analgesia (media±DE) | 3,4±1,8 días |
| Inicio de la ingesta (media±DE) | 32±16 h |
| Estancia hospitalaria (media±DE) | 6,7±4,6 días |
| Reintervenciones | 0 |
| Morbilidad n (%) | 9 (21%) |
| Colección intraabdominal | 3 |
| Infección de la herida | 2 |
| Descompensación ascítica | 2 |
| TEP | 1 |
| Hiperbilirrubinemia | 1 |
| Exitus n (%) | 1 (2%) |
Cinco pacientes (11%) requirieron transfusión de concentrados de hematíes. Tres de los pacientes transfundidos lo fueron por hemorragia intraoperatoria y los otros 2 fueron casos de resección simultánea de MHCCR y primario colorrectal.
No se registraron reintervenciones y 9 pacientes (21%) presentaron complicaciones postoperatorias definidas según la clasificación de Dindo-Clavien como: 2 complicaciones grado i, 4 complicaciones grado ii, 3 complicaciones grado iiia, y una complicación grado v (hiperbilirrubinemia progresiva con insuficiencia renal en un paciente intervenido de hepatectomía derecha por MHCCR que falleció a los 90 días de la intervención), siendo el único caso de mortalidad registrado (2%).
En el análisis anatomopatológico de los especímenes, el número medio de lesiones resecadas por paciente fue de 1,2±0,6 con un tamaño medio de 3,5±1,2cm y una distancia al margen de resección de 10,6±9,8mm. Todas las resecciones fueron R0.
En cuanto a los resultados a largo plazo, los pacientes con MHCCR (21 casos) con un seguimiento medio de 31±19,5 meses, presentaron una supervivencia media del 69 y 43,5% a los 36 y 60 meses respectivamente. Once pacientes (52%) estaban vivos sin recidiva de su enfermedad, un paciente (5%) estaba vivo pero con progresión de la enfermedad y 9 pacientes (43%) habían fallecido, uno de ellos, libre de enfermedad, por otra causa, 7 pacientes por progresión de su enfermedad y, finalmente, un paciente fallecido en el postoperatorio (fig. 1).
Los pacientes intervenidos de HCC (10 casos), con un seguimiento medio de 38,8±28 meses, tuvieron una supervivencia media del 89 y del 68% a los 36 y 60 meses respectivamente. Cinco pacientes (50%) estaban vivos sin recurrencia de su enfermedad, 3 casos (30%) estaban vivos pero con recurrencia hepática y 2 pacientes (20%) habían fallecido por progresión de su hepatopatía crónica (fig. 2).
De las pacientes intervenidas por metástasis de neoplasia de mama (5 casos), 2 fallecieron por progresión de la enfermedad a los 17 y 20 meses respectivamente. Dos siguen vivas sin recidiva a los 12 y 52 meses. Una paciente ha sido intervenida recientemente de una recidiva hepática única por laparotomía a los 41 meses de la resección laparoscópica.
DiscusiónEl abordaje laparoscópico en cirugía hepática ofrece ventajas respecto al convencional en cuanto a pérdidas hemáticas, requerimientos de analgesia y estancia hospitalaria9,10. A pesar de esto, su aplicación no está tan extendida como en otras áreas de la enfermedad abdominal por la curva de aprendizaje prolongada, el riesgo de hemorragia intraoperatoria de difícil control, la dificultad para la exploración completa del hígado y el riesgo de embolismo gaseoso7. A pesar de estas limitaciones, la mayoría de grupos de cirugía hepática han introducido progresivamente el uso de la laparoscopia11,12.
Actualmente, la resección laparoscópica de tumores hepáticos benignos y malignos localizados en segmentos hepáticos periféricos está bien establecida e incluso es considerada de elección para la resección de los segmentos ii y iii13–15. La realización de resecciones hepáticas mayores es técnicamente mucho más demandante y, aunque es factible y segura realizada por grupos con gran experiencia, su uso no está tan extendido4,5,16–18.
Se registraron 3 casos en los que fue necesario convertir a laparotomía. Dos de ellos fueron pacientes con hepatocarcinoma (HCC) en los que durante la movilización hepática se produjeron lesiones de vasos epiploicos que ocasionaron hemorragias de difícil control por laparoscopia, posiblemente en relación con cierto grado de hipertensión portal. El caso restante fue el de un paciente con MHCCR en el sector lateral izquierdo al que, durante la realización de la ecografía intraoperatoria, se le detectó otra lesión situada en profundidad en el segmento v y al que se le realizó una seccionectomía lateral izquierda por laparoscopia y posteriormente una laparotomía de asistencia para completar la resección de la metástasis del segmento v.
La hemorragia intraoperatoria es un problema grave durante la cirugía hepática por laparoscopia. Para minimizar este riesgo, se mantiene la PVC baja y en la mayoría de los casos se realiza pinzamiento hiliar. A diferencia de la cirugía abierta, en la resección hepática por laparoscopia se mantiene la PVC más elevada (alrededor de 4 mm Hg) para disminuir el gradiente entre la presión intraabdominal y la PVC, reduciendo el riesgo de embolismo gaseoso19.
Por otro lado, en la mayor parte de los casos (90%) se ha utilizado el pinzamiento hiliar continuo tras precondicionamiento isquémico durante la transección hepática. El pinzamiento del hilio hepático durante la transección es controvertido, y se han descrito posibles complicaciones postoperatorias con relación a pinzamientos prolongados20. La realización del precondicionamiento isquémico con un pinzamiento de 10 min y un despinzamiento de 10 min podría tener un efecto protector de posteriores lesiones de isquemia-reperfusión21,22. En la serie se utiliza el pinzamiento hiliar con precondicionamiento de forma sistemática por: 1) ausencia de efectos secundarios observados en nuestra serie y en otros estudios publicados tras el pinzamiento tanto en cirugía laparoscópica como en abierta; 2) mantener un campo lo más exangüe posible, ya que la presencia de sangre en el campo absorbe la luz, oscureciendo la imagen, y dificulta la identificación de estructuras durante la transección hepática; y 3) las pérdidas hemáticas y la consiguiente transfusión de concentrados de hematíes en los pacientes sometidos a resección hepática por enfermedad maligna puede ser un factor pronóstico sobre la supervivencia a largo plazo23,24.
En un estudio prospectivo aleatorizado reciente que compara 2 grupos de pacientes a los que se les realizó resección hepática abierta por MHCCR, uno con pinzamiento hiliar sistemático y el otro sin pinzamiento, los resultados a largo plazo en cuanto a supervivencia global, supervivencia libre de enfermedad y tasa de recurrencia hepática fueron similares25.
Con relación a la duración de la intervención, la mayor parte de grupos con experiencia presentan resultados de tiempo operatorio menores que en cirugía abierta26,27. En la serie que se presenta, el tiempo operatorio promedio es de 163 min, si bien hay que destacar que una gran parte de las resecciones realizadas han sido seccionectomías laterales izquierdas, técnica muy estandarizada que permite intervenciones de corta duración. La asociación de resecciones simultáneas de colon o recto o la realización de resecciones hepáticas mayores ha provocado una aumento del tiempo operatorio en nuestra experiencia.
Las morbilidad registrada en la serie es mayoritariamente por complicaciones grado i y ii de Dindo-Clavien28 en 5 pacientes. Tres pacientes requirieron drenaje percutáneo para tratar colecciones del lecho de resección hepático (grado iiia) y, finalmente, un paciente desarrolló una hiperbilirrubinemia postoperatoria progresiva tras una hepatectomía derecha que condujo a su fallecimiento a los 3 meses de la intervención (grado v). Este paciente era un varón con antecedentes de diabetes mellitus en tratamiento con metformina, intervenido por MHCCR, que presentó una evolución postoperatoria inicial correcta y a partir del séptimo día postoperatorio presentó una elevación de bilirrubina sérica progresiva hasta alcanzar los 36mg/dl sin alteración del tiempo de protrombina. La colangiorresonancia magnética descartó alteraciones de la vía biliar izquierda y demostró una correcta hipertrofia del lóbulo hepático izquierdo. La ecografía doppler constató un correcto flujo vascular venoso y arterial al lóbulo hepático izquierdo. El estudio anatomopatológico del parénquima hepático sano no mostró alteraciones. Se suspendieron todos los fármacos para descartar la etiología tóxica. Durante la resección hepática no se realizó pinzamiento hiliar ya que se controló inicialmente el pedículo portal derecho con un abordaje extraglisoniano. El paciente murió de forma súbita a los 3 meses de la intervención sin poder establecer con seguridad la causa del exitus.
El uso de la laparoscopia para el tratamiento de enfermedad hepática maligna es controvertido, lo cual ha contribuido negativamente a extender su utilización. En esta serie, el seguimiento medio de los pacientes ha sido de 36 meses y solo se ha incluido a aquellos que han superado un año de controles, ya que es durante el primer año cuando se producen el mayor número de recidivas. Estudios recientes sobre tratamiento de metástasis de cáncer colorrectal mediante abordaje laparoscópico demuestran que: 1) no hay diferencias en cuanto a la obtención de márgenes de resección negativos29–32; 2) no se ha demostrado la presencia de metástasis en las heridas de los trocares ni una mayor tasa de recurrencia de enfermedad hepática26; y 3) los resultados oncológicos no difieren en las series que comparan el abordaje laparoscópico con el abierto6,32–35.
Sin embargo, los candidatos a resección laparoscópica son seleccionados con relación al número, tamaño y localización de las lesiones, con lo que tienen una forma de presentación más favorable de su enfermedad, lo que podría incidir en una mayor supervivencia a largo plazo36.
Actualmente, las indicaciones extendidas para la resección de MHCCR hacen que, a pesar de que los grupos de cirugía hepática tienen mayor experiencia en el abordaje laparoscópico, el porcentaje de pacientes candidatos a hepatectomía laparoscópica se mantenga estable mientras aumenta el total de pacientes intervenidos por estos grupos37,38.
En nuestra serie de pacientes con resección laparoscópica de MHCCR, no hemos observado ningún caso de recurrencia a nivel de los trocares tras un seguimiento largo. Asimismo, el análisis anatomopatológico de los especímenes ha demostrado un margen de resección negativo en todos los casos. El uso rutinario de la ecografía intraoperatoria por laparoscopia posiblemente ha tenido influencia.
La supervivencia a los 5 años de los pacientes con MHCCR de esta serie fue del 43,5%, similar a la obtenida en nuestra serie global de resecciones hepáticas de MHCCR de 209 pacientes, incluidos en la base de datos de LiverMetSurvey, que es del 43%.
En el tratamiento quirúrgico del HCC en pacientes cirróticos, la laparoscopia ofrece una menor tasa de descompensación de la enfermedad hepática, principalmente la presencia de ascitis, con una menor agresión parietal que preserva la circulación venosa colateral27,39,40. Existen dudas respecto al riesgo de diseminación tumoral y de afectación de los márgenes en las resecciones laparoscópicas de HCC41–43. El uso rutinario de la ecografía laparoscópica intraoperatoria podría minimizar dicho riesgo44,45. Los resultados a largo plazo han demostrado que no existen diferencias en la supervivencia a los 5 años entre los pacientes con HCC resecados por laparoscopia y los de cirugía abierta27,46–48. La transfusión de hemoderivados es un factor pronóstico negativo para la supervivencia libre de enfermedad en los pacientes intervenidos de HCC24,49. La laparoscopia obtiene mejores resultados en cuanto a pérdidas hemáticas17,31,46,50, ello podría tener un efecto beneficioso en estos pacientes. En la serie, los resultados obtenidos en cuanto a supervivencia a los 5 años son similares a los publicados por otros grupos con series mayores.
En conclusión, la laparoscopia es una alternativa factible y segura a la cirugía abierta para el tratamiento de enfermedad hepática maligna, siempre que se realice en pacientes seleccionados y por grupos con experiencia en este tipo de cirugía. Ofrece resultados oncológicos a largo plazo superponibles a los de la cirugía convencional, aportando las ventajas propias de este abordaje mínimamente invasivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de la información contenida en el manuscrito fue presentada en el XXVIII Congreso Nacional de Cirugía celebrado en Madrid entre los días 8 y 11 de noviembre de 2010.