Describir las características clínico-epidemiológicas de los pacientes con hipertrigliceridemia (HTG) muy severa atendidos en las Unidades de Lípidos de la Sociedad Española de Arteriosclerosis (SEA).
Pacientes y métodoSe incluyeron los pacientes del Registro de HTG de la SEA con al menos una trigliceridemia superior a 1.000mg/dl (n=298, grupo HTG muy severa) y aquellos cuya trigliceridemia basal fuese entre 200 y 246mg/dl (grupo HTG control, n=272).
ResultadosLos pacientes con HTG muy severa eran más jóvenes (46,9±11,5 vs 52,7±13 años; p<0,0001), con un perímetro de cintura abdominal mayor (100,5±10,6 vs 98,5±11,1cm; p=0,0426), mayor ingesta de alcohol (170,7±179,1 vs 118,8±106,4g/semana; p=0,0473), tabaquismo activo (45,6 vs 26,8%; p<0,0001) y una mayor frecuencia de pancreatitis (10,2 vs 3%; p=0,0006) que el grupo control. Hubo un mayor porcentaje de pacientes con un patrón de consumo aterógeno en el grupo de HTG muy severa comparado con el grupo control (138 [46,3%] vs. 94 [34,5%]; p=0,001). El modelo multivariante mostró que los factores asociados a alguna determinación de triglicéridos mayor de 1.000mg/dl fueron la edad, el sexo masculino, el peso, el perímetro de cintura abdominal, el alcohol, la inactividad física fuera de la jornada laboral y la presencia de diabetes mellitus.
ConclusionesLos pacientes con HTG muy severa suelen ser varones en la cuarta década de la vida, con obesidad abdominal, fumadores y consumidores de alcohol. En el 60% de los casos la HTG fue primaria, y la pancreatitis fue la complicación más frecuente.
To describe clinical and epidemiological characteristics of patients with very high hypertriglyceridemia (HTG) who were attended in lipid units of the Spanish Society of Atherosclerosis (SEA).
Patients and methodPatients of the HTG Registry of SEA with at least one triglyceride concentration greater than 1,000mg/dL (n=298, HTG severe group) and those whose baseline triglycerides were between 200 and 246mg/dL (HTG control group, n=272) were included.
ResultsPatients with very high triglyceride levels were younger (46.9±11.5 years vs 52.7±13 years; p<0.0001), with a larger waist circumference (100.5±10.6cm vs 98.5±11.1cm; p=0.0426), higher alcohol intake (170.7±179.1g/wk vs 118.8±106.4g/wk; p=0,0473), active smoking status (45.6% vs 26.8%; p<0.0001) and a higher frequency of pancreatitis (10.2% vs 3%; p=0.0006) than HTG control group. There was a higher percentage of patients with atherogenic dietary pattern in severe HTG group compared with the control group (138 [46.3%] vs. 94 [34.5%]; p=0,001). The multivariate analysis showed that factors associated with a triglyceride concentration greater than 1,000mg/dl were age, male sex, weight, waist circumference, alcohol, physical inactivity in non-business hours and the presence of diabetes mellitus.
ConclusionsPatients with very high HTG were usually men in the fourth decade of life, with abdominal obesity, smoking and alcohol consumption. In 60% of cases the HTG was primary, and pancreatitis the most frequently complication.
La hipertrigliceridemia (HTG) es una anomalía frecuente del metabolismo lipídico. En el National Health and Nutrition Examination Survey III (NHANES III)1 uno de cada 3 varones y una de cada 4 mujeres presentaban una concentración basal de triglicéridos superior a 150mg/dl, y del 2 al 3% de la población americana mostraba valores de triglicéridos por encima de 500mg/dl. Sin embargo, la prevalencia de HTG muy severa con una concentración de triglicéridos por encima del orden de los 1.000mg/dl, es baja en los estudios epidemiológicos de nuestro país. Así, el estudio Dieta y Riesgo Cardiovascular en España II (DRECE)2, con 4.787 sujetos hasta los 60 años de edad, mostró una prevalencia de triglicéridos por encima de 500mg/dl del 0,1%. El estudio ICARIA3, que incluyó a casi 600.000 sujetos del ámbito laboral, puso de manifiesto que uno de cada 3.000 trabajadores tenía una HTG muy elevada.
Aunque gran parte de las HTG graves son primarias, los factores ambientales como el consumo de alcohol, la alimentación inadecuada, el sedentarismo y la obesidad suelen exacerbar la expresión fenotípica de la alteración lipídica. La pancreatitis, una de las complicaciones más frecuentes de la HTG grave4, muestra una mayor severidad y peor pronóstico que las producidas por otras causas5-7. En base a lo expuesto, y dado que las HTG constituyen un grupo heterogéneo y complejo de dislipidemias en el que participan una gran diversidad de factores, el objetivo del presente estudio fue describir las características clínico-epidemiológicas y el patrón alimentario de los pacientes con HTG muy severa (trigliceridemia > 1.000mg/dl) remitidos a las consultas de las unidades de lípidos de la Sociedad Española de Arteriosclerosis (SEA), utilizando los datos provenientes del Registro Español de HTG de la SEA8.
Pacientes y métodoSe trata de un estudio epidemiológico prospectivo, observacional, no controlado, multicéntrico nacional. De los 1.394 pacientes que constituyen el Registro de HTG de la SEA8, se incluyeron aquellos con al menos una determinación de triglicéridos superior a 1.000mg/dl en cualquiera de las visitas registradas, y constituyeron el grupo de HTG muy severas (n=298 casos). Los pacientes cuya trigliceridemia fue superior a 200mg/dl e inferior a 246mg/dl, valor correspondiente al cuartil inferior de la distribución de los triglicéridos del registro, compusieron el grupo HTG control (n=272 casos).
Se recogieron de cada caso los datos demográficos y antropométricos, la presión arterial, el tipo de HTG, los factores de riesgo vascular asociados, la presencia de síndrome metabólico según los criterios del National Cholesterol Education Program-Adult Treatment Panel III (NCEP-ATPIII)9 y de la International Diabetes Federation (IDF)10, los antecedentes familiares de dislipidemia y de enfermedad cardiovascular precoz, los antecedentes personales de enfermedad vascular previa, las complicaciones metabólicas (pancreatitis, esteatosis hepática y litiasis vesicular valoradas por ecografía abdominal) y el tratamiento farmacológico.
La ingesta de alcohol se estimó mediante el consumo total de alcohol semanal. Se cuantificó la actividad física desarrollada fuera de la jornada laboral mediante una puntuación de 0 a 4, siendo 0 el nivel de actividad más sedentario. Se llevó a cabo un registro alimentario semicuantitativo consistente en 14 cuestiones de sí/no sobre la frecuencia de consumo de los principales grupos de alimentos11. Mediante un análisis de proximidades entre ítems alimentarios se obtuvieron 2 patrones de consumo alimentario: un patrón de alimentación saludable con un consumo diario de fruta, vegetales y lácteos desnatados, pescado al menos 3 veces por semana y legumbres mínimo 2 días a la semana, y otro de alimentación aterógena, con un consumo diario de alcohol y azúcar, embutidos, carne procesada, carne roja y bollería de más de 2 veces a la semana.
De los datos analíticos, se recopilaron la glucemia, el ácido úrico, la hemoglobina glucosilada, el colesterol total, los triglicéridos, el colesterol unido a lipoproteínas de alta densidad (HDL) y el colesterol no HDL.
Análisis estadísticoLas variables categóricas se compararon mediante el test de la χ2. La prueba U de Mann-Whitney se realizó para determinar diferencias en las distribuciones de las variables continuas. Para evaluar los factores asociados con la presencia de una concentración de triglicéridos superior a 1.000mg/dl (variable dependiente) se utilizó un modelo de regresión logística múltiple que incluía como variables independientes las que mostraron un valor de p<0,05 en el análisis univariante. Para el análisis de los resultados se empleó el programa estadístico SPSS, versión 19.0.
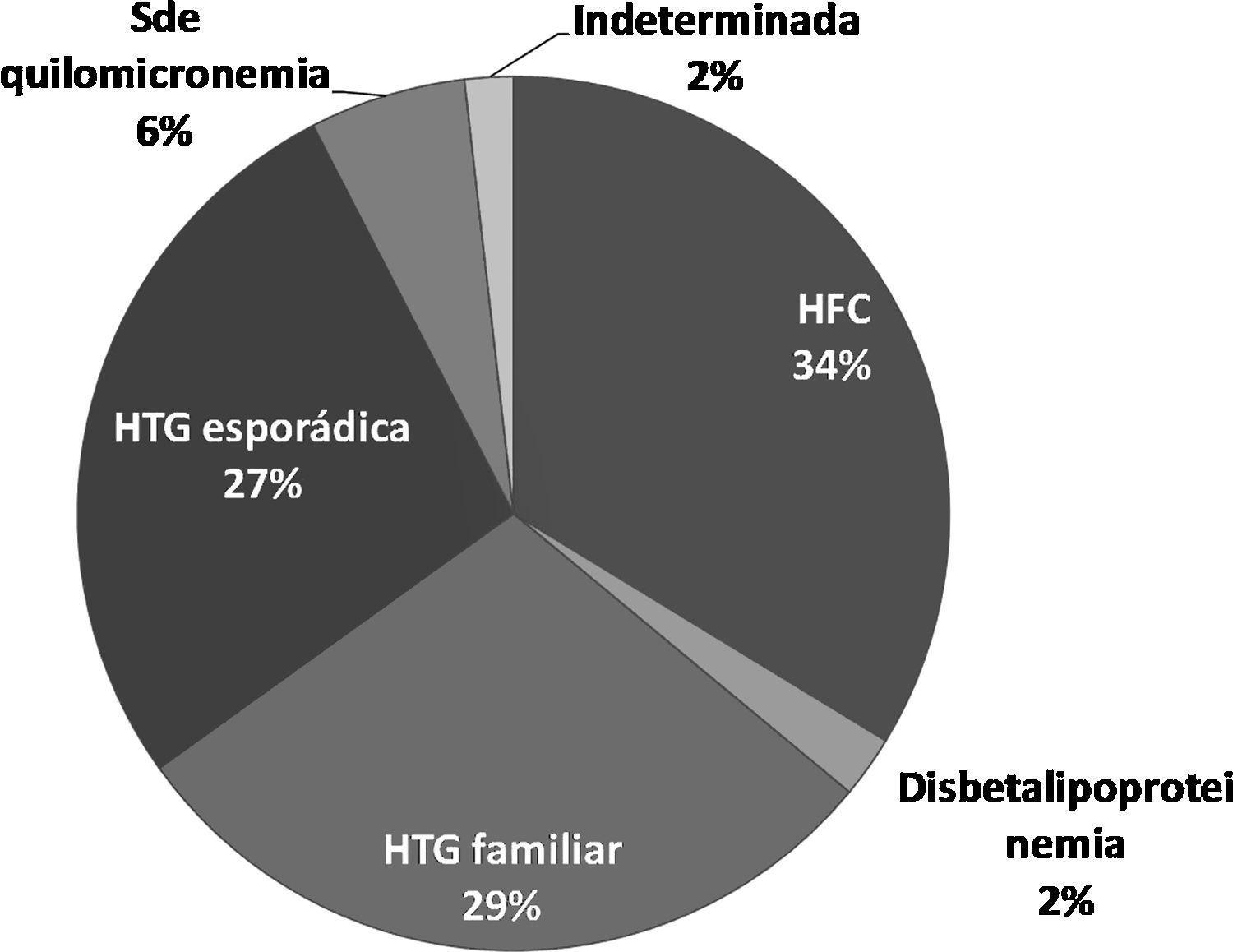
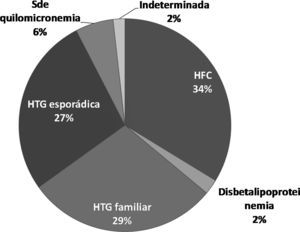
ResultadosDel grupo de pacientes con HTG muy severa, que representó el 21,4% del total de pacientes del Registro de HTG de la SEA, 172 (57,7%) presentaban una HTG primaria (fig. 1). De las formas secundarias, las etiologías más frecuentes fueron la diabetes mellitus, con 69 casos (43,1%); el consumo de alcohol, con 38 (23,8%); la obesidad, con 36 (22,5%); los fármacos, con 10 (6,2%), y el hipotiroidismo, con 7 (4,4%).
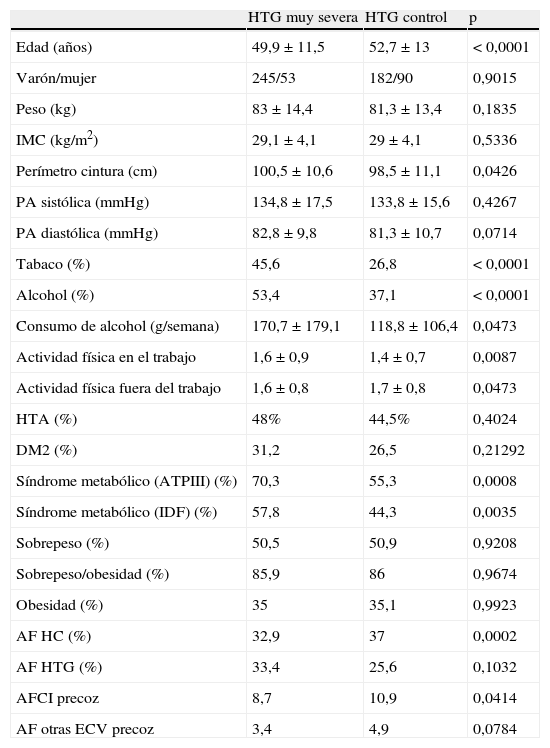
En la tabla 1 se exponen las principales características clínicas de ambos grupos. En el grupo de HTG muy severa había un predominio del sexo masculino, eran más jóvenes, tenían un mayor perímetro de cintura abdominal, mayor porcentaje de síndrome metabólico tanto según los criterios del NCEP-ATPIII9 como de la IDF10, mayor ingesta enólica y prevalencia de tabaquismo activo que el grupo control. Además, los pacientes con HTG muy severa presentaban con menor frecuencia antecedentes familiares de hipercolesterolemia y de cardiopatía isquémica precoz que el grupo de HTG control. Aunque los 2 grupos reflejaron una baja actividad física en horario no laboral, el grupo de HTG muy severa fue significativamente más sedentario que el grupo control.
Datos antropométricos y factores de riesgo vascular de los pacientes con hipertrigliceridemia muy severa y del grupo control
| HTG muy severa | HTG control | p | |
| Edad (años) | 49,9 ± 11,5 | 52,7 ± 13 | < 0,0001 |
| Varón/mujer | 245/53 | 182/90 | 0,9015 |
| Peso (kg) | 83 ± 14,4 | 81,3 ± 13,4 | 0,1835 |
| IMC (kg/m2) | 29,1 ± 4,1 | 29 ± 4,1 | 0,5336 |
| Perímetro cintura (cm) | 100,5 ± 10,6 | 98,5 ± 11,1 | 0,0426 |
| PA sistólica (mmHg) | 134,8 ± 17,5 | 133,8 ± 15,6 | 0,4267 |
| PA diastólica (mmHg) | 82,8 ± 9,8 | 81,3 ± 10,7 | 0,0714 |
| Tabaco (%) | 45,6 | 26,8 | < 0,0001 |
| Alcohol (%) | 53,4 | 37,1 | < 0,0001 |
| Consumo de alcohol (g/semana) | 170,7 ± 179,1 | 118,8 ± 106,4 | 0,0473 |
| Actividad física en el trabajo | 1,6 ± 0,9 | 1,4 ± 0,7 | 0,0087 |
| Actividad física fuera del trabajo | 1,6 ± 0,8 | 1,7 ± 0,8 | 0,0473 |
| HTA (%) | 48% | 44,5% | 0,4024 |
| DM2 (%) | 31,2 | 26,5 | 0,21292 |
| Síndrome metabólico (ATPIII) (%) | 70,3 | 55,3 | 0,0008 |
| Síndrome metabólico (IDF) (%) | 57,8 | 44,3 | 0,0035 |
| Sobrepeso (%) | 50,5 | 50,9 | 0,9208 |
| Sobrepeso/obesidad (%) | 85,9 | 86 | 0,9674 |
| Obesidad (%) | 35 | 35,1 | 0,9923 |
| AF HC (%) | 32,9 | 37 | 0,0002 |
| AF HTG (%) | 33,4 | 25,6 | 0,1032 |
| AFCI precoz | 8,7 | 10,9 | 0,0414 |
| AF otras ECV precoz | 3,4 | 4,9 | 0,0784 |
AF, antecedentes familiares; ATPIII: Adult Treatment Panel III; CI: cardiopatía isquémica; DM2, diabetes mellitus tipo 2; ECV, enfermedad cardiovascular; HC, hipercolesterolemia; HTA, hipertensión arterial; HTG, hipertrigliceridemia; IDF: International Diabetes Federation; IMC, índice de masa corporal; PA, presión arterial.
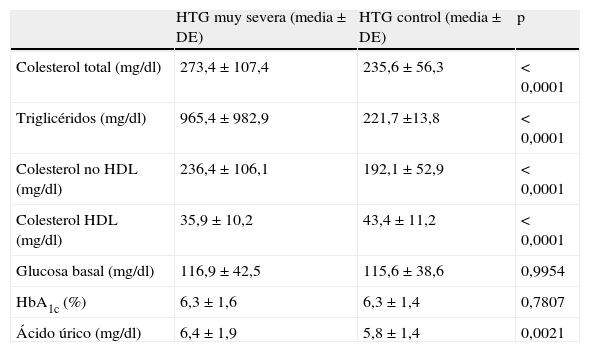
Por lo que hace referencia al perfil metabólico, los pacientes con HTG muy severa exhibieron una concentración de colesterol total, colesterol no HDL y ácido úrico significativamente mayor y una menor concentración de colesterol HDL que los pacientes con HTG control (tabla 2).
Perfil metabólico de los pacientes con hipertrigliceridemia muy severa y del grupo control
| HTG muy severa (media ± DE) | HTG control (media ± DE) | p | |
| Colesterol total (mg/dl) | 273,4 ± 107,4 | 235,6 ± 56,3 | < 0,0001 |
| Triglicéridos (mg/dl) | 965,4 ± 982,9 | 221,7 ±13,8 | < 0,0001 |
| Colesterol no HDL (mg/dl) | 236,4 ± 106,1 | 192,1 ± 52,9 | < 0,0001 |
| Colesterol HDL (mg/dl) | 35,9 ± 10,2 | 43,4 ± 11,2 | < 0,0001 |
| Glucosa basal (mg/dl) | 116,9 ± 42,5 | 115,6 ± 38,6 | 0,9954 |
| HbA1c (%) | 6,3 ± 1,6 | 6,3 ± 1,4 | 0,7807 |
| Ácido úrico (mg/dl) | 6,4 ± 1,9 | 5,8 ± 1,4 | 0,0021 |
DE: desviación estándar; HbA1c: hemoglobina glucosilada; HDL: lipoproteínas de alta densidad; HTG, hipertrigliceridemia.
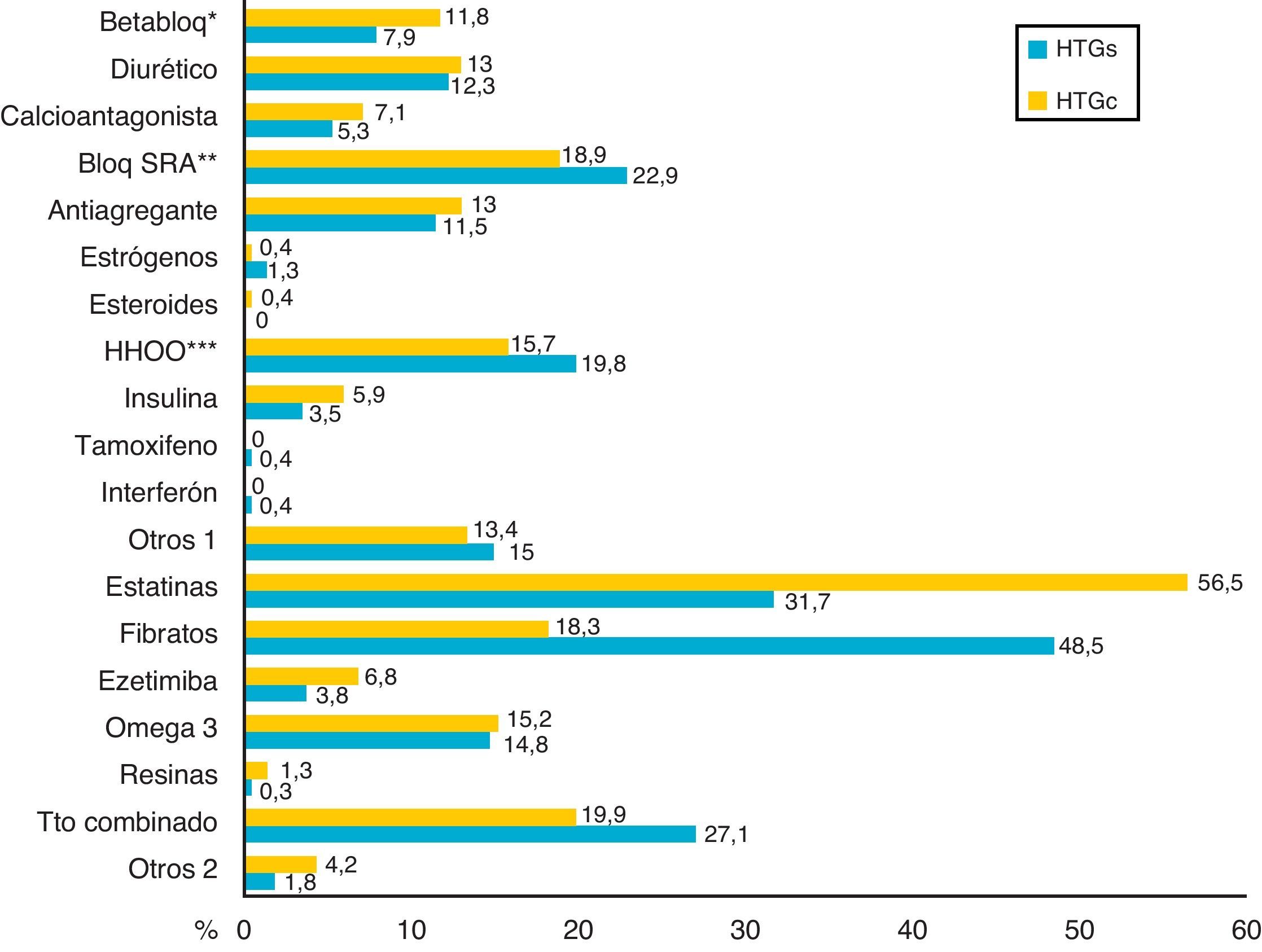
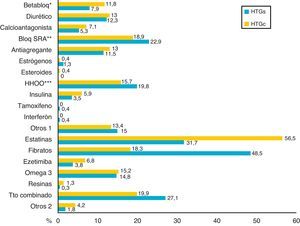
La distribución de los tratamientos farmacológicos hipolipemiantes y no hipolipemiantes se expone en la figura 2. De los pacientes con HTG muy severa, 218 (73%) recibían tratamiento hipolipemiante en monoterapia y 80 (27%) en combinación. La asociación farmacológica más frecuente fue la de estatinas y fibratos (n=40; 50%), seguida de fibratos y ácidos grasos omega-3 (n=17; 21,3%), estatinas y ácidos grasos omega-3 (n=9; 11,3%) y estatinas con ezetimiba (n=2; 2,5%); se utilizó la triple combinación de estatinas, fibratos y ácidos grasos omega-3 en 11 (13,8%) pacientes.
Tratamiento farmacológico hipolipemiante y no hipolipemiante.
*betabloqueante; **bloqueador del sistema renina-angiotensina-aldosterona; ***hipoglucemiante oral.
Otros 1: anticoagulantes orales, alopurinol, digoxina, L-tiroxina, antiinflamatorios no esteroideos, inhibidores selectivos de la recaptación de serotonina. Otros 2: esteroles vegetales, fitosteroles, levadura de arroz rojo.
Con respecto a las complicaciones metabólicas, 30 (10,2%) pacientes del grupo de HTG muy severa presentó algún episodio de pancreatitis vs 8 (3%) pacientes del grupo control (p=0,0006); 74 (54%) pacientes presentaron un patrón ecográfico de esteatosis hepática vs 75 (49%) del grupo de HTG control (p=0,3955), y se detectó litiasis vesicular en 6 (4,2%) pacientes vs 20 (13,5%) del grupo HTG control (p=0,0056). En 25 (8,4%) pacientes del grupo de HTG muy severa se registró algún episodio cardiovascular: 10 (3,4%) casos de cardiopatía isquémica, 7 (2,3%) de enfermedad cerebrovascular y 7 (2,7%) de arteriopatía periférica, sin que existieran diferencias con el grupo control.
En cuanto al patrón alimentario, 138 (46,3%) pacientes con HTG muy severa y 94 (34,5%) del grupo con HTG control referían un patrón aterógeno (p=0,001). Entre los pacientes con HTG muy severa se observó un mayor consumo de huevos (73,5 vs 62,5%; p=0,08) y alcohol (53,5 vs 38,1%; p<0,001), así como un menor consumo de lácteos desnatados (45,8 vs 66,9%; p<0,001), fruta (65,3 vs 78,2%; p=0,001) y pescado (47,1 vs 57,3%; p=0,023) en comparación con el grupo HTG control. Es de destacar que los pacientes del grupo HTG muy severa que seguían un patrón de alimentación saludable presentaban una concentración de triglicéridos menor que los individuos con HTG muy severa y un patrón alimentario aterógeno (923,2±949,8mg/dl vs 1.056,3±967,6mg/dl; p=0,0031).
Al analizar el grupo HTG muy severa en función de la ingesta de alcohol, se observó que los pacientes sin consumo de alcohol (n=138) tenían una concentración de triglicéridos inferior que los que ingerían enol (n=159) (843,3±896,6 vs. 1.074,1±1.047,5; p=0,041). Entre los que no consumían alcohol había un mayor porcentaje de individuos con consumo de lácteos desnatados (58,1% vs 43%; p=0,016), fruta (74,8% vs 57,1%; p=0,002), legumbres (55,8% vs 42%; p=0,023) y pescado (71,1% vs 38,6%; p=0,005). Por otra parte, en los individuos con HTG muy severa que ingerían alcohol había un mayor porcentaje de consumo de azúcar (78,1% vs 43,3%; p=0,003) y carnes procesadas (85,4% vs 50,2%; p=0,004).
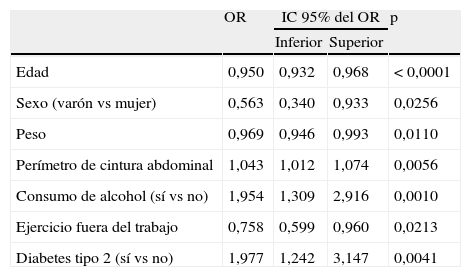
El modelo multivariante ajustado por los potenciales factores de confusión mostró que los factores asociados a una determinación de triglicéridos mayor de 1.000mg/dl fueron la edad, el sexo masculino, el peso, el perímetro de cintura abdominal, el alcohol, la inactividad física fuera de la jornada laboral y la diabetes mellitus (tabla 3).
Análisis multivariante de los factores asociados a alguna determinación de triglicéridos >1.000mg/dl
| OR | IC 95% del OR | p | ||
| Inferior | Superior | |||
| Edad | 0,950 | 0,932 | 0,968 | < 0,0001 |
| Sexo (varón vs mujer) | 0,563 | 0,340 | 0,933 | 0,0256 |
| Peso | 0,969 | 0,946 | 0,993 | 0,0110 |
| Perímetro de cintura abdominal | 1,043 | 1,012 | 1,074 | 0,0056 |
| Consumo de alcohol (sí vs no) | 1,954 | 1,309 | 2,916 | 0,0010 |
| Ejercicio fuera del trabajo | 0,758 | 0,599 | 0,960 | 0,0213 |
| Diabetes tipo 2 (sí vs no) | 1,977 | 1,242 | 3,147 | 0,0041 |
En el presente estudio se han descrito las características clínicas de los pacientes con HTG muy severa remitidos a las unidades de lípidos de la SEA, y representaron el 21,4% de todos los pacientes del registro de HTG de la SEA. Constituye la serie de mayor tamaño muestral, ya que dicha afección es uno de los principales motivos de derivación de pacientes a las unidades especializadas desde la atención primaria.
A pesar de que el diagnóstico etiológico es habitualmente difícil, y que en el desarrollo de la HTG suelen confluir múltiples causas, observamos un elevado porcentaje de HTG muy severa de causa primaria, probablemente por la propia naturaleza del registro8. Las formas secundarias continúan siendo frecuentes, destacando la diabetes mellitus, el alcoholismo y la obesidad, etiologías a tener en cuenta en el diagnóstico y tratamiento de las HTG muy severas. Los pacientes con HTG muy severa eran más jóvenes, con elevado predominio de varones y con un perímetro de cintura abdominal aumentado, datos que concuerdan con la cohorte global12. El 70% de los pacientes con HTG muy severa presentaron criterios de síndrome metabólico, lo que confirma la importancia de la HTG como marcador de síndrome metabólico. De hecho, en la serie global de pacientes hipertrigliceridémicos la prevalencia de síndrome metabólico fue cercana al 80%, independientemente de las concentraciones de triglicéridos13.
Los pacientes con HTG muy severa presentaron una concentración mayor de colesterol total, colesterol no HDL y de ácido úrico, hallazgo probablemente atribuible a que la hiperlipidemia familiar combinada y la disbetalipoproteinemia fueron responsables del 20% de las HTG muy severas del estudio. Por otra parte, la relación entre la hiperuricemia con la resistencia a la insulina y su asociación con los triglicéridos es conocida14. En este sentido, se ha descrito un incremento considerable de la prevalencia de síndrome metabólico a medida que aumenta la uricemia15.
Todos los pacientes con HTG muy severa recibían tratamiento farmacológico. El NCEP-ATPIII9 y una reciente declaración de la American Heart Association16 recomiendan como tratamiento farmacológico de primera línea en esta situación los fibratos, el ácido nicotínico y los ácidos grasos omega-3. En este sentido, el 65% de los pacientes con HTG muy severa del registro de la SEA recibían tratamiento con fibratos o ácidos grasos omega-3. Ningún paciente recibía ácido nicotínico asociado a laropiprant, al haberse comercializado en nuestro país poco antes de concluir la recogida de datos del registro8. Las estatinas y la ezetimiba no son los fármacos de elección en el tratamiento de las HTG muy severas, y deben reservarse cuando se requiere tratamiento de coadministración, especialmente en presencia de elevación del colesterol no HDL. En la presente serie, casi la tercera parte de los pacientes recibían estatinas en monoterapia. La coexistencia de una concentración de colesterol no HDL aumentada podría explicar el elevado porcentaje de esta opción terapéutica.
En nuestra serie, uno de cada 10 pacientes con alguna determinación de triglicéridos mayor de 1.000mg/dl había presentado al menos un episodio de pancreatitis. Esta prevalencia de pancreatitis aguda es similar a la descrita en otros estudios con pacientes hipertrigliceridémicos5,17, pero inferior a la observada por Lloret-Linares et al.18 en 129 pacientes con HTG grave. A pesar de que el principal riesgo de las HTG muy severas es la pancreatitis, un porcentaje similar presentó alguna forma de enfermedad cardiovascular. Ello debe atribuirse al peso específico que en la presente serie tienen la hiperlipidemia familiar combinada y la disbetalipoproteinemia, dislipidemias primarias con alto poder aterogénico.
Finalmente, el análisis del patrón alimentario aporta datos de interés y muestra un claro distanciamiento con modelo consumo de la dieta mediterránea. Casi la mitad de los pacientes con HTG muy severa presentan un patrón aterógeno, con poca ingesta de lácteos desnatados, verdura, legumbres, fruta y pescado, y abundante consumo de huevos y alcohol además de bollería, carne roja y carnes procesadas. Asimismo, los pacientes con HTG muy severa y consumo de alcohol referían un consumo significativamente mayor de azúcar y carnes procesadas, factores todos ellos relacionados con la severidad de la HTG19,20. Asimismo, los pacientes con HTG muy severa son más sedentarios que el resto de hipertrigliceridémicos. Estos resultados sugieren un bajo cumplimiento de las recomendaciones de las guías clínicas referentes a la alimentación y al ejercicio físico, piedra angular del tratamiento de las HTG. Existe, por tanto, un amplio margen de mejora para conseguir modificar positivamente el estilo de vida de estos pacientes.
En conclusión, 3 de cada 5 HTG muy severas incluidas en el registro de HTG de la SEA fueron de causa primaria. Sin embargo, los factores ambientales mostraron una considerable asociación con la presencia de una HTG muy severa. En este sentido, la mayoría de estos pacientes eran varones en la cuarta década de la vida, con un perímetro de cintura abdominal aumentado, sobrepeso u obesidad, por lo que frecuentemente cumplen criterios de síndrome metabólico, fumadores, consumidores de alcohol, escasa actividad física fuera de la jornada laboral y con un patrón alimentario aterógeno.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes, y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor para correspondencia.
FinanciaciónSoportado por una ayuda de Laboratorios Ferrer-Novag.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todo el grupo de Unidades de Lípidos de la SEA (anexo 1). A Recerca Clínica (Laura García), por el análisis estadístico, y al Departamento Médico del Grupo Ferrer.
ABS de Falset, Falset, Tarragona: José María Hernández Anguera.
Centro de Salud Pinto, Madrid: Antonio Ruiz García.
Ciudad Sanitaria Virgen de las Nieves, Granada: Juan Diego Mediavilla García.
Complejo Hospitalario Althaia, Manresa, Barcelona: Clotilde Morales Coca.
Consell Insular de Mallorca, Mallorca: Bartolomé Mari Solivellas.
Hospital Arquitecto Marcide, El Ferrol, A Coruña: Gonzalo Pía Iglesias.
Hospital Clínic de Barcelona, Barcelona: Daniel Zambón Rados, Emilio Ros Rahola.
Hospital Clínic Universitari, Valencia: Juan Francisco Ascaso Gimilio, Sergio Martínez Hervás.
Hospital Clínico de Málaga, Málaga: Carlota García Arias, Pedro González Santos, Pedro Valdivielso.
Hospital da Costa, Burela, Lugo: Pedro Gordo Fraile.
Hospital Donostia, San Sebastián, Guipúzcoa: Fátima Almagro Múgica, Asún Vives Almandoz.
Hospital de Figueres, Figueres, Gerona: Juan Carlos Sevilla Moya.
Hospital General de Ciudad Real, Ciudad Real: Jesús Galiana Gómez del Pulgar.
Hospital General de Hospitalet, Hospitalet de Llobregat, Barcelona: Amadeo Fahades Enrich.
Hospital General de Muro, Mallorca: Francisco Javier Eloy Moreno Bandera.
Hospital General de Valencia, Valencia: Diego Godoy Rocati, José Pérez Silvestre.
Hospital General de Vic, Vic, Barcelona: Carme Sanclemente Ansó.
Hospital General Universitario Gregorio Marañón, Madrid: Luis Antonio Álvarez Sala-Walther, Carlos Recarte, Jesús Millán Núñez-Cortés.
Hospital de Mérida, Mérida, Badajoz: Pedro Sáenz Aranzubía, José Luis Jiménez Morales.
Hospital La Inmaculada, Huercal-Overa, Almería: Fernando Carrasco Miras.
Hospital Montecelo, Pontevedra: Aurelio Martis Sueiro.
Hospital Royo Villanova, Zaragoza: Juan Ferrando Vela.
Hospital San Jorge, Huesca: M. Teresa Villarroel Salcedo, José Puzo Foncillas.
Hospital San Pedro, Logroño: Ángel Brea Hernando, Daniel Mosquera Lozano.
Hospital San Pedro de Alcántara, Cáceres: Juan Francisco Sánchez Muñoz Torrero.
Hospital San Rafael, A Coruña: Manuel Suárez Tembra.
Hospital Sant Joan de Reus, Reus, Tarragona: Nuria Plana Gil, Luis Masana, Jordi Merino.
Hospital Santa María Nai, Ourense: Miguel Pérez de Juan Romero, José Manuel Toro Santos.
Hospital Santiago Apóstol, Vitoria, Álava: Luis Irigoyen Cucalón.
Hospital de Terrassa, Terrassa, Barcelona: Rosa María Borrallo Almansa, Marta Mauri Pont.
Hospital Universitari Mútua Terrassa, Terrassa, Barcelona: Jordi Anglada Barceló.
Hospital Universitari Sagrat Cor, Barcelona: Jorge Argimón Pallas.
Hospital Universitario de Bellvitge, Hospitalet de Llobregat, Barcelona: Xavier Pintó Sala, Ferran Trias Vilagut, Iziar Sarasa Corral.
Hospital Universitario Carlos Haya, Málaga: Sergio Jansen Chaparro.
Hospital Universitario Carlos III, Madrid: José María Mostaza Prieto, Fernando Laguna, Carlos Lahoz Rallo, Francisca García Iglesias.
Hospital Universitario 12 de Octubre, Madrid: José Luis Aranda Arcas, Consuelo Fernández Miranda.
Hospital Universitario Miguel Servet, Zaragoza: Rocío Mateo-Gallego, Estíbaliz Jarauta, Fernando Civeira.
Hospital Universitario Dr. Peset, Valencia: Antonio Hernández Mijares, Carlos Morillas Ariño, Eva Sola Izquierdo.
Hospital Universitario Ramón y Cajal, Madrid: Antonio Becerra Fernández, M. Jesús Lucio Pérez.
Hospital Universitario Reina Sofía, Córdoba: Francisco Pérez-Jiménez; Francisco José Fuentes Jiménez, José López Miranda.
Hospital Universitario Virgen de la Arrixaca, Murcia: Francisco Javier Tébar Masso.
Hospital Universitario Virgen del Rocío, Sevilla: José Manuel López Chozas.
Hospital Virgen Macarena, Sevilla: Fernando Fabiani Romero.
Policlínica San Carlos, Igualada, Barcelona: Josefa M. Panisello Royo.