Los quistes y abscesos de Bartholin pueden producirse en cerca del 2% de las consultas ginecológicas por año. Se han propuesto diferentes tipos de tratamientos (punción, marsupialización, esclerosis, escisión de la glándula, etc.), con porcentajes diferentes de recurrencia y complicaciones. Presentamos 5 casos en los que tras practicar escisión completa de la glándula por enfermedad benigna, aparecen como complicación tardía el dolor vulvar y la distorsión anatómica.
ObjetivoAnalizar los casos, así como su repercusión en la calidad de vida posterior.
ResultadosAnte la enfermedad benigna de la glándula de Bartholin (quística abscesificada o no) debemos mantener la glándula para que siga ejerciendo su función y valorar la funcionalidad posterior, utilizando para este fin los test de calidad de vida en ese seguimiento que incluya la sexualidad. Por último, debemos mejorar nuestras prácticas asistenciales y, en caso de una evolución tórpida, no permitir la cronificación del estímulo doloroso.
Bartholin cysts and abscesses may occur in about 2% of gynaecological cases per year. Different types of treatment (puncture, marsupialisation, sclerosis, excision of the gland, etc.) have been proposed, with different percentages of recurrence and complications. A series of 5 cases are presented, in which, after practicing complete excision of the gland due to benign disease, vulvar pain and anatomic distortion appeared as late complications.
ObjectiveTo analyse the results based on the technique used, including the importance of late complications (pain and anatomical distortion), as well as their impact on the quality of later life.
ResultsGiven the benign disease of the Bartholin gland (abscess or cyst), the gland must be maintained so that it can continue fulfilling its role. Its future functioning can be assessed during follow-up by using a quality of life test that includes sexuality. Finally, care practices in these patients must be improved, especially in the case of a slow progress, not allowing the development of chronic pain stimulus.
En el tratamiento de la patología benigna de la glándula de Bartholin (quística abscesificada o no) debemos mantener la glándula para que siga ejerciendo su función en lugar de practicar su escisión y valorar la funcionalidad posterior, utilizando para este fin los test de calidad de vida en ese seguimiento que incluya la sexualidad y, en caso de una evolución tórpida, no permitir la cronificación del estímulo doloroso.
IntroducciónLas glándulas de Bartholin, también llamados glándulas vestibulares mayores, tienen una forma oval, tamaño de un guisante (promedio de 0,5cm) y se encuentran laterales a los músculos bulbocavernosos de manera bilateral. Estas glándulas están conectadas a unos conductos, situadas en la posición 4 y 8 horarias entre los labios menores y el borde del himen, a través de estos las glándulas drenan el moco en el vestíbulo vaginal permitiendo la lubricación.
Cuando el orificio del conducto de la glándula de Bartholin se obstruye, se produce una acumulación de moco, dando lugar a una dilatación quística que es frecuente (quistes), los cuales pueden desarrollar, aunque no necesariamente, un absceso de estas glándulas. En estos casos, los cultivos a menudo nos muestran una etiología polimicrobiana. Aunque puede existir otro tipo de enfermedad benigna de estas glándulas, es el carcinoma, de aparición en mujeres posmenopáusicas, con baja prevalencia el que más preocupa1.
Embriológicamente, las glándulas de Bartholin se originan en el seno urogenital y, por consiguiente, utilizan la arteria pudenda externa como irrigación y la inervación procede de la rama perineal del nervio pudendo. Esta información será pertinente para entender las complicaciones que puedan suceder.
Los quistes y los abscesos de Bartholin pueden producirse en cerca del 2% de las consultas ginecológicas por año. Así se ha calculado la incidencia entre la población coreana de quistes de Bartholin en 0,55±0,04 por 1.000 personas-año y los abscesos de Bartholin en 0,95±0,06 por 1.000 personas-año2.
Durante la exploración clínica, podemos encontrar una masa indolora sin signos de celulitis (quistes de la glándula de Bartholin), mientras que los abscesos comúnmente están presentes con celulitis y linfangitis (eritema y edema), haciendo que la paciente experimente dificultad para caminar, sentarse y tener relaciones sexuales. Cuando el absceso crece lo suficientemente grande como para extenderse a los labios superior, puede romper la piel y drenar espontáneamente, entonces la paciente puede experimentar un alivio repentino tras la rotura espontánea. Aunque el diagnóstico diferencial lo deberemos realizar con otros tipos de quistes inflamatorios o no y en el caso de una masa sólida tendremos que descartar malignidad.
Los quistes asintomáticos de la glándula de Bartholin se pueden dejar sin tratar sin consecuencias perjudiciales. Cuando son sintomáticos (discomodidad, bienestar vulvar, dispareunia, etc.), podemos utilizar un método sencillo y rápido de proporcionar alivio para la paciente como es la incisión de la cápsula y drenaje. Sin embargo, este método es propenso a la recurrencia de los quistes o formación de abscesos, por ello se han propuesto diferentes tratamientos para solventar esta enfermedad benigna: marsupialización, exéresis glándula, escleroterapia, fistulización, etc.3, pero que no están exentos de complicaciones (hematoma, infección, dispareunia, entre otros).
El objetivo de este trabajo es el de presentar 5 casos clínicos donde la exéresis de la glándula de Bartholin en procesos agudos, crónicos o recurrentes condujo a una alteración anatómica y funcional, con la aparición de dolor vulvar posteriormente (espontáneo o provocado [dispareunia]) con afectación de su calidad de vida. Asimismo, mostramos los tratamientos realizados: reconstrucción quirúrgica, tratamiento antineuropático, infiltraciones de corticoides y de bótox, fisioterapia, etc. Un abordaje lo más precoz nos ayudará a realizar una prevención secundaria que evite la cronificación, con los fenómenos de sensibilización central-memoria del dolor y las posteriores repercusiones psicobiofísicas.
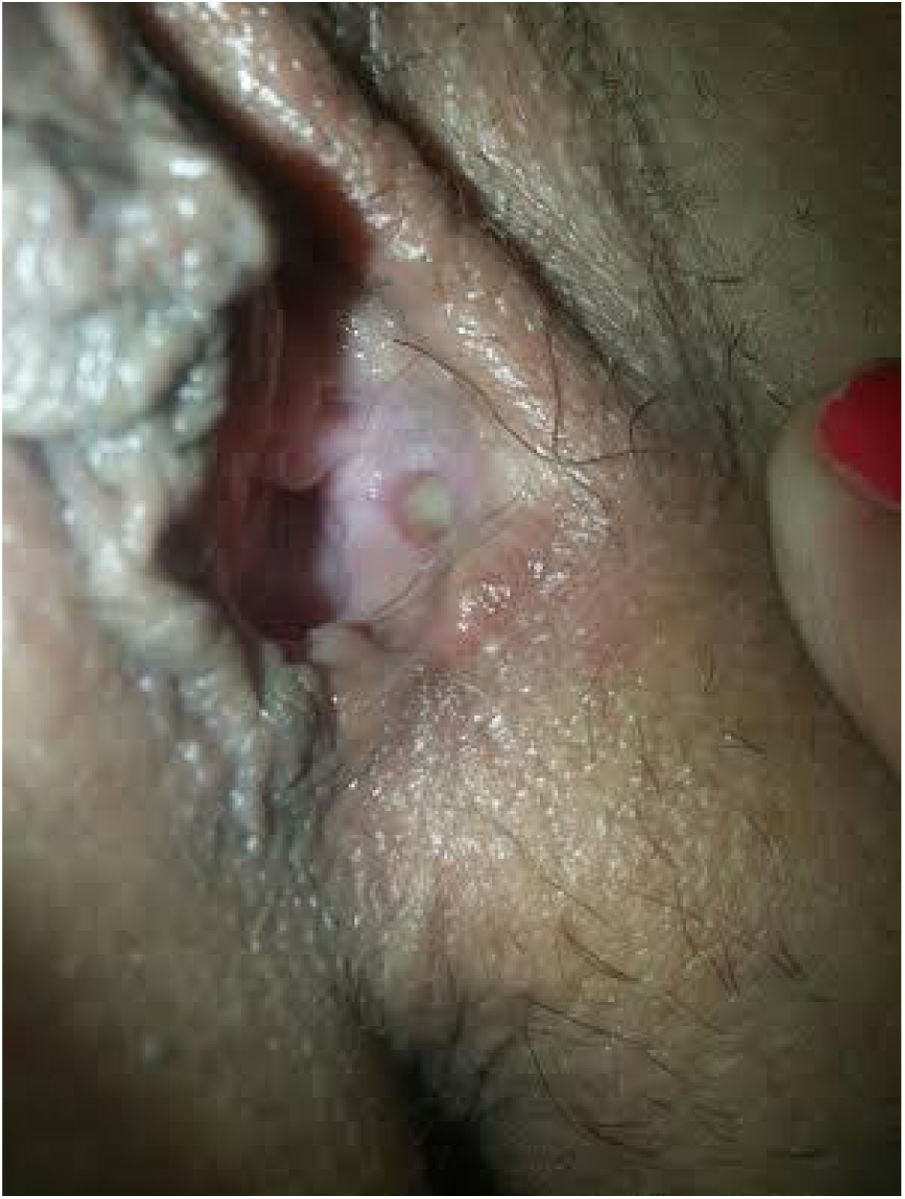
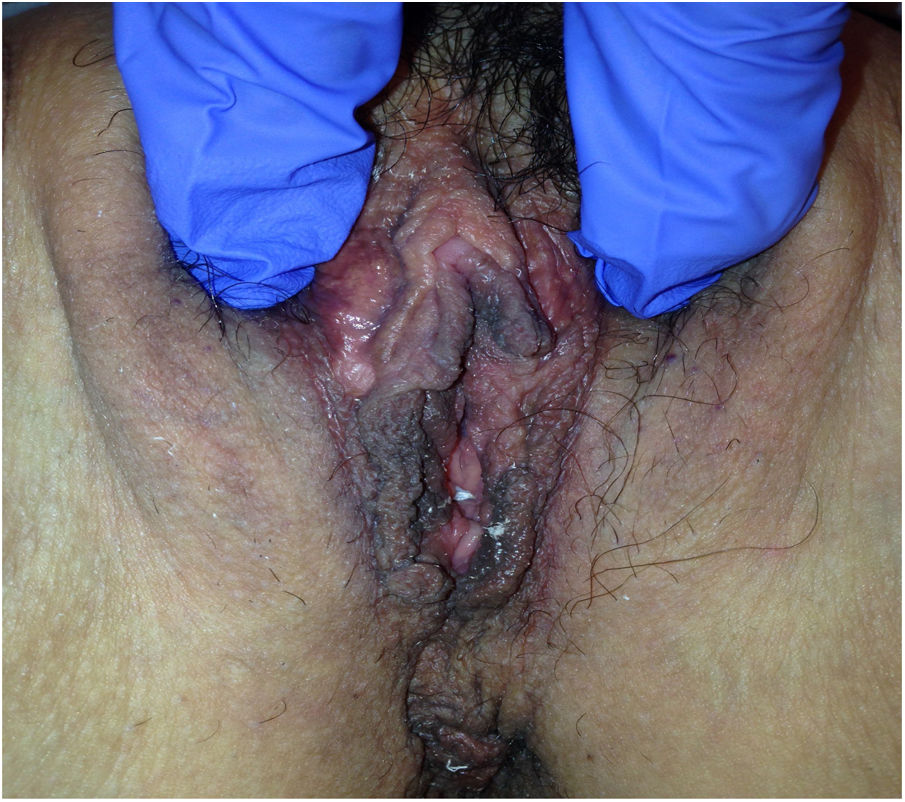
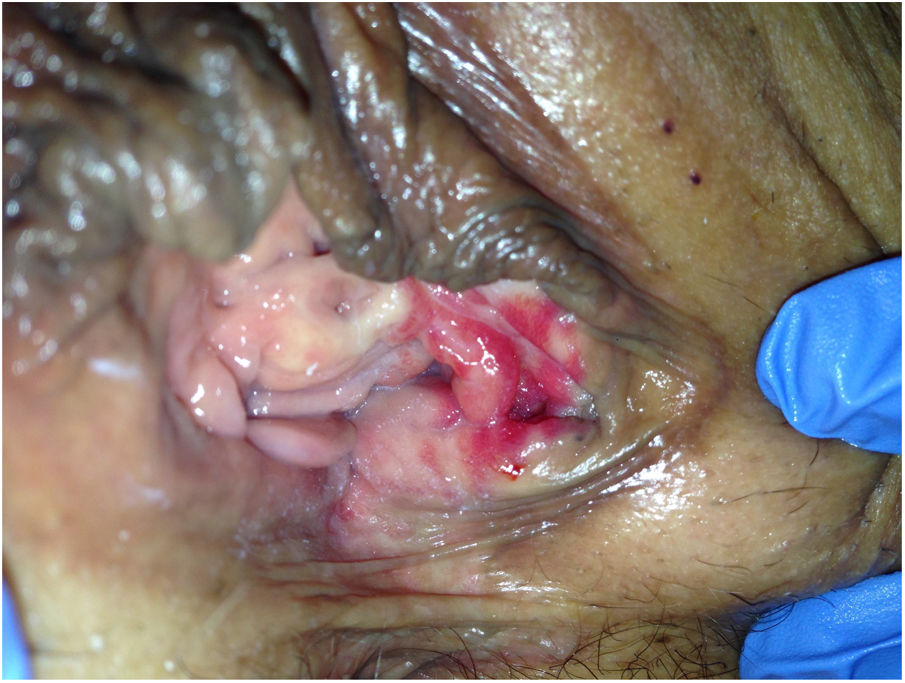
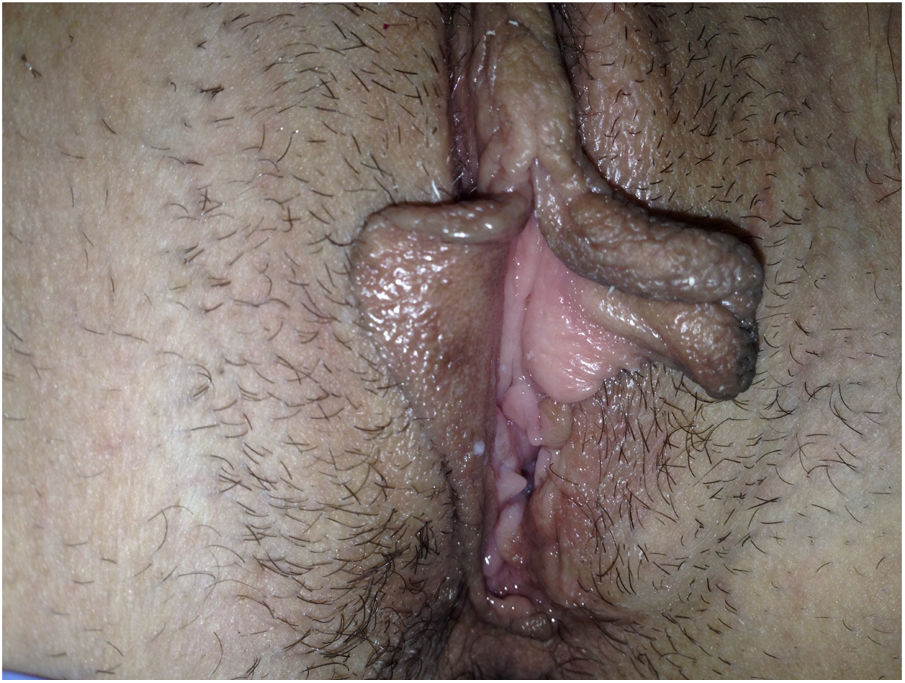
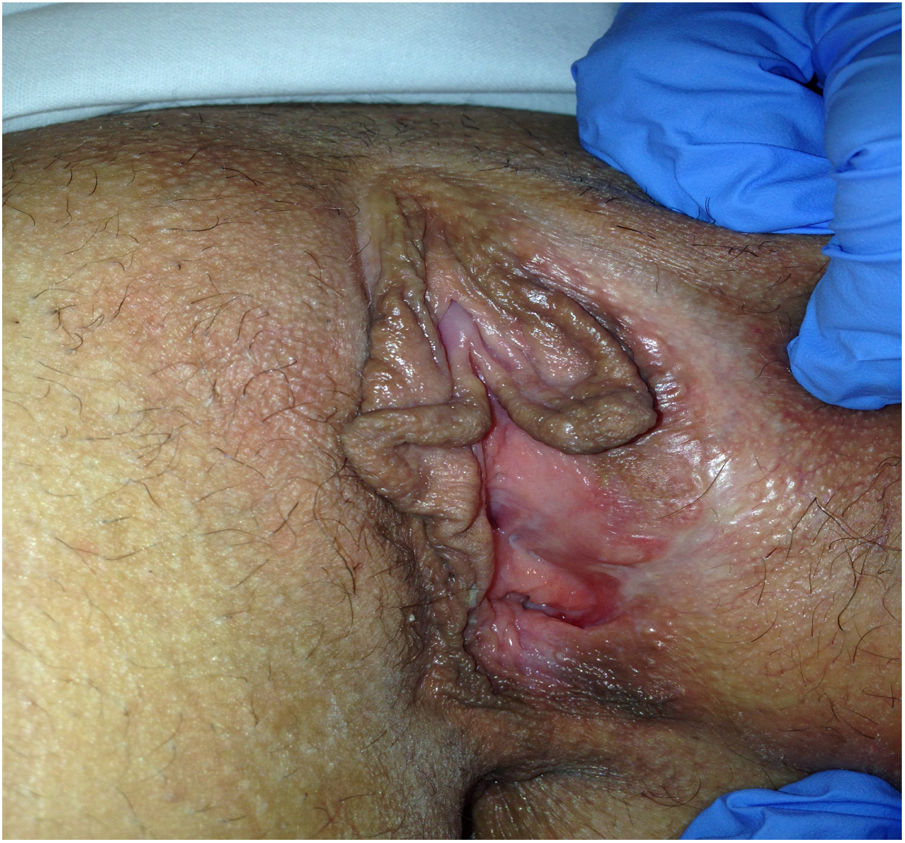
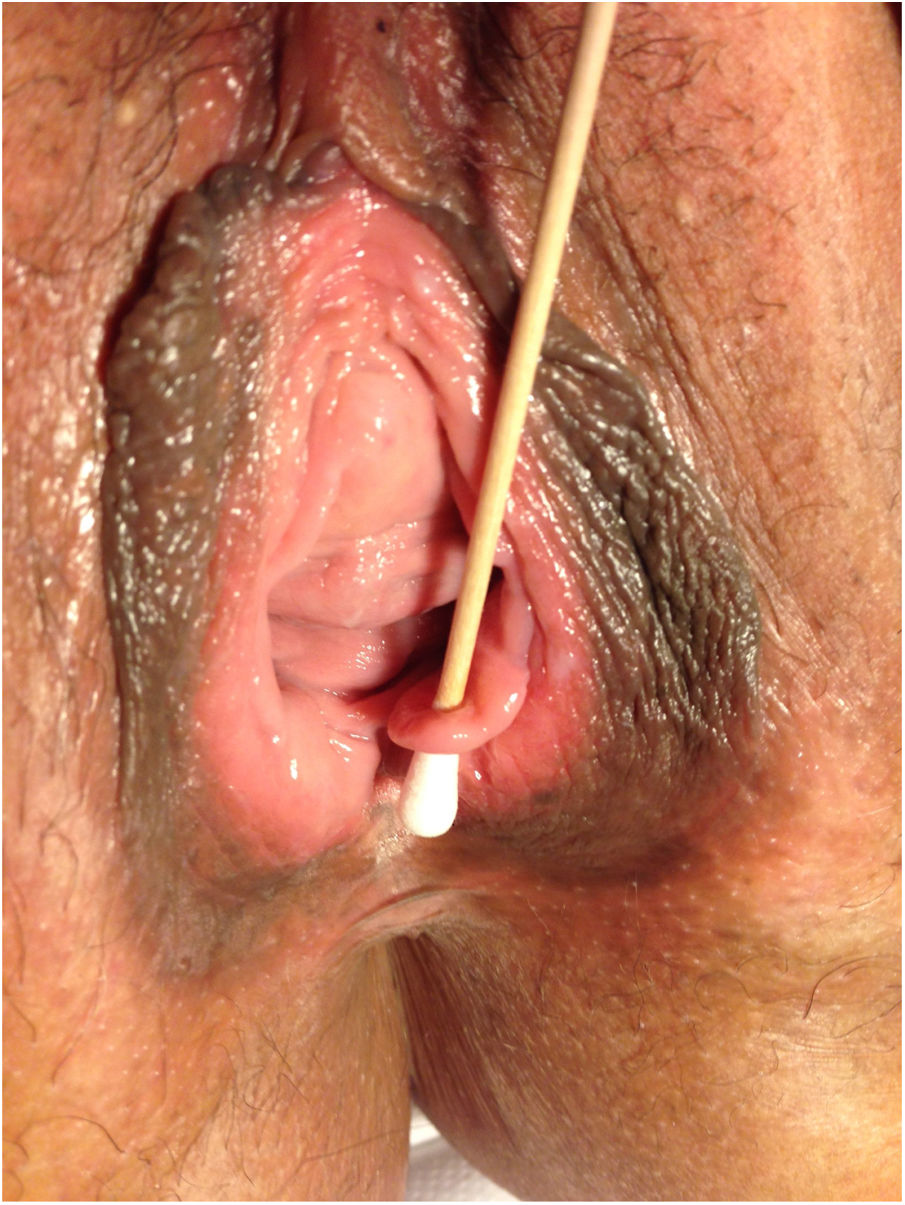
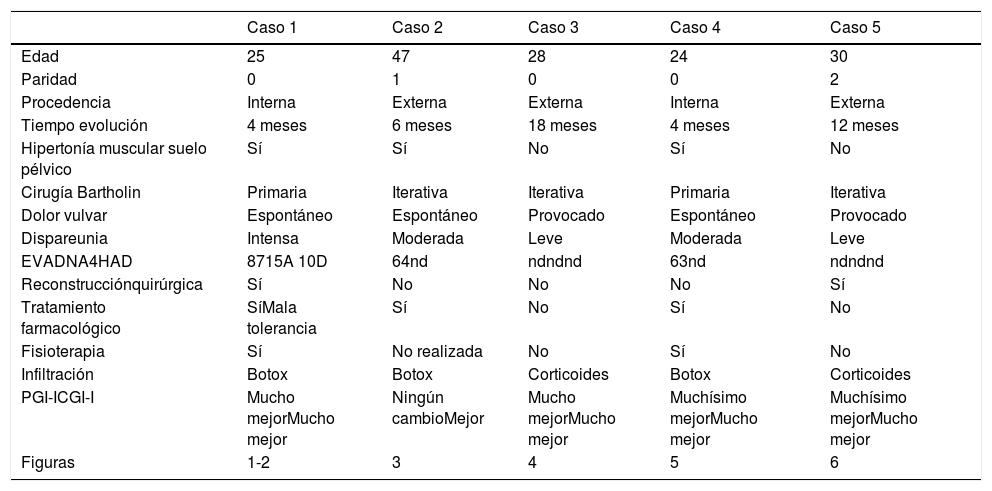
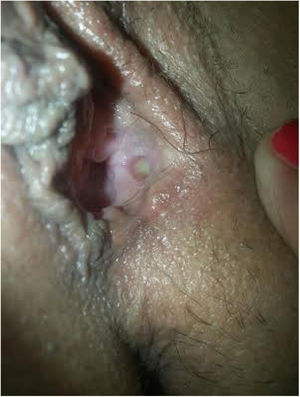
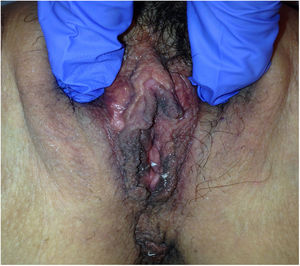
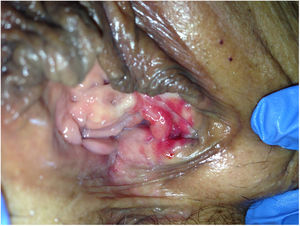
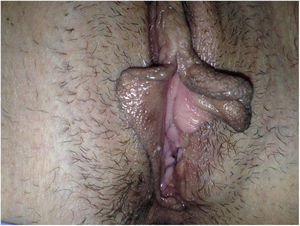
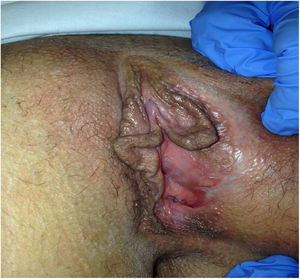
Descripción de los casosEn la tabla 1 mostramos la descripción esquemática de los 5 casos, con las características de las pacientes, los tratamientos recibidos y la evolución. Las figuras 1-6 corresponden a los casos expuestos, todas las cirugías fueron sobre la glándula de Bartholin izquierda.
Descripción de los casos
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | |
|---|---|---|---|---|---|
| Edad | 25 | 47 | 28 | 24 | 30 |
| Paridad | 0 | 1 | 0 | 0 | 2 |
| Procedencia | Interna | Externa | Externa | Interna | Externa |
| Tiempo evolución | 4 meses | 6 meses | 18 meses | 4 meses | 12 meses |
| Hipertonía muscular suelo pélvico | Sí | Sí | No | Sí | No |
| Cirugía Bartholin | Primaria | Iterativa | Iterativa | Primaria | Iterativa |
| Dolor vulvar | Espontáneo | Espontáneo | Provocado | Espontáneo | Provocado |
| Dispareunia | Intensa | Moderada | Leve | Moderada | Leve |
| EVADNA4HAD | 8715A 10D | 64nd | ndndnd | 63nd | ndndnd |
| Reconstrucciónquirúrgica | Sí | No | No | No | Sí |
| Tratamiento farmacológico | SíMala tolerancia | Sí | No | Sí | No |
| Fisioterapia | Sí | No realizada | No | Sí | No |
| Infiltración | Botox | Botox | Corticoides | Botox | Corticoides |
| PGI-ICGI-I | Mucho mejorMucho mejor | Ningún cambioMejor | Mucho mejorMucho mejor | Muchísimo mejorMucho mejor | Muchísimo mejorMucho mejor |
| Figuras | 1-2 | 3 | 4 | 5 | 6 |
A: ansiedad; D: depression; DNA4: cuestionario para el dolor neuropático en cuatro preguntas. 0 puntos = nulo dolor, hasta 10 puntos = máximo dolor percibido; EVA: escala visual analógica. 0 puntos = nulo dolor, hasta 10 puntos = máximo dolor percibido; HAD: escala de ansiedad-depresión hospitalaria, compuesta por dos subescalas: Depresión y Ansiedad, cada una con siete ítems. La puntuación de cada subescala puede variar entre 0 y 21, ya que cada ítem presenta cuatro opciones de respuesta, que van desde ausencia/mínima presencia = 0, hasta máxima presencia = 3. Cuanto mayor sea la puntuación obtenida, habrá mayor intensidad o gravedad de los síntomas; nd: datos no disponibles.
Referente a las variables expuestas, la sintomatología fue valorada mediante los test que recomiendan la Sociedad Española del Dolor4 para el dolor crónico: escala visual analógica para el dolor, cuestionario DN4 para el dolor neuropático y la escala de ansiedad-depresión hospitalaria (HAD). Los tratamientos no se completaron, bien por mala tolerancia a la medicación (caso 1) o por imposibilidad de fisioterapia (caso 2). La valoración global se ha valorado con la escala de impresión de mejoría global de la paciente o PGI-I y por la escala de impresión de mejoría global del clínico o CGI-I4.
DiscusiónExisten múltiples técnicas empleadas en la literatura, habiendo sido descritas diversas intervenciones para los quistes y abscesos de las glándulas de Bartholin. La revisión de Wechter et al.5 utilizando la metodología meta-analysis of observational studies in epidemiology (MOOSE) con 532 artículos identificados, 24 estudios (5 ensayos controlados, 2 estudios de cohortes y 17 series de casos) no logró identificar el mejor enfoque de tratamiento.
Referente a las técnicas:
- –
La punción y aspiración5 mostraría las mayores tasas de recurrencia, hasta un 30%.
- –
La escisión de la glándula6 era la técnica preferida a finales de los años 60. Pero no evitaba la recurrencia en todos los casos por resección incompleta, dado que a partir de pequeños fragmentos de glándula podían presentarse quistes.
- –
- –
Con nitrato de plata8, 0 recurrencias.
- –
Escleroterapia con alcohol versus nitrato de plata9: 1 recurrencia en 12 pacientes al cabo de 2 años.
- –
Marsupialización versus nitrato de plata10, similares resultados a los 6 meses y sin complicaciones.
- –
Con láser de dióxido de carbono11 hace 10 años publicaron una tasa de recurrencias del 4%, aunque publicaciones previas del mismo autor eran mayores.
- –
Fistulización con sonda. Inicialmente desarrollada por Word en 196412 y ampliamente difundida en la actualidad, siendo de elección en multitud de centros, con una baja tasa de recurrencia y con un estudio coste-económico a favor de esta técnica13, que se realiza en consulta sin anestesia general y con buenos resultados funcionales14.
La posibilidad de que se trate de un proceso neoplásico ya ha sido debatido en la literatura de manera profunda3. Como el diagnóstico de adenocarcinoma primario de la glándula de Bartholin se establece en el examen histológico, se recomiendan a las mujeres mayores de 40 años a someterse a drenaje y biopsia para eliminar la posible presencia de un carcinoma15. En estos casos y ante la duda, podemos utilizar técnicas de imagen como la ecografía16, más accesible para el ginecólogo en su práctica habitual o la resonancia magnética nuclear (RMN)17.
La enfermedad benigna (quistes y abscesos) de la glándula de Bartholin por su frecuencia y alteración de la calidad de vida que producen no parece ser un tema olvidado en la bibliografía. Así encontramos las principales complicaciones:
- –
Principalmente en los primeros 5-7 días: inflamación de la mucosa circundante, edema labial, secreción serohemorrágica o mucosa o incluso purulenta y hemorragia3.
- –
Se describía cauterización de la mucosa circundante (hasta el 20% de los casos) cuando se empleaba nitrato de plata18.
- –
En el estudio de Mungan et al.8, cuando compararon el empleo de nitrato de plata frente a la escisión de la glándula encontraron en este segundo grupo más morbilidad: equimosis (12%), hematomas (8% de los casos) y morbilidad febril en el 24%, así como queja por dispareunia en 2 pacientes al cabo de 2 años.
- –
Sin embargo, en la revisión de Wechter et al.5 concluyen la calidad limitada de datos sobre los que elegir las mejores prácticas.
- –
Nuestro grupo19 ya comunicó cómo la exéresis de la glándula era causa de dolor vulvar persistente a los 6 meses de la cirugía.
Analizando las complicaciones tardías de nuestros casos, el dolor neuropático, como aquel dolor cuyo origen radica en el propio tejido neural, pudiendo este término emplearse para designar concretamente el dolor que es un resultado de un daño específico en el tejido nerviosos periférico (rama perineal del nervio pudendo) o bien puede incluir también el dolor disfuncional en el que se desconoce el tipo de lesión y se genera una situación de excitotoxicidad que origina síndromes clínicos de dolor inexplicables. Este tipo de dolor se caracteriza como punzante o eléctrico por parte de la paciente. La importancia que tiene la interacción con el sistema nervioso central puede conducir a una situación inflamatoria persistente y, en consecuencia, producir una sensibilización periférica y central, así como una respuesta anómala o excesiva ante mínimos estímulos (roce ropa interior o simplemente más apretada)20.
Para el tratamiento antineuropático proponemos, con base en la evidencia bibliográfica y en nuestra experiencia, un esquema multimodal21, con aproximación farmacológica22, fisioterápica23 e infiltraciones24.
Dentro de los fármacos, la amitriptilina dispone de suficiente evidencia científica para el tratamiento del dolor neuropático25, sobre todo si lo asociamos a fármacos anticonvulsivantes26.
La existencia de una disfunción musculoesquelética específica (síndrome de dolor miofascial de suelo pélvico) a veces como alteración primaria, pero en este caso como secundaria al proceso de cicatrización y fibrosis, como encontramos en los casos 1, 2 y 4. Este dolor miofascial puede ser responsable de la perpetuación de los síntomas orgánicos y de la falta de resolución evolutiva del proceso si no se aborda específicamente con fisioterapia adecuada (liberación miofascial, reeducación muscular y otras técnicas fisioterápicas ayudadas de electroterapia analgésica)27.
Las infiltraciones con toxina botulínica tipo A está siendo introducida en pequeñas series24 en ginecología, con efectos temporales de mejora de la sintomatología (3-6 meses) para aquellas mujeres con musculatura hipertónica cuyos síntomas sean el dolor pélvico y la dispareunia28. Los efectos secundarios informados son mínimos, pero se requiere más investigación antes de poder recomendar el tratamiento. En nuestros casos se solicitó autorización para su uso.
Referente a las alteraciones anatómicas, no debemos banalizarlas, dada la importancia que la mujer concede a su imagen corporal y la posterior repercusión psicológica que pueda tener. La cirugía reconstructiva de la vulva (íntima o cosmética)29 nos será demandada en estos casos, pero debemos ser cautos con crear nuevas cicatrices y áreas de fibrosis, sobre todo cuando existe dolor neuropático. En nuestro caso, solo recurrimos en 2 de las 5 pacientes a la reconstrucción vulvar, con buenos resultados.
ConclusionesAnte la enfermedad benigna de la glándula de Bartholin (quística abscesificada o no) debemos mantener la glándula para que siga ejerciendo su función y valorar la funcionalidad posterior a las actuaciones quirúrgicas que realicemos, utilizando para este fin los test de calidad de vida en ese seguimiento que incluya a la sexualidad.
Deberemos explorar nuevas opciones terapéuticas menos invasivas y añadir técnicas de imagen en el diagnóstico (ecografía o RMN) ante los casos dudosos, recidivantes o sospechosos de malignidad, sobre todo en mujeres posmenopáusicas, si consideramos que debemos resecar la glándula en su totalidad.
Por último, debemos mejorar nuestras prácticas asistenciales y, en caso de una evolución tórpida, no permitir la cronificación del estímulo doloroso que nos puede conducir a otro tipo de complicaciones tardías que van a alterar claramente la calidad de vida de estas mujeres.
FinanciaciónNo ha necesitado financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.