El embarazo ectópico cervical representa una forma de gestación extrauterina infrecuente, asociada a una alta tasa de morbimortalidad. Se estima que uno de cada 9000 embarazos ectópicos se implantan a nivel del cérvix (menos del 1% de las gestaciones extrauterinas). Los recientes avances en el diagnóstico por imagen y en la ultrasonografía de alta resolución han hecho posible el diagnóstico precoz y, en consecuencia, mejorar las opciones conservadoras de tratamiento, tanto médicas como quirúrgicas. Entre ellas, la pauta multidosis de tratamiento con metotrexato sistémico puede ser una opción eficaz y segura, con una tasa de éxito del 92,7%, reduciendo considerablemente el número de complicaciones graves y preservando la fertilidad. A continuación, presentamos el caso de una paciente diagnosticada de gestación ectópica cervical, tratada mediante la pauta multidosis de metotrexato intramuscular asociada a ácido folínico, con una excelente respuesta y resolución completa.
Cervical pregnancy is a rare form of extra-uterine pregnancy, and is associated with high rate of morbidity and mortality. It is estimated that 1 of 9000 ectopic pregnancies are implanted at the level of the cervix (less than 1% of extra-uterine pregnancies). Recent advances in diagnostic imaging and high resolution ultrasound have made its early diagnosis possible, and consequently, improve the conservative medical and surgical treatment. Among them, the multiple-dose treatment scheme with systemic methotrexate can be an effective and safe option. This has a success rate of 92.7%, with a considerable reduction in the number of major complications, as well as preserving fertility. The case is presented of a patient diagnosed with cervical ectopic pregnancy, treated with a scheme of multiple doses of intramuscular methotrexate combined with folinic acid, with an excellent response and complete resolution.
El embarazo ectópico cervical es una forma rara de gestación extrauterina, en la cual la implantación y desarrollo del saco gestacional se produce en el canal endocervical. Constituye la segunda forma más infrecuente de presentación extrauterina (después del embarazo abdominal), con una incidencia de 1:16000-18000 embarazos, lo que equivale al 0,1% de las gestaciones ectópicas1. La incidencia de los embarazos ectópicos no tubáricos, incluido el embarazo cervical, está en continuo ascenso debido al incremento de la tasa de cesáreas y al aumento de las técnicas de reproducción asistida2. La etiología está poco definida actualmente. El diagnóstico puede resultar muy dificultoso, aunque los avances en las técnicas de imagen hacen posible realizarlo cada vez de manera más precoz. En cuanto al tratamiento, es un punto controvertido, que ha experimentado cambios durante los últimos 10 años1. Incluye opciones terapéuticas tanto médicas como quirúrgicas, optando por una u otra en función de las características de la gestación ectópica y de la paciente. Actualmente, el tratamiento médico con metotrexato en pauta multidosis está adquiriendo importancia, ya que reduce el número de complicaciones y permite preservar la fertilidad. Así pues, es imprescindible el reporte de este tipo de casos para permitir el estudio y pleno conocimiento de esta rara y potencialmente grave entidad clínica.
Presentamos el caso de una paciente de 29 años, con una gestación ectópica localizada en el canal endocervical, que se trata con una pauta multidosis de metotrexato intramuscular asociado a ácido folínico, con excelente respuesta y resultado.
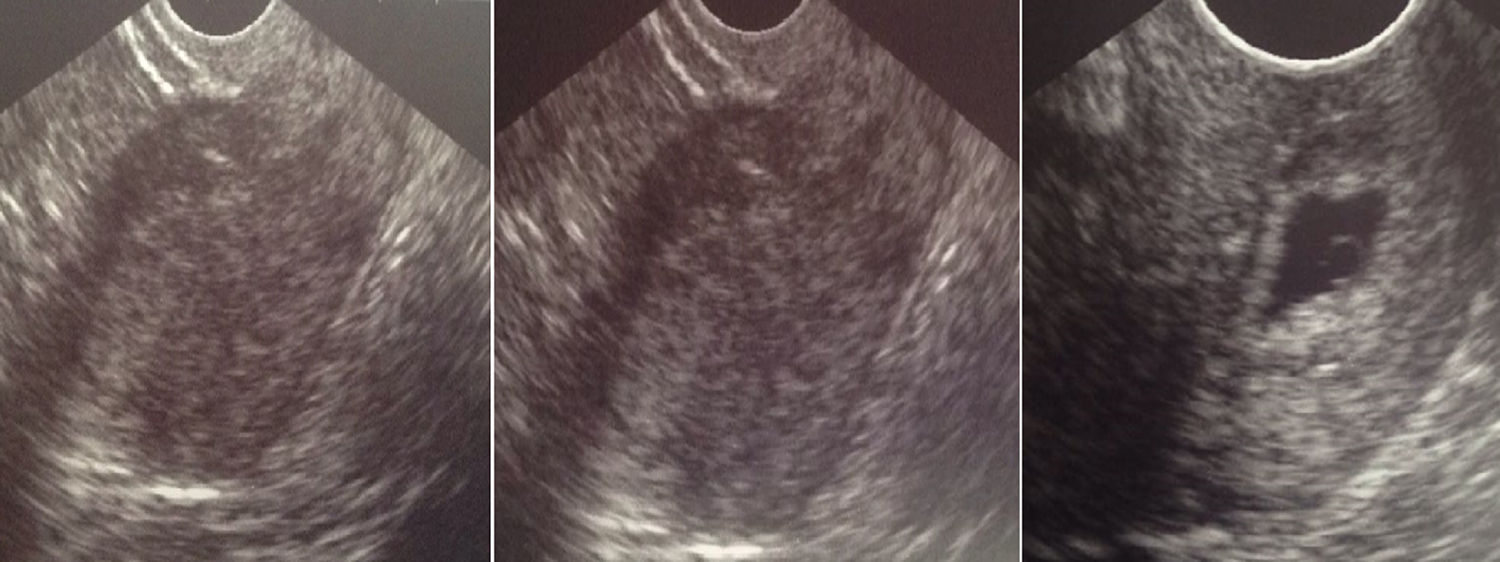
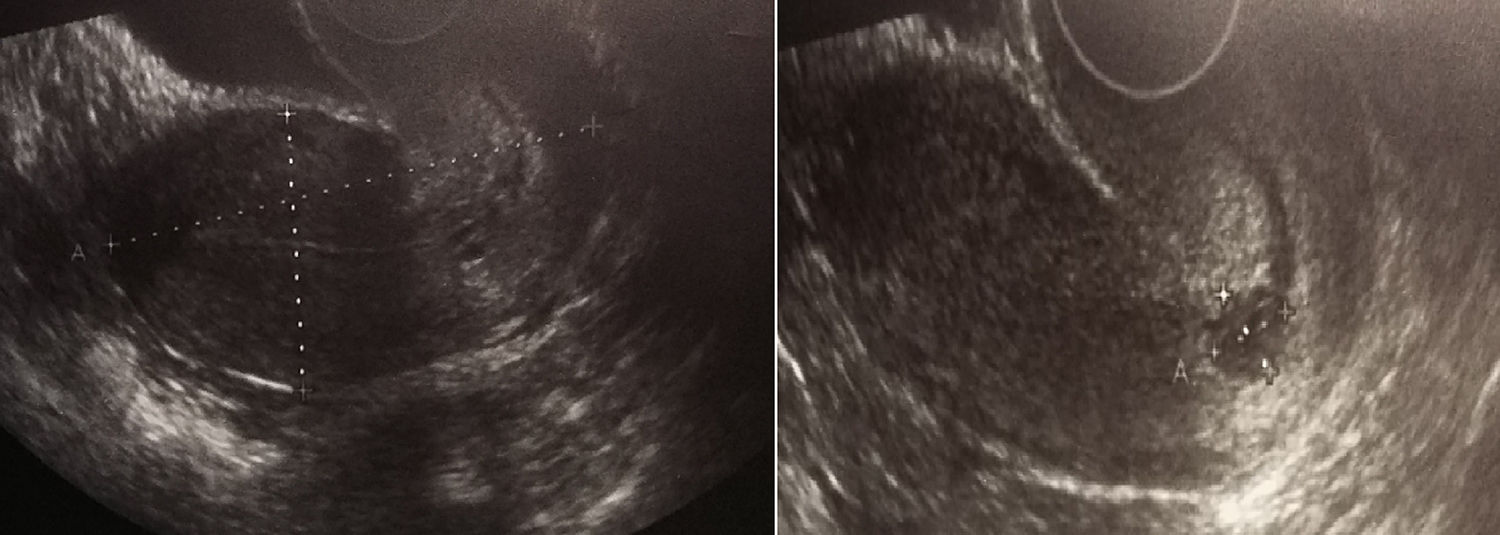
Caso clínicoExponemos el caso clínico de una mujer de 29 años, primigesta, no fumadora y sin antecedentes personales de interés. Refiere alergia a metamizol, y tiene en el momento de la primera visita obstétrica, 5 semanas y 2 días de amenorrea. Acude al Servicio de Urgencias obstétricas por haber presentado un manchado escaso y puntual. A la exploración, se encuentra con excelente estado general, sin ningún hallazgo destacable. En la especuloscopia, se evidencia un sangrado escaso y oscuro con el cérvix cerrado y formado, no permeable. La ecografía muestra un útero vacío, sin observarse saco gestacional intrauterino, anomalías en los anejos, ni líquido libre. Así que se complementa el estudio con un análisis de la hormona beta-gonadotropina coriónica humana (þ-HCG), ya que la paciente refiere haber obtenido un test de gestación positivo en su domicilio 6 días antes. El resultado es de 2607 mU/mL, por lo que, ante la estabilidad clínica de la paciente, se cita para nuevo control evolutivo de þ-HCG en 48 h. La paciente acude a la cita a los 4 días de la primera visita por motivos personales, manteniéndose asintomática, salvo por un aumento del dolor abdominal que se presenta de forma esporádica y que cede por completo tras tratamiento analgésico oral. En dicha exploración, el sangrado vaginal ha cesado, y se repite tanto la ecografía como la þ-HCG. El resultado de la hormona en sangre es de 7102 mU/mL, mientras que en la ecografía transvaginal se evidencia una imagen compatible con saco gestacional a nivel de cérvix, con vesícula vitelina visible en su interior. Los anejos son normales y no se objetiva líquido libre en fondo de saco de Douglas. En ese momento, la sospecha diagnóstica se focaliza en discernir entre una gestación ectópica cervical y un aborto incompleto en curso. Así pues, se decide volver a realizar un control en 48 h, advirtiendo a la paciente de los criterios de alarma por los cuales debería acudir con urgencia al hospital. En la tercera visita, la paciente presenta una amenorrea de 6 semanas y 2 días. Se encuentra bien, y no ha vuelto a presentar sangrado. Se halla hemodinámicamente estable, normotensa y afebril, con buen estado general y una exploración abdominal anodina. En el tacto bimanual, el orificio cervical externo, se encuentra parcialmente permeable y no existe sangrado activo, ni restos hemáticos en vagina. En la ecografía transvaginal se vuelve a observar un útero de morfología normal, sin saco gestacional en cavidad endometrial, solo existe un endometrio de aspecto decidualizado y engrosado. Sin embargo, en el canal endocervical, se confirma la existencia de un saco gestacional de 12mm uniforme, con signo de doble halo, bien conformado, con vesícula vitelina de 2,8mm en su interior (fig. 1). Anejos de aspecto normal y ausencia de líquido libre en fondo de saco de Douglas y cavidad abdominal. El resultado de la þ-HCG en ese momento es de 9002 mU/mL. Ante esta situación analítica, clínica y ecográfica se confirma el diagnóstico de gestación ectópica cervical y se pauta tratamiento multidosis con metotrexato (MTX) intramuscular. Con los datos obtenidos de la paciente, se ajusta la pauta y se administran 4 dosis de MTX de 95mg en los días 1, 3, 5 y 7, intercaladas con otras dosis de ácido folínico de 9,5mg (también intramuscular), en los días 2, 4, 6 y 8 de tratamiento. Durante la terapia, que se realiza intrahospitalariamente, la evolución de la þ-HCG es buena, obteniendo como resultado el día posterior a la última dosis de MTX un valor de 1069 mU/mL, con excelente estado general durante todo el proceso. Se entrega el alta domiciliaria y continúa con controles semanales ecográficos (fig. 2) y hormonales de forma ambulatoria, siendo la evolución de la þ-HCG de 39, 20, 4 y 1 mU/mL. Actualmente la paciente se encuentra asintomática y realizando una vida normal.
El embarazo ectópico se define como la implantación del blastocito fuera del endometrio de la cavidad uterina, siendo la localización más frecuente la trompa de Falopio (en un 97% de los casos)2,3. La gestación cervical es una forma rara de presentación del embarazo ectópico, en la cual el blastocito anida en la línea del canal endocervical1,3. La literatura reciente estima la incidencia en 1:9000 gestaciones ectópicas3, con una prevalencia total del 0,1%2. Sin embargo, uno de los factores de riesgo fundamentales son las técnicas de reproducción asistida, incrementándose en estas la incidencia hasta uno por cada 1000 gestaciones logradas por fecundación in vitro4. El embarazo cervical fue descrito por primera vez en el año 18172,3, por Everard Home, quien halló, durante el estudio posmortem de una paciente fallecida a causa de una hemorragia severa, un huevo incipiente en el canal endocervical2. Los factores de riesgo clásicos que se han ido identificando incluyen antecedente de cesárea, enfermedad pélvica inflamatoria, historia de consumo tabáquico y, recientemente, se ha sumado con un fuerte impacto, el auge de las técnicas de reproducción asistida3,5. Nuestra paciente no presentaba ninguno de estos factores de riesgo, siendo este, su primer embarazo. No obstante, sería importante aclarar las dos posibles razones por las que la incidencia de esta entidad está aumentando; por un lado, y como ya hemos comentado, las técnicas de reproducción asistida y, por otro lado, los avances en la ultrasonografía (incluyendo la ecografía vaginal) que permite el diagnóstico cada vez más precoz de esta infrecuente patología2. La etiología es actualmente desconocida, ya que al ser mínimo el número de casos publicados, no se pueden realizar los estudios adecuados con una muestra considerable, para definir claramente las posibles causas. Añadidos a los factores de riesgos clásicos, se han propuesto otros puramente mecánicos, como pueden ser miomas, malformaciones y alteraciones en el tono uterino2. En cuanto a la patogenia del embarazo cervical, sabemos que la implantación del huevo en el cérvix provoca la pérdida de la capa decidual protectora que existe en el cuerpo uterino, y que actúa como barrera ante la invasión de las vellosidades coriónicas. Así, el tejido cervical es destruido por dichas vellosidades, invadiendo las estructuras vecinas (incluidos los vasos colindantes). En definitiva, la implantación de la placenta en un verdadero embarazo ectópico cervical se comporta esencialmente, como una placentación ácreta, en la cual se pierde el plano de clivaje2. Normalmente, la clínica en estos casos es muy escasa. Los síntomas más frecuentes suelen ser molestias abdominales inespecíficas o escaso manchado vaginal, en una paciente amenorreica6. El spotting vaginal es el signo más común, ya que solo un tercio de las pacientes presentan hemorragia vaginal abundante1. En 1959, Paalman y McElin describieron 5 signos clínicos1,7,8: sangrado vaginal en periodo de amenorrea, cérvix aumentado de tamaño (siendo prácticamente igual o mayor al cuerpo uterino), productos de concepción confinado y fijados a endocérvix, orificio cervical interno cerrado y orificio cervical externo parcialmente permeable. Así, la sospecha diagnóstica de esta entidad debería estar presente en una paciente amenorreica, que acude por spotting vaginal, haciendo especial hincapié a la historia clínica de la mujer. La clínica que presentaba la paciente de nuestro caso era un manchado escaso y puntual que se asociaba con molestias abdominales difusas y muy leves, que cesaban fácilmente con analgesia oral. En la exploración se evidencia, efectivamente, la ausencia de sangrado activo y un orificio cervical externo permeable, aunque cerrado. Antes de los avances de la ultrasonografía, el diagnóstico era muy complicado y se hacía, en muchas ocasiones, en las piezas de histerectomías realizadas a causa de sangrados incontrolables. Así, en el año 1911, Rubin estableció unos criterios patológicos para describir el diagnóstico de gestación cervical1,8,9. En cuanto a los criterios ecográficos, se establecieron algunos en 19781, siendo estos la evidencia de cérvix agrandado, útero aumentado de tamaño y ausencia de gestación intrauterina. En 1996, Jurkovic et al. completaron estos criterios con otros dos, esenciales a la hora de diferenciar una gestación real cervical de un aborto incompleto: primero el «sliding sign» («signo del deslizamiento»), detectado en la ecografía transvaginal, cuando el saco gestacional de un aborto se desliza contra el canal endocervical tras una suave presión sobre el cuello del útero con la sonda vaginal. Este signo no se observaría en un embarazo ectópico cervical implantado, y segundo, la demostración de flujo peritrofoblástico en el estudio Doppler color1,3,6,8,10. La impresión diagnóstica de la existencia de una gestación cervical por ecografía es correcta en el 87,5% de los casos1, así pues, existen otras pruebas de imagen que pueden ayudar a la confirmación del diagnóstico. En nuestra paciente, no fue necesaria ninguna otra prueba complementaria, ya que en la ecografía realizada vía transvaginal se objetivó un saco gestacional con vesícula vitelina, confinado a cérvix, adherido y no deslizable. La resonancia magnética nuclear representa un opción diagnóstica muy interesante, ya que aporta información que puede ser muy útil en el diagnóstico de embarazo ectópico. Los hallazgos típicos que se observan en caso de gestación cervical pueden englobar desde una masa heterogénea con mezcla de intensidades, a un canal cervical agrandado o una cavidad endometrial vacía11. La resonancia magnética nuclear desempeña un papel importante, cada vez más, ya que no requiere preparación del paciente, se trata de radiación no ionizante y además, muestra una excelente imagen multiplanar en el contraste de tejidos blandos. No obstante, hay que resaltar que la primera opción siempre va a ser la ecografía vaginal, en combinación con la medida cuantitativa seriada de la þ-HCG, que presenta una sensibilidad cercana al 96% y una especificidad del 97% para el diagnóstico de gestación ectópica11. El diagnóstico diferencial se debe hacer con el aborto incompleto, para lo cual es imprescindible realizar el «signo del deslizamiento» con la ecografía8, en cuyo caso el saco gestacional se deslizaría contra el canal cervical a la presión de la sonda vaginal, algo que no ocurre en un embarazo cervical implantado1,3,6,8,10. El tratamiento de esta patología ha sido un tema controvertido durante los últimos 10 años. Supone un reto para la evidencia científica establecer unos criterios estrictos y bien definidos, ya que existen muy pocos casos descritos en la literatura. Tradicionalmente, el tratamiento utilizado ha sido la dilatación cervical y legrado evacuador, sin embargo, a menudo causaba sangrados masivos incontrolables que ponían en riesgo la vida de la paciente4. Actualmente el diagnóstico precoz y el desarrollo tecnológico, ha permitido contar con otras opciones terapéuticas más conservadoras. Los principios generales en el tratamiento conservador deben incluir: minimizar el riesgo de hemorragia, eliminar los productos de gestación cervical y preservar la fertilidad1. El tratamiento médico conlleva un mejor pronóstico que la cirugía, previniendo complicaciones como la hemorragia masiva o la necesidad de la histerectomía. Existe un estudio descrito en el que se analiza el riesgo de hemorragia tanto en el grupo tratado con tratamiento médico como en el que se ha realizado cirugía, siendo el riesgo de hemorragia de un 11% y 35%, respectivamente1. El tratamiento consiste en la administración de metotrexato sistémico, en nuestro caso, vía intramuscular, ya sea en pauta monodosis o en pauta multidosis, y control seriado posterior de þ-HCG hasta que esta se negativice12. En nuestro caso, se utilizó el régimen multidosis, ya que la tasa de éxito con esta pauta es más elevada (entre un 89-100%), que con la pauta monodosis. Esta pauta puede administrarse con metotrexato intramuscular a dosis de 1 mg/kg en días alternos (1, 3, 5 y 7), con suplemento de ácido folínico en los días intermedios, a dosis de 0,1mg/kg (2, 4, 6 y 8). Este fármaco tiene acción antiproliferativa, inhibiendo el metabolismo del ácido fólico y puede generar cierta toxicidad, por lo que es necesario administrar el ácido folínico para contrarrestar la toxicidad12. La pauta administrada a la paciente de nuestro caso fue la dosis de 1mg/kg de MTX en los días 1, 3, 5 y 7 y 0,1mg/kg en los días 2, 4, 6 y 8, usando la vía intramuscular. Existen algunos criterios relacionados con la paciente y con su patología que acotan los casos en los que la utilización del metotrexato sería aconsejable. En cuanto a la clínica, no existen actualmente estudios que justifiquen la contraindicación absoluta para utilizarla. En general, se considera que cualquier paciente con algún signo o síntoma sugestivo de complicaciones hemorrágicas no debe ser tratado con metotrexato. En relación a los niveles de þ-HCG, algunos estudios y observaciones han visto que el éxito de este tratamiento en mujeres con más de 5000 mU/mL de þ-HCG, es inferior al 50%, aunque se han estudiado hasta valores de 10000 mU/mL. Sin embargo, no hay una cifra protocolizada que nos pueda predecir que la terapia no va ser efectiva. En cuanto a los hallazgos ecográficos, la presencia de hemoperitoneo es una contraindicación absoluta; además, la visualización de actividad cardíaca en el embrión, es un factor muy importante para pronosticar el fallo de dicho tratamiento médico. Por último, en cuanto a los antecedentes personales, la historia de gestación ectópica previa supone un factor de riesgo de fracaso del tratamiento con metotrexato, por lo que no se recomienda como primera opción13. En general y, concretando en el embarazo cervical, los factores pronósticos para un tratamiento primario con metotrexato insatisfactorio son: la presencia de niveles de þ-HGC superiores a 10000 mU/mL, saco gestacional mayor de 9 semanas, presencia de actividad cardíaca o longitud cráneo-caudal embrionaria superior a 10mm1,14. En nuestro caso, la paciente no presentaba ninguno de esos factores, por lo que iniciar como primera opción el tratamiento médico era una valoración segura y con perspectivas de eficacia. Existen otros métodos médicos conservadores menos desarrollados y evaluados, como son el uso de prostaglandinas, mifepristona, la combinación de MTX con cloruro potásico15, o el uso del balón cervical para el taponamiento por presión de los episodios de hemorragia16. En el tratamiento quirúrgico, la opción tradicional, aunque potencialmente peligrosa, es el legrado evacuador con dilatación cervical, aunque con datos de hasta un 40% de histerectomías posteriores por complicaciones hemorrágicas1. El uso de la histeroscopia se ha descrito en algunos artículos, con resultados óptimos en combinación con tratamiento médico6. Como tratamiento quirúrgico definitivo, la histerectomía total se reserva para paciente inestables, con sangrado activo, gestaciones de segundo trimestre o pacientes testigos de Jehová con hemorragia activa y deseo genésico cumplido1. El impacto que tiene esta entidad en la fertilidad de las mujeres no queda muy claro, ya que la prevalencia es baja, por lo que el riesgo de recurrencia es actualmente desconocido. Una vez finalizada la pauta multidosis, el seguimiento debe ser muy estricto, con controles de niveles de þ-HCG seriados, para identificar cualquier incidencia de forma precoz2. Nuestra paciente ha evolucionado de una forma excelente, con controles semanales de þ-HCG decrecientes, hasta que los valores se han negativizado. El pronóstico, históricamente, ha sido devastador, ya que alrededor de un 70% de las pacientes requerían histerectomía y la tasa de mortalidad alcanzaba hasta un 6%, a causa de los cuadros hemorrágicos incontrolables. Hoy en día, el panorama está cambiando gracias a las nuevas terapias conservadoras y al diagnóstico precoz, siendo las tasas de morbimortalidad actuales, muy inferiores a las anteriormente expuestas.
ConclusionesLa gestación ectópica cervical es una patología rara y potencialmente grave, sobre todo cuando el diagnóstico no se realiza de manera precoz. Actualmente su incidencia está en crecimiento debido al incremento en las técnicas de fecundación in vitro. El diagnóstico precoz permite el tratamiento conservador y la preservación de la fertilidad. Así, en estas pacientes, el tratamiento mediante pauta multidosis con metotrexato intramuscular (en combinación con ácido folínico), es la opción más apropiada para el manejo de esta infrecuente entidad clínica, prestando especial atención a las posibles complicaciones hemorrágicas posteriores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.