Varón de 66 años que consultó por tos, anorexia y pérdida de peso, de unos 2 meses de evolución.
En sus antecedentes patológicos destacaban los hábitos tóxicos de enolismo crónico y tabaquismo de más de 50 paquetes/año.
En la exploración física presentaba mal estado general, con una boca séptica en la que faltaban numerosas piezas dentarias. En el tórax se auscultaban crepitantes en la base del hemitórax derecho.
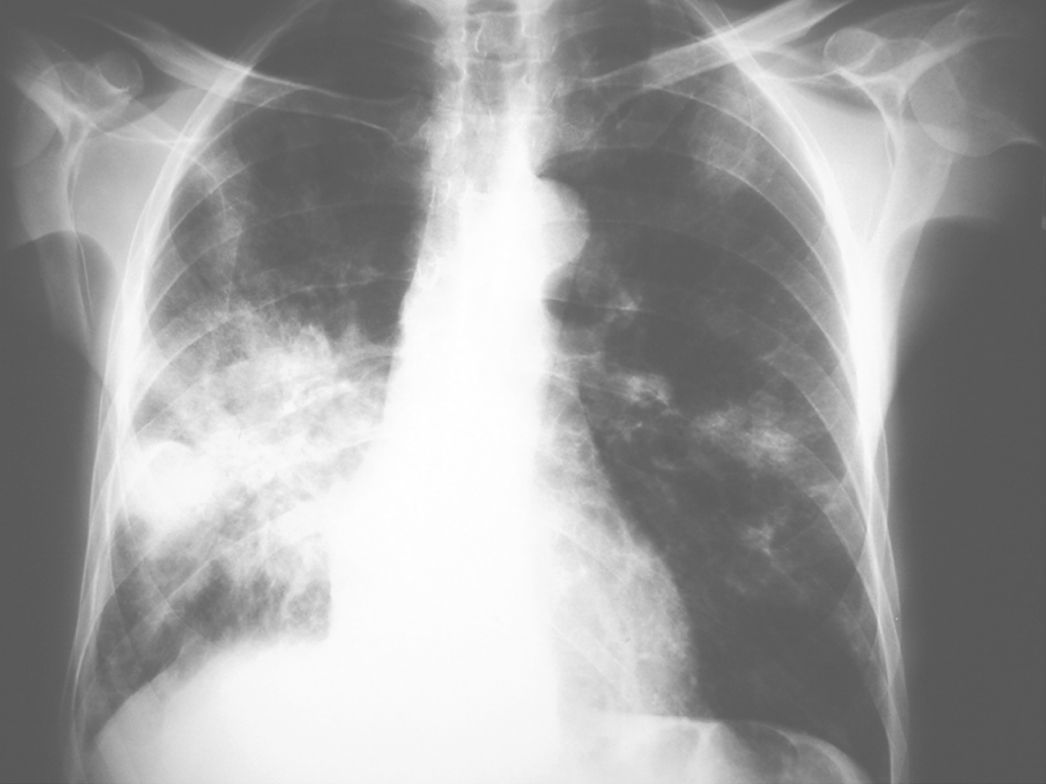
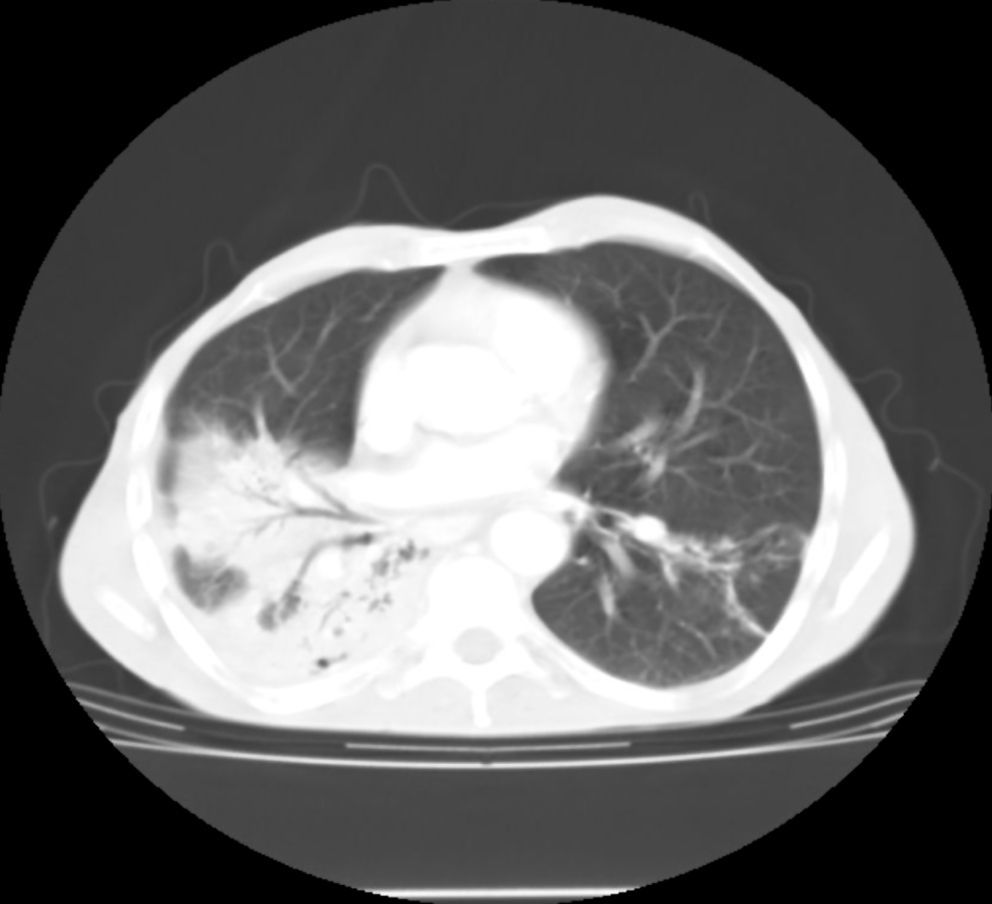
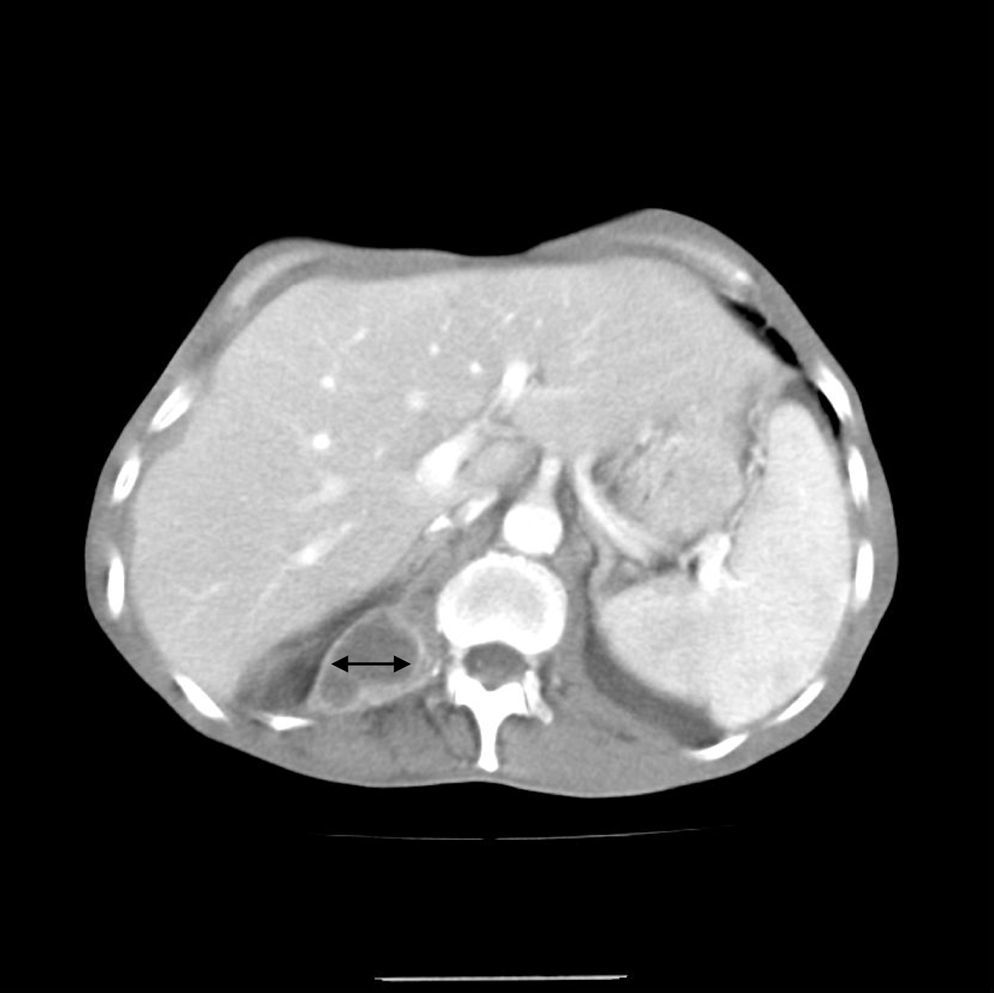
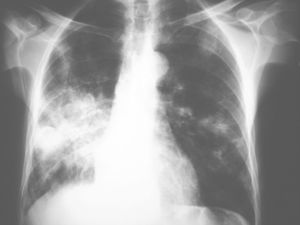
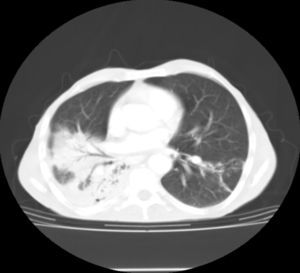
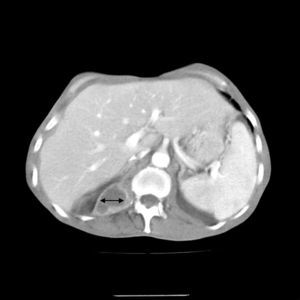
La radiología de tórax mostró una condensación pulmonar en el lóbulo inferior derecho e infiltrados en lóbulo superior izquierdo y lóbulo inferior izquierdo (fig. 1). En la tomografía computarizada toraco-abdominal se observaron extensas áreas de ocupación del espacio alveolar con broncograma aéreo (fig. 2), destacando en la región pleuropulmonar derecha, más basal, la continuidad de la condensación pulmonar con una imagen de absceso paravertebral que se extendía hacia el músculo psoas (fig. 3).
En la analítica sanguínea destacaba una elevación de la velocidad de sedimentación globular y de la proteína C reactiva. Leucocitosis con neutrofilia y discreta anemia por bloqueo. Fueron normales la función hepática, renal, el proteinograma electroforético y la dosificación de inmunoglobulinas. Virus de la inmunodeficiencia humana, negativo.
EvoluciónSe efectuó una broncoscopia que demostró abundantes secreciones purulentas. El cultivo en los medios convencionales (placas agar sangre, agar chocolate, agar de Mac Conkey y agar Sabouraud) fue negativo.
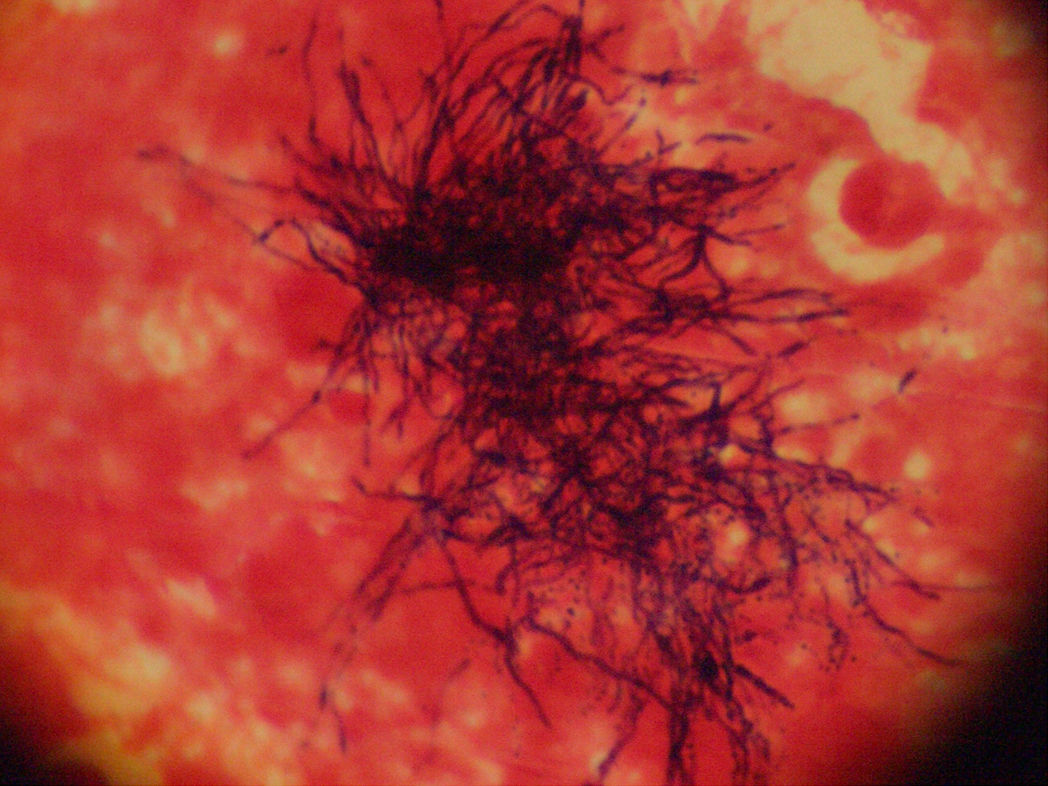
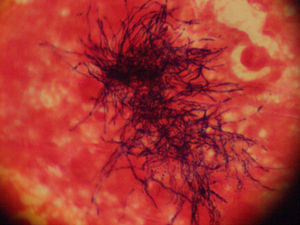
Ante la falta de diagnóstico microbiológico, se efectuó una ecopunción del absceso de psoas que obtuvo muestras de material purulento. Se realizó la tinción de Gram donde se observaron abundantes leucocitos polimorfonucleares y bacilos grampositivos ramificados sugestivos de Actynomicetales (fig. 4). Se cultivó en los medios de agar sangre, agar chocolate, agar de Mac Conkey y caldo de tioglicolato incubados en aerobiosis, una placa de agar sangre incubada en anaerobiosis, y también en frascos de cultivo BacT/ALERT. Las colonias se desarrollaron en el medio de agar sangre en anaerobiosis y caldo tioglicolato a los 15 días y se detectó crecimiento positivo en el medio de cultivo anaerobio de BacT/ALERT a los 5 días de incubación. La identificación definitiva de Actinomyces israelii se realizó mediante reacción en cadena de la polimerasa (PCR) en el Centro Nacional de Microbiología Instituto de Salud Carlos III de Majadahonda.
El paciente efectuó tratamiento con penicilina, el primer mes por vía parenteral y hasta completar el año por vía oral, consiguiéndose la curación, con una completa resolución tanto de la afectación pulmonar como del absceso de psoas.
DiagnósticoAbsceso de psoas por Actinomyces israelii.
Actinomicosis con afección pulmonar y retroperitoneal.
ComentarioLa actinomicosis es una enfermedad infecciosa crónica poco habitual, producida por bacterias del género Actinomyces, con tendencia a formar abscesos, a la fistulización con drenaje de pus y a densas reacciones fibrosas. Su evolución es lenta y se extiende sin respetar barreras anatómicas. Frecuentemente, es una infección polimicrobiana aunque el hallazgo de otros gérmenes no siempre indica patogenicidad de éstos. Actinomyces son bacilos grampositivos anaerobios o microaerófilos, no esporulados y filamentosos1.
Se han descrito 14 especies de Actinomyces, de las cuales 6 se relacionan con infecciones en el hombre1. Todas las especies son saprofitas bucales. Colonizan los espacios periodontales, las criptas amigdalinas y la placa dental. También pueden colonizar el tubo digestivo y el aparato genital femenino2. Son poco virulentos pero suelen afectar a pacientes inmunocompetentes. Es una enfermedad poco frecuente en nuestro medio como consecuencia de una mejor higiene bucodental y del fácil acceso a los tratamiento antibióticos.
Para desencadenar la infección se precisa la disrupción de las mucosas en las zonas colonizadas, favorecida por mala higiene bucal, traumatismos locales o cuerpos extraños. Se inicia como un proceso local pero una vez establecida la infección tendrá la tendencia a propagarse de forma insidiosa e indolente penetrando planos hísticos y formando abscesos y trayectos fistulosos.
Predominan tres formas clínicas: la cervicofacial, la abdominopélvica y la torácica.
La cervicofacial es la más frecuente, dada la ubicuidad del microorganismo en la cavidad oral, y suele manifestarse en forma de masas o abscesos odontógenos de evolución crónica.
La forma torácica cursa como una neumonía de evolución tórpida con posible derrame pleural, cavitación y síntomas sistémicos.
La forma abdominopélvica se relaciona con traumatismos, cirugía, perforaciones o cuerpos extraños, en forma de procesos inflamatorios crónicos o masas que simulan neoplasias, tuberculosis o enfermedad inflamatoria crónica.
Finalmente, también se ha descrito afectación del sistema nervioso central, osteomielitis y diseminación hematógena con mucha menor frecuencia2,3.
Dentro de la afectación retroperitoneal los abscesos de psoas causados por Actinomyces, que es el objeto de nuestra publicación, son de presentación extraordinariamente infrecuentes, como lo demuestra que al efectuar una revisión en Internet, hasta agosto de 2010, utilizando el buscador PUBMED, con las palabras clave «actinomycosis and psoas abscess» sólo existen 7 citas, que se amplían a 65 si utilizamos «retroperitoneal actinomycosis», con sólo 5 referencias nacionales4-8.
Se clasifican según su etiopatogenia en primarios o secundarios. Los más frecuentes son los secundarios a una infección actinomicótica de vecindad, de origen intrabdominal9, urogenital10, osteoarticular o pleuropulmonar8, que se disemina por contigüidad hacia el espacio retroperitoneal. También se han descritos tras cirugía previa y por cuerpos extraños, como dispositivos intrauterinos11.
Se consideran abscesos de psoas primarios cuando son de presentación espontánea, sin patología desencadenante asociada de vecindad, probablemente debido a bacteriemia12.
Las pruebas de imagen (ecografía, tomografía computarizada y resonancia magnética) identificarán la colección sugestiva de absceso en el interior del músculo psoas pero solo el cultivo4,8,13, la demostración de los gránulos de azufre11 o la visualización de formas de Actinomycetales, del material obtenido mediante punción guiada, o mediante cirugía, nos orientarán hacia el diagnostico etiológico.
El diagnóstico de actinomicosis requiere de un elevado índice de sospecha, dada su tendencia a confundirse con otras infecciones crónicas más frecuentes, como la tuberculosis, neoplasias o enfermedades inflamatorias crónicas. Al bajo grado de sospecha habitual, cabe añadir la dificultad en el diagnóstico microbiológico. El índice de recuperaciones en cultivo es bajo con tratamiento antibiótico previo.
Debe alertarse al laboratorio de la sospecha clínica, remitir las muestras en condiciones adecuadas, cultivos en anaerobiosis y mantener una incubación prolongada, hasta 2-4 semanas3.
Algunos autores9 consideraban que la mayoría de los diagnósticos los efectúan los patólogos tras el estudio de las muestras quirúrgicas.
El tratamiento del absceso de psoas, una vez que se conoce su naturaleza actinomicótica, deberá ser fundamentalmente médico8, con antibioticoterapia por vía parenteral a altas dosis el primer mes y, posteriormente, oral durante 6 a 12 meses hasta la resolución completa del absceso, para evitar recidivas.
En ocasiones, pueden precisar tratamiento médico-quirúrgico, combinado, para drenaje de grandes abscesos, o por la existencia de masas o tejidos necróticos, sobre todo en las formas secundarias a patología de vecindad en el que el propio acto quirúrgico permitirá obtener material para el diagnóstico9,10. Con posterioridad, deberá complementarse obligatoriamente con tratamiento médico prolongado.
La penicilina y la amoxicilina constituyen los antibióticos de elección. Las tetraciclinas también son eficaces en caso de alergia. Otras posibilidades son la eritromicina, clindamicina o cloranfenicol. Las cefalosporinas, imipenem y ciprofloxacina parecen eficaces, pero su experiencia es más limitada. Deben evitarse metronidazol, aztreonam o los aminoglucósidos por su pobre actividad1.
En el caso clínico, descrito previamente, desde una infección pulmonar multilobar de predominio en campos inferiores se produjo un absceso paravertebral y un absceso de psoas secundario. El estudio del material purulento obtenido mediante ecopunción fue diagnóstico de infección por Actinomyces israelii.
En la serie de 38 casos de abscesos de psoas publicada por Hammami13, recogida en Sfax (Túnez) desde 1990 hasta el 2005, detectaron sólo 2 casos debidos a Actinomyces, mientras que en la serie más larga publicada en la literatura de abscesos de psoas14, en la que se analizaron 124 casos, recogidos en 11 hospitales españoles, desde 1990 hasta el 2004, ninguno había sido causado por Actinomyces, lo que demuestra la excepcionalidad del caso presentado.