En España, la mitad de los pacientes infectados por el VIH son diagnosticados en fases avanzadas1,2. Esto se denomina diagnóstico tardío (DT) (CD4<350 cél./mm3), e implica graves consecuencias para los enfermos y para la sociedad2–4. Durante años la infección por el VIH puede ser asintomática, y la realización del test es el único camino para un diagnóstico precoz (DP)5. Por todo ello se ha propugnado la normalización y el acercamiento del test a toda la población, especialmente a los segmentos más vulnerables5–9.
En 2010 nos propusimos evaluar una estrategia de promoción rutinaria del test por el VIH. Se diseñó un estudio de intervención comunitaria para conocer la aceptación del cribado por pacientes y facultativos (MAP) en Atención Primaria (AP), estimar su coste, describir las características epidemiológicas de los sujetos cribados, y compararlos con la población general (PG) y con la de los nuevos diagnósticos de infección por el VIH de CyL de 2009 a 2012 (nVIH)10. La intervención consistió en un seminario sobre el DT en los 4 centros de salud (CS) de la ciudad, y a continuación se invitó a los MAP a completar el proyecto. Para ello, en su consulta seleccionarían a los pacientes de 18 a 75 años de edad a quienes fueran a solicitar analítica por cualquier otro motivo. Después les realizarían una encuesta (variables recogidas en la tabla 1) y les ofrecerían el test para el VIH si cumplen alguna de estas condiciones: serología por el VIH previa desconocida, serología negativa pero con factores de riesgo (FR) en los últimos 12 meses (fig. 1) y/o indicación clínica para petición del test por el VIH (situaciones de práctica clínica habitual en las que en ausencia de un programa de cribado su MAP solicitaría el test por el VIH, tales como embarazo, sospecha de primoinfección, enfermedades indicadoras de sida o de infección por el VIH, práctica de riesgo o petición del paciente). Se estimó un tamaño muestral de 1.600 pacientes (400 por el CS y 50 por cada MAP), lo que permitió estimar porcentajes del 50% (los más desfavorables) con una precisión del ±3,5%, confianza del 95% y estimaciones de prevalencia teórica del 1,25‰ (intervalo de confianza [IC]: 0,15-4,51‰). El análisis estadístico se realizó con SPSS® v.11.5.1 y Epidat® v.3.1. La serología por el VIH se determinó por el método ECLIA (detección de antígeno y anticuerpos; precio mínimo 3,2€). El estudio fue aprobado por la Comisión de Investigación del Hospital y por el Comité Ético de Investigación Clínica del Área.
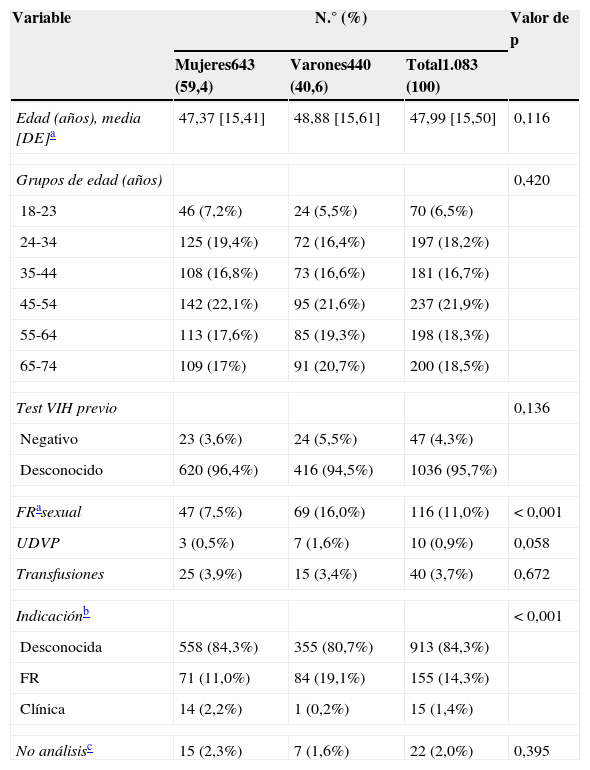
Variables sociodemográficas, cribado previo, factores de riesgo e indicación actual para realizar el test del VIH
| Variable | N.° (%) | Valor de p | ||
|---|---|---|---|---|
| Mujeres643 (59,4) | Varones440 (40,6) | Total1.083 (100) | ||
| Edad (años), media [DE]a | 47,37 [15,41] | 48,88 [15,61] | 47,99 [15,50] | 0,116 |
| Grupos de edad (años) | 0,420 | |||
| 18-23 | 46 (7,2%) | 24 (5,5%) | 70 (6,5%) | |
| 24-34 | 125 (19,4%) | 72 (16,4%) | 197 (18,2%) | |
| 35-44 | 108 (16,8%) | 73 (16,6%) | 181 (16,7%) | |
| 45-54 | 142 (22,1%) | 95 (21,6%) | 237 (21,9%) | |
| 55-64 | 113 (17,6%) | 85 (19,3%) | 198 (18,3%) | |
| 65-74 | 109 (17%) | 91 (20,7%) | 200 (18,5%) | |
| Test VIH previo | 0,136 | |||
| Negativo | 23 (3,6%) | 24 (5,5%) | 47 (4,3%) | |
| Desconocido | 620 (96,4%) | 416 (94,5%) | 1036 (95,7%) | |
| FRasexual | 47 (7,5%) | 69 (16,0%) | 116 (11,0%) | <0,001 |
| UDVP | 3 (0,5%) | 7 (1,6%) | 10 (0,9%) | 0,058 |
| Transfusiones | 25 (3,9%) | 15 (3,4%) | 40 (3,7%) | 0,672 |
| Indicaciónb | <0,001 | |||
| Desconocida | 558 (84,3%) | 355 (80,7%) | 913 (84,3%) | |
| FR | 71 (11,0%) | 84 (19,1%) | 155 (14,3%) | |
| Clínica | 14 (2,2%) | 1 (0,2%) | 15 (1,4%) | |
| No análisisc | 15 (2,3%) | 7 (1,6%) | 22 (2,0%) | 0,395 |
DE: desviación estándar; FR: factores de riesgo; UDVP: usuarios de drogas por vía parenteral.
FR: sexuales (relaciones sexuales con infectado por el VIH, sexo comercial, relaciones no monógamas y varones que tienen sexo con varones), UDVP y transfusiones de hemoderivados entre 1978 y 1985.
Distribución porcentual según estratos de edad (años) de la población general (PG) (padrón municipal; 48.399 personas), población cribada en el presente estudio (PC), nuevos diagnósticos de VIH en Castilla y León (CyL) (nVIH) (2009-2012) (560 pacientes) y varones con nuevo diagnóstico de VIH en CyL (vnVIH) (464 pacientes; 82,9% de los nVIH). En cuanto a edad y sexo se aprecia una distribución similar de la PG y PC, pero muy diferente de la de los nVIH (más jóvenes de predominio masculino).
Colaboraron 31 de los 37 MAP (83%; IC95%: 70,5-97%), cumplimentando 1.186 encuestas, válidas 1.083 (65,63% de las 1.650 solicitadas; 90 rechazadas por cribado injustificado y 13 por falta de datos) (tabla 1). El cribado previo al estudio había sido más común en jóvenes (media: 41,26 años, desviación estándar [DE]: 11,2, frente a 48,29 [DE: 16,60]; p=0,002) y en usuarios de drogas por vía parenteral (UDVP), y menor entre aquellos con FR sexuales (80% en UDVP frente a 25,9%; p=0,001). Si nos detenemos en los FR, se observó que los sexuales predominaban en varones (tabla 1) y en jóvenes (41,28 años [DE: 14,58] frente a 48,76 [DE: 15,49]; p<0,001). El 98% de los enfermos aceptó el cribado, siendo en todos el resultado negativo (IC95%: 0,000-0,340%; coste mínimo aproximado por cada paciente diagnosticado 941€) (tabla 1). La distribución por edad y sexo de la PC fue similar a la de la PG, pero muy diferente de los nVIH (estos últimos más jóvenes y de predominio masculino) (fig. 1).
Recientemente se han publicado en España las estrategias para reducir el DT en el entorno sanitario9. El presente trabajo explora únicamente la promoción rutinaria y voluntaria del cribado en AP, a pacientes de 18 a 75 años a quienes se fuera a extraer sangre por otros motivos (algunas de estas situaciones se contemplan en dicha guía). Se observa que esta aproximación es bien aceptada por los MAP8 y por los pacientes, cribando al 60% de la población diana. No hemos encontrado ninguna infección nueva. Esto puede deberse a un tamaño muestral insuficiente6, pero también cabe señalar que la población cribada difiere de aquella donde se diagnostican las nVIH (fig. 1). Con estos datos, al margen de las situaciones de embarazo e internos en instituciones penitenciarias, parece prudente limitar el cribado rutinario a estratos con mayor prevalencia de nVIH9.
FinanciaciónTrabajo financiado con el fondo de ayuda para proyectos de Investigación en Biomedicina, Biotecnología y Ciencias de la Salud a desarrollar en las Gerencias de Atención Primaria, Atención Especializada y Gerencia de Emergencias Sanitarias, año 2010, SACYL.
Los siguientes médicos de Atención Primaria han colaborado en la realización del estudio (orden alfabético): María Esther Baillo, Julio Cabo, Emilia Calvo, José Ignacio Carbajo, Olegario Carretero, Carmen Curado, Epifanía Charro, Emiliano Enríquez, Luis Miguel Fernández, María Jesús Fuentes, Manuel Galán, Agustín Hernández, Carmen Hernández, Alberto Jiménez, Lourdes Ledesma, Juliana Martín, Maria Victoria Martín, Pedro Martín, Belén Mateos, María Jesús Matellán, Manuel Montalvo, María Luisa Montes, José Morales, Julián Moro, Ángela Nistal, Gabriel Pedrero, Miguel Pérez, María del Carmen Rodríguez, Julia Romero, María Elena Roncero, Fernando Rueda, Elena Sánchez y Antonio Santos.