Las neumonías son una causa importante de morbimortalidad en la población pediátrica. En las últimas 2 décadas se ha observado un aumento discreto en la prevalencia de Staphylococcus aureus como agente causal1. Actualmente, en niños hospitalizados con neumonía adquirida en la comunidad (NAC), es el agente etiológico del 1% de los casos y del 15% de las NAC típicas de etiología bacteriana2.
Además, se ha evidenciado un incremento progresivo en la proporción de cepas de S. aureus resistentes a meticilina (SARM) adquiridas en la comunidad en algunos países1,3. Estos aislamientos se caracterizan por tener una alta virulencia, al producir con más frecuencia leucocidina de Panton-Valentine (LPV)4, siendo las neumonías por SARM más frecuentes en niños de menor edad, especialmente en lactantes1.
Se ha realizado una revisión retrospectiva de los niños menores de 2 años ingresados en nuestro hospital por NAC por SARM en los últimos 5 años (2013-2017), con el objetivo de describir sus características clínicas y epidemiológicas.
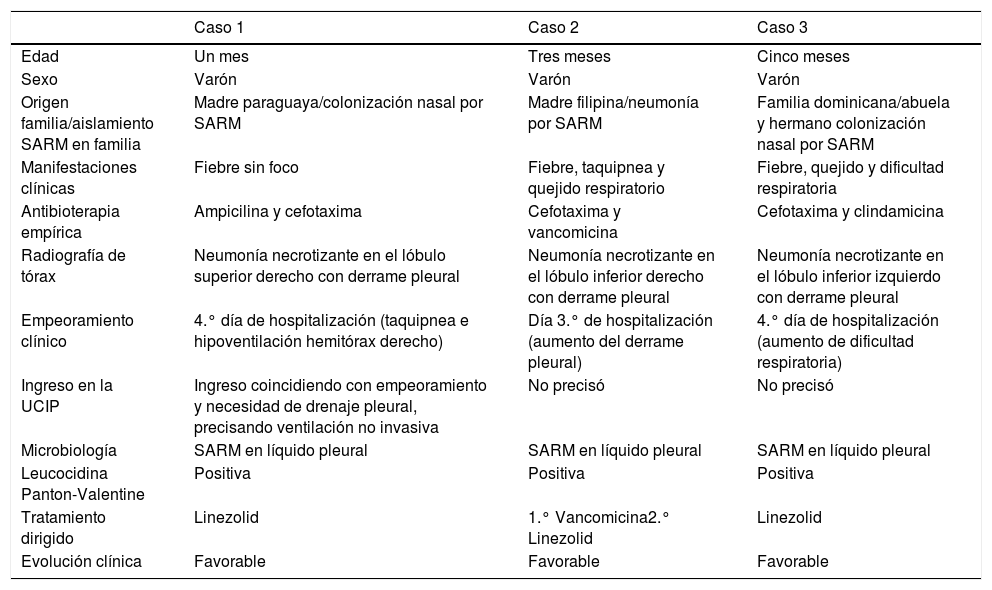
Se identificaron 3 casos, todos ellos menores de 6 meses y nacidos en España de familias inmigrantes (tabla 1). Los 3 pacientes desarrollaron neumonías graves, asociadas a derrame pleural y necrosis parenquimatosa (imágenes radiográficas incluidas en el material adicional), con empeoramiento clínico con el tratamiento antibiótico habitual. Todos los aislamientos fueron sensibles in vitro a clindamicina y trimetoprim-sulfametoxazol. Tras conocer el resultado del cultivo, entre el tercer y cuarto día del ingreso, se modificó la pauta antibiótica a linezolid en 2 casos, manteniendo vancomicina en el otro, que precisó cambiar a linezolid a las 72 h por falta de mejoría clínica. La evolución fue favorable en todos los casos, con resolución clínica completa al alta.
Características de los lactantes ingresados por neumonía adquirida en la comunidad por Staphylococcus aureus resistente a meticilina
| Caso 1 | Caso 2 | Caso 3 | |
|---|---|---|---|
| Edad | Un mes | Tres meses | Cinco meses |
| Sexo | Varón | Varón | Varón |
| Origen familia/aislamiento SARM en familia | Madre paraguaya/colonización nasal por SARM | Madre filipina/neumonía por SARM | Familia dominicana/abuela y hermano colonización nasal por SARM |
| Manifestaciones clínicas | Fiebre sin foco | Fiebre, taquipnea y quejido respiratorio | Fiebre, quejido y dificultad respiratoria |
| Antibioterapia empírica | Ampicilina y cefotaxima | Cefotaxima y vancomicina | Cefotaxima y clindamicina |
| Radiografía de tórax | Neumonía necrotizante en el lóbulo superior derecho con derrame pleural | Neumonía necrotizante en el lóbulo inferior derecho con derrame pleural | Neumonía necrotizante en el lóbulo inferior izquierdo con derrame pleural |
| Empeoramiento clínico | 4.° día de hospitalización (taquipnea e hipoventilación hemitórax derecho) | Día 3.° de hospitalización (aumento del derrame pleural) | 4.° día de hospitalización (aumento de dificultad respiratoria) |
| Ingreso en la UCIP | Ingreso coincidiendo con empeoramiento y necesidad de drenaje pleural, precisando ventilación no invasiva | No precisó | No precisó |
| Microbiología | SARM en líquido pleural | SARM en líquido pleural | SARM en líquido pleural |
| Leucocidina Panton-Valentine | Positiva | Positiva | Positiva |
| Tratamiento dirigido | Linezolid | 1.° Vancomicina2.° Linezolid | Linezolid |
| Evolución clínica | Favorable | Favorable | Favorable |
SARM: Staphylococcus aureus resistente a meticilina; UCIP: unidad de cuidados intensivos pediátrico.
La resistencia a meticilina en S. aureus adquirido en la comunidad en niños empezó a describirse en España en el año 2006. Actualmente, estas cepas suponen entre un 5 y un 10% de los aislamientos de S. aureus comunitarios en niños5. La mayoría de los casos comunicados son infecciones de piel y partes blandas5.
Las NAC por S. aureus destacan por presentar alta mortalidad (1-5%)6, y mayor riesgo de necrosis pulmonar y desarrollo de abscesos7. En un reciente estudio pediátrico europeo sobre infecciones invasivas comunitarias por S. aureus, los aislamientos resistentes a meticilina produjeron con más frecuencia neumonía que las cepas sensibles a meticilina, y la gravedad de la infección se relacionó con la producción de LPV4.
Las neumonías por SARM presentan con frecuencia consolidación unilateral, neumatoceles y derrame pleural8, y son más frecuentes en lactantes pequeños. En nuestro hospital no encontramos NAC por SARM en lactantes mayores de 6 meses. Cuando se presentan en niños mayores de 2 años, los hallazgos radiológicos, necesidad de cirugía o complicaciones son similares a los lactantes6.
El estado de portador de SARM incrementa hasta 6 veces el riesgo de neumonía por esta cepa3, siendo la transmisión intrafamiliar muy alta6. La colonización en España es más frecuente en la población inmigrante, especialmente procedente de Sudamérica9. Existe actualmente un amplio debate sobre la necesidad de descolonización en niños y sus convivientes. Parece prudente llevarlo a cabo en niños que presenten factores de riesgo, como grandes prematuros, inmunodeprimidos o pacientes ingresados en unidades de cuidados intensivos, así como en sus familiares.
La Academia Americana de Pediatría recomienda el uso de vancomicina o clindamicina en el caso de neumonías con sospecha de SARM10. Clindamicina tiene la ventaja de tener actividad frente a la LPV, pero la experiencia en neumonías es muy limitada, y puede haber aislamientos resistentes. Vancomicina tiene una pobre penetración tisular y su toxicidad obliga a la realización de niveles seriados. Linezolid es una excelente alternativa, ya que tiene una actividad similar a vancomicina frente a SARM, adecuada penetración en tejido pulmonar y actividad antitoxina. Aunque el uso de linezolid en pediatría es off-label, estudios farmacocinéticos y de seguridad, han demostrado que es un fármaco bien tolerado, con unos niveles plasmáticos adecuados con las dosis establecidas, y que permite además un tratamiento secuencial debido a su excelente biodisponibilidad oral.
En conclusión, debe sospecharse SARM como agente causal de las NAC con empeoramiento clínico y radiológico progresivo (necrosis y derrame pleural) a pesar del tratamiento antibiótico empírico convencional, especialmente en lactantes hijos de familias inmigrantes. Linezolid constituye una buena alternativa a vancomicina en estos pacientes.