To explore suggestions and recommendations for conducting open disclosure with a patient after an adverse event in a setting without professionals’ legal privileges.
MethodQualitative study conducting focus groups/Metaplan. This study was conducted with physicians and nurses from Primary Care and Hospitals working in the public health system in Spain.
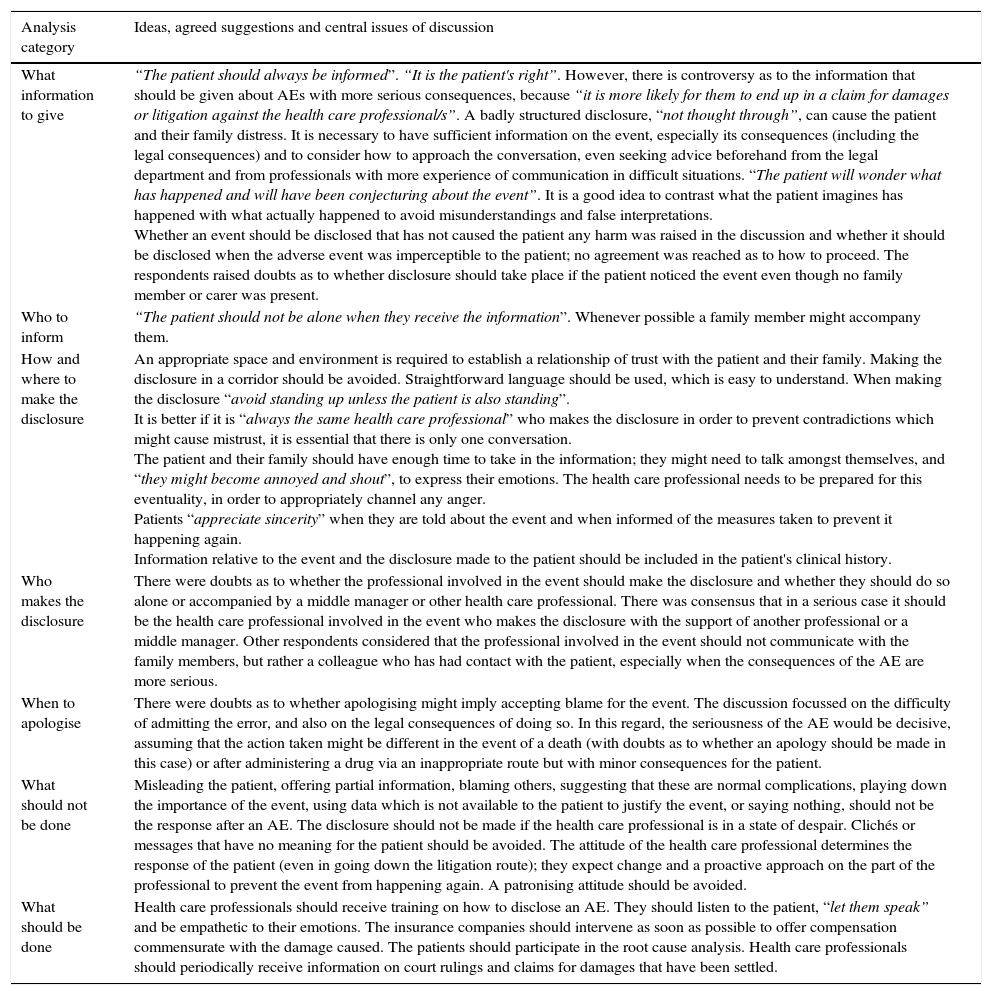
ResultsTwenty-seven professionals were involved 8–30 years of experience, 15 (56%) medical and 12 (44%) nurses, 13 (48%) worked in hospitals. Consensus was obtained on: how (honesty and open and direct language), where (avoid corridors, with privacy), and when to disclose (with agility but without precipitation, once information is obtained, and after reflecting on the most suitable according to the nature of the AE). There was controversy as to what to say to the patient when the AE had serious consequences and doubts about what type of incidents must be reported; who should be required to disclose (the professional involved in the AE or other professional related to the patient, the role of the staff and the management team); and in which cases an apology can be a problem.
ConclusionsThe severity of the AE determines who should talk with the patient in both hospital and primary care. The most appropriate way to convey an apology to the patient depends of the AE. An early, direct, empathetic and proactive action accompanied by information about compensation for the harm suffered could reduce the litigation intention.
Explorar experiencias y recomendaciones para informar adecuadamente al paciente que ha sufrido un evento adverso (EA) en un contexto donde no se cuenta con leyes de disculpa.
MétodoEstudio cualitativo basado en las técnicas de grupo focal y Metaplan. Este estudio se realizó con médicos y enfermeros de atención primaria y hospitales del sistema público de salud en España.
ResultadosParticiparon 27 profesionales con entre 8 y 30 años de experiencia, 15 (56%) médicos y 12 (44%) enfermeros; 13 (48%) trabajaban en hospitales. Existió consenso en cuanto a cómo (lenguaje claro, honestidad), dónde (evitar pasillos, en espacio acondicionado, con intimidad) y cuándo informar (con agilidad pero sin precipitación, al disponer de suficiente información y tras reflexionar sobre la forma más adecuada según la naturaleza del EA). Existió controversia en cuanto a qué decirle al paciente tras EA con consecuencias graves, dudas sobre en qué casos se debía informar de lo sucedido; quién debía informar (si el profesional más directamente implicado en el EA u otro profesional, el papel del equipo directivo o de los mandos intermedios); y sobre en qué casos una disculpa podía suponer un problema.
ConclusionesLa naturaleza del EA determina quién debe conversar con el paciente en hospitales y atención primaria. Debe meditarse, según los casos, la forma más apropiada para trasladarle una disculpa al paciente. Una actuación temprana, directa, empática, proactiva y acompañada de información sobre una compensación por el daño sufrido contribuiría a reducir el número de reclamaciones.