Describimos un plan de cuidados individualizado de una mujer diagnosticada de neumonía, intubada y con ventilación mecánica invasiva que ingresa en la Unidad de Cuidados Intensivos para oxigenación por membrana extracorpórea (ECMO).
Se realiza valoración enfermera por patrones funcionales de Marjory Gordo, priorizando los diagnósticos enfermeros más relevantes, utilizando un modelo de razonamiento clínico (Análisis de Resultado del Estado Actual) y la taxonomía NANDA. Se describen: ansiedad ante la muerte, deterioro del intercambio de gases, disminución del gasto cardíaco, motilidad gastrointestinal disfuncional, riesgo de síndrome de desuso, riesgo de infección y riesgo de sangrado. Los objetivos principales son: disminuir el miedo de la familia, conseguir un óptimo estado respiratorio y cardiocirculatorio, mantener la función gastrointestinal, evitar las posibles complicaciones de la inmovilidad y disminuir al máximo el riesgo de infección y sangrado. En cuanto a las actividades, se han realizado: apoyo a la familia, correcto manejo de la vía aérea-ventilación mecánica, monitorización cardiorrespiratoria, de la piel y del estado nutricional, control de posibles infecciones y hemorragias (manejo de terapias, catéteres).
Para la evaluación de los resultados se ha utilizado la escala Likert, cumpliéndose todos los indicadores de resultado planteados.
No se han encontrado casos que desarrollaran un plan de cuidados individualizado con taxonomía NNN utilizando ECMO veno-venosa. Los planes descritos con otro tipo de ECMO no utilizaron el modelo análisis de resultado del estado actual.
Este caso puede apoyar a enfermeras a prestar atención a pacientes sometidos a ECMO veno-venosa, aunque son necesarios más casos para estandarizar los cuidados según la taxonomía NANDA.
An individualised care plan is described for a woman diagnosed with pneumonia, intubated, and on invasive mechanical ventilation, who was admitted to the Intensive Care Unit for extracorporeal membrane oxygenation (ECMO).
A nursing care plan was designed based on Marjory Gordon functional patterns. The most important nursing diagnoses were prioritised, using a model of clinical reasoning model (Analysis of the current status) and NANDA taxonomy. A description is presented on, death anxiety, impaired gas exchange, decreased cardiac output, dysfunctional gastrointestinal motility, risk for disuse syndrome, infection risk, and bleeding risk.
The principal objectives were: to reduce the fear of the family, achieve optimal respiratory and cardiovascular status, to maintain gastrointestinal function, to avoid immobility complications, and to reduce the risk of infection and bleeding. As regards activities performed: we gave family support; correct management of the mechanical ventilation airway, cardio-respiratory monitoring, skin and nutritional status; control of possible infections and bleeding (management of therapies, care of catheters).
A Likert's scale was used to evaluate the results, accomplishing all key performance indicators which were propose at the beginning.
Individualised care plans with NNN taxonomy using the veno-venous ECMO have not been described. Other ECMO care plans have not used the same analysis model.
This case can help nurses to take care of patients subjected to veno-venous ECMO treatment, although more cases are needed to standardise nursing care using NANDA taxonomy.
A pesar de los avances tecnológicos y terapéuticos. la morbimortalidad de los pacientes ingresados en las Unidades de Cuidados Intensivos (UCI) por síndrome de distrés respiratorio agudo (SDRA) en el adulto sigue siendo elevada, calculándose en torno al 40%1,2.
La ventilación mecánica protectora continúa siendo el tratamiento electivo para el SDRA, existiendo un amplio consenso. La oxigenación por membrana extracorpórea (ECMO) es un sistema de asistencia vital de alta complejidad indicado para dar soporte al paciente con fallo pulmonar grave refractario al tratamiento convencional.
La evidencia de la terapia ECMO es todavía limitada respecto a la supervivencia, calidad de vida y costo-efectividad; existen estudios que muestran una tasa de supervivencia después de aplicarla entre el 47 y el 66%3.
En nuestro servicio se implementó ECMO, creando y capacitando un equipo interprofesional (médicos y enfermeras) en el manejo de la técnica atendiendo las directrices de la Organización de Soporte Vital Extracorpórea (ELSO)4 y apoyándonos en la experiencia de otros centros europeos afiliados a la ELSO. Se elaboró una guía sobre el procedimiento aprobada por el Comité de Guías y Protocolos de nuestro centro.
Descripción del caso clínicoMujer de 78 años, ingresada en la UCI polivalente de un hospital universitario, diagnosticada de SDRA, con shock séptico por neumonía neumocócica. Antecedentes patológicos de hipertensión arterial, diabetes tipo 2, accidente vascular cerebral recuperada ad integrum y sin alergias medicamentosas conocidas.
Valoración enfermeraAl ingreso se realiza valoración enfermera según patrones funcionales de Marjory Gordon5. Se recoge información a partir de la historia clínica, la exploración física a la paciente y la entrevista informal a la familia, donde se objetiva un nivel elevado de ansiedad de esta ante el estado crítico de la paciente.
Patrón 1: percepción de la saludMantiene estilos de vida y hábitos higiénicos saludables, adhesión al tratamiento farmacológico e indicaciones terapéuticas.
Patrón 2: nutricional-metabólico- ⿿
Al ingreso presenta los siguientes parámetros antropométricos: peso de 65 kg y talla de 165 cm, con un índice de masa corporal de 23,8 kg/m2. Los parámetros bioquímicos son: proteínas totales de 42g/l y albúmina sérica 20,3g/l.
Se inicia alimentación enteral hiperproteica por sonda nasogástrica, presentando retenciones gástricas y precisando inicio de procinéticos.
- ⿿
Portadora de catéter venoso central, arterial radial y de Swan-Ganz. Presenta inestabilidad hemodinámica (presión arterial 70/40mmHg), precisando altas dosis de noradrenalina (NA) (hasta 6 μg/kg/min), acidosis metabólica grave (pH 7,1 HCO3 14 mEq/l), lactatos de 29,2mg/dl, taquicárdica (120 latidos por minuto), afebril (temperatura axilar 36°C) y con hipertensión pulmonar (PAP de 44/18mmHg).
- ⿿
Otros datos analíticos de interés: leucocitos 56,68ÿ109/l, hematíes 3,77ÿ1012/l, hemoglobina 10,8g/l, hematocrito 32%. Proteína C reactiva de 34,82mg/dl y antigenuria positiva para neumococo.
Tiempo de protrombina de 1,21.
Fallo hepático con aspartatoaminotransferasa de 141 μ/l y alaninaminotransferasa de 63 μ/l, bilirrubina total de 1,9mg/dl, sodio de 133 mEq/l y potasio de 3,4 mEq/l.
- ⿿
Portadora de sonda urinaria vesical, presenta insuficiencia renal aguda (oligoanuria de 35 cc/h, creatinina de 1,94mg/dl y urea de 150mg/dl). En las primeras 16 h sueroterapia con cristaloides (2.500 cc) y coloides (500 cc), finalmente se inicia técnica de depuración extrarrenal continua veno-venosa (HDFVVC)
- ⿿
Al tercer día de tolerancia a la nutrición se inician laxantes siguiendo el protocolo de la unidad.
- ⿿
Según refiere la familia, diariamente sale a pasear y es independiente para las actividades básicas e instrumentales de la vida diaria (ABVD, escala de Barthel 100; AIVD, escala de Lawton y Brody 8), domicilio sin barreras.
- ⿿
Presenta insuficiencia respiratoria grave, con una presión parcial de oxígeno (PaO2) de 58mmHg y normocapnia, precisando intubación orotraqueal y ventilación mecánica invasiva y requiriendo una fracción inspiratoria de oxígeno (FiO2) alta del 0,8 y presión positiva al final de la espiración (PEEP) de 8cmH2O (relación PaO2/ FiO2 de 73). Precisa maniobra de decúbito prono, mejorando inicialmente la oxigenación pero posteriormente persiste hipoxemia grave severa (PaO2/FiO2 de 134).
- ⿿
Se mantiene inmóvil bajo efectos de sedoanalgesia y bloqueantes neuromusculares (BNM).
Se mantiene arreactiva bajo efectos de sedación y BNM.
Patrón 6: cognitivo-perceptivoSegún la familia no tiene alteraciones cognitivas, sabe leer y escribir.
Al ingreso, sedada y curarizada manteniendo Sedation Analgesy Score de 1 e índice biespectral de 48.
Patrón 7: autopercepción-autoconceptoLa familia manifiesta que tiene una percepción satisfactoria de sí misma, buen estado de ánimo y actitud de confianza.
Patrón 8: rol-relacionesJubilada (negocio de mercería), aunque es soltera y vive sola, tiene un buen soporte familiar, contacto diario.
Patrón 9: sexualidad-reproducciónNo se trata durante la entrevista.
Patrón 10: tolerancia al estrésLa familia verbaliza que afronta de manera efectiva los problemas y utiliza estrategias para adaptarse a los cambios.
Patrón 11: valores-creenciasCreencias y valores cristianos, acude a misa y colabora en la parroquia de su localidad. Solicitan servicio religioso.
A las 16 h de ingreso, presenta una mala evolución, con hipoperfusión periférica e hipoxemia, refractaria al tratamiento habitual. Es valorada en sesión clínica y se decide someterla a oxigenación extracorpórea ECMO veno-venosa. Se aseguraron la documentación, el material y la preparación de la paciente.
Se procede a la canulación mediante técnica de Seldinger (acceso femoral e inserción en vena cava inferior) con ecógrafo. El catéter se aseguró con triple fijación y se mantuvo perfusión continua de heparina sódica para mantener TTP entre 1,5-2.
Una vez purgado y preparado el circuito, se procedió a la conexión, alcanzándose un flujo máximo de 2,5 l/min.
A las 48 h de iniciar ECMO, presentó mejoría importante (FiO2 0,3 con PaFiO2 de 202, NA a 0,514 μg/kg/min y lactatos de 11mg/dl), por lo que se decidió iniciar destete con buena tolerancia. Transcurridos 120 min posretirada de la heparina, se procedió a la decanulación efectuando compresión manual de 30 min y colocación de apósito compresivo durante 12 h.
Planificación de los cuidados. Diagnósticos enfermerosA partir de la recogida de datos, relacionamos el diagnóstico médico principal, SDRA, con los diagnósticos enfermeros (DE) utilizando el modelo de razonamiento clínico Análisis de Resultado del Estado Actual (AREA)6 que nos permite priorizar los principales problemas de salud con un enfoque basado en los resultados. Para el desarrollo de los DE utilizamos la taxonomía NNN; North American Nursing Diagnosis Association (NANDA), Nursing Outcomes Classification (NOC) y Nursing Intervention Classification (NIC)7-9.
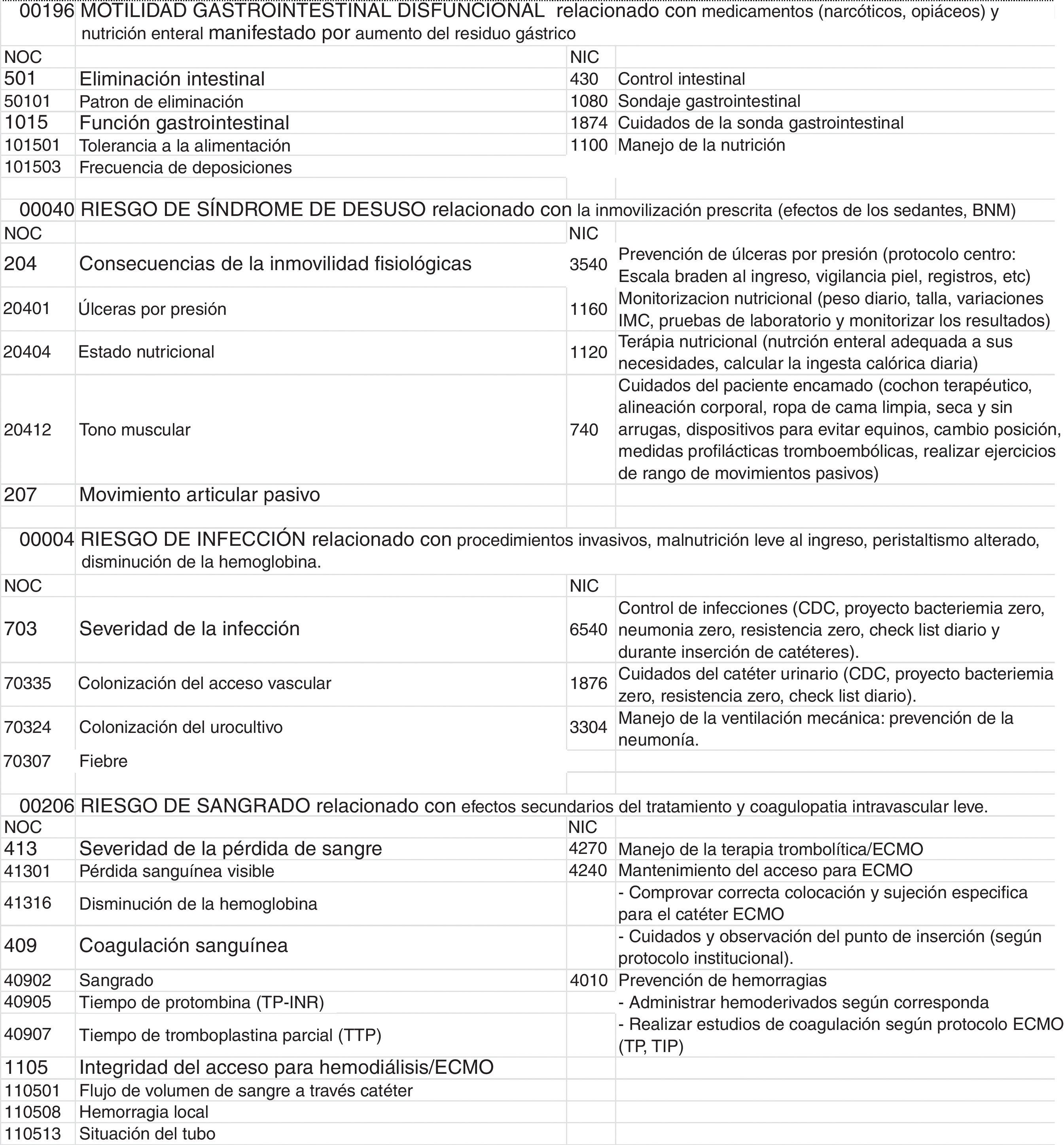
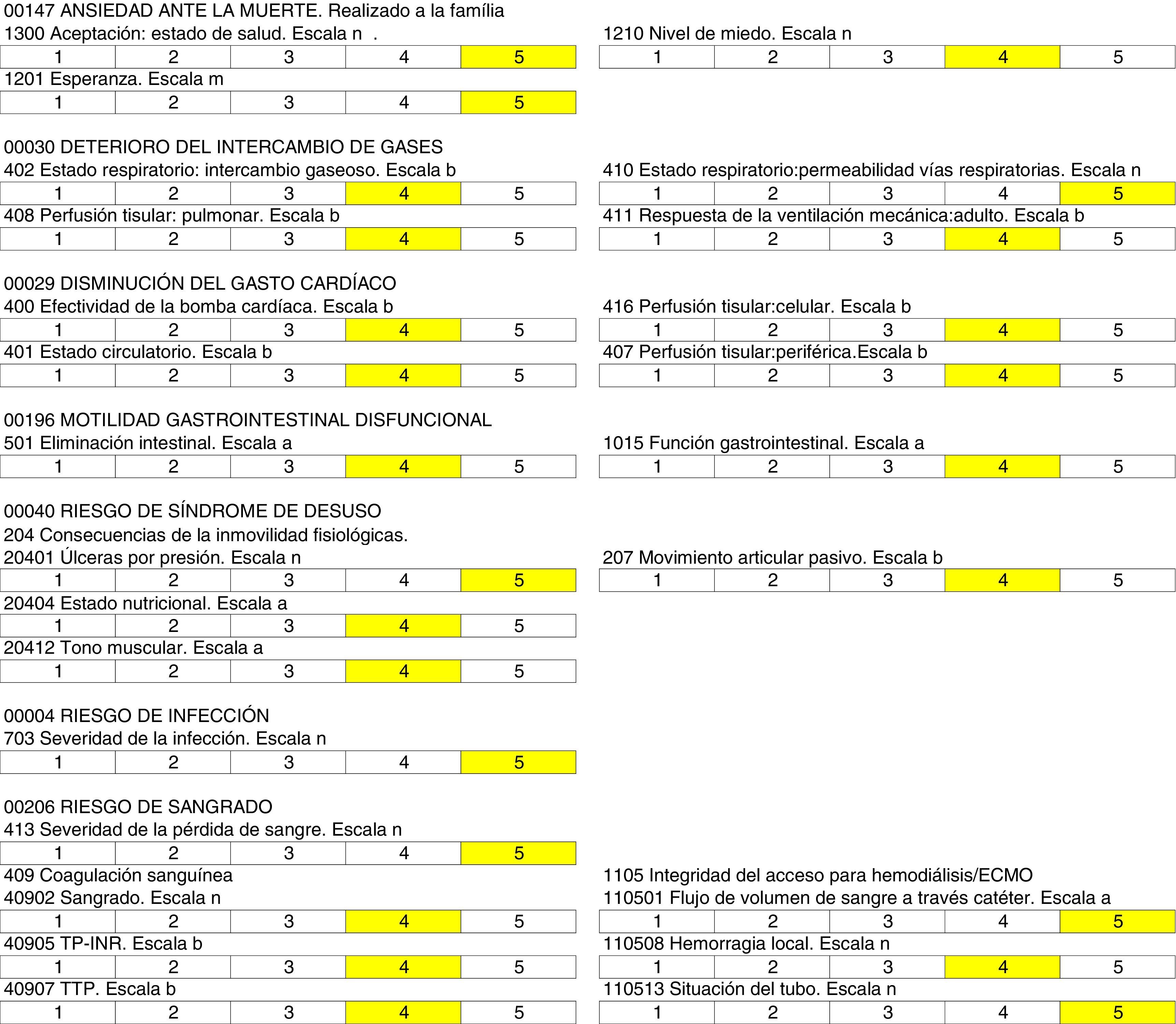
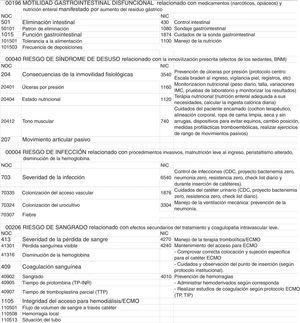
Mediante el método AREA se han priorizado 7 de los 31 diagnósticos posibles: 00147 Ansiedad ante la muerte-familia, 00030 Deterioro del intercambio de gases, 00029 Disminución del gasto cardíaco, 00196 Motilidad gastrointestinal disfuncional, 00040 Riesgo de síndrome de desuso 00004 Riesgo de infección, 00206 Riesgo de sangrado. Los diagnósticos y sus respectivos NOC/NIC se pueden observar en las figuras 1 y 2.
Evaluación de resultadosPara la evaluación de los indicadores de resultados se estableció la escala Likert8 en el momento del alta (definida en taxonomía NOC). Cada resultado de la clasificación tiene la escala identificada con un código alfabético, de las 11 escalas como medidas principales (a, b, f, g, i, k, l, m, n, r, s), hemos utilizado la m, n, a y b.
Escala m- 1.
Nunca demostrado.
- 2.
Raramente demostrado.
- 3.
A veces demostrado.
- 4.
Frecuentemente demostrado.
- 5.
Siempre demostrado.
- 1.
Grave.
- 2.
Sustancial.
- 3.
Moderado.
- 4.
Leve.
- 5.
Ninguno.
- 1.
Gravemente comprometido.
- 2.
Sustancialmente comprometido.
- 3.
Moderadamente comprometido.
- 4.
Levemente comprometido.
- 5.
No comprometido.
- 1.
Desviación grave del rango normal.
- 2.
Desviación sustancial del rango normal.
- 3.
Desviación moderada del rango normal.
- 4.
Desviación leve del rango normal.
- 5.
Sin desviación del rango normal.
En todos los indicadores de resultados se han obtenido valores comprendidos entre 4 y 5 (véase la tabla 1).
La paciente fue dada de alta de la UCI a una unidad de hospitalización el decimonoveno día, consciente, orientada y con necesidad de ayuda para todas las actividades de la vida diaria (AVD).
DiscusiónA pesar de ser un procedimiento de alto riesgo, en nuestro caso, los resultados han sido satisfactorios, si bien en otros casos se mantuvo la terapia durante más tiempo y utilizaron otro tipo de ECMO.
No hemos hallado casos que desarrollaran un plan de cuidados individualizado con taxonomía NNN, utilizando ECMO veno-venosa; los planes descritos con otro tipo de ECMO no utilizaron el modelo AREA.
Un aspecto que no pudimos valorar fueron las posibles incidencias durante un traslado con ECMO funcionando, ya que la paciente no precisó ser trasladada; no obstante, la bibliografía describe casos de enfermos que, a pesar de la complejidad de la técnica, se han trasladado de forma segura10.
Nuestra experiencia secunda los resultados favorables al uso de la terapia, poner en marcha eficazmente un programa de ECMO puede ser una consecución alcanzable con personal que ha recibido formación especializada, preparación y entrenamiento adecuados.
Serán necesarios analizar más casos para estandarizar los cuidados enfermeros según NNN, aun así, este caso puede apoyar a enfermeras para prestar atención a pacientes sometidos a ECMO veno-venosa.
Agradecemos la ayuda desinteresada de todo el equipo de enfermería y médico de la UCI del Hospital Universitario de Sabadell, necesaria para poner en marcha el programa de ECMO y a la Dirección de Enfermería (Sra. Carmen Díaz) por fomentar la investigación en enfermería.