Evaluar la concordancia entre la escala de valoración del delirio CAM-ICU y la Nursing Delirium Screening Scale (NDSS) en el postoperatorio de cirugía cardíaca.
Material y métodosEstudio prospectivo en hospital terciario con selección consecutiva de pacientes postoperados de cirugía cardiaca. Durante la estancia en la Unidad de Críticos se administraron las escalas CAM-ICU y NDSS por el mismo investigador. Se realizó estadística descriptiva de variables demográficas y factores de riesgo preoperatorios de delirio. La concordancia se evaluó mediante el índice Kappa.
ResultadosSe incluyeron 106 pacientes, realizándose 214 valoraciones. La incidencia de delirio con la escala CAM-ICU fue del 8,4%, y en la NDSS del 16,8%. La concordancia expresada por el índice Kappa fue de 0,541.
ConclusionesLa concordancia entre la escala CAM-ICU y la NDSS en el postoperatorio de cirugía cardiaca y durante la estancia en la Unidad de Críticos es baja. Actualmente se recomienda la utilización de la CAM-ICU en este contexto, no debiendo sustituirse por la NDSS.
To evaluate concordance between the scale of delirium assessment CAM-ICU and the Nursing Delirium Screening Scale (NDSS) in postoperative cardiac surgery.
Material and methodsProspective study in tertiary hospital with consecutive selection of patients after cardiac surgery. During the stay in the Intensive Care Unit, CAM-ICU and NDSS were administered by the same researcher. For demographic and preoperative risk factors of delirium, descriptive statistical analysis was performed. Concordance was assessed using kappa index.
Results106 patients were included, performing 214 evaluations. Incidence of delirium with the CAM-ICU scale was of 8.4%, and of 16.8% with NDSS. The concordance expressed by the index Kappa was of 0.541.
ConclusionsThe concordance between the CAM-ICU scale and the NDSS in the postoperative cardiac surgery and during the stay in the Intensive Care Unit is low. Currently, the use of the CAM-ICU was recommended in this context, but it must not be replaced for the NDSS.
El delirio es un síndrome neuroconductual con un inicio agudo y curso fluctuante, caracterizado por confusión, falta de atención y pensamiento desorganizado1. Afecta entre el 15 y el 87% de los pacientes en estado crítico2 e incide negativamente aumentando la morbimortalidad de nuestros pacientes3. Se manifiesta de tres formas: hiperactividad, agitación o hipoactividad pudiendo fluctuar entre las formas hiperactivo e hipoactivo4,5.
La patogénesis subyacente del delirio sigue siendo poco clara. Se han evidenciado anomalías del metabolismo cerebral, con un exceso en la liberación de dopamina y una deficiencia de acetilcolina6. A diferencia de la demencia, en el delirio el electroencefalograma es típicamente anormal7.
Los pacientes que sufren delirio tienen una mortalidad hasta tres veces superior al año después del alta8,9, y a largo plazo, mayor incidencia de deterioro cognitivo10,11. Es conocido que el delirio se infravalora, no detectándose en más del 70% de los casos12, siendo una de las causas fundamentales la ausencia de herramientas diagnósticas estandarizadas13.
El delirio en el postoperatorio de cirugía cardiaca se asocia con aumento de la estancia hospitalaria, reingresos, deterioro cognitivo, y mayor mortalidad14. Los factores de riesgo asociados al delirio en cirugía cardiaca son la edad, el deterioro cognitivo previo, la depresión preoperatoria, la enfermedad vascular periférica y cerebrovascular, el tabaquismo, la fibrilación auricular, la insuficiencia renal, el síndrome metabólico, hipoperfusión intraoperatoria y el shock cardiogénico15,16.
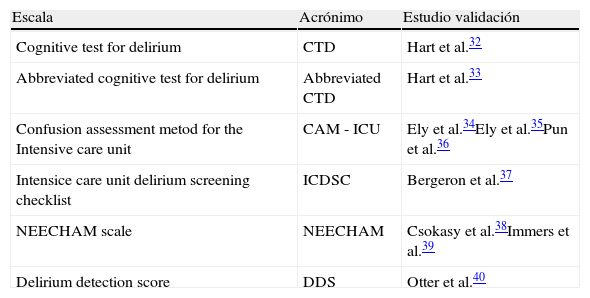
Veinticuatro escalas están validadas para la detección de delirio en pacientes hospitalizados17, pero solamente seis se han contrastado para su uso en UCC18 (tabla 1). De estas seis, la CAM-ICU ha demostrado ser la más precisa en la evaluación del delirio, siendo la recomendada por las últimas guías internacionales para la evaluación del delirio en UCC19,20.
Escalas para valoración del delirio de utilización en adultos en unidades de cuidados críticos
| Escala | Acrónimo | Estudio validación |
| Cognitive test for delirium | CTD | Hart et al.32 |
| Abbreviated cognitive test for delirium | Abbreviated CTD | Hart et al.33 |
| Confusion assessment metod for the Intensive care unit | CAM - ICU | Ely et al.34Ely et al.35Pun et al.36 |
| Intensice care unit delirium screening checklist | ICDSC | Bergeron et al.37 |
| NEECHAM scale | NEECHAM | Csokasy et al.38Immers et al.39 |
| Delirium detection score | DDS | Otter et al.40 |
La aplicación de una escala validada para UCC, es esencial para la detección por parte de las enfermeras del delirio, siendo muy importante la facilidad en su aplicación, teniendo en cuenta que es recomendable realizarla en diferentes momentos del ingreso por su naturaleza fluctuante, puesto que una sola evaluación puede no detectarlo21. La CAM-ICU en su versión española tuvo una sensibilidad>80% y una especificidad del 96%22, el objetivo de nuestro trabajo era compararla con una escala de más fácil aplicación para mejorar la adherencia del personal de enfermería en la valoración de delirio que actualmente no está sistematizada en la mayoría de las UCC.
Nos planteamos este estudio con el objetivo de comparar la concordancia en la detección del delirio por la CAM-ICU, respecto a una escala de más fácil aplicación desarrollada para pacientes durante la hospitalización en planta, la nursing delirium screening scale (NDSS). Ambas escalas se evalúan en pacientes postoperados de cirugía cardiaca, una vez extubados, y mientras permanezcan en la UCC.
Material y métodosEstudio prospectivo no intervencionista analítico, con selección consecutiva de pacientes durante 4 meses en un hospital terciario. La población a estudio comprende pacientes postoperados de cirugía cardiaca de forma programada, no diferenciándose la patología subsidiaria de la intervención, pudiendo ser pacientes coronarios, valvulares o mixtos. Como criterios de exclusión se establecieron el deterioro cognitivo previo a la intervención, edad superior a 85 años y pacientes sedados con benzodiacepinas. Los criterios de inclusión fueron, como se comenta anteriormente, postoperados de cirugía cardiaca (revascularización coronaria, sustitución valvular o cirugías combinadas), edad mayor de 18 años, comprensión del castellano y que el paciente estuviera extubado en el momento de la valoración.
El tamaño muestral estimado para valorar un coeficiente kappa esperado de 0,85, con una proporción de clasificaciones positivas del 15% y una precisión de 0,1 fue de 212 valoraciones. El muestreo realizado fue no probabilístico, con selección consecutiva de pacientes que cumplían los criterios de inclusión, terminando la recogida de datos con el reclutamiento de 106 pacientes sobre los que se hicieron 214 valoraciones de las dos escalas de delirio administradas (CAM-ICU y NDSS).
Variables del estudioLas variables recogidas correspondieron a: datos sociodemográficas (edad, sexo, peso, talla), variables de salud (hábito tabáquico, bebedor, patología respiratoria, síndrome depresivo, insuficiencia renal, hipertensión arterial); variables descriptoras y que permiten medir el efecto a estudio (tiempo de circulación extracorpórea, tiempo de sedación, tiempo intraoperatorio, tipo de cirugía, escala visual del dolor, pO2, natremia, hemoglobina, soporte con aminas, analgesia intercurrente); y la variable respuesta, presencia/ausencia de delirio según las escalas de valoración delirio (CAM-ICU, NDSS).
Recogida de datosTodas las valoraciones de delirio por ambas escalas se realizaron por los mismos 4 investigadores con instrucción previa para la administración y evaluación de las mismas. La primera valoración se realizaba a las 6 horas de la extubación del paciente y posteriormente cada 24 horas durante la estancia en la UCC. Se desarrolló hoja de recogida de datos en la que además de las variables estudiadas se mostraban los ítems a recoger de la CAM-ICU, con cuadernillo para valoración de criterio 2 auditivo y visual aparte, e ítems de la NDSS, con traducción de ambas al castellano.
Inicialmente se procedía a recoger los datos demográficos, antecedentes personales y variables descriptoras. Los datos demográficos y las variables de salud se consultaban en el informe de ingreso y preoperatorio del paciente. Variables como tiempo de circulación extracórporea, tiempo quirúrgico y tipo de cirugía eran registradas del protocolo quirúrgico. Los datos analíticos corresponden a la analítica rutinaria de ingreso, consultándose el tiempo de sedación y analgesia intercurrente en la hoja de registro enfermero. Previo a la administración de las escalas se realizaba valoración del dolor mediante escala EVA según protocolo de la Unidad. Los pacientes tenían analgesia con remifentanilo en perfusión contínua, buscando como objetivo para la administración de los cuestionarios un EVA ≤ 5.
Respecto a las escalas de valoración del delirio, en primer lugar se administraba la Confussion Assessment Method for the Intensive Care Unit (CAM-ICU), iniciándose la misma con la valoración de escala de agitación y sedación de Richmond, si la puntuación de la misma era de -4 o -5 no se continuaba la aplicación de la misma23. Se valoraron sistemáticamente los criterios 1 (fluctuación comportamiento) y 2 mediante la valoración auditiva con el comando «ABARTARAN» y administración de cuadernillo visual si fuera preciso. Las cuestiones referentes al criterio 3 y criterio 4 (RASS diferente de 0) solo se evaluaban según se recomienda, si los dos primeros criterios son positivos. Recordar que la CAM-ICU se considera positiva para delirio si son postivos los criterios 1 y 2, y además 3 y/o 4 están presentes. Después de un intervalo de 30 minutos se aplicaba la escala NDSS. Esta escala consta de 5 ítems, que se gradúan entre la ausencia de síntomas a la presencia de síntomas moderados a severos. Los ítems se valoran por el personal de enfermería, recogiendo los apartados de: desorientación, comportamiento inapropiado, comunicación inapropiada, presencia de ilusiones o alucinaciones y retardo psicomotor. Se considera positiva para diagnóstico de delirio con 2 o más puntos.
Las valoraciones en días consecutivos se realizan en horario comprendido entre las 10 y las 12 de la mañana, con el paciente en sedestación, realizándose las mismas con anterioridad a la visita familiar.
El estudio fue aprobado por el Comité de Ética Hospitalario. Los datos extraídos del estudio fueron tratados de manera confidencial, cumpliéndose la legislación vigente sobre protección de datos personales.
Análisis estadísticoLos datos se introducen en Microsoft Access©, y se analizaron posteriormente con el SPSS 17.0 (Illinois, Chicago Corp.) Los datos los introduce un investigador ajeno a la realización de las valoraciones. Se realizó análisis descriptivo de variables demográficas con media e intervalos de confianza del 95%. De los factores de riesgo de delirio se estimaron proporciones de los mismos. De las variables descriptivas intraoperatorias de carácter cuantitativo y valores analíticos se determinaron medias e intervalos de confianza del 95%. Para la variable efecto del estudio, diagnóstico de delirio y correlación entre ambas escalas, se utilizó el Índice de Concordancia de Kappa.
ResultadosSe analizan los datos de 106 pacientes en los que se realizan un total de 214 valoraciones, excluyéndose del estudio 9 pacientes por déficits visuales o auditivos y 4 por presentar valores de sedación en la escala de Richmond que impedían la evaluación.
La edad media de la muestra analizada fue de 68,93 años IC 95% (68,88 a 70,98), siendo el 61% de ellos hombres por un 39% de mujeres. Destacar que las cirugías realizadas fueron un 25% pacientes coronarios, 38% pacientes valvulares y un 37% mixtos.
En los pacientes analizados la estancia media en la UCC fue de 2,03 días IC 95% (1,81 a 2,24).
En cuanto a los antecedentes de la muestra estudiada, un 10,4% eran fumadores activos, 9,4% bebedores activos, antecedentes de síndrome depresivo presentaban el 9,5%, diabetes mellitus tipo 1 o 2 el 11%, insuficiencia renal crónica el 5,7%, enfermedad pulmonar obstructiva crónica el 7,5% e hipertensión arterial un 48,5%.
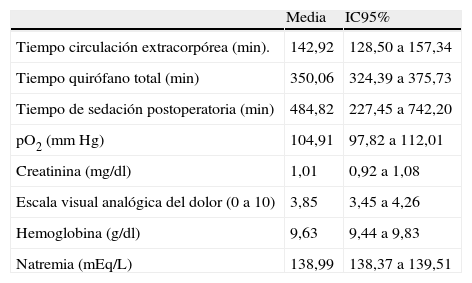
Los datos analíticos intraoperatorios y previos a la realización de la valoración del delirio cada día de valoración se muestran en la tabla 2. Al referirnos al tiempo de sedación hay que destacar que este tiempo refleja la suma del tiempo de quirófano total y el tiempo hasta la extubación en la UCC, tratando el tiempo en que el paciente está bajo los efectos de hipnótico de manera global.
Valores intraoperatorios y analíticos postoperatorios previos a la realización de las escalas de valoración de delirio
| Media | IC95% | |
| Tiempo circulación extracorpórea (min). | 142,92 | 128,50 a 157,34 |
| Tiempo quirófano total (min) | 350,06 | 324,39 a 375,73 |
| Tiempo de sedación postoperatoria (min) | 484,82 | 227,45 a 742,20 |
| pO2 (mm Hg) | 104,91 | 97,82 a 112,01 |
| Creatinina (mg/dl) | 1,01 | 0,92 a 1,08 |
| Escala visual analógica del dolor (0 a 10) | 3,85 | 3,45 a 4,26 |
| Hemoglobina (g/dl) | 9,63 | 9,44 a 9,83 |
| Natremia (mEq/L) | 138,99 | 138,37 a 139,51 |
La valoración de la escala de RASS previa a la aplicación de las escalas fue de sedación leve (−2) en el 1,4%, somnoliento (−1) en el 7,1%, alerta y calmado (0) en el 84,8%, inquieto (+1) en el 4,7% y agitado (+2) en el 1,9%. Al no realizar la valoración a pacientes con valores de −4 o −5, no se presentan porcentajes de los mismos.
Hay que destacar que en el momento de la valoración todos los pacientes recibían analgesia en perfusión continua con remifentanilo a dosis comprendida entre 0,05 y 0,1 mcg/kg/min siendo la media de la escala EVA de 3,85 IC95% (3,45 a 4,26), inferior a 5 que fue el objetivo propuesto para la aplicación de las escalas.
Durante la sedación en la UCC en el 83,7% de los casos se utilizó propofol, y en un 16,3% sevoflurano a través del dispositivo AnaConDa®. En ningún caso se utilizaron benzodiacepinas durante la sedación postoperatoria.
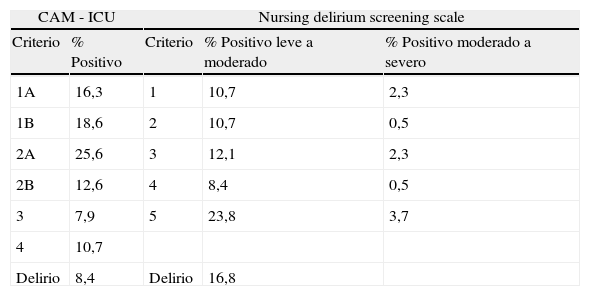
En lo que hace referencia a la escala CAM-ICU y nursing screening scale (NSS), los valores de positividad de los ítems analizados se reflejan en la tabla 3.
Resultados positivos en cada uno de los ítems analizados en las dos escalas. En la CAM-ICU en los criterio 3 y 4 se muestra el porcentaje sobre el global, aunque solo se aplicaron a pacientes con criterios 1 y 2 positivos
| CAM - ICU | Nursing delirium screening scale | |||
| Criterio | % Positivo | Criterio | % Positivo leve a moderado | % Positivo moderado a severo |
| 1A | 16,3 | 1 | 10,7 | 2,3 |
| 1B | 18,6 | 2 | 10,7 | 0,5 |
| 2A | 25,6 | 3 | 12,1 | 2,3 |
| 2B | 12,6 | 4 | 8,4 | 0,5 |
| 3 | 7,9 | 5 | 23,8 | 3,7 |
| 4 | 10,7 | |||
| Delirio | 8,4 | Delirio | 16,8 | |
La incidencia de delirio en la muestra analizada según la escala CAM-ICU fue del 8,4%, mientras que en la NSS fue del 16,8%. En el análisis de la concordancia, ambas escalas coincidieron en no evidenciar delirio en 176 valoraciones. Ambas fueron positivas para el diagnóstico de delirio en 16 valoraciones. La CAM-ICU fue positiva para 2 valoraciones que la NDSS no mostró como diagnósticas, mientras que la NDSS fue positiva para 20 valoraciones que la CAM-ICU no diagnosticaba como de delirio. Estos datos arrojan un valor del índice kappa de 0,541. Este valor según las recomendaciones establecidas por Fleis en 1981 lo catalogaríamos como de concordancia moderada, teniendo como referencia el 1 que reflejaría una concordancia total, estableciéndose concordancia fuerte con valores>de 0,75.
DiscusiónActualmente se recomienda la valoración de delirio mediante la escala CAM-ICU en las unidades de pacientes críticos. La escala NDSS es una escala de amplia utilización en las unidades de hospitalización por su fácil aplicación. En función de los resultados obtenidos, con un Índice de concordancia kappa inferior a 0,6, no estaría indicada la utilización de la NDSS en lugar de la CAM-ICU en el postoperatorio inmediato de cirugía cardiaca. Tomando como referencia la CAM-ICU, la NDSS sobrestimaría la incidencia del mismo en un 8%, lo que conllevaría a un sobretratamiento no adecuado.
Las variables recogidas en el estudio tratan de reflejar los factores de riesgo de delirio con más evidencia en el momento actual, diferenciando entre factores predisponentes, inherentes al propio individuo y factores precipitantes sobre los que podemos tener una clara influencia, como el tiempo quirúrgico, tipo de sedación utilizada, etc. En lo referente a los factores específicos de la cirugía cardiaca, tiempo de quirófano, tiempo de sedación posterior, nuestros datos son comparables a estudios publicados24,25. Destacamos, que respecto a otros estudios publicados, en nuestro caso evidenciamos un mayor porcentaje de hombres, con una incidencia levemente superior de insuficiencia renal crónica, posiblemente en relación a la falta de unos criterios uniformes para definir la insuficiencia renal crónica, siendo estos criterios diferentes en los distintos estudios revisados26.
La incidencia de delirio encontrada en nuestro caso con la escala CAM-ICU es del 8,4% por el 16,8% con la NDSS, en cualquiera de los casos es una incidencia baja, en comparación con otros trabajos en los que los factores de riesgo estudiados presentan frecuencias similares27. Esta incidencia es incluso baja comparándola con unidades de hospitalización, en las que se estima que si son de carácter médico es de 10-31%, por un 3-29% si son quirúrgicas28. En UCC como se comenta anteriormente la incidencia llega a un 80%. Uno de los factores que más influye en este aumento es el tiempo de conexión a ventilación mecánica, estimándose que por cada hora de intubación y de conexión a ventilación mecánica aumenta 1,15 veces las posibilidades de desarrollar delirio29.
Se considera que los pacientes con puntuaciones de RASS de +1 a +4 y con la evaluación CAM-ICU positiva son diagnósticos de delirio hiperactivo; manifestándose con inquietud, agitación y/o combatividad. Aquellos con el RASS de 0 a -3 y con una CAM-ICU positiva son considerados como delirio hipoactivo, con síntomas tales como letargo, somnolencia, y falta de atención. En nuestro estudio no se diferenciaron ambos, ya que no se distinguen factores de riesgo distintos entre ellos aunque el delirio hipoactivo se ha asociado con peores resultados clínicos, sumándose a esto su mayor dificultad en su detección30.
La importancia de las enfermeras en las UCC en la detección de delirio e instauración del denominado «tratamiento no farmacológico» del delirio es fundamental. El seguimiento de las pautas de analgo-sedación pautadas supone un reto para el personal de enfermería debiendo establecerse cuidados dirigidos a evitar una sedación excesiva, en la que la implementación de escalas de detección del delirio aplicables y operativas en nuestro contexto es una piedra angular. Actualmente existe la recomendación de utilizar la CAM-ICU como método estándar, sin embargo la implantación de la misma es escasa, y en esto creemos que juega un papel importante la facilidad de aplicación. En nuestro medio, con una población envejecida, que asocia déficits visuales y auditivos la aplicación de esta escala no resulta en muchas ocasiones fácil, desanimando en la aplicación repetida de la misma que las características fluctuantes del delirio precisa. En lo que se refiere a esa parte que hemos denominado «no farmacológica», la intervención enfermera es crítica en la vigilancia de la oxigenación adecuada, prevención de infecciones y úlceras de decúbito, deshidratación, desnutrición, así como la privación del sueño y dolor, factores de riesgo para la aparición del delirio. La prevención probablemente sea la medida más eficaz y económica de tratar el delirio en su fase inicial. Aplicando toda esta serie de cuidados enfermeros, podríamos lograr que la sujeción mecánica fuera una opción a desterrar31, dado que además de favorecer el desarrollo del delirio implica otros riesgos como la posibilidad de lesiones traumáticas.
El delirio se asocia a peores resultados clínicos con aumento de la morbimortalidad a los 6 meses del alta hospitalaria. Dentro del tratamiento no farmacológico del delirio, las enfermeras deben de establecer una serie de medidas de soporte como por ejemplo, evitar una sedación excesiva evaluando la misma mediante escalas, asegurar una oxigenación adecuada, prevención de infecciones, evitar la deshidratación y úlceras de decúbito, entre otras. La sujeción mecánica, debe de considerarse como una opción a desterrar.
Entre las limitaciones encontradas en nuestro caso destacamos que las evaluaciones de delirio se realizaron solo una vez al día, y mientras los pacientes estaban en la UCC, lo que puede conllevar una subestimación en la incidencia de delirio. Igualmente, al tratarse de un estudio de concordancia entre observadores, para mejorar la reproductibilidad hubiera sido recomendable la instrucción de un mayor número de investigadores.
ConclusionesEn el postoperatorio de cirugía cardiaca en las UCC, una vez extubado al paciente, la escala NDSS no puede sustituir a la CAM-ICU. Actualmente existe la recomendación de la aplicación de la CAM-ICU en nuestras UCC para la detección de delirio. Sin embargo, el grado de adherencia a esta recomendación es bajo, y como primera causa debemos considerar la dificultad de aplicación en los pacientes ingresados en estas unidades. Al valorar la concordancia entre la NDSS y la CAM-ICU, valoramos si un escala de más fácil aplicación, de utilización en las plantas de hospitalización, puede tener utilidad en la UCC una vez el paciente se ha extubado, pero los resultados ponen de manifiesto que la NDSS tiende a sobrestimar la incidencia de delirio al compararla con la escala estándar, la CAM-ICU.
La detección del deliro sigue siendo una asignatura pendiente en nuestra práctica habitual, debiendo mejorarse los métodos de detección, en los que la implicación del personal de enfermería es prioritaria. Resaltar, que esta detección, y posterior puesta en marcha de actitudes terapéuticas tiene implicaciones en la morbimortalidad a corto y largo plazo, y que posiblemente la prevención sea la mejor opción terapéutica, debiendo prestar atención a los factores de riesgo de desarrollo del mismo y a la rapidez en su detección.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.