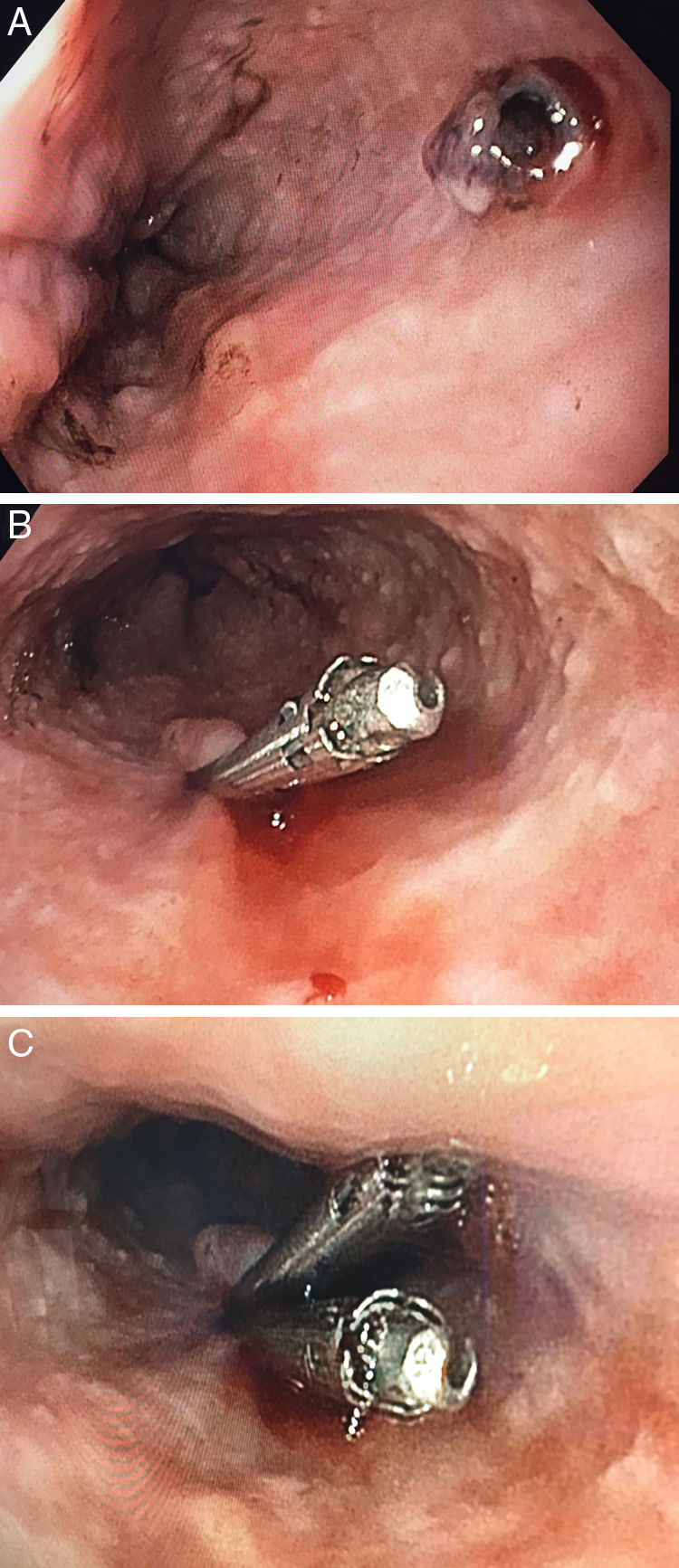
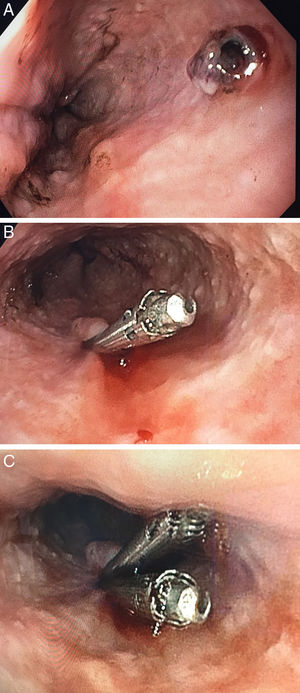
Presentamos el caso de un varón de 63 años, hipertenso en tratamiento farmacológico, ingresado por gangrena de Fournier. Durante el postoperatorio inmediato presenta hematemesis masiva con hipotensión y anemización grave hasta 5,6g/dl de hemoglobina, requiriendo ingreso en la unidad de cuidados intensivos. Se realiza endoscopia digestiva alta urgente objetivando un gran coágulo fresco que ocupa la mitad inferior del esófago y el fundus gástrico. Tras lavado profuso y cambios posturales se identifica un sangrado pulsátil probablemente arterial a nivel del esófago medio sin objetivar lesión mucosa subyacente. Se procede a la inyección de 6cc de adrenalina al 1:10.000 consiguiendo el cese del sangrado, pero sin localizar de forma precisa la lesión responsable debido a la gran cantidad de restos hemáticos. El paciente vuelve a presentar melenas con hipotensión 24h después, requiriendo el inicio de fármacos vasoactivos. Se realiza otra endoscopia digestiva alta urgente con administración previa de procinéticos, objetivando en esófago medio un vaso visible (fig. 1A), sin alteraciones en la mucosa adyacente y sin sangrado activo compatible con lesión de Dieulafoy. Se realiza tratamiento hemostático mediante colocación de 2 Hemoclip® (figs. 1B y C), comprobando correcta hemostasia al término del procedimiento.
La lesión de Dieulafoy es un hallazgo infrecuente, pero con elevada importancia clínica debido a que puede condicionar un cuadro de hemorragia digestiva masiva que ponga al paciente en una situación de inestabilidad hemodinámica. Se define por la presencia de un vaso arterial a nivel submucoso de mayor calibre de lo que cabría esperar por su localización, y que protruye a nivel mucoso a través de mínimas soluciones de continuidad. Es importante recalcar que la mucosa adyacente es histológicamente normal y por tanto se diferencia de las estructuras vasculares presentes en nichos ulcerosos. La fisiopatología permanece sin esclarecer y no se conocen los mecanismos por los cuales dichos vasos arteriales no han presentado la disminución de calibre fisiológica para convertirse en capilares sanguíneos ni cuál es el motivo por el que se produce su protrusión a nivel mucoso. Histológicamente no se ha encontrado ni dilataciones aneurismáticas, ni vasculitis en los vasos responsables de la lesión. En la mayoría de las ocasiones suele localizarse a nivel de estómago proximal y su diagnóstico supone un reto debido a la dificultad de su visualización, especialmente en localizaciones tan excepcionales como la esofágica. El 75-80% de las lesiones se localizan a nivel gástrico, concentrándose la mayoría en los 6cm distales a la unión esofagogástrica. La segunda localización en frecuencia es el duodeno, hasta un 15%, la mitad de ellos en el bulbo duodenal. La localización colorrectal supone el 5% restante. Otras localizaciones como íleon o esófago se consideran anecdóticas y únicamente existen casos aislados descritos o series de casos muy breves1–4. En el caso de la localización esofágica es interesante recalcar su dificultad diagnóstica debido a las particularidades anatómicas del esófago, ya que se trata de un espacio estrecho en el que se acumula rápidamente la sangre, lo que dificulta una óptima valoración de toda la superficie mucosa. Por tanto, en ocasiones se precisa la realización de endoscopias repetidas hasta alcanzar un diagnóstico definitivo.
Su incidencia se estima entre el 0,1 y el 1,5% del total de hemorragias digestivas, y si valoramos únicamente las hemorragias digestivas alta no variceales, la lesión de Dieulafoy es la responsable de entre un 0,1 y un 6% de las mismas. En cuanto a las características demográficas, la media de edad se sitúa en torno a los 60 años, existiendo casos descritos a cualquier edad. Presenta predilección por el sexo masculino (69 vs. 31%) y suele asociar al menos una comorbilidad de las siguientes (cardiopatía estructural, hipertensión arterial, enfermedad renal crónica y/o diabetes mellitus)5.
Clínicamente suele manifestarse como una hemorragia digestiva alta indolora y masiva con una frecuencia de shock hipovolémico de hasta el 87%. Diagnosticar la lesión de Dieulafoy no es sencillo. Si se realiza la endoscopia de forma precoz es posible observar la lesión sangrando activamente. Sin embargo, si la lesión no está sangrando en el momento de la endoscopia debido a la normalidad de la mucosa adyacente es probable no encontrarla, tanto que hasta en un 20% es necesario repetir una segunda endoscopia. Algunas medidas como el cambio de posición del paciente o la administración de procinéticos previamente a la endoscopia pueden facilitar su visualización. La angiografía o el angio-TAC permiten realizar el diagnóstico e incluso el tratamiento cuando este no es posible endoscópicamente o cuando el paciente se encuentra tan inestable que no se puede realizar una endoscopia6. Se ha planteado la utilidad de la ecoendoscopia en casos seleccionados, ya que permite tanto el diagnóstico al objetivar flujo sanguíneo aplicando el efecto doppler sobre la mucosa esofágica como la realización de técnicas terapéuticas dirigidas7.
El abordaje terapéutico principal es endoscópico, aunque existe controversia sobre cuál es el mejor método hemostático. Debido a la baja prevalencia de estas lesiones, no existen grandes estudios randomizados que permitan aportar evidencia para una recomendación sólida. Los métodos hemostáticos esclerosantes y térmicos utilizados en monoterapia han demostrado ser eficaces para conseguir una hemostasia inicial, pero con una elevada tasa de resangrado (33%) y con efectos secundarios potencialmente graves como la perforación. Actualmente existe una evidencia sólida que demuestra que los métodos hemostáticos mecánicos (Hemoclip® y ligadura con bandas elásticas) son superiores a los métodos esclerosantes y térmicos para el tratamiento de la lesión de Dieulafoy de localización gástrica, especialmente en situaciones de resangrado. No se han encontrado diferencias en eficacia hemostática cuando se han comparado ambos métodos hemostáticos mecánicos. No obstante, la ligadura con bandas elásticas parece conseguir un mejor control del resangrado y puede reducir el tiempo del procedimiento endoscópico8,9. Es importante recordar que el manejo del Dieulafoy esofágico resulta complejo, debido a la dificultad para maniobrar el endoscopio en esta localización, lo que puede aumentar el riego de perforación iatrogénica.
En conclusión, la lesión de Dieulafoy es una alteración vascular que puede manifestarse como hemorragia digestiva grave. A pesar de que su localización habitual es gástrica, existen otras localizaciones menos frecuentes que no deben obviarse y requieren una valoración cuidadosa de toda la superficie mucosa durante la exploración endoscópica. Realizar un correcto diagnóstico es importante debido a su potencial gravedad y a su elevada tasa de recurrencia. Aunque no existe evidencia científica firme sobre el método endoscópico de elección, parece que el tratamiento con hemostáticos mecánicos (Hemoclip® y/o ligadura con bandas elásticas) es superior a la utilización de agentes esclerosantes o térmicos.