La gastroenteritis eosinofílica primaria es una enfermedad poco frecuente de etiología desconocida. Puede afectar tanto a niños como a adultos y su clínica incluye una gran variedad de síntomas gastrointestinales según el grado y la capa del epitelio intestinal, esofágica o gástrica afecta.
Se exponen 2 casos de enteritis eosinofílica que tienen una clínica de presentación completamente diferente.
Mujer de 67 años de edad con antecedentes de neuralgia del trigémino, hipertensión arterial e hipercolesterolemia que acude al servicio de urgencias por un cuadro de dolor abdominal y vómitos. En tratamiento con oxcarbacepina y gabapentina. Como antecedentes quirúrgicos solo refiere 2 cesáreas.
Acude a urgencias con un cuadro de dolor abdominal y vómitos de aspecto bilioso de un día de evolución, refiriendo ausencia de deposición en los últimos 3 días. A la exploración presenta el abdomen timpanizado, distendido y doloroso de forma difusa sin signos de irritación peritoneal. No se palpan eventraciones ni hernias. En la analítica de urgencias destacan 11.300 leucocitos con neutrofilia (88%), resto normal. En la radiografía de abdomen se observa dilatación muy marcada de asas de intestino delgado con niveles hidroaéreos. Se inicia tratamiento conservador durante 48 horas sin observar mejoría clínica ninguna, por lo que se indica laparotomía exploradora de urgencia por cuadro de obstrucción intestinal.
En la intervención quirúrgica se observa líquido seroso intraabdominal y dilatación de asas de intestino delgado hasta íleon terminal, que presenta un aspecto inflamatorio y obstructivo. Se realizan una hemicolectomía derecha y anastomosis.
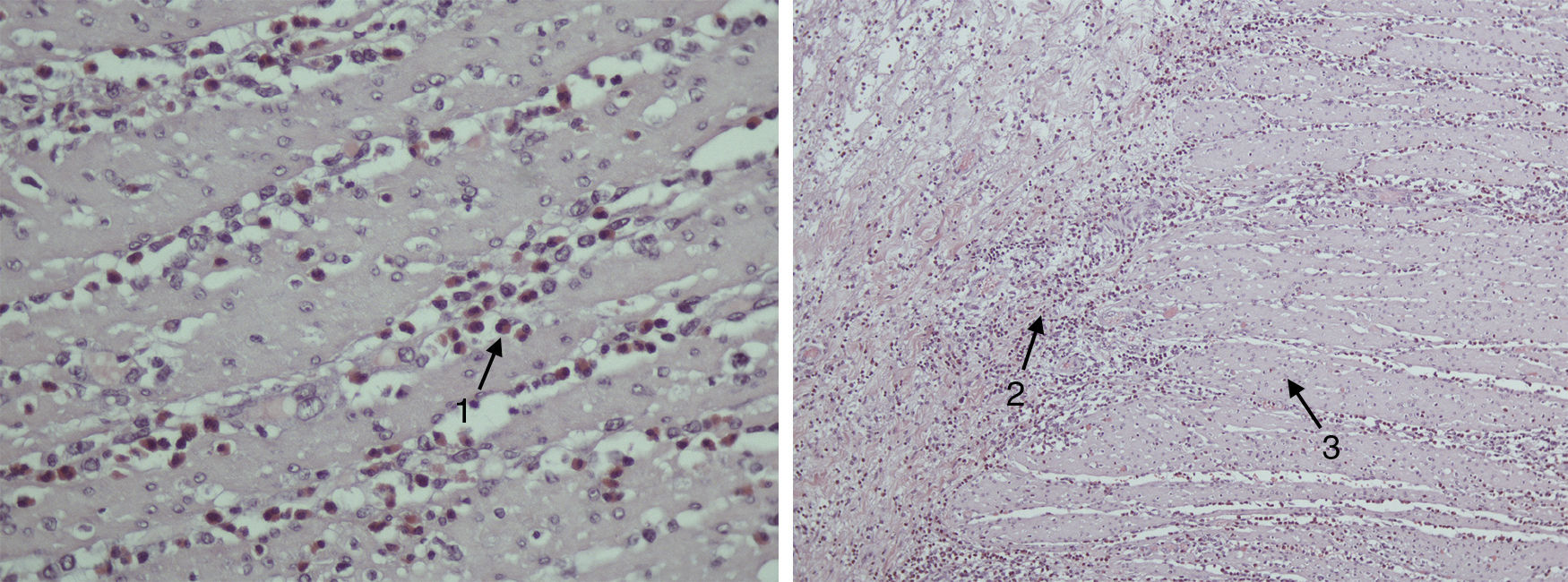
La anatomía patológica de la pieza quirúrgica es informada como: intenso infiltrado eosinofílico en el epitelio ileal que afecta sobre todo a la capa muscular y subserosa y, en menor medida, a la mucosa y serosa, todo ello compatible con gastroenteritis eosinofílica de tipo mural (fig. 1).
El segundo caso se trata de un varón de 39 años con único antecedente personal de esteatosis hepática que acude a urgencias por un cuadro de dolor abdominal en hipogastrio y en FID de 24 horas de evolución. A la exploración presenta el abdomen blando, depresible, doloroso en FID con signo de Blumberg positivo. En la analítica destaca leucocitosis de 18.400 con 5% de eosinófilos.
Ante la sospecha de un cuadro de apendicitis aguda se decide realizar una intervención quirúrgica urgente donde se observa un engrosamiento e inflamación llamativa de unos 10cm con un apéndice normal. Se realiza apendicectomía profiláctica y una resección intestinal del segmento ileal más afecto.
La anatomía patológica del íleon resecado es informada como: íleon terminal con alteraciones histológicas compatibles con ileítis eosinofílica (>40 eosinófilos/campo), con infiltrado predominantemente en mucosa y submucosa y, en menor cantidad, en capa muscular.
La gastroenteritis eosinofílica se engloba en un grupo de desórdenes gastrointestinales eosinofílicos de causa desconocida1 y que consisten en la infiltración excesiva de eosinófilos de cualquiera de las capas del epitelio intestinal, gástrico o colónico, lo que produce una sintomatología distinta según la capa que esté más afecta.
En 1970, Klein clasificó la enfermedad en predominantemente mucosa, predominantemente muscular y predominantemente subserosa2.
La proliferación y la maduración de los eosinófilos están controladas por 3 citoquinas principalmente (IL-3, IL-5 y el factor estimulador de colonias de macrófagos y granulocitos). De ellas, la más específica para la maduración de los eosinófilos es la interleuquina 5, que también favorece su paso a la circulación periférica3. Son segregados desde la médula ósea al torrente circulatorio y de aquí pasan principalmente al tracto gastrointestinal, siendo este el órgano no hematopoyético donde más eosinófilos se encuentran en condiciones normales. Los eosinófilos producen gránulos que contienen proteínas catiónicas (proteína mayor básica, neurotoxinas, proteína catiónica eosinofílica) y los liberan ante la presencia de parásitos, alérgenos y enfermedades inflamatorias. Si estos son liberados en exceso pueden producir daño tisular con inflamación crónica y posterior fibrosis. En las enfermedades gastrointestinales eosinofílicas se produce inflamación y fibrosis en ausencia de desencadenante conocido, lo que se conoce como gastroenteritis eosinofílica primaria. La presencia de eosinófilos en las capas del epitelio gastrointestinal no siempre está asociada a un aumento de eosinófilos en sangre periférica.
La forma de presentación y la clínica de este grupo de enfermedades varían en función de la capa del epitelio que predominantemente esté afecta. Los órganos más frecuentemente afectados son el estómago y el intestino delgado, aunque se han visto también ictericias obstructivas o manifestaciones extraintestinales como cistitis o esplenitis eosinofílicas4–5.
En la forma predominantemente mucosa la infiltración de la mucosa por eosinófilos produce síntomas inespecíficos como dolor abdominal, vómitos y diarreas. En muy pocos pacientes y en casos graves se pueden desarrollar malabsorción intestinal y pérdida de peso6. En ciertos casos pueden simular la clínica de una apendicitis aguda.
En la forma predominantemente muscular los eosinófilos infiltran la capa muscular. Dicha capa tiende a engrosarse con la formación de inflamación y fibrosis, lo que puede causar un cuadro de obstrucción intestinal7.
En la forma predominantemente subserosa los pacientes suelen tener ascitis aislada o en combinación con los síntomas antes mencionados; aquí es marcada la presencia de eosinofilia (por encima del 88%) en el líquido ascítico y también en sangre periférica. Estos pacientes tienen con más frecuencia una historia de alergia o intolerancia a ciertos alimentos.
El diagnóstico de esta enfermedad es ante todo de sospecha clínica. La confirmación definitiva nos la dará el anatomopatólogo. Muchos de estos pacientes tienen una historia de asma, atopia, intolerancia a ciertos alimentos8. En cuanto a los parámetros de laboratorio, la eosinofilia se presenta en un variado porcentaje de casos (50%) y es más frecuente en la forma subserosa. También puede encontrarse hipoalbuminemia, que es más frecuente en la forma mucosa9 por la malabsorción que puede producir.
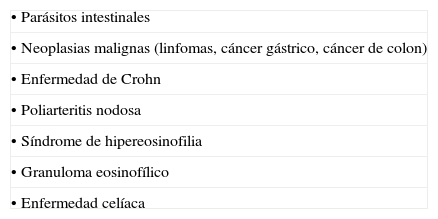
La radiología es de poca ayuda en el diagnóstico de este grupo de enfermedades dadas sus inespecíficas imágenes. Podrán confirmar el cuadro de obstrucción intestinal en el caso de que este se sospeche, pero no ayudará a conocer la causa del mismo. El diagnóstico diferencial debe realizarse con otros cuadros que produzcan síntomas intestinales y que presenten eosinofilia en sangre periférica (tabla 1).
El tratamiento de esta enfermedad es empírico debido a los escasos estudios descritos en la literatura, los cuales son retrospectivos. En algunos estudios se recomienda realizar pruebas de Ig E total y test de alergias a los principales alimentos alergénicos y evitarlos en caso de que el resultado sea positivo, junto con la necesidad de administrar dietas con aminoácidos esenciales10. En el caso de que los síntomas continúen o que estos sean de gravedad se recomienda la administración de corticoides. Los corticoides inhiben a factores de crecimiento eosinofílico, a la IL-3 e IL-5. La cirugía es el tratamiento utilizado en casos de complicación.
En resumen, la gastroenteritis eosinofílica es un cuadro que, ante todo, hay que sospecharlo con la clínica que presenta el paciente, y posteriormente tanto los datos analíticos o radiológicos pueden respaldar dicha sospecha clínica, pero el diagnóstico definitivo es anatomopatológico.