La prevalencia de lesiones subepiteliales (LSE) gástricas es del 0,36-1,7%1, siendo el tumor del estroma gastrointestinal (GIST) la LSE más frecuente2. Sin embargo, la biopsia de las LSE sigue siendo controvertida, sobre todo por si se trata de un GIST, debido al riesgo de rotura, hemorragia y diseminación tumoral3. El objetivo de este estudio es analizar la presencia de factores predictores de GIST gástrico que eviten la biopsia.
Se realiza un estudio retrospectivo cuya población a estudio la componen los pacientes con LSE gástricas únicas intervenidos entre 2014 y 2021. Se comparan 2 grupos: grupo 1 (GIST gástrico) y grupo 2 (LSE gástrica distinta del GIST). Se analizan variables sociopersonales, clínicas, diagnósticas, quirúrgicas e histopatológicas. Las variables categóricas son expresadas mediante frecuencias y porcentajes, y comparadas mediante el test de la Chi-cuadrado de Pearson o el test exacto de Fisher cuando es apropiado. Las variables cuantitativas continuas se expresan como media±desviación estándar, comprobando si siguen una distribución normal mediante el test de Shapiro-Wilk. Las variables cuantitativas son comparadas mediante el test de la «t» de Student para datos independientes cuando siguen una distribución normal, y mediante el test de la U de Mann-Whitney si no siguen una distribución normal. Para las variables cuantitativas significativas se realiza el análisis de la curva COR. Se calcula la sensibilidad (S), especificidad (E), valor predictivo positivo (VPP) y valor predictivo negativo (VPN) de los factores asociados al diagnóstico de GIST. Un valor de p<0,05 es considerado estadísticamente significativo.
En el grupo 1 (n=21) la edad media fue de 67,6±14,2 años y el 57,1% (n=12) fueron varones. El 95,2% (n=20) se intervino mediante abordaje laparoscópico. Un paciente presentó un hematoma posquirúrgico que requirió reintervención. El tamaño medio del GIST fue 5,5±3,6cm. El tipo histológico fue fusiforme en el 66,7% (n=14), epitelioide en el 14,3% (n=3) y mixto en el 19% (n=4). En la inmunohistoquímica todos los casos mostraron positividad para c-kit (CD117). No hubo rotura tumoral y los márgenes de resección estuvieron libres de enfermedad en todos los casos. El riesgo de recurrencia en la clasificación de Fletcher y de Joensuu fue: muy bajo riesgo en el 9,5% (n=2), bajo riesgo en el 47,6% (n=10), riesgo intermedio en el 23,8% (n=5) y alto riesgo en el 19% (n=4). En la clasificación de Miettinen el riesgo de recurrencia fue: sin riesgo en el 9,5% (n=2), muy bajo riesgo en el 47,6% (n=10), bajo riesgo en el 19% (n=4), riesgo intermedio en el 19% (n=4) y alto riesgo en el 4,8% (n=1). El estadio tumoral según la American Joint Commitee on Cancer (AJCC) en su octava edición fue: IA en el 57,1% (n=12), IB en el 19% (n=4), II en el 19% (n=4) y IIIA en el 4,8% (n=1). En los estadios II y IIIA se realizó análisis de las mutaciones de los genes c-kit y PDGFRA: 3 casos fueron wild type (sin mutaciones en los genes c-kit ni PDGFRA), un caso tuvo mutación en el exon 11 del gen c-kit y el caso restante tuvo mutación en el exon 18 del gen PDGFRA. El paciente con estadio IIIA recibió tratamiento adyuvante con imatinib (400mg diarios durante 3 años). Durante un seguimiento medio de 47,5±32,4 meses no se evidenció recidiva de la enfermedad.
En el grupo 2 (n=5) hubo 3 pacientes con leiomioma cardial, uno con quiste de duplicación esofágica a nivel cardial y otro con páncreas heterotópico antral. El 60% (n=3) fueron varones, con una edad media de 47,2±10,5 años. El tamaño medio de la lesión fue de 3,6±1,6cm. La resección de la lesión fue mediante abordaje laparoscópico en el 80% (n=4). El paciente con páncreas heterotópico a nivel antral presentó una estenosis posquirúrgica que requirió reintervención.
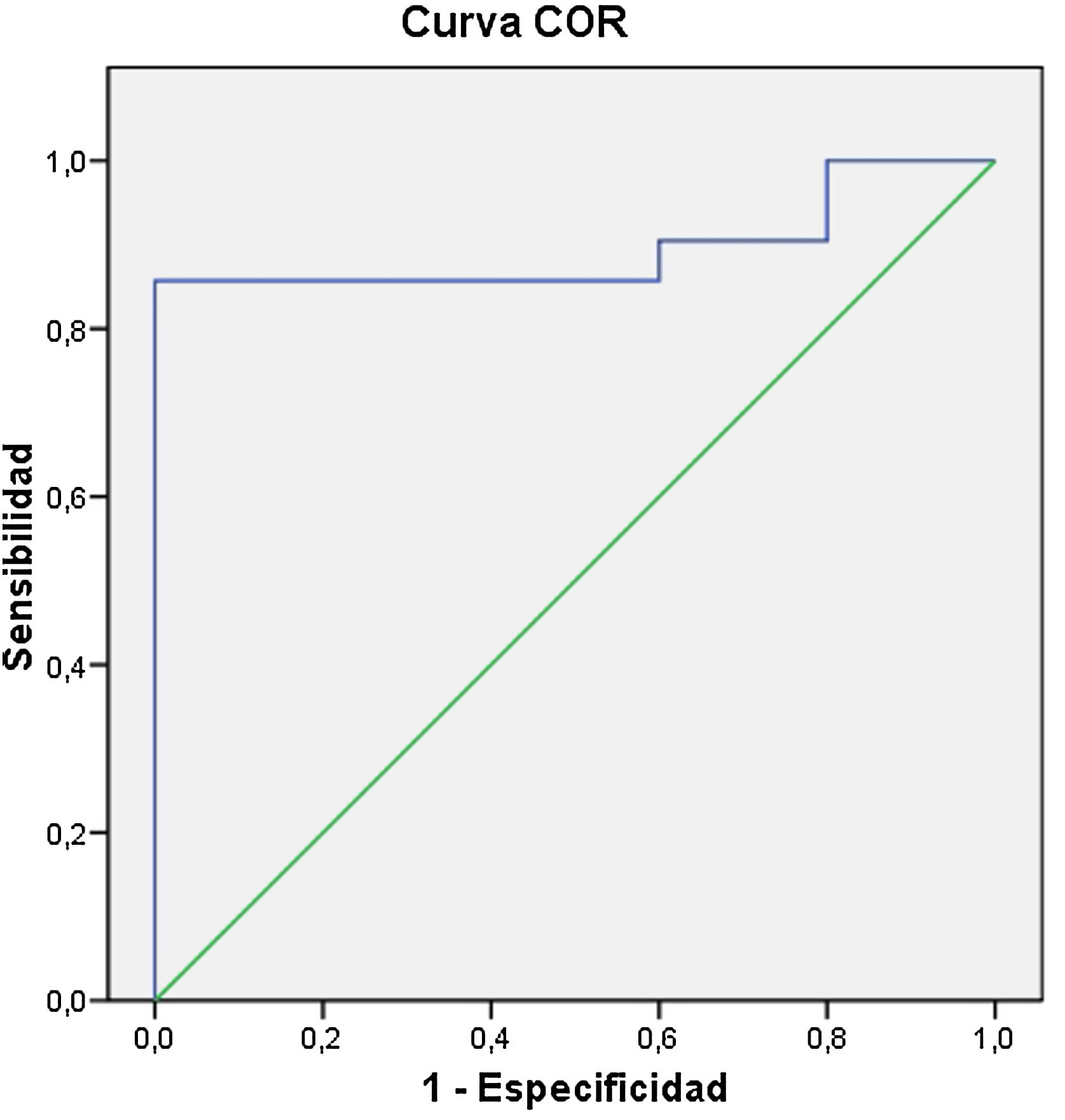
La edad fue significativamente mayor en el grupo 1 (67,6±14,2 vs. 47,2±10,5 años; p=0,006), concretamente la edad≥56años (85,7% vs. 0%; p=0,001) tuvo una S, E, VPP y VPN de 85,7%, 100%, 100% y 62,5% respectivamente para el diagnóstico de GIST (área bajo la curva 0,895) (fig. 1). La localización distinta del cardias (95,2% vs. 20%; p=0,002) también fue un factor asociado al diagnóstico de GIST, con una S, E, VPP y VPN de 95,2%, 80%, 95,2% y 80% respectivamente. Tener una edad≥56años o una LSE en una localización distinta del cardias tuvo una S, E, VPP y VPN del 95,2%, 80%, 95,2% y 80% respectivamente para el diagnóstico de GIST, y tener una edad≥56años y conjuntamente una LSE en una localización distinta del cardias tuvo una S, E, VPP y VPP de 85,7%, 100%, 100% y 83,3% respectivamente.
Actualmente, la indicación de la biopsia de las LSE gástricas sigue siendo controvertida. Así, Fernández et al.3 sugieren la biopsia en caso de importante duda diagnóstica con el GIST o en caso de sospecha de GIST irresecable que pudiera beneficiarse de neoadyuvancia. Akahoshi et al.2 recomiendan la PAAF en lesiones sólidas hipoecoicas>1cm. Por otro lado, Pih et al.1 y Cho et al.4 indican la biopsia en lesiones≥2cm, sintomáticas, con hallazgos endoscópicos de malignidad (superficie irregular, lesión ulcerada o crecimiento durante el seguimiento) o con factores de alto riesgo en la ecoendoscopia (focos ecogénicos>3mm, espacios quísticos>4mm, bordes irregulares o adenopatías regionales).
En el estudio de Schulz et al.5 la edad>57años, la localización distinta del cardias, la señal Doppler positiva y los márgenes irregulares de la LSE fueron factores asociados al GIST gástrico. Del mismo modo, en este trabajo la edad y la localización de la LSE fueron factores asociados al GIST gástrico, si bien no se analizaron los hallazgos de la ecoendoscopia, ya que no se realizó en todos los casos.
Este estudio tiene como principal limitación el bajo tamaño muestral, por lo que se necesitarían estudios multicéntricos para extraer conclusiones firmes.
Con los resultados obtenidos se podría indicar la biopsia en aquellos pacientes<56años y/o con LSE en el cardias, tratando el resto de LSE como GIST y sin tener que realizar biopsia. Así, únicamente se biopsiarían el 30,8% (n=8) de las LSE y el 14,3% (n=3) de los GIST.